Histoire de la médecine

L'histoire de la médecine représente une branche essentielle de l'histoire des sciences, explorant l'évolution des connaissances et des pratiques médicales et chirurgicales au fil du temps.
Dans toutes les civilisations, les explications entourant la naissance, la mort et la maladie étaient souvent imprégnées de croyances médicales liées aux mythes et aux superstitions. Au cours de l'histoire, divers maux ont été attribués à des causes telles que la sorcellerie, les démons, les influences astrales néfastes et la volonté des dieux, ainsi qu'à d'autres convictions païennes. Bien que certaines de ces idées persistent, avec des expressions de foi en la guérison par la prière et le recours à des sanctuaires en certains endroits, la montée en puissance de la médecine scientifique au cours du dernier millénaire a relégué bon nombre de ces croyances théologiques ou métaphysiques au second plan, les considérant comme obsolètes.
À notre époque, la médecine repose sur des avancées technologiques telles que les scanners, les radiographies, et d'autres technologies de pointe.
Historiographie de la médecine[modifier | modifier le code]
Dès que le savoir-faire médical s'est constitué en tant qu'art particulier, une réflexion sur les origines, l'état et les progrès historiques de la médecine en tant que discipline scientifique a pu être initiée. Le rappel récurrent des origines a toujours été un moyen de renforcement de l'autorité d'une communauté professionnelle ou d'une tradition culturelle ou technique[1].
Selon Celse, la discipline médicale suit une progression, à différencier du concept "progrès" entendu au sens moderne du terme. En effet, il reconnait bien volontiers l'importance des améliorations successives dans le traitement des maladies (la progression) mais n'estime pas pour autant que la médecine qu'il pratique à son époque soit nécessairement meilleure que celle pratiquée à l'époque d'Hippocrate. Des auteurs grecs comme Soranos d’Éphèse et Galien développaient déjà eux aussi une réflexion sur l'histoire de la médecine. Le premier est parfois considéré comme le premier historiographe médical et le second, à l'instar d'autres auteurs antiques, conçoit la discipline médicale comme étant un domaine devant fréquemment recourir aux autorités de jadis.
Dans la sphère culturelle arabe, le savant Ibn Abi Usaybi'a inaugure au XIIIe siècle un nouveau genre médico-historique en rédigeant un recueil de plus de 380 biographies de grands médecins du monde entier connu et de toutes les époques, accompagné d'une liste de leurs œuvres. Il se démarque de l'hagiographie, un genre dominant au Moyen Âge, en s'intéressant aux principes et aux idées de ces auteurs sur la médecine. En Occident, cette approche bio-bibliographique est poursuivie par les humanistes à partir du XVe siècle[1].
L'historiographie médicale change à la fin du XVIIe siècle grâce à l'essor de la diplomatique, la percée de la pensée philosophique et les réalisations des techniques et des sciences. C'est la révolution scientifique. Celle-ci voit apparaître les premiers manuels d'histoire de la médecine occidentale, rédigés en français par un médecin genevois, Daniel Le Clerc[2]. Ce dernier revendique être le premier historien de la médecine, avec son Histoire de la médecine, où l'on voit l'origine et le progrès de cet art (1697)[3]. Dans sa préface, il écrit « Il parait(...) que personne n'a mis au jour l'Histoire de la Médecine, quoi qu'elle [sic] ait été promise, et que le livre que je donne aujourd'hui est le premier où l'on ait précisément traité cette matière »[3]. Cependant son œuvre gargantuesque reste inachevée et n’englobe que l’histoire de la médecine antique.
Il est suivi par John Freind, auteur d'une History of Physick ; from the time of Galen to the sixteenth century (1726) qui débute là où le récit du médecin genevois s'était arrêté et va jusqu'à la Renaissance et au XVIIe siècle. Pour lui, le but de l'histoire est de distinguer les étapes du progrès qui mènent au savoir actuel, la notion de progrès s'imposant dans l'historiographie médicale comme une évidence[1].
Les premiers textes concernant l'origine de la médecine entendue au sens de technè remontent aux Grecs et se trouvent dans le Corpus hippocratique, notamment dans le traité De l'ancienne médecine. La médecine y apparaît comme une découverte progressive, une technè tâtonnante comme l'appellent les épistémologues modernes, à la manière de l'art culinaire. Dans un autre traité du Corpus hippocratique, Art, on retrouve un certain optimisme professant l'assertion selon laquelle la médecine, après quelques tâtonnements, serait devenue un savoir clos, achevé[4]. Au niveau des aspects purement techniques, cet optimisme n'est pas partagé par Aristote qui met en évidence la notion d'imperfection ainsi que des opinions divergentes sur les causes des maladies. Ce n'est pas un hasard si la médecine apparaît précisément à ce moment de l'histoire ; cette période (Ve – IVe siècle) voit en effet se diffuser la malaria maligne[5].
Depuis la Grèce antique jusqu’à George Canguilhem, les chercheurs se demandent si la médecine est un art, technè, ou une science, épistémè. Il n’existe pas de réponse concrète à cette question, chaque historien ou institution choisissant librement son camp. Par exemple, dans le dictionnaire Le Robert, la « Médecine » renvoie à un corpus de connaissances, puis à une pratique professionnelle; alors que dans le Larousse, on inverse l’ordre des définitions, tout en donnant les mêmes[6]. Ce débat s’est à nouveau ravivé depuis l’époque contemporaine, entre la médecine de la preuve (« evidence based medicine » (EBM) anglo-saxonne), et les partisans d’une médecine interniste inscrite dans la tradition clinique[7].
La médecine, durant la majorité de son histoire, doit être vue plus comme un art qu’une science. Les deux termes, art et science, ne sont pas mutuellement exclusifs ; et même aujourd’hui un des aspects les plus fascinants de la médecine reste son union des connaissances scientifiques de base avec les compétences artisanales et l’expérience individuelle, son intégration de la théorie et de la pratique, sa dédication à la compréhension et l’application. Il est important de savoir que la médecine pré-moderne était personnelle et traditionnelle dans ses modes d’éducation, d'entraînement et d'organisation, avec un accent sur la sagesse, l’érudition et l’apprentissage. Cette insistance que la médecine est un art se trouvait dans la médecine européenne, islamique, chinoise et indienne[8].
La médecine et les sciences entretiennent des relations étroites depuis l’apparition de la philosophie naturelle dans l’Antiquité grecque. De nombreux concepts clés de la philosophie naturelle aristotélicienne entrent en résonance avec des thèmes familiers du corpus hippocratique. C’est le cas de la théorie des quatre éléments d’Aristote, de son analyse de la causalité en quatre causes (matérielle, formelle, effective et téléologique) et de son point de vue sur la relation entre le macrocosme et le microcosme, le premier générant et façonnant le second par le biais du cycle saisonnier. Une métaphore aristotélicienne qui met en évidence la relation étroite entre la médecine et la philosophie naturelle est celle de la nature, ou physis, comme un médecin qui se soigne lui-même. La réforme salernistaire vers 1200, qui rétablit la tradition galénique en Europe, l’association éventuelle de l'enseignement de la médecine aux universités et les activités de traduction de la fin du Moyen Âge en Espagne islamique, en Italie du Nord et en Biscance, sont autant de facteurs qui ont contribué à l’émergence d’une médecine savante à la fin du 16e siècle. Ils ont permis à l’Europe de connaître les traités biologiques d’Aristote, la plupart des textes de Galien et surtout le Canon d’Avicenne, si ce n’est une attention collectivement renouvelées aux particularités, aux structures et aux fonctions du corps humain, à l’incidence des maladies et à la variété des remèdes. La médecine savante de la fin du 16e siècle dans les universités comme Padoue ou Bologne, totalement immergée dans le naturalisme aristotélicien, a donc donné d’importantes impulsions à la révolution scientifique. William Harvey (1578-1657) et sa découverte de la circulation sanguine (1628) en sont l’un des exemples les plus marquants[9].
Aujourd’hui encore, les chercheurs insistent sur le fait que la médecine doit rester un art, car son objectif de base reste le soin des malades. Il s’agit ici de souligner que la médecine n’a pas été traditionnellement cataloguée comme une science, ou que l’activité du bon médecin était considérée comme une compétence essentiellement scientifique. « La médecine n’est pas seulement une science », insistait Paracelse à la Renaissance, « c’est aussi un art ». Le grand clinicien Thomas Sydenham pensait à peu près la même chose au XVIIe siècle : l’art de la médecine ne s’apprend que par sa pratique et son exercice[10].
Depuis la grande révolution scientifique des XVIe et XVIIe siècles, qui a introduit une nouvelle philosophie de la matière en mouvement et privilégié le mécanisme et les mathématiques, la médecine a toujours poursuivi, et parfois réalisé, un nouveau rêve, celui de rendre ses fondements intellectuels plus sûrs et les pratiques mieux ancrées, en élargissant les connaissances scientifiques de base dans des domaines tels que la physiologie, la pathologie, la nosologie, la biochimie, etc. Au XIXe siècle, la justification idéologique de la profession médicale nouvellement réformée était de plus en plus considérée comme son fondement scientifique à l’égard de la médecine orthodoxe (ou ses « prétentions », comme l’ont souligné les critiques, ce qui a suscité l’hostilité des sectaires religieux, des critiques littéraires, des naturopathes et d’autres personnes pour qui les vaines prétentions à la scientificité étaient un anathème)[10].
Une transformation radicale de la médecine s’est rapidement produite à partir de la dernière partie du XVIIIe siècle. L’enseignement de la médecine dépend de plus en plus d’une formation en sciences fondamentales. A côté de certaines sciences fondamentales et appliquées, la médecine a généré ses propres technologies, souvent déployées dans une nouvelle science du diagnostic[10].
Cette dualité entre le savoir médical et la pratique de soins révèle toute son acuité dès lors qu’on aborde la question des progrès de la médecine : on constate que depuis environ deux siècles, les avancées ont suivi deux voies, parfois convergentes, parfois divergentes. Au XIXe et début du XXe siècle, nous pouvons remarquer de formidables avancées grâce à la clinique et peu encore, en ces temps, au laboratoire. Cependant, à partir de la période contemporaine, l’essentiel du progrès vient des laboratoires, qu’ils se consacrent à la recherche biologique ou à la recherche clinique[11].
Cette distinction entre science et art est particulièrement visible dans l'œuvre de Michel Foucault, Naissance de la clinique, parlant de la manière dont un nouveau savoir médical s’est constitué à l’hôpital. Au tournant des XVIIIe et XIXe siècles, l’hôpital devient une sorte de « laboratoire naturel » où le clinicien mène ses investigations au chevet du lit du malade. Grâce à de nouveaux modes d’exploration, comme le stéthoscope ou la dissection des cadavres, il identifie la maladie en la rapprochant des lésions qui la caractérisent. C’est ainsi que l’anatomo-pathologie a signé l’acte de naissance de la médecine scientifique fondée sur l’observation empirique du malade et de sa maladie. Ainsi, la notoriété du clinicien reposera sur l’identification d’une maladie énigmatique à laquelle son patronyme restera attaché[11].
Aux XXe et XXIe siècles, les historiens de la science et historiens de la médecine ont moins de dialogue quant aux problèmes historiographiques qu’on pourrait s’y attendre à la suite des connexions entre les deux milieux. Les historiens de la science se demandent si les connaissances scientifiques sont déterminées de manière « externe » afin de trouver des solutions à des problèmes technologiques, sociaux et politiques ; ou s’il est le résultat d’un agenda déterminé de manière « interne » par les scientifiques eux-mêmes. Les historiens de l’histoire tournent autour de la question de savoir si la recherche historique peut et devrait extraire des « leçons du passé » pour les problèmes de santé que nous rencontrons aujourd’hui.
Ce manque de communication entre les historiens de la science et les historiens de la médecine vient du fait que l’un s’intéresse aux questions épistémologiques, et l’autre aux questions de nature éthique et politique. La « vérité » (connaissance locale et culturellement constituée) est le sujet de l’histoire de la science, alors que la « santé » (sa distribution changeant sur les populations, et les pratiques pour la promouvoir et l’obtenir) est le sujet de l’histoire de la médecine. Cette différence d’orientation et de perspective est naturelle, en raison de la compréhension traditionnelle de la médecine comme un art, et non une science[12].
Cette compréhension est particulièrement sous-jacente dans la dernière attaque de l’histoire de la médecine. George Sarton (1884-1956), fondateur du plus grand journal des sciences (Isis), s’est plaint en 1935 que l’histoire de la médecine recevait trop d'informations en comparaison avec ce qu’elle divulguait sur des sujets appartenant véritablement à l’histoire des sciences : « As the medical art applies to its own purposes every physical, chemical or biological discovery which is at all applicable, the historian of medicine must necessarily mention these discoveries »[13].
Henry E. Sigerist (1891-1957), un chercheur tout aussi important pour la fondation de la discipline de l’histoire de la médecine au 20e siècle, n’a pas basé sa réponse sur une inversion de l’image de Sarton, avec les résultats d’une « science pure », formant des excroissances sur un arbre de la connaissance ancrée dans la médecine. Il a au contraire rejeté l’imagerie de Sarton. Sigerist rétorqua que la médecine n’a jamais été et ne sera jamais une branche de la science. Il dit que l’objectif du médecin est de soigner les malades, de « garder ses confrères socialement ajustés et de les réajuster si nécessaire », donc l’histoire de la médecine devrait être une histoire des relations entre médecins et patients, entre la profession (incluant les administrateurs, les officiers de santé publique, les scientifiques, les infirmières, les prêtres, les escrocs, etc) et la société[13].
La séparation de Sigerist entre l’histoire de la médecine et de la science, a eu un effet permanent dans le monde anglophone, même dans les années 1970, avec ceux cherchant une « histoire » sociale nouvelle visant à aller au-delà des succès de la « médecine scientifique ». Plus spécifiquement, deux effets ont été remarqués :
- la science est devenue un facteur externe qui influence les pensées et pratiques médicales, plutôt qu’un produit de l’histoire médicale. Cela inclut les historiens de la médecine comme John Harley Warner, qui promouvait une perspective de « la science dans la médecine » ;
- avec la « santé » et non la « vérité » comme objet de recherche, les historiens de la médecine sont restés insensibles aux points de vue relativistes et constructivistes.
Avec ces changements comme point de départ, plutôt que les changements de perception du monde, un certain degré de réalisme était inévitable ; ou, si les lectures constructives sur la santé et son histoire sont proposées, la construction est prise littéralement afin de se dissocier de l’anti-réalisme omniprésent chez les historiens de la science. Ainsi, la santé et les maladies, la vie et la mort, importent trop pour l’historien de la médecine et son audience pour se réduire au discours seul[13].
La médecine médiévale est redécouverte surtout en Allemagne et en Italie lors du romantisme, représentée par Justus Hecker et Heinrich Häser. En Italie, l'historiographie romantique compte elle aussi deux pionniers : Salvatore De Renzi et Francesco Puccinotti. Ces deux auteurs adoptent des postures sensiblement analogues à celles des romantiques allemands au sens où ils valorisent l'exégèse critique des sources et accordent un vif intérêt au Moyen Âge médical. En France, mais aussi dans certains pays d'Amérique latine, la médecine est très influencée par les idées d'Auguste Comte, fondateur du positivisme[14], à partir du milieu du XIXe siècle[15]. Le tournant est pris par Émile Littré, médecin philologue qui traduit, commente et édite les œuvres complètes d'Hippocrate (1839-1861). L'histoire de la médecine devient une discipline universitaire où les sources et les textes doivent être soumis à une critique "scientifique". L'universitaire le plus connu est alors Charles Victor Daremberg, titulaire d'une chaire d'histoire de la médecine au Collège de France et auteur d'une Histoire des sciences médicales (1870)[16].
L'histoire de la médecine est alors un enjeu de la médecine elle-même, elle est faite par des médecins avec une intention pratique, voire militante ou polémique, pour justifier une pratique, une doctrine ou organiser un savoir[17]. Jusqu'au début du XIXe siècle, la médecine est une discipline qui pratique sa propre histoire. Les premiers historiens de la médecine de notre époque sont Karl Sudhoff (1853-1938), Julius Pagel (1851-1912), Charles Victor Daremberg (1817-1872), Charles Singer (1876-1960), Max Nuremberg (1868-1955) et Fielding Hudson Garrison (1870-1935). Ils ont initié la construction de la discipline historiographique de la médecine et des bases de travail pour la prochaine génération.
Depuis déjà le début du XXe siècle, l’histoire de la médecine s’enrichit par la collaboration interdisciplinaire de chercheurs. Historiens, anthropologues, sociologues et démographes étudient ensemble la médecine selon les méthodes et techniques d'approche, selon les époques étudiées, ou les thématiques particulières. Si elle fait partie de l'histoire des sciences, elle sort largement de ce cadre[18]. L'histoire de la médecine n'est pas une histoire des sciences comme les autres, car « elle implique une réflexion sur la vie, la mort, du point de vue du médecin »[19].
L'histoire de la médecine tend à s'inscrire dans un cadre encore plus général : celui d'une histoire de la santé et des maladies ou encore dans une histoire de l'homme dans ses rapports avec l'environnement. Elle vise, malgré les controverses, à de vastes synthèses qui prennent en compte les dimensions individuelle et collective, biologique et sociale (facteurs socioculturels et économiques)[20],[21].
À cela s’ajoute et se développe une histoire culturelle de la médecine, « cette nouvelle approche, qui s'intéresse au langage, aux symboles et au discours de l'art et de la science de la médecine, a amené des spécialistes de la linguistique et de la littérature à rejoindre les anthropologues »[22]. En 1967, George Rosen élargit la médecine à des caractéristiques sociales et elle devient « the history of human societies and their efforts to deal with problems of health and disease »[23]. Dans cette nouvelle démarche d’histoire sociale de la médecine, Roy Porter articule l’histoire de la médecine autour du point de vue du patient.
Complémentaire à l’histoire sociale, l’histoire des idées ajoute une dimension épistémologique. Des philosophes comme Michel Foucault ont influencé le courant de l’histoire de la médecine. Des deux œuvres de ce dernier sont particulièrement importantes : « Histoire de la folie » en 1961 et « Naissance de la clinique » en 1963.
En marge de ce courant universitaire, il existe un courant médical amateur, basé sur une érudition aimable et anecdotique, représenté notamment par Augustin Cabanès. Ce courant reste très présent au début du XXIe siècle (revues médicales, revues de santé ou de vulgarisation, livres, documentaires...)[16].
À l'heure actuelle, l'historiographie de la médecine ne se résume plus à une contemplation nostalgique du passé. Elle est devenue une discipline militante qui vise notamment à l’élargissement de l'histoire générale de l'humanité.
L'enseignement de l'histoire de la médecine n'est plus étudiée de nos jours dans les études de médecine. La médecine se présente désormais comme une pratique composite, mixte de raison et d'expérience, de science expérimentale et clinique. Il ne suffit donc pas de disposer d'un savoir théorique, de connaitre les règles d'action et les procédures techniques pour parvenir au résultat escompté[24].C'est pour cette raison que les médecins basent l’étude de la médecine sur l’étiologie qui est l’étude de l’origine ou de la cause de la maladie, sur la sémiologie qui désigne l'étude de l'ensemble des signes apparents. Elle est liée à ce qu'on appelle la clinique, qui diffère de la paraclinique représentant les résultats des examens supplémentaires. Avec la complexité croissante des techniques d'imagerie, une sémiologie des examens complémentaires s'est développée. Le but de ces études est de permettre au médecin de poser un diagnostic, c'est-à-dire d'identifier la maladie. De nos jours, la médecine englobe également diverses spécialités qui permettent des diagnostics plus précis lors de la prise en charge des patients. Cette formation médicale se déroule dans un cadre universitaire et nécessite plusieurs années d'études (entre 9 et 12 années d'étude en Belgique).
Préhistoire[modifier | modifier le code]
Les origines de la médecine peuvent être étudiées au moyen des traces laissées par les maladies dans les plus anciens restes humains connues et, dans la mesure du possible, des traces que l’activité médicale a pu y laisser. La période concernée s’étend de la première utilisation d’outils en pierre par les premiers hommes, il y a environ 3,3 millions d’années, au début des systèmes d’écriture et de l’histoire qui s’ensuit, il y a environ 5000 ans. Les disciplines scientifiques employées pour étudier la médecine des périodes préhistoriques sont les suivantes : la paléopathologie et l’ethnologie[25].
La paléopathologie a été définie pour la première fois par Marc Armand Ruffer (1859-1917), médecin bactériologiste et anthropologue britannique, comme la « science des maladies qui peuvent être mises en évidence dans les restes humains de la plus haute antiquité ».
Les pathologies diagnostiquées sur des restes humains datant du Néolithique comprennent des anomalies congénitales comme l'achondroplasie, des maladies endocriniennes (gigantisme, nanisme, acromégalie, goutte), des maladies dégénératives (arthrite, spondylose) et même certaines tumeurs (ostéosarcome), principalement identifiées sur des restes osseux. Parmi les vestiges archéologiques des premiers Homo sapiens, il est rare de trouver des individus de plus de cinquante ans, donc peu de traces de maladies dégénératives ou liées à l'âge. En revanche, les découvertes liées à des maladies ou à des processus traumatiques, résultat d'une vie à l'air libre et dans un environnement non domestiqué, sont très nombreuses.
L'exception à cette règle est la tuberculose, considérée par plusieurs auteurs comme la plus ancienne maladie humaine connue. Les premières preuves de tuberculose chez l'homme ont été trouvées dans des restes de squelettes néolithiques provenant d'un cimetière près de Heidelberg, appartenant vraisemblablement à un jeune adulte, et datés d'environ 5 000 ans avant notre ère.
En ce qui concerne les premiers traitements médicaux enregistrés, il convient de mentionner la pratique de la trépanation (ablation d'une partie des os de la tête). Des découvertes archéologiques de crânes portant des traces de trépanation remontent au Paléolithique supérieur-Mésolithique. Toutefois, il est difficile de distinguer s'il s'agit de trépanations à visée médicale ou rituelle. Une chose est certaine: d'après l'aspect des crânes trépanés et en raison des connaissances actuelles sur la biologie osseuse, certaines personnes ont survécu à l'intervention, d'autres pas.
En 2017, une équipe décrit les plus anciennes traces actuelles d'automédication par phytothérapie[26]. L'analyse génétique de l’ADN piégé dans le tartre dentaire de fossiles néandertaliens du site d’El Sidron (42 à 50 000 ans) a montré chez l’un d’entre eux porteur d’un abcès dentaire, qu’il machait du saule blanc (Salix alba) dont les bourgeons contiennent des concentrations élevées de saliciline métabolisée en acide salicylique, antalgique naturel (l'ingrédient actif de l'aspirine), et que le tartre dentaire contenait également des séquences de la moisissure Penicillium qui produit la pénicilline, antibiotique naturel.

Ötzi, un chasseur-cueilleur momifié dans les glaces des Alpes, a été retrouvé en 1991 avec un sac de champignons vermifuges sur lui, alors que les recherches ont montré qu’il était porteur de vers intestinaux. Il était porteur de 40 tatouages thérapeutiques, la plupart d'entre eux étant situés dans des régions du corps où l’autopsie a montré également qu'il souffrait de maladies ou de douleurs et notamment d'arthrite. Son décès a eu lieu en 3300 av. J.-C. et son corps, qui est conservé au musée de Bolzano, est la plus ancienne momie européenne.
L'ethnologie, quant à elle, extrapole les résultats des cultures et civilisations préindustrielles qui ont réussi à survivre jusqu'à nos jours pour comprendre ou déduire les modèles culturels et comportementaux des premières sociétés humaines.

Dans les sociétés néolithiques sédentaires, un personnage avait la fonction de chef spirituel, c'est-à-dire qu'il soignait les blessés de la chasse en s'appuyant sur l'influence divine et aidait la communauté à manipuler l'anima pour la chasse. Ces guérisseurs occupaient généralement une position sociale privilégiée et étaient souvent sous-spécialisés dans le traitement de différentes maladies, comme chez les Aztèques, où l'on trouvait le médecin chaman (ticitl), plus versé dans les procédures magiques, le teomiquetzan, expert en plaies et traumatismes de combat, ou le tlamatlquiticitl, sage-femme chargée du suivi des grossesses. En revanche, les sociétés nomades de cueillette et de chasse n'avaient pas de guérisseur spécialisé, et n'importe quel membre du groupe pouvait exercer cette fonction, principalement de manière empirique. Elles considéraient le malade comme "impur", surtout face à des processus pathologiques incompréhensibles, se tournant vers l'explication divine pour en trouver la cause. Le malade est malade parce qu'il a transgressé un tabou qui a irrité une divinité, subissant la "punition" correspondante sous la forme de la maladie.
L'évolution de la médecine dans ces sociétés archaïques trouve son expression maximale dans les premières civilisations humaines : la Mésopotamie, l'Égypte, l'Amérique précolombienne, l'Inde et la Chine. Elles expriment le double aspect empirique et magique de la médecine primitive.
Médecine ancienne[modifier | modifier le code]
Mésopotamie[modifier | modifier le code]
La Mésopotamie[27] a abrité quelques-unes des premières et plus importantes civilisations humaines (sumérienne, akkadienne, assyrienne et babylonienne) logées dans la région prospère du Croissant fertile à partir de la période néolithique. Les premières villes sumériennes y ont été établies vers 4000 avant J.-C. et pendant plus de 3000 ans, ces quatre cultures ont prospéré, caractérisées par l'utilisation d'une langue écrite (le cunéiforme) qui a été conservée jusqu'à nos jours sur de nombreuses tablettes et gravures. C’est à partir de ces sources écrites anciennes que les historiens ont pu ces premiers héritages médicaux.

La première d’entre elles témoignant de pratiques médicales se trouve dans le Code d’Hammurabi datant du XVIIIe siècle avant notre ère[28]. Il s’agit d’un recueil de loi et de règles administratives dont treize articles réglementent l'activité du médecin et des interventions chirurgicales, notamment ses honoraires et les sanctions qu'il encourait en cas de faute professionnelle. Grâce à ce texte et à une collection de quelque trente mille tablettes compilées par Assurbanipal (au VIIe siècle av. J.-C.) dans la bibliothèque de Ninive, il a été possible de se faire une idée de la conception de la santé et de la maladie à cette époque, ainsi que des techniques et recettes médicales utilisées par ses professionnels de la santé. Parmi toutes ces tablettes, quelque huit cents sont spécifiquement consacrées à la médecine, dont la description de la plus ancienne ordonnance connue. Le plus frappant est l'organisation sociale complexe autour de tabous et d'obligations religieuses et morales, qui déterminaient le sort de l'individu. Une conception surnaturelle de la maladie prévalait : il s'agissait d'une punition divine imposée par différents démons après la violation d'un tabou.
Comme les médecins égyptiens de la même époque, les Babyloniens ont introduit les concepts de diagnostic, de pronostic, d’examen physique et de prescription. En outre, le texte ancien le plus complet dans le domaine de la médecine est le Manuel de diagnostic écrit par Esagil-kin-apli le médecin de Borsippa[29], sous le règne du roi babylonien Adad-ALPA-iddina (1069-1046 av. J.-C.)[30]. Il s'agit d'une liste de symptômes médicaux et des observations empiriques minutieuses combinant les symptômes observés sur le patient avec un raisonnement logique pour aboutir au diagnostic et au pronostic[31]. Les symptômes et les maladies étaient traités par des méthodes thérapeutiques diverses, telles que le bandage, les pommades et les pilules[29].
Le diagnostic et le pronostic étaient basé l’identification de l’origine du mal causée par un des 6 000 démons possibles grâce à une série de questions rituelles et des techniques divinatoires. La maladie était appelée shêrtu. Mais ce mot assyrien signifiait aussi « péché », « impureté morale », « colère divine » et « punition ». Chaque dieu pouvait provoquer la maladie par une intervention directe, en abandonnant l'homme à son sort, ou par des incantations exécutées par des sorciers.
Les traitements n'échappent pas à ce schéma culturel : exorcismes, prières et offrandes sont des rituels de guérison fréquents qui visent à réconcilier le patient avec la divinité ou à le débarrasser du démon qui rôde. Toutefois, il convient également de noter l'existence d'un important arsenal phytothérapeutique recueilli dans diverses tablettes : quelque deux cent cinquante plantes curatives y sont répertoriées, ainsi que l'utilisation de certains minéraux et de diverses substances d'origine animale.
Le nom générique du médecin était asû, mais on trouve des variantes, comme le bârû, ou devin chargé de l'interrogatoire rituel ; l'âshipu, spécialisé dans les exorcismes ; ou le gallubu, chirurgien-barbier de basse caste qui anticipe la figure du barbier médiéval européen, et qui trouve un équivalent dans d'autres cultures (comme l'Aztèque Tepatl). Ce barbier était chargé d'opérations chirurgicales simples (extraction de dents, drainage d'abcès, phlébotomies, etc.)
L'invasion perse de 539 av. J.-C. marque la fin de l'empire babylonien, mais il faut encore remonter quelque trois mille ans en arrière pour évoquer l'autre grande civilisation du Proche-Orient ancien, dotée d'une langue écrite et d'une culture médicale remarquablement avancée : les Égyptiens.
Perse ancienne[modifier | modifier le code]
La pratique et l'étude de la médecine en Iran a une histoire longue et prolifique. De nombreuses contributions ont été ajoutées à cet ensemble de connaissances à la fois dans la période pré-islamique de l’Iran et dans la période post-islamique. La première génération de médecins perses a été formé à l’Académie de Gundishapur où l’on a parfois affirmé que l'enseignement hospitalier avait été inventé.

Le chimiste iranien Rhazès (également appelé Razi) a été l’auteur de nombreux traités de médecine et de chimie. Dans ces documents, ce médecin a compilé des cas cliniques tirés de sa propre expérience et de très utiles observations de diverses maladies. Il a été le premier à utiliser systématiquement l'alcool dans sa pratique médicale. Rhazès, dans ses Doutes sur Galien, tout en reconnaissant la grandeur de ses prédécesseurs, a largement réévalué la théorie des quatre éléments d’Aristote et de la théorie des humeurs de Galien en utilisant la méthode expérimentale[32]. Ses traités ont eu également beaucoup d’influence en Europe. Il est également à l’origine de la construction d’un hôpital à Bagdad[33].
Le philosophe et médecin mutazilite Ibn Sina (également connu sous le nom d’Avicenne dans le monde occidental) est une autre figure influente. Son Canon de la médecine , parfois considéré comme le livre le plus célèbre de l'histoire de la médecine, est resté un texte de référence en Europe jusqu'au siècle des Lumières.
Égypte antique[modifier | modifier le code]
Au cours des trois mille ans d'histoire de l'Égypte ancienne, une tradition médicale longue, variée et fructueuse s'est développée[27]. Dans l'Odyssée d'Homère, l'Égypte est décrite comme un pays "dont le sol fertile produit un grand nombre de médicaments" et où "tout homme est médecin". Hérodote a même appelé les Égyptiens « le peuple des très sains », en raison de leur remarquable système de santé publique et de l'existence d' « un médecin pour chaque maladie ». Cette dernière remarque est la première référence connue de spécialisation dans les domaines médicaux.

La médecine égyptienne a largement conservé une conception magique de la maladie, mais a commencé à développer un intérêt pratique pour des domaines tels que l'anatomie, la santé publique et le diagnostic clinique, ce qui a représenté une avancée majeure dans la manière de comprendre comment on peut tomber malade. Les personnes qualifiées en médecine étaient soit des médecins-magiciens, soit des médecins-prêtres.
Le climat sec de l'Égypte a favorisé la préservation de nombreux papyrus contenant des références médicales[28] écrites en hiéroglyphes ou en écriture hiératique :
- les papyrus du Ramesseum (1900 av. J.-C.), qui décrivent des recettes et des formules magiques ;
- les papyrus d'El-Lahoun[34] (1850 av. J.-C.), qui traitent de sujets aussi divers que les maladies des femmes et problèmes de conception (obstétrique), la médecine vétérinaire ou l'arithmétique. Nous sont parvenus trente-quatre observations détaillées avec le diagnostic et le traitement, certains d'entre eux étant fragmentaires[35] ;
- le papyrus Edwin Smith[36],[37](1650 av. J.-C.), comprend l'examen, le diagnostic, le traitement et le pronostic de nombreuses maladies, avec un accent particulier sur les différentes techniques chirurgicales et les descriptions anatomiques obtenues au cours de l'embaumement et de la momification des cadavres. Ce papyrus établit pour la première fois trois degrés de pronostic, semblables à ceux de la médecine moderne : favorable, douteux et défavorable ;
- le papyrus Ebers[38] (1550 av. J.-C.), l'un des documents écrits les plus importants et les plus longs découverts dans l'Égypte ancienne : il contient 877 sections décrivant de nombreuses maladies dans divers domaines de la médecine, tels que l'ophtalmologie, la gynécologie, la gastro-entérologie, etc. et les ordonnances correspondantes, ainsi que des incantations et des rituels destinés à exorciser les démons responsables ces maladies. Il s’agit du premier document à décrire des tumeurs ;
- le papyrus Hearst (1550 av. J.-C.), qui contient des descriptions médicales et chirurgicales et quelques formules magistrales ;
- le papyrus de Londres (1350 av. J.-C.), qui mêle recettes et rituels magiques ;
- les papyrus de Berlin (le livre du cœur) (1300 av. J.-C.), qui détaillent avec précision certaines pathologies cardiaques ;
- le papyrus médical Chester Beatty (1300 av. J.-C.), un livre de recettes variées ;
- le papyrus de Carlsberg (1200 av. J.-C.) sur des sujets obstétriques et ophtalmologiques.

Les premières références médicales remontent au début de la période monarchique (2700 av. J.-C.). Selon le prêtre et historien égyptien Manéthon, Hor-Aha, pharaon de la première dynastie, pratiquait l'art de la médecine, écrivant des traités sur la technique d'ouverture des corps. Les écrits d'Imhotep, vizir du pharaon Djéser (IIIe dynastie), grand-prêtre d’Héliopolis, astronome, médecin et premier architecte connu, datent également de cette période. Sa renommée de guérisseur était telle qu'il fut considéré comme le fondateur de la médecine en Égypte antique et comme l'auteur originel du papyrus d’Edwin Smith, détaillant les remèdes, les maladies et les observations anatomiques. Il est divinisé en tant que dieu égyptien de la médecine et descendant du dieu Ptah, le patron divin de tous les artisans et artistes[39].
On sait que des institutions d'enseignement, dont médicales, appelées « Maisons de Vie », ont été créées dans l’Égypte ancienne dès 2 200 avant notre ère[40]. Le premier médecin connu est un Égyptien : Hésirê, chef des dentistes et des médecins du roi Djéser[41]. La première femme médecin égyptienne connue est Peseshet et elle a exercé sous la IVe dynastie ; en plus de son rôle de superviseur, Peseshet délivrait les diplômes aux sages-femmes à l’école de médecine de Saïs[41],[42].
Plusieurs dieux veillent sur l'exercice de la médecine : Thot ; Sekhmet ; Duau et Horus ; Taouret, Heket et Neit ; Amon-Rê ; Isis ; Imhotep lui-même après sa déification.
Antiquité hébraïque[modifier | modifier le code]
L'essentiel de nos connaissances sur la médecine hébraïque[43] de l’Antiquité au cours du Ier millénaire av. J.-C. proviennent de la Torah, c'est-à-dire des cinq livres de Moïse qui contiennent diverses lois relatives à la santé et à différents rituels, tels que l'isolement des personnes infectées (Lévitique 13:45-46), le lavage des mains après avoir manipulé un cadavre (Livre des Nombres 19:11-19) et l’enfouissement des excréments à l’extérieur du campement (Deutéronome 23:12-13).
Max Neuburger (en), dans son Histoire de la médecine écrit : « Les commandements ont pour objet la prévention et le contrôle des épidémies, l’éradication des maladies vénériennes et de la prostitution, les soins d’hygiène corporelle, les bains, la nourriture, le logement et l'habillement, la réglementation du travail, la vie sexuelle, la discipline du peuple, etc. Beaucoup de ces commandement, tels que le repos du Sabbat, la circoncision, les lois concernant les denrées alimentaires (interdiction du sang et de la viande de porc), les mesures concernant les menstruations et les suites de couches des femmes et des personnes souffrant de gonorrhée, l'isolement des lépreux et l'hygiène du campement sont, compte tenu des conditions climatiques, étonnement rationnelles[44]. »
Le monothéisme hébreu rend la médecine théurgique : Yahvé est responsable de la santé et de la maladie. Le monothéisme en général représente une avancée : il facilite le développement de la science en concentrant l'homme sur une seule idée. Il a mis fin à la notion d'un dieu pour chaque phénomène de la nature et chaque circonstance de la vie, comme le postulait le polythéisme. Elle a permis l'étude et la recherche de l'origine de toute chose.
La maladie peut également être une épreuve divine, comme dans le cas de Job : "Alors Satan sortit de devant l'Éternel et frappa Job d'une gale diabolique, depuis la plante du pied jusqu'au sommet de la tête" (Job 2:7). Le Talmud parle du nombre total d'os et préconise des règles d’hygiène d'un homme. Le médecin s'appelle le rophe et le circonciseur est l'uman. La majorité des médecins juifs écrivent en arabe ou en hébreu.
Les Hébreux ont adopté les préceptes médicaux des peuples avec lesquels ils sont entrés en contact : la Mésopotamie, l'Égypte et la Grèce.
Inde antique[modifier | modifier le code]
À Mehrgarh, au Pakistan, les archéologues ont découvert que le peuple de la civilisation de la vallée de l'Indus, dès les premières périodes de Harappan (c. XXXIIIe siècle av. J.-C.) avait des connaissances en médecine et en dentisterie. Le professeur Andrea Cucina de l'université du Missouri à Columbia, spécialiste en anthropologie physique qui a réalisé les fouilles, a fait cette découverte en nettoyant les dents d'un des squelettes exhumés. Des recherches ultérieures dans la même région ont retrouvé des dents portant des traces de soins, datant de 9 000 ans[45]. Vers 2000 avant J.-C., dans la ville de Mohenjo-Daro (toujours dans l'actuel Pakistan), chaque maison disposait d'une salle de bain et beaucoup d'entre elles avaient également des latrines. Cette ville est considérée comme la plus avancée de l'Antiquité en matière d'hygiène.
La période brahmanique (du VIe siècle avant J.-C. au Xe siècle après J.-C.) a permis de jeter les bases d'un système médical. Les Hindous considéraient la maladie comme un karma, une punition infligée par les dieux pour les activités d'une personne. Malgré sa composante magico-religieuse, la médecine ayurvédique hindoue a apporté certaines contributions à la médecine en général, comme la découverte que l'urine des patients diabétiques est plus sucrée que celle des non-diabétiques. Pour diagnostiquer une maladie, les médecins ayurvédiques procédaient à un examen approfondi des patients, y compris la palpation et l'auscultation. Une fois le diagnostic posé, le médecin donnait une série d'instructions diététiques. Il semble que les premiers fondements de l’āyurveda ont été bâtis sur une synthèse entre différentes pratiques anciennes de phytothérapie datant du début du IIe millénaire av. J.-C., avec un apport massif de concepts plus théoriques, de nouvelles classifications nosologiques et de nouvelles méthodes thérapeutiques datant d'environ 400 av. J.-C. et issues de familles de pensée incluant le bouddhisme et d'autres courants[46].
Les deux textes les plus célèbres de la médecine traditionnelle indienne sont la Charaka-samhita (IIe siècle avant J.-C.) et la Sushruta-samhita (IIIe siècle après J.-C.)

La première école, Charaka, est basée sur la mythologie, puisqu'elle affirme qu'une divinité est descendue sur terre et, après avoir rencontré tant de maladies, a laissé un écrit sur la manière de les prévenir et de les traiter. Plus tard, cette école se fondera sur la croyance que la santé et la maladie ne sont pas déterminées à l'avance et la vie peut être prolongée par l’effort des hommes (ce qui contredit la doctrine du karma qui prévalait à l'époque dans l'hindouisme). Cette école est similaire à la médecine moderne dans le domaine du traitement des maladies chroniques. L'un des principaux efforts de cette école consistait à maintenir la santé du corps et de l'esprit, puisque, selon leurs croyances, ils étaient en communication constante.
La seconde école, Susruta, fonde son savoir sur des spécialités, des techniques destinées à guérir, améliorer et prolonger la vie des gens. Ces deux anciens traités décrivent minutieusement l'examen du malade, le diagnostic, le traitement et le pronostic de nombreuses maladies. Le Sushruta est remarquable pour sa description des procédures des différents types d’interventions chirurgicales, dont la rhinoplastie, la réparation des lobes d’oreille déchirés, la lithotomie périnéale, la chirurgie de la cataracte et plusieurs autres interventions chirurgicales.
Les classiques āyurvediques divisent la médecine en huit branches : kāyācikitsā (la médecine interne), śalyacikitsā (la chirurgie, comprenant l’anatomie), śālākyacikitsā (maladies des yeux, des oreilles, du nez et de la gorge), kaumārabhṛtya (pédiatrie), bhūtavidyā (médecine de l’esprit) et tantra agada (toxicologie), rasāyana (la science de rajeunissement), et vājīkaraṇa (aphrodisiaques, principalement pour les hommes). En dehors de ce programme, l'élève de l’Āyurveda devait connaître les dix arts indispensables à l'élaboration et à la mise en œuvre des médicaments : la distillation, la technique, la cuisine, l'horticulture, la métallurgie, la fabrication du sucre, la pharmacie, l'analyse et la séparation des minéraux, la formulation des métaux et la préparation d'alcalis.
La durée normale de formation d’un étudiant semble avoir été de sept ans. Avant l'obtention du diplôme, l'étudiant devait passer un examen. Mais le médecin devait continuer à apprendre par la lecture des livres, l'observation directe (pratyaksha) et par la déduction (anumāna). En outre, le vaidya assistait à des réunions où l’on échangeait des connaissances. Les médecins ont également été invités à prendre connaissance des remèdes atypiques des anciens, éleveurs, forestiers et paysans.
L’Ayurvéda a également influencé la médecine tibétaine.
Chine ancienne[modifier | modifier le code]
La Chine a développé un vaste système de médecine traditionnelle, encore largement utilisé aujourd’hui aussi bien en Chine que partout dans le monde avec l’engouement récent pour l’acupuncture. La médecine traditionnelle chinoise est probablement la médecine qui présente la continuité historique la plus cohérente au monde puisque la tradition aura avancé par ajustements successifs dans le respect des anciens.
La médecine traditionnelle chinoise apparaît comme une manière fondamentalement taoïste de comprendre la médecine et le corps humain. Le tao est l'origine de l'univers, qui est soutenu dans un équilibre instable par deux forces primordiales : le yin (la terre, le froid, le féminin) et le yang (le ciel, la chaleur, le masculin), capables de modifier les cinq éléments dont l'univers est fait : l'eau, la terre, le feu, le bois et le métal. Cette conception cosmologique détermine un modèle de maladie basé sur la rupture de l'équilibre, et son traitement sur le rétablissement de cet équilibre fondamental.
Il est probable que la pratique clinique soit le fait d'observations empiriques de la maladie et reflète la conviction des chinois de l’époque classique selon laquelle les expériences humaines expriment des principes causaux provenant de l'environnement à toutes les échelles. Ces principes causaux, qu’ils soient matériels, essentiels ou mystiques, sont en corrélation avec l'expression de l'ordre naturel de l'univers.
L'un des premiers vestiges de cette médecine est le Neijing Suwen ou Canon interne de l'Empereur Jaune : questions et réponses, qui est un recueil d'écrits médicaux datés vers l'an 2600 av. J.-C. et qui représentera l’un des piliers de la médecine traditionnelle chinoise dans les quatre millénaires suivants. Dans ce recueil, on trouve quelques concepts médicaux intéressants pour l'époque, notamment de nature chirurgicale, bien que la réticence à étudier les cadavres humains semble avoir rendu ses méthodes moins efficaces. La médecine chinoise a développé une discipline à mi-chemin entre médecine et chirurgie appelée acupuncture : selon cette discipline, l'application d'aiguilles sur l'un quelconque des 365 points d'insertion (ou jusqu'à 600 selon les écoles) permettrait de rétablir l'équilibre perdu entre le yin et le yang.
Plusieurs historiens de la médecine se sont interrogés sur la raison pour laquelle la médecine chinoise est restée ancrée dans cette vision cosmologique sans atteindre le niveau de la science technique malgré sa longue tradition et son vaste corpus de connaissances, par rapport au modèle gréco-romain classique. La raison, selon ces auteurs, serait à chercher dans le développement du concept de logos par la culture grecque, comme explication naturelle détachée de tout modèle cosmologique (mythe).
Au cours de la dynastie Han (220 av. J.-C. - 206 apr. J.-C.) et avec l'apogée du taoïsme (du IIe au VIIe siècle après J.-C.), l’accent a été mis sur les remèdes végétaux et minéraux, les poisons, l’alimentation, ainsi que sur les techniques de respiration et l’exercice physique. Zhang Zhongjing, qui a été maire de Changsha, a écrit un Traité de la fièvre typhoïde, qui contient la première référence connue au Neijing Suwen. Il a probablement été le premier à différencier la symptomatologie de la thérapie.

De la dynastie Jin jusqu'à la dynastie Sui (VIe siècle), se distinguent les sages suivants :
- Chun Yuyi : D'après leurs observations, il est clair qu'ils savaient déjà comment diagnostiquer et traiter des maladies telles que la cirrhose, les hernies et l'hémoptysie ;
- Hua Tuo : Grand chirurgien multidisciplinaire à qui on attribue des techniques de narcose et d’anesthésie (Ma Jue Fa) et d'opérations abdominales (Kai Fu Shu), ainsi que de suture. Il s'est également concentré sur l'obstétrique, l'hydrothérapie et les exercices de gymnastique (Wu Qin Xi) ;
- Huangfu Mi : Auteur de Zhen Jiu Yi Jing ou Canon de l'acupuncture. Il cite également l’empereur Jaune dans son Jia Yijing ;
- Wang Shu He : Auteur de Mai Jing, un classique sur la prise du pouls ;
- Ge Hong : Alchimiste, taoïste et phytothérapeute qui a développé des méthodes de longévité basées sur des exercices respiratoires, diététiques et pharmacologiques ;
- Tao Hongjing : Expert en remèdes pharmacologiques.
Sous la dynastie Tang, Wang Ping affirme avoir trouvé une copie des originaux du Neijing Suwen, qu'il a édité et sensiblement augmenté. Ce travail a été réexaminé par une commission impériale au cours du XIe siècle de notre ère et le résultat constitue la meilleure description existante des racines fondatrices de la médecine traditionnelle chinoise.
En 624, fut créé le Grand Service Médical, à partir duquel s'organisèrent les études et la recherche médicales. Le médecin le plus remarquable de cette période fut Sun Simiao (581-682).
Sous la dynastie Song (960-1270), apparaissent des érudits multidisciplinaires comme Chen Kua, des pédiatres comme Qian Yi, des spécialistes en médecine légale comme Song Ci ou des acupuncteurs comme Wang Wei Yi. Peu de temps après, avant l'arrivée de la dynastie Ming, il convient de souligner Hu Zheng Qi Huei (spécialiste en diététique) et Hua Shuou (ou Bowen, auteur d'une révision pertinente du classique Nan Jing). Au cours de la dynastie Ming (1368-1644), les influences venues d’autres latitudes se sont accrues, les médecins chinois ont exploré de nouveaux territoires et les médecins occidentaux ont apporté leurs connaissances en Chine. L'un des grands ouvrages médicaux de l'époque était le Grand Traité sur la matière médicale de Li Shizhen. L'acupuncteur Yang Jizou mérite également d'être mentionné.
À partir des XVIIe et XVIIIe siècles, les influences réciproques avec l’Occident et ses avancées techniques, ainsi que les différentes philosophies dominantes (par exemple le communisme), ont façonné la médecine chinoise actuelle. L'historiographie médicale chinoise se caractérise par un rejet des influences occidentales. Cette conception des choses est réciproque, les Occidentaux considère la médecine chinoise comme une technique ésotérique relevant des croyances primitives. Il faudra attendre la Seconde Guerre mondiale et l'affaiblissement de la puissance impériale pour voir se développer en Chine des écoles de médecine occidentale.
Amérique précolombienne[modifier | modifier le code]
Le vaste territoire du continent américain a accueilli tous les types de sociétés, de cultures et de civilisations tout au long de la période historique précédant sa découverte par l'Europe, on peut donc y trouver des exemples de la médecine néolithique la plus primitive, du chamanisme et de la médecine presque technique atteinte par les Mayas, les Incas et les Aztèques à leur époque de splendeur maximale.
Il existe cependant certaines similitudes, comme une conception magico-théurgique de la maladie comme punition divine, et l'existence d'individus spécialement liés aux dieux, capables d'exercer des fonctions de guérisseur.
Parmi les Incas se trouvaient des médecins incas (hampi camayoc) et des médecins de ville (ccamasmas), possédant certaines compétences chirurgicales résultant de l'exercice de sacrifices rituels, ainsi qu'une vaste connaissance des plantes médicinales.
Parmi les plantes médicinales les plus utilisées figuraient le coca (Erytroxilon coca), le yagé (Banisteriopsis caapi), le yopo (Piptadenia peregrina), le pericá (Virola colophila), le tabac (Nicotiana tabacum), le yoco (Paulinia yoco) ou le curare et certaines daturas comme agents anesthésiques.
Le médecin maya (ah-men) était en réalité un prêtre spécialisé qui avait hérité de ce poste par lignée familiale, bien que le développement pharmacologique mérite également d'être souligné, reflété dans les plus de quatre cents recettes compilées par Ralph L. Roys.

La civilisation aztèque a développé un corpus étendu et complexe de connaissances médicales, dont les informations subsistent dans deux codex : le Codex Sahagún et le Codex De la Cruz-Badiano.
Ce dernier, de Juan Badiano, rassemble une bonne partie des techniques connues de l'indigène Martín de la Cruz (1552), qui comprend une curieuse liste de symptômes présentés par des individus qui vont mourir. Il convient de souligner la découverte de la première école de médecine à Monte Albán, près d'Oaxaca, datée vers l'an 250 après J.-C., où ont été trouvées quelques gravures anatomiques, parmi lesquelles il semble y avoir une césarienne, ainsi que la description de différents interventions mineures, telles que l’extraction de dents, la réduction de fractures ou le drainage d’abcès.
Chez les Aztèques, une différence s'établissait entre le médecin empirique (encore une fois l'équivalent du « barbier » européen de la fin du Moyen Âge) ou tepatl et le médecin chaman (ticitl), plus versé dans les procédures magiques. Certains guérisseurs pouvaient même se spécialiser dans des domaines précis, comme on en trouve des exemples dans le codex Magliabecchi des kinésithérapeutes, sages-femmes ou chirurgiens.
Le traumatologue ou « rebouteux » était connu sous le nom de teomiquetzan, expert notamment en blessures et traumatismes provoqués au combat La tlamatlquiticitl ou sage-femme surveillait la grossesse, mais pouvait réaliser des embryotomies en cas d'avortement. Il convient de souligner l'utilisation d'ocytociques (stimulants de la contraction utérine) présents dans une plante, le cihuapatl.
Francisco López de Gómara, dans son "Histoire des Indes", raconte également les différentes pratiques médicales que rencontrèrent les conquistadors espagnols.
Antiquité classique[modifier | modifier le code]
Encore trois mille ans ans avant notre ère, sur l'île de Crète un civilisation a émergé et a surpassé le Néolithique, utilisant les métaux, construisant des palais et développant une culture qui culminera avec le développement des civilisations minoenne et mycénienne. Ces deux cultures constituent la base de la Grèce classique, qui a eu une influence majeure sur le développement de la science moderne en général et de la médecine en particulier.
Le développement des concepts de physis (nature) et de logos (raisonnement, science) représente le point de départ d'une conception de la maladie comme altération des mécanismes naturels, susceptible donc d'être étudiée, diagnostiquée et traitée contrairement au modèle magico-théologique déterministe prédominant jusqu’à cette époque. Le germe de la méthode scientifique surgit, à travers l’autopsie (« vision de soi ») et l’herméneutique (interprétation). C’est une période de rupture entre « magie populaire, pratiques de nature religieuse et techniques médicales, malgré l’influence d’Hippocrate qui débarrasse, en partie, la médecine de ses influences philosophiques et magiques »[47].
Grèce antique[modifier | modifier le code]
Les Grecs[48] ont inventé des nouveaux termes pour définir la médecine : tekhne iatriké (la technique ou l’art de guérir), ietèr kakôn (le médecin des maladies) et kheirourgein (le travailleur des maladies, racine du terme chirurgien).
La première mention écrite d'un acte médical dans la littérature occidentale se trouvant dans l'Iliade décrit la guérison de la blessure de Ménélas par le médecin Machaon, fils d'Asclépios, dieu de la médecine grecque, formé en sciences médicales par le centaure Chiron, témoigne du caractère rudimentaire de la médecine pré-hippocratique encore fortement imprégnée de croyances surnaturelles :
| Grec ancien | Français |
|---|---|
| Αὐτὰρ ἐπεὶ ἴδεν ἕλκος ὅθ᾽ ἔμπεσε πικρὸς ὀϊστός,
αἷμ᾽ ἐκμυζήσας ἐπ᾽ ἄρ᾽ ἤπια φάρμακα εἰδὼς |
Ainsi, dès qu'il aperçut la plaie où s'était enfoncée une flèche aiguisée, Il en suça le sang et, fort de sa connaissance des remèdes apaisants, |
D’autres exemples peuvent être cités dans l’Iliade ainsi que dans l’Odyssée. Esculape, un ancien synonyme de médecin, est dérivé du nom du dieu Asclépios, et le nom d’Hygie, sa fille, a servi d’inspiration à la branche actuelle de la médecine préventive appelée hygiène[50].
Au VIe siècle avant J.-C., Alcméon de Crotone, philosophe pythagoricien dédié à la médecine, a développé une théorie de la santé qui a commencé à abandonner les rituels de guérison pré-techniques qui fondaient jusqu'alors la médecine grecque : la prière (eukhé) aux dieux de la santé (Asclépios, Artémis, Apollon, Pallas Athéna, Hygie, etc), des danses ou des rites de guérison (Dionysos) et une connaissance empirique des remèdes de base. À Crotone, Cos ou Cnide, des écoles de médecine suivant le concept d'Alcméon, basé sur les sciences naturelles ou la physiologie, commencèrent à fleurir.

Mais la figure médicale par excellence de la culture grecque classique est Hippocrate[51],[52],[53]. On sait de ce médecin, grâce à la biographie écrite par Soranos d'Éphèse, qu'il est né à Cos vers l'an 460 avant notre ère et sa vie coïncident avec l’âge d’or de la civilisation hellénique et sa nouvelle vision du monde opposant la raison au mythe. Galien et plus tard l'école d'Alexandrie le considéraient comme « le médecin parfait », c'est pourquoi il a été classiquement acclamé comme le père de la médecine moderne. Hippocrate est également perçu par ses contemporains comme un descendant d’Asclépios.
En réalité, l'ouvrage attribué à Hippocrate, le Corpus Hippocraticum est une compilation d'une cinquantaine de traités (dont le traité De l’ancienne médecine[54]), rédigés sur plusieurs siècles (la plupart entre le Ve et le IVe siècle avant J.-C.), il est donc plus approprié de parler d'une « école hippocratique », fondée sur les principes du soi-disant serment d'Hippocrate. Les domaines médicaux couverts par Hippocrate dans ses traités comprennent l'anatomie, la médecine interne, l'hygiène, l'éthique médicale ou la diététique.
La Grèce d’Hippocrate a mis au point un système de médecine basé sur la théorie des humeurs où le but du traitement était de rétablir à l'intérieur du corps l'équilibre des humeurs en relation avec les quatre éléments. Des points de vue similaires ont été adoptés en Chine et en Inde. Il y décrit la maladie (nosas) comme une altération (excès ou défaut) de l'une des quatre humeurs. Sur cette base théorique, il développe ensuite un corpus théorique physiopathologique (comment on tombe malade) et thérapeutique (comment on guérit) basé sur l'environnement, l'air ou l'alimentation (diététique). Hippocrate a commencé à classer les maladies en maladies aiguës, chroniques, endémiques et épidémiques, et à utiliser des termes tels que « exacerbation, rechute, résolution, crise, paroxysme, pic et convalescence[55],[56].
Vers l'an 300 avant notre ère, Alexandre le Grand fonde Alexandrie, la ville qui deviendra bientôt la référence culturelle de la Méditerranée et du Moyen-Orient[57],[58]. L'école médicale d'Alexandrie a rassemblé et développé toutes les connaissances connues à l'époque sur la médecine (ainsi que sur de nombreuses autres disciplines), contribuant ainsi à former des médecins exceptionnels.
L'un des médecins les plus remarquables de l'école alexandrine fut Érasistrate de Céos (né vers 320 avant notre ère), découvreur du canal biliaire principal (canal par lequel la bile s'écoule dans l'intestin grêle) et du système de circulation porte (un système veineux qui traverse le foie avec le sang provenant du tube digestif). Hérophile de Chalcédoine (né vers 330 avant notre ère) était un autre des grands médecins de cette école : il étudie le système nerveux, le fonctionnement des méninges, le cœur, la gynécologie, l’obstétrique et le système reproductif. Ces deux savants dépassent les rudiments du corps établis par Hippocrate.
Le Mouseion d’Alexandrie peut être considéré comme l’héritière des Maisons de Vie de l’Égypte ancienne. La bibliothèque de cette cité était un lieu de rassemblement des savoirs et des érudits, propice à l’étude et au développement de nombreuses disciplines. L’école d’Alexandrie décline vers le premier siècle avant notre ère.
Après l’incorporation de l’Égypte comme province romaine (30 av. J.-C.), la période alexandrine prend fin et commence la période de splendeur de la médecine romaine.
Rome antique[modifier | modifier le code]
La médecine de la Rome antique est une extension des connaissances médicales grecques fondées sur l’empirisme et l’intellectualisme[59]. La civilisation étrusque, avant d’importer les connaissances de la culture grecque, avait à peine développé un corpus médical intéressant, hormis une compétence notable dans le domaine de la dentisterie. Les autres civilisations italiques avaient une médecine encore largement fondée sur les traditions folkloriques, la magie et les sacrifices religieux. Mais l’importance croissante de la métropole au cours des premières périodes d’expansion attira d’importantes personnalités médicales grecques et alexandrines qui finirent par former à Rome le principal centre de connaissances médicales, cliniques et pédagogiques de la région méditerranéenne.
Le premier médecin grec à être entrer en contact avec Rome a été Archagatos en 219 avant notre ère. Les figures médicales les plus importantes de la Rome antique étaient Asclépiade de Bithynie (124 ou 129 av. J.-C. – 40 av. J.-C.), Celse et Galien. Le premier, ouvertement opposé à la théorie hippocratique des humeurs, développa une nouvelle école de pensée médicale, l'École Méthodique, basée sur les travaux de Démocrite, et qui explique la maladie par l'influence des atomes qui traversent les pores du corps, dans un aperçu de la théorie microbienne. Certains médecins affectés à cette école étaient Thémison de Laodicée, Thessalos de Tralles ou Soranos d'Éphèse, l'éditeur de la première biographie connue d'Hippocrate et d’autres biographies médicales.
Entre les années 25 av. J.-C. et 50 apr. J.-C. vécut une autre figure médicale importante : Celse. Ce dernier postule que la médecine se subdivise en trois parties : la diététique, la chirurgie et la pharmaceutique. En réalité, il n'existe aucune preuve qu'il ait exercé la médecine, mais un traité médical (De Arte medica, en huit livres), probablement le premier ouvrage complet sur la profession médical, qui est conservé dans un ouvrage plus vaste appelé De Artibus (Des arts). Il s’agit d’un des premiers recueils écrit en latin alors que le grec était la langue universelle de l’érudit à l’époque antique. Par son activité de compilation, il peut être qualifier de « naturaliste encyclopédiste »[60].
Avec le début de l'ère chrétienne, une autre école de médecine se développe à Rome : l'École Pneumatique. Si les Hippocratiques faisaient référence aux humeurs liquides comme cause de la maladie et que les atomistes mettaient l'accent sur l'influence de particules solides appelées atomes, les pneumaticiens verraient dans le pneuma (gaz) qui pénètre dans l'organisme par les poumons la cause des troubles pathologiques dont souffre l'être humain. Athénée d'Atallie ou Arétée de Cappadoce étaient des adeptes de cette école de pensée.
A Rome, la caste médicale était déjà organisée (d'une manière qui rappelle la division actuelle par spécialités) en médecins généralistes (medici), chirurgiens (medici vulnerum, chirurgi), oculistes (medici ab oculis), dentistes et spécialistes des maladies de l'oreille. Il n'existait pas de réglementation officielle pour être considéré comme médecin, mais sur la base des privilèges accordés aux médecins par Jules César, un quota maximum par ville a été établi. En revanche, les légions romaines disposaient d'un chirurgien de campagne et d'une équipe capable d'installer un hôpital (valetudinaria) au milieu du champ de bataille pour soigner les blessés lors des combats. Les Romains ont inventé de nombreux instruments chirurgicaux, y compris les premiers instruments spécifiques aux femmes[61], ainsi que l’usage en chirurgie des pinces, scalpels, cautères, ciseaux, aiguilles à suture, sondes et spéculums[62],[63]. Les Romains ont également été des pionniers dans la chirurgie de la cataracte[64].
L'un de ces médecins légionnaires, enrôlé dans les armées de Néron, était Pedanius Dioscoride d'Anazarbe (Cilicie, Turquie actuelle), l'auteur du manuel pharmacologique le plus utilisé et le plus connu jusqu'au XVe siècle. Ses voyages avec l'armée romaine lui ont permis de rassembler un large échantillon d'herbes (environ six cents) et de substances médicinales pour écrire son magnum opus : De materia medica (communément appelé « les Dioscorides »).

Mais la figure médicale romaine par excellence était Claude Galien[65], dont l'influence (et les erreurs anatomiques et physiologiques) et les écrits sont devenus la référence au cours du long cursus universitaire du médecin médiéval. Dans les années 1530 cependant, un médecin et anatomiste belge, André Vésale, s’est attelé à un projet visant à traduire de nombreux textes grecs de Galien en latin. Le plus célèbre ouvrage de Vésale, De humani corporis fabrica, a été grandement influencé par les écrits et les travaux de Galien[66].
Galien est né à Pergame en l'an 130 apr. J.-C., sous influence grecque et sous la protection de l'un des plus grands temples dédiés à Esculape (Asclépios). Il étudia la médecine avec deux disciples d'Hippocrate et se forme dans les écoles de médecine de Smyrne, de Corinthe et d'Alexandrie. Finalement, il se rend à Rome où sa renommée de médecin gladiateur le conduit à être choisi comme médecin de l'empereur (Marc Aurèle). Cependant, à Rome, les autopsies étaient interdites, c'est pourquoi ses connaissances en anatomie étaient basées sur des dissections d'animaux, notamment des singes, ce qui l'a amené à commettre quelques erreurs. Il adapte la théorie de quatre humeurs d’Hippocrate : l’action du sang, du phlegme, de la bile jaune et de la bile noire qu’il associe à quatre éléments et quatre températures.
Il faut souligner un apport capital de la médecine publique romaine : parmi les principaux architectes romains (Columelle, Vitruve ou Marcus Vipsanius Agrippa), il y avait la conviction que le paludisme se propageait par les insectes ou les eaux marécageuses. Selon ce principe, ils ont entrepris des travaux publics tels que des aqueducs, des fontaines, des égouts et des latrines publiques visant à assurer un approvisionnement en eau potable de qualité et un système adéquat d'évacuation des excréments.

Les valetudinaria sont abandonnées avec les invasions barbares et la chute de l’Empire d’Occident. Selon Henry Chadwick, professeur à l’Université de Cambridge et historien du christianisme primitif, la pratique de la charité exprimée éminemment à travers les soins aux malades était probablement l’une des causes les plus puissantes de la propagation du christianisme. Malgré l’existence de ces proto-hôpitaux romains, l’Empire manquait de conscience sociale de l’hôpital jusqu’à la fondation des premiers grands hôpitaux chrétiens. En Occident, la nosocomium fondée par Fabiole de Rome constitue le premier antécédent documenté de la « médecine sociale » et en fait l'une des femmes les plus célèbres de l'histoire de la médecine organisée.
Byzance[modifier | modifier le code]
L'Empire romain d'Orient a hérité, après la division due à la mort de Théodose, de la culture et de la médecine grecques[67],[68]. Dans son désir de récupérer, ou de ne pas perdre, le savoir classique, la culture byzantine, notamment à Constantinople (fondée le 11 mai 330 de notre ère), a joué un rôle fondamental en compilant et en cataloguant le meilleur des traditions juives, grecques et romaines, apportant cependant peu de nouvelles contributions.
Oribase de Pergame et Aétios d'Amida (VIIe siècle) sont les principaux compilateurs de connaissances médicales de l’Antiquité tardive. Oribase (325-403 apr. J.-C.) était le médecin personnel de Julien l'Apostat. Il a compilé en septante volumes (Les Synagogues Médicales) toutes les connaissances médicales jusqu'à cette date. Son œuvre dépasse celle d’Hippocrate. Sur les conseils d'Oribase, Julien rend obligatoire le passage d'un examen pour obtenir une licence officielle (symbolon) permettant d'exercer la médecine. Aétios d’Amida ajoute à la pharmacopée d’Oribase des formules magiques et des invocations chrétiennes.

Plusieurs de leurs œuvres, ainsi que celles de nombreux autres médecins byzantins, ont été traduites en latin et, éventuellement, au cours du siècle des Lumières et à l’époque des philosophes, en anglais et en français. Alexandre de Tralles (frère de l’architecte de la basilique Sainte-Sophie) poursuit cette méthode de compilation, bien que peu novatrice, avec ses Douze livres de médecine. Le médecin le plus remarquable de cette période était Paul d’Égine, auteur de l’Épitomé, Hypomnema ou Memorandum, sept volumes (également nommé « Abrégé de médecine ») qui rassemblent des connaissances en médecine, chirurgie et obstétrique.
Au sein de l’empire byzantin, les Asclépeions étant en ruines, des auberges et des hôpitaux sont ajoutés aux complexes architecturaux des couvents, notamment à Édesse, Césarée de Cappadoce au IVe siècle et ensuite à Constantinople et à Jérusalem.Le dernier grand médecin byzantin était Actuarius qui a vécu au début du XIVe siècle à Constantinople.
La raison de la stagnation des nouveaux progrès de la médecine à partir de cette période et au cours du Moyen Âge répond à l’importance croissante du christianisme dans la vie politique et sociale, réticent à l’égard du concept hellénique des sciences naturelles et plus enclin à une vision déterministe (théocentriste) de la maladie.
Médecine médiévale[modifier | modifier le code]
À mesure que les sociétés se développaient en Europe et en Asie, les systèmes de croyance étaient remplacés par un système naturel différent. Toutes les idées développées depuis la Grèce antique jusqu’à la Renaissance, y compris celles de Galien, reposaient sur le maintien de la santé par le contrôle de l’alimentation et de l’hygiène. Les connaissances anatomiques étaient limitées et il existait peu de traitements curatifs ou chirurgicaux. Les médecins basaient leur travail sur une bonne relation avec les patients, luttant contre les petits maux et apaisant les maladies chroniques, et ils ne pouvaient pas faire grand-chose contre les maladies épidémiques qui ont fini par se propager dans la moitié du monde.
La médecine médiévale était un mélange dynamique de science et de mysticisme. Au début du Moyen Âge, après la chute de l’Empire romain, les connaissances médicales en vigueur se fondaient principalement sur ce qui restait des textes grecs et romains, conservés dans les monastères et diverses bibliothèques. Les idées sur la cause et le traitement des maladies n'étaient toutefois pas purement laïques, mais également basées sur une vision spirituelle du monde, où des facteurs tels que la destinée, le péché, et les influences astrales jouaient un rôle aussi grand que toutes les causes physiques. Les idées sur l’origine et la guérison des maladies n’étaient pas purement laïques, mais avaient également une base spirituelle importante. Des facteurs tels que le destin, le péché et les influences astrales avaient autant de poids que des facteurs plus physiques.
La médecine n’était pas considérée comme l’un des sept arts libéraux classiques et est, par conséquent, considérée davantage comme un artisanat que comme une science. La médecine est, néanmoins, devenue une discipline enseignée en faculté, comme le droit et la théologie dans les premières universités médiévales d’Europe au XIIe siècle. C'est une époque de stagnation de la connaissance par rapport aux mondes islamique et orthodoxes.
Civilisation islamique médiévale[modifier | modifier le code]
Après la mort de Mahomet en 632, commença la période d’expansion musulmane. En seulement cent ans, les Arabes ont occupé la Syrie, l’Égypte, la Palestine, la Perse, la péninsule ibérique et une partie de l’Inde. Au cours de cette expansion, sur ordre du prophète (« Cherchez la connaissance même si vous devez aller en Chine »), les éléments culturels les plus pertinents de chaque territoire sont incorporés, passant en peu de temps de la pratique de la médecine primitive (empirico-magique) à maîtriser la médecine technique hellénique avec une nette influence hippocratique.
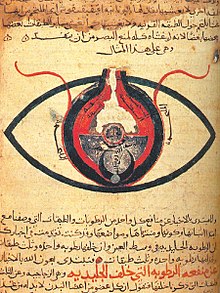
L’âge d'or de la civilisation islamique a atteint un niveau élevé de connaissances médicales car les médecins musulmans ont contribué de manière significative au développement de la discipline, y compris en anatomie, chirurgie, ophtalmologie, physiologie, pharmacologie, pharmacie et sciences pharmaceutiques[69]. Les Arabes ont développé les pratiques médicales grecques et romaines : Galien et Hippocrate étaient pour eux des autorités prééminentes[70]. Dans les années 830-870, la traduction de 129 oeuvres de Galien en arabe par Hunayn ibn Ishaq (également connu sous son nom latin « Johannitius ») et ses assistants a servi de modèle à la médecine islamique qui s’est propagée rapidement à travers l’Empire arabe. Il deviendra le médecin personnel du calife Al-Qâsîm al-Ma'mûn. À partir de ce poste, il fonda la première école de médecine de l'Islam. Qusta ibn Luqa joua aussi un rôle important dans la traduction et la transmission des textes grecs.
Une des plus grandes figures représentatives de la médecine islamique médiévale était Avicenne (Abou Ali ibn Abdellah ibn Sina, né vers 980)[71],[72]. L'œuvre de ce philosophe persan, intitulée Canon de médecine, est considérée comme l'œuvre médicale médiévale la plus importante de la tradition islamique jusqu'à son renouveau avec les concepts de médecine scientifique. Il a également écrit le Livre de la guérison et ces deux œuvres demeurent les deux manuels de référence des universités musulmanes et européennes jusqu'au XVIIe siècle. Elle a également eu une grande influence dans toute l’Europe jusqu’à l’arrivée du siècle des Lumières. Si Rhazès était le clinicien intéressé à diagnostiquer le patient, Avicenne était le théoricien aristotélicien dédié à la compréhension des généralités de la médecine.

Abu Al-Qasim (Abulcasis), qui est considéré comme le père de la chirurgie moderne[73], a écrit le Kitab al-Tasrif (1000), une encyclopédie médicale en trente volumes, qui a été enseignée dans les écoles de médecine musulmanes et européennes jusqu'au XVIIe siècle. Il a utilisé de nombreux instruments chirurgicaux, y compris des instruments spécifiques aux femmes[61],[74], et introduit l’utilisation en chirurgie du catgut, des pinces, des ligatures, des aiguilles à suture, des scalpels, des curettes, des écarteurs, des sondes et des spéculums[75], des scies à os[76], et des plâtres[77].
Il faut souligner plusieurs personnalités médicales d'intérêt originaires d'Al-Andalus, comme Avempace (vers 1080-1138) et son disciple Abentofail, Averroès (1126-1198) ou Maïmonide, qui, bien que juif, contribua de manière significative à la médecine arabe au cours de la XIIe siècle. À la fin du XIIIe siècle et au début du XIVe siècle, également en Al-Andalus, Al-Safra, médecin personnel dans l'entourage de Muhammad ibn Nasr (sultan de Grenade), dans son livre Kitāb al -Istiqsā, apporte diverses avancées sur les tumeurs et les médicaments.
Ibn Nafis (Ala-al-din abu Al-Hassan Ali ibn Abi-Hazm al-Qarshi al-Dimashqi), médecin syrien du XIIe siècle, a contribué à la description du système cardiovasculaire, raison pour laquelle il est considéré comme le père de la théorie de la circulation. Sa découverte sera reprise en 1628 par William Harvey, à qui on attribue habituellement la découverte. De la même manière, de nombreuses autres contributions médicales et astronomiques attribuées aux Européens ont pris comme point de départ les découvertes originales d'auteurs arabes ou persans.

Les médecins musulmans ont mis en place certains des premiers hôpitaux qui se sont par la suite développés en Europe à la suite des croisades, en s’inspirant des hôpitaux du Moyen-Orient[72],[78].Une autre citation attribuée au prophète Mahomet dit qu’il n’existe que deux sciences : la théologie, pour sauver l’âme, et la médecine, pour sauver le corps. Parmi les musulmans, Al Hakim (le médecin) était synonyme de « sage professeur ». Les médecins arabes avaient l'obligation de se spécialiser dans certains domaines de la médecine, et il y avait des classes au sein de la profession. De nombreuses personnalités et œuvres médicales de l'Islam ont eu une influence importante sur l'Europe médiévale, notamment grâce aux traductions, vers le latin, de l'École des traducteurs de Tolède, ou celles de Constantin l'Africain, qui ont participié à la fondation des premiers école de médecine médiévale européenne : l'École de Salerne.
Europe occidentale[modifier | modifier le code]
En Europe occidentale, l'effondrement de l'autorité de l’Empire romain a conduit à l’interruption de toute pratique médicale organisée. La médecine était exercée localement, alors que le rôle de la médecine traditionnelle augmentait, avec ce qui restait des connaissances médicales de l'Antiquité. Les connaissances médicales ont été préservées et mises en pratique dans de nombreuses institutions monastiques qui s’étaient souvent adjoint un hôpital.
La médecine de l’Europe médiévale est surtout détenue par des clercs et les moines tels que Boèce, Cassiodore, Isidore de Séville et Bède le Vénérable qui ont écrit des traités médicaux en plus de traités philosophiques[79]. Cependant, lors du concile de Clermont en 1130, la pratique de la médecine est interdite aux membres du clergé mais cette interdiction n’est, dans un premier temps, pas vraiment respectée[80].
Une figure importante de cette école fut le moine Constantin l'Africain (1010-1087), médecin carthaginois qui rassembla de nombreux ouvrages médicaux au cours de ses voyages et contribua à la médecine européenne avec la traduction de plusieurs textes classiques de l'arabe. Ces travaux lui valurent le titre de Magister orientis et occidentis.

Une médecine professionnelle organisée est réapparue, avec la fondation de plusieurs universités[81]. L'école de médecine de Salerne est fondée au XIe siècle et, en coopération avec le monastère du mont Cassin, a traduit de nombreux ouvrages byzantins et arabes[82]. La situation géographique privilégiée de la Campanie, au sud de l'Italie, jamais complètement abandonnée par la culture après la chute de l'empire, puisqu'elle fut un refuge pour les Byzantins et les Arabes, a permis l'émergence de cette proto-université, fondée selon la légende par un grec (Ponto), un hébreu (Helinus), un musulman (Adela) et un chrétien (Magister Salernus), donnant à l'origine le nom de Collegium Hippocraticum.
L'orientation de l'École de Salerne est fondamentalement expérimentale et descriptive, et son œuvre la plus importante est le Regimen Sanitatis Salernitanum (1480), un recueil de normes d'hygiène, de nutrition, d'herbes et autres indications thérapeutiques, qui atteint le chiffre de 1500 éditions.
Il convient de mentionner que dans cette école, les femmes étaient admises comme enseignantes et comme élèves et étaient connues sous le nom de Mulieres Salernitanae. Trotula de Salerne, femme-médecine et chirurgienne, praticienne et enseignante, auteure de traités sur la gynécologie et la médecine des femmes. L’action des femmes en médecine au Moyen Âge n’est d’ailleurs pas à minimiser[83]. Alors que beaucoup d’établissements universitaires rejetaient l’entrée d’étudiantes féminines, il est bien attesté que les femmes durant cette période avaient des compétences en pharmaceutiques et chirurgie mineure. Le milieu le plus propice à l’exercice médical pour les femmes étaient les abbayes et les couvents où les abbesses étaient responsables des soins aux malades. Les hôpitaux étaient largement dominés par des compairs masculins. Dans le Saint-Empire germanique, Hildegarde von Bingen (1098-1178), Mathilde de Magdeburg (1212-1282) et Gertrude de Helfta (morte en 1311) sont particulièrement connues. Il s’agit de grandes mystiques ayant fondées et supervisées des infirmeries.
Des femmes de la haute aristocratie pouvaient également avoir eu le privilège d’étudier les pratiques médicales, comme en Angleterre Marguerite Beaufort (1443-1509), comtesse de Richmond et de Derby, active en matière d’éducation et de santé. Elle fonde deux collèges à Cambridge en 1506 et en 1511 et un collège à Oxford, ainsi que des hôpitaux et des aumônes. Au XVe siècle, certaines femmes nobles ont fondé des hôpitaux privés, comme celui de Santiago par Isabelle d’Espagne ou celui de Ewelme en Angleterre par la duchesse de Suffolk. Un groupe de praticiens restait exclusivement féminin : il s’agit des sage-femmes.
De grandes saintes sont invoquées pour des guérisons, comme sainte Élisabeth de Hongrie (1207-1230), sainte Brigitte de Suède (1304-1373), sainte Catherine de Sienne (1347-1380) et sainte Thérèse d’Avila (1515-1582). Toutes ont soigné les malades et fait des miracles curatifs. Durant le XVIIe siècle, les métiers médicaux sont interdits aux femmes. Cela n’empêche pas l’intérêt que les femmes portent à la médecine et de nombreuses dirigeantes peuvent être citées en exemple : Marie de Hongrie (1505-1558), Élisabeth Ier d’Angleterre (1553-1603), Christine de Suède (1626-1689), Catherine la Grande de Russie (1729-1796).
Au XIIe siècle, des universités ont été créées en Italie et ailleurs en Europe et des facultés de médecine se sont rapidement développées. En France, deux facultés de médecine sont créées à l'université de Montpellier en 1220, de Toulouse en 1229. La Faculté de Médecine de Montpellier existe depuis le XIIe siècle, même si elle a obtenu son premier cadre institutionnel en 1220[82]. Son enseignement médical est né dans la pratique, en dehors de tout cadre institutionnel. Elle est actuellement la faculté active de médecine la plus ancienne du monde. Des personnages illustres comme Arnaud de Villeneuve, François Rabelais et Guillaume Rondelet entre autres y étudièrent. La pratique de la médecine étaient également aux mains des barbiers chirurgiens qui n'étaient pas admis au sein des facultés et se regroupaient donc en confréries dont à Paris où ils forment le Collège de Saint-Côme[84].

Arnaud de Villeneuve (1238-1311) est l'une des figures les plus marquantes de la médecine médiévale européenne. Formé à Montpellier et peut-être aussi à Salerne, sa renommée le conduit à être médecin de la cour des rois d'Aragon, Pierre le Grand, Alphonse III et Jacques II. Outre quelques traductions de Galien et d'Avicenne, il développe son propre corpus de recherches médicales autour de la consommation (forme de présentation de la tuberculose). Un recueil d'aphorismes en vers léonins du XIIIe siècle connu sous le nom de "Flos médicinale" (ou Flos sanitatis) lui est attribué.
Peu à peu, la dépendance à l’égard des maîtres du monde antique s'est encore accrue avec les premiers résultats des observations et des expériences. La pratique chirurgicale s’est beaucoup améliorée au cours de la période médiévale. Avec la Renaissance on a assisté à une augmentation des études expérimentales, principalement dans le domaine de la dissection et de l'étude du corps. Les travaux de pionniers comme André Vésale et William Harvey ont remis en cause les croyances populaires par des preuves scientifiques. La compréhension et le diagnostic des maladies se sont améliorés, mais sans apporter de bénéfices directs pour la santé. Il existait peu de médicaments efficaces, en dehors de l’opium et de la quinine. Des méthodes folkloriques et des traitements potentiellement toxiques à base de composés métalliques étaient alors en vogue.
Dans la conception théocentrique de cette période, des thérapies alternatives à caractère surnaturel sont introduites. À partir des VIIe et VIIIe siècles, avec la diffusion du christianisme, des rites d'onction royale furent intégrés aux cérémonies de couronnement, ce qui donna un caractère sacré à la monarchie. Des propriétés de guérison magique sont attribuées à ces rois oints. La plus populaire est la « touche du roi ».
À l'époque moderne, un échange a lieu entre le sud et le nord de la Méditerranée. Un certain nombre de médecins occidentaux se sont initiés à la médecine arabe, la majorité d'entre eux envoyés par le roi de France Henri IV à la cour du Sultan du Maroc Ahmed al-Mansour, dont Arnoult de Lisle, Jean Mocquet et Étienne Hubert. Ils apprennent la langue arabe et enseignent à la fois la langue mais aussi la médecine dans les écoles de Paris. Cet échange culturel a été développé grâce à la notoriété des travaux de l'un des grands médecins de l'époque, Abul Qasim ibn Mohammed al-Ghassani, médecin personnel d'Ahmed al-Mansour, et auteur d'un livre sur la botanique qui fait autorité[85].
Médecine moderne[modifier | modifier le code]
La médecine de la Renaissance[modifier | modifier le code]

Deux événements historiques ont marqué la manière de pratiquer la médecine, et même de tomber malade, à partir de la Renaissance. D’une part, les grandes pestes qui dévastèrent et conduisirent à la fin du Moyen Âge. Au cours du XIVe siècle, la peste noire apparaît en Europe, causant à elle seule la mort de 20 à 25 millions d’Européens[86].
En revanche, les XVe (il Quattrocento) et XVIe (il Cinquecento) siècles voient naître en Italie des philosophies de la science et de la société fondées sur la tradition romaine de l'humanisme. L'épanouissement des universités en Italie, sous la protection des nouvelles classes marchandes, fut le moteur intellectuel dont découla le progrès scientifique qui caractérisa cette période. Cette « nouvelle ère » a eu un impact particulier sur les sciences naturelles et la médecine, selon le principe général du « révisionnisme critique ». L’univers a commencé à être vu d’un point de vue mécaniste.

C'est l'époque des grands anatomistes : les preuves expérimentales mettent fin aux erreurs anatomiques et physiologiques de Galien et les propositions avancées de Roger Bacon atteignent toutes les disciplines scientifiques : Copernic publie sa théorie héliocentrique la même année où André Vésale, le principal anatomiste de cette période, publia De humani corporis fabrica, son œuvre la plus importante et un manuel essentiel pour les étudiants en médecine des quatre siècles suivants. Vésale a obtenu son doctorat à l'Université de Padoue, après une formation à Paris, et a été nommé "explicator chirurgiae" (professeur de chirurgie) dans cette université italienne. Dans un amphithéâtre, devant des étudiants venus de l'Europe entière, il pratique de nombreuses dissections sur des suicidés ou des condamnés à mort. Souvent ces dissections publiques duraient jusqu'à ce que les chairs soient trop avariées pour permettre toute observation. C'est une véritable révolution des connaissances en anatomie qui étaient restées sclérosées depuis les travaux de Galien sur des animaux au IIe siècle. Au cours de ses années de professeur, il écrivit son grand ouvrage, terminant sa carrière professionnelle comme médecin personnel de Charles Quint et, plus tard, de Philippe II. Il fit un pèlerinage à Jérusalem, comme le révèle une lettre de 1563, après que sa condamnation à mort fut commuée par le roi en pénitence du pèlerinage. La raison de sa condamnation est la dissection qu'il a pratiquée sur un jeune noble espagnol après sa mort et la découverte, en ouvrant sa poitrine, que son cœur battait encore[87].
Vésale, cependant, est le résultat d'un processus qui s'est développé lentement jusqu'au XIVe siècle. En 1316, Mondino de Luzzi, né au Moyen Âge mais de l'esprit de la Renaissance, publia son Anathomia à l'École de Bologne, le premier à décrire anatomiquement une dissection publique. Cela a conduit à une série de traités anatomiques et chirurgicaux, marquant une réinvention de la médecine en tant que discipline empirique et proto-scientifique. Léonard de Vinci a lui-même publié un catalogue d'illustrations considérable, mêlant anatomie et art, basé sur la dissection d'au moins vingt cadavres, et la première classification des maladies mentales a été établie. L'œuvre de Vésale a connu deux éditions de son vivant et représente une conception de l'anatomie radicalement différente des précédentes : il s'agit d'une anatomie fonctionnelle plutôt que topographique. Dans la description des cavités du cœur, on peut entrevoir ce qui deviendra la grande découverte anatomique et physiologique de l'époque : la circulation pulmonaire ou circulation mineure. Cette avancée sera formulée de manière plus complète par deux grands médecins de la Renaissance, Michel Servet (dans Christianismi restitutio de 1553) et Matteo Realdo Colombo (dans De re anatomica, 1559). La paternité de cette découverte a été classiquement attribuée au médecin anglais du XVIIe siècle, William Harvey.
Outre les anatomistes de la Renaissance, des personnalités médicales intéressantes ont également émergé, comme Ambroise Paré, père de la chirurgie moderne, Girolamo Fracastoro et Paracelse.
Paré incarne parfaitement le modèle de la Renaissance du médecin autodidacte qui réinvente le rôle de la médecine. Issu d'une famille modeste, il a acquis une renommée telle qu'il est devenu le médecin de la cour de cinq rois. Sa formation commence au sein de la guilde des barbiers et extracteurs de dents, mais il combine son travail avec son engagement à l'Hôtel-Dieu de Paris. Il a fait face à un certain rejet de la part du milieu médical en raison de ses origines modestes et de sa méconnaissance du latin et du grec, le conduisant à rédiger tous ses ouvrages en français. Dès le début, il a été considéré comme un « rénovateur », ce qui ne lui a pas toujours été bénéfique, bien que sa réputation soit restée son principal soutien jusqu'à la fin. Une grande partie de son travail consiste en un recueil d'analyses et de réfutations de coutumes, de traditions et de superstitions médicales dépourvues de fondement scientifique ou d'utilité réelle[88].
Il y aurait peu de choses à souligner sur le second, sans un ouvrage mineur écrit en 1546 qui n'aurait d'impact que plusieurs siècles plus tard : De contagione et contagiosis morbis. Fracastoro y introduit le concept de « Seminaria contagionis » (graines de contagion), une avancée rudimentaire de la théorie microbienne[89].
Quant à Paracelse (Theophrastus Philippus Aureolus Bombastus von Hohenheim), sa personnalité controversée (il s'est auto-proclamé « supérieur à Celsus », le médecin romain) l'a peut-être situé à une place injustifiée dans l'histoire : plus proche de l'alchimie et de la magie que de la médecine. Cependant, il convient de souligner son étude critique de la théorie hippocratique des humeurs, ses recherches sur le liquide synovial, ainsi que son opposition à l'influence de la scolastique et sa préférence pour l'expérimentation plutôt que la spéculation[90].
Certains cliniciens se démarquent également, comme le Français Jean François Fernel, auteur de l'Universa Medicina, 1554, à qui l'on doit le terme vénérien. À la fin du XVe siècle, une pandémie de syphilis éclate en Europe. L'ampleur maximale de cette épidémie (en 1495) se produit lors du siège de Naples, défendue par les Italiens et les Espagnols et assiégée par l'armée française au service de Charles VIII. Pendant le siège, les prostituées françaises ont propagé la maladie parmi les armées de mercenaires et les soldats espagnols, la mystérieuse peste étant appelée morbo gallico (maladie des Français), puis « maladie de l'amour ».
XVIIe siècle[modifier | modifier le code]
Les professions médicales au XVIIe siècle sont strictement organisées en corporation. Au début du XVIIe siècle, le corps médical ne jouissait pas encore d’un prestige excessif auprès de la population.
Isaac Newton, Leibniz et Galilée laisseront place à la méthode scientifique au cours de ce siècle. Alors que des maladies comme le diabète sont encore classées en fonction du goût plus ou moins sucré de l'urine, et que la variole devient le nouveau fléau de l'Europe, les progrès techniques et scientifiques sont sur le point d'inaugurer une ère plus efficace et plus décisive.

Peu après, William Harvey réalise une découverte capitale : la circulation du sang, qu'il explique en détail dans son ouvrage Exercitatio anatomica de motu cordis et sanguinis in animalibus (1628). Au cours des dernières années de sa vie, il rédige également des traités intéressants sur l'embryologie. Avant la publication des travaux de Harvey, la théorie dominante sur le sang était qu'il était constamment fabriqué dans le foie à partir de la nourriture. Cependant, ses observations montrent que cela n'est pas possible. Harvey adopte une vision plus vitaliste par rapport au mécanisme de la Renaissance : les êtres vivants sont animés par une série de forces déterminantes, à l'origine de leur activité physiologique, pouvant être étudiées dans une perspective scientifique, mais toutes soumises à une force supérieure, source de la vie, bien que pas nécessairement de nature divine. Ces découvertes remettent en cause le dogme humoral d'Hippocrate. Leur importance est telle que partisans et adversaires de William Harvey se livrent à des affrontements dans toute l'Europe. Une querelle oppose les « circulateurs », partisans des idées de Harvey, aux « anticirculateurs »[91],[92].

Au cours de ce siècle, l'expérimentation a progressé à un rythme tel que la clinique n'a pas pu l'absorber. Des académies d'experts commencent à être fondées pour transmettre les informations issues des découvertes continues : l'Academia dei Lincei à Rome, la Royal Society à Londres ou l'Académie des Sciences à Paris. Grâce aux nombreuses propositions thérapeutiques innovantes, l'iatrochimie émerge en tant que discipline distincte, avec Franciscus Sylvius comme son principal représentant, héritier de la perspective chimique de la médecine initiée par Helmont.
XVIIIe siècle[modifier | modifier le code]
Le siècle des Lumières en Europe[modifier | modifier le code]

Au XVIIIe siècle, le siècle des Lumières, la science était tenue en haute estime et les médecins amélioraient leur statut social en devenant plus scientifiques. Le domaine de la santé était encombré de chirurgiens-barbiers, d'apothicaires, de sages-femmes, de trafiquants de médicaments et de charlatans autodidactes.
Dans toute l'Europe, les écoles de médecine s'appuient principalement sur des cours magistraux et des lectures. L'étudiant de dernière année avait une expérience clinique limitée en suivant le professeur dans les services. Les travaux de laboratoire étaient rares et les dissections étaient rarement pratiquées en raison des restrictions légales concernant les cadavres. La plupart des écoles sont de petite taille et seule l'université d'Édimbourg en Écosse, qui compte 11 000 anciens élèves, produit un grand nombre de diplômés[93],[94].
La quête espagnole des épices médicinales[modifier | modifier le code]
Les médicaments botaniques sont également devenus populaires au cours des 16e, 17e et 18e siècles. Les livres pharmaceutiques espagnols de cette époque contiennent des recettes médicinales à base d'épices, d'herbes et d'autres produits botaniques. Par exemple, l'huile de noix de muscade était documentée pour guérir les maux d'estomac et l'huile de cardamome était censée soulager les maux intestinaux[95]. Lors de l'essor du marché mondial, les épices et les herbes, ainsi que de nombreux autres produits qui étaient indigènes à différents territoires, ont commencé à apparaître dans différents endroits du globe. Les herbes et les épices étaient particulièrement appréciées pour leur utilité dans la cuisine et la médecine. En raison de cette popularité et de la demande accrue d'épices, certaines régions d'Asie, comme la Chine et l'Indonésie, sont devenues des plaques tournantes pour la culture et le commerce des épices[96]. L'Empire espagnol souhaitait également bénéficier du commerce international des épices et s'est donc tourné vers ses colonies américaines.
Royaume-Uni et Empire britannique[modifier | modifier le code]

Le Dispensaire de Londres a ouvert ses portes en 1696. Il s'agissait de la première clinique de l'Empire britannique à distribuer des médicaments aux malades pauvres. L'innovation a mis du temps à s'imposer, mais de nouveaux dispensaires ont ouvert leurs portes dans les années 1770. Dans les colonies, de petits hôpitaux ouvrent à Philadelphie en 1752, à New York en 1771 et à Boston (Massachusetts General Hospital) en 1811[97].
Le Guy's Hospital, premier grand hôpital britannique doté d'une fondation moderne, a ouvert ses portes en 1721 à Londres, grâce au financement de l'homme d'affaires Thomas Guy. Il avait été précédé par le St Bartholomew's Hospital et le St Thomas's Hospital, deux fondations médiévales. Samuel Sharp (1709-78), chirurgien au Guy's Hospital de 1733 à 1757, était célèbre dans le monde entier ; son A Treatise on the Operations of Surgery (1re éd., 1739) était la première étude britannique portant exclusivement sur la technique opératoire[98].
Le médecin anglais Thomas Percival (1740-1804) a rédigé un système complet de conduite médicale, Medical Ethics ; or, a Code of Institutes and Precepts, Adapted to the Professional Conduct of Physicians and Surgeons (1803), qui a servi de référence à de nombreux manuels[99].
Innovations et réformes[modifier | modifier le code]

Le XVIIIe siècle est marqué par la naissance de l'épidémiologie, promue par des économistes comme Gottfried Achenwall. C'est le début des politiques de santé publique : en France, Félix Vicq d'Azyr met en place un réseau de surveillance de l'état sanitaire de la population.
De 1700 à 1714, Bernardino Ramazzini écrit le premier livre sur les maladies professionnelles qui restera la référence pendant deux siècles. En 1721, Lady Mary Wortley Montagu importe en Angleterre la technique de la variolisation utilisée à Constantinople par Giacomo Pylarini depuis 1701. Cette prévention consistait à inoculer à des sujets sains du pus provenant d’un malade de la variole. En 1736, Claudius Amyand réalise la première appendicectomie. En 1768, William Heberden donne la première description clinique de l'angine de poitrine. Le 14 mai 1796, le médecin anglais Edward Jenner parvient à immuniser le petit James Phipps de la variole en lui inoculant du pus prélevé sur une paysanne infectée par la variole.
Ce siècle se caractérise aussi par le début d'une médicalisation de la sexualité, où ce qui était vu comme un péché par la morale judéo-chrétienne est vu comme malsain (source de maladie) par les médecins des Lumières[100]. L'exemple le plus notoire est celui de Samuel Auguste Tissot (1728-1790) qui fait de l'onanisme une maladie à soigner. Ceci se réalise au siècle suivant par des campagnes contre la masturbation à l’époque victorienne en particulier, et en général par une prise en charge psychiatrique jusqu'aux années 1930[100].
En 1761, Claude Bourgelat fonde l'École Royale Vétérinaire par arrêt du Conseil du Roi Louis XV, et introduit la "biopathologie comparée" entre les animaux et l'homme[101]. Il rédige l'ouvrage "Art vétérinaire ou médecine des animaux" et écrit dans l'Encyclopédie Diderot : « La médecine de l’homme est utile à celle du cheval et réciproquement. »
Médecine contemporaine[modifier | modifier le code]
XIXe siècle[modifier | modifier le code]
La médecine du XIXe siècle contient encore de nombreux éléments d'art (ars medica), surtout dans le domaine de la chirurgie, mais grâce à l'acquisition ininterrompue de connaissances et de techniques, une manière plus scientifique de la pratiquer commence à émerger, et donc plus indépendante de l' « habileté » ou de l'expérience de ceux qui l'exercent. Ce siècle verra naître la théorie de l'évolution, expression anthropologique du positivisme scientifique qui lui est propre. La réalité se mesure, se comprend et se prédit par des lois, elles-mêmes corroborées par des expériences successives. L'astronomie (Laplace, Foucault), la physique (Poincaré, Lorentz), la chimie (Dalton, Gay-Lussac, Mendeleïev) et la médecine elle-même avancent dans cette voie.
C'est à cette époque qu’ont été développés de véritables remèdes contre certaines maladies infectieuses endémiques. Cependant, le déclin de la plupart des maladies mortelles est davantage lié à l'amélioration de la santé publique et de la nutrition qu’à la médecine, qui continue à employer les cautères, scarifications et sétons[102].
Inventions[modifier | modifier le code]

René Laennec invente le stéthoscope en 1815 et vulgarise la méthode de l'auscultation. Il étudie les cirrhoses du foie dues à l'alcool. Dès 1862, Eugène Koeberlé est l'un des premiers à systématiser la chirurgie propre. Mais c'est par la pratique rigoureuse de l'hémostase pour laquelle il met au point une panoplie d'instruments et l'innovation dans les soins pré- et post-opératoires qu'il fait le plus progresser la chirurgie. Parallèlement se développe l'anesthésie, inventée en 1846 par le dentiste William Morton de l'hôpital de Boston. En 1868 Adolf Kussmaul crée la gastroscopie en s'inspirant des exploits d'un avaleur de sabres. Scipione Riva-Rocci mesure la pression artérielle au tensiomètre en 1896. Willem Einthoven met au point l'électrocardiographie, en 1903. Philippe Pinel crée la première école de psychiatrie en France et interdit l'enchaînement des aliénés dans les asiles de Paris.
Karl August Wunderlich publie Das Verhalten der Eigenwärme in Krankheiten, qui établit que la fièvre est seulement un symptôme et met fin au credo d'une maladie infectieuse jusqu'alors nommée « fièvre intermittente ». En 1881 Theodor Billroth réalise la première gastrectomie, il révolutionne la chirurgie du pharynx et de l'estomac. En utilisant l'analyse statistique, le médecin Pierre-Charles Alexandre Louis (1787—1872) montre que l'utilisation des saignées chez les malades atteints de pneumonie n'est pas bénéfique mais néfaste[103]. Ceci esquisse la notion d'étude randomisée en double aveugle.
La figure médicale par excellence de cette période est Rudolf Virchow. Il a développé les disciplines de l'hygiène et de la médecine sociale, à l'origine de la médecine préventive actuelle. C'est Virchow lui-même qui a développé la théorie "Omnia cellula a cellula" (toute cellule provient de toute autre cellule) et expliqué les organismes vivants comme des structures composées de cellules. Peu avant sa mort en 1902, il était candidat au prix Nobel de physiologie ou médecine, aux côtés de l'Espagnol Santiago Ramón y Cajal, qui a finalement remporté le prix en 1906.
Avancées médicales[modifier | modifier le code]

Les dernières décennies du XIXe siècle ont été d'une grande importance pour le développement de la médecine contemporaine. Joseph Skoda et Carl von Rokitansky fondent l'école de médecine moderne de Vienne (Neue Wiener Schule), berceau de la nouvelle génération de médecins de ce siècle. Skoda est considéré comme le principal représentant du "nihilisme thérapeutique", un courant médical qui préconise de s'abstenir de toute intervention thérapeutique et de laisser le corps se rétablir par lui-même ou par des régimes alimentaires appropriés, comme traitement de choix pour de nombreuses maladies. Dermatologue et clinicien réputé, il s'est fait connaître par ses diagnostics brillants, précis et immédiats. On lui attribue le renouveau et l'expansion des techniques de diagnostic par percussion (dont Leopold Auenbrugger avait été le pionnier un siècle plus tôt). En 1841, il a créé le premier service de dermatologie avec Ferdinand von Hebra, le maître de la dermatologie du XIXe siècle.
Rokitansky est considéré par Rudolf Virchow comme "le Linné de l'anatomie pathologique" en raison de ses qualités descriptives méticuleuses, qui ont donné son nom à plusieurs maladies décrites par lui (tumeur de Rokitansky, ulcère de Rokitansky, syndrome de Rokitansky...).
En 1848, Claude Bernard, le grand physiologiste de ce siècle et "fondateur" officiel de la médecine expérimentale, découvre la première enzyme (la lipase pancréatique). Cette année-là, l'éther commence à être utilisé pour endormir les patients avant une intervention chirurgicale et, à la fin du siècle, Louis Pasteur, Robert Koch et Joseph Lister démontrent sans équivoque la nature étiologique des processus infectieux par le biais de la théorie microbienne. La biochimie, branche de la biologie et de la médecine qui étudie les réactions chimiques impliquées dans les processus vitaux, se développe en France et en Allemagne. C'est là que l'étude des vitamines s'est développée et a jeté les bases de la nutrition et de la diététique modernes.

Ignaz Semmelweis (1818-1865) est un médecin hongrois qui représente le paradigme de la rupture définitive de la médecine contemporaine, de nature empirique et soumise à la méthode scientifique, avec la médecine "artisanale" pratiquée jusqu'alors : d'origine modeste, il se forme à Pest puis à l'hôpital général de Vienne, où il entre en contact avec Skoda, Virchow, Hebra et Rokitansky, étudiant avec ce dernier les processus infectieux en relation avec les interventions chirurgicales. Cela a donné naissance à une obsession qui l'a conduit, alors qu'il travaillait dans l'une des maternités de l'hôpital général de Vienne, à établir la forte suspicion que la mortalité maternelle due aux infections contractées lors de l'accouchement était due au fait que les étudiants ne se lavaient pas les mains avant d'aider les femmes en travail.
Il a obtenu ses preuves grâce à une étude épidémiologique rudimentaire mais correcte : il a comparé des services où les femmes étaient uniquement suivies par des sages-femmes avec des services où des étudiants assistaient à l'accouchement, et où la mortalité était beaucoup plus élevée (jusqu'à 40 % des femmes qui accouchaient dans ces services mouraient de cette infection)[104].
En réalité, comme le postulait Semmelweis, l'origine de l'infection se trouvait dans le fait que les étudiants se rendaient aux accouchements après avoir assisté aux séances de dissection des cadavres, portant sur leurs mains un agent infectieux provenant de la matière putréfiée des cadavres. La solution, proposée et corroborée par une nouvelle étude réalisée par lui-même, consistait à se laver les mains avant l'accouchement à l'aide d'une solution de chlorure de calcium. Cependant, à quelques exceptions près, l'establishment médical officiel a rejeté ses preuves, le qualifiant de faussaire.

Les progrès dans la connaissance des différents organes et tissus se multiplient tout au long du siècle. Theodor Schwann, la cellule de Purkinje, la loi de Frank-Starling, François Magendie, le canal de Volkmann, l’angine de Ludwig, la maladie de Basedow, la maladie d'Addison, la théorie du neurone, etc. La liste des médecins éminents est infinie, chacun étant spécialisé dans un organe ou un territoire spécifique. Dans ce groupe, bien qu'il ne s'agisse pas d'un médecin, mais d'une grande importance pour la science médicale, il faut citer Gregor Mendel, le père de la génétique.
Louis Pasteur n'a pas non plus étudié la médecine, mais il peut être considéré comme l'un des chercheurs les plus influents de l'histoire de la médecine au XIXe siècle. Sa formation de chimiste l'a amené à concevoir une méthode d'observation des substances chimiques au moyen de la lumière polarisée, ce qui a ouvert la voie à l'étude des micro-organismes (initialement les levures), en démontrant que les processus de fermentation ne produisaient pas de phénomènes de « génération spontanée », mais plutôt la prolifération de micro-organismes déjà présents. Joseph Lister appliquera plus tard ces connaissances en développant la pratique chirurgicale de l'asepsie et de l'antisepsie par la chaleur, réduisant ainsi drastiquement les taux de mortalité postopératoire, principal obstacle à l'essor définitif de la chirurgie. Le coup définitif porté aux maladies infectieuses (après les vaccins et l'asepsie) a été porté par Alexander Fleming au début du 20e siècle avec la découverte de la pénicilline, le premier antibiotique.

Le 8 novembre 1895, Wilhelm Röntgen, physicien allemand, réussit à produire un nouveau type de rayonnement électromagnétique dans les longueurs d'onde correspondant à ce que l'on appelle aujourd'hui les rayons X. Il réalise la première radiographie sur la main de son épouse. Cette découverte lui a valu le prix Nobel de physique en 1901. C'est la première des techniques d'imagerie diagnostique qui a permis d'observer l'intérieur du corps humain in vivo. En 1896, les physiciens Henri Becquerel, Pierre Curie et Marie Curie découvrent la radioactivité, qui donnera naissance à la médecine nucléaire.
Soins infirmiers[modifier | modifier le code]
C'est Florence Nightingale, en Angleterre, qui a ouvert la voie à une professionnalisation fondée sur la connaissance de la médecine de pointe. Elle a décidé d'offrir une formation plus avancée que celle qu'elle voyait sur le continent. À Kaiserswerth, où les premières écoles d'infirmières allemandes ont été fondées en 1836 par Theodor Fliedner, elle a déclaré : "Les soins infirmiers étaient nuls et l'hygiène horrible"[105]) Les médecins britanniques de sexe masculin préféraient l'ancien système, mais Nightingale l'a emporté et son école de formation Nightingale a ouvert ses portes en 1860 et est devenue un modèle. La solution Nightingale dépendait du patronage des femmes de la classe supérieure, qui se sont montrées enthousiastes à l'idée de servir. La royauté s'en mêle. En 1902, l'épouse du roi britannique a pris le contrôle de l'unité de soins infirmiers de l'armée britannique, en est devenue la présidente et l'a rebaptisée en son nom propre "Queen Alexandra's Royal Army Nursing Corps" ; à sa mort, la reine suivante en est devenue la présidente. Aujourd'hui, le colonel en chef est Sophie, duchesse d'Édimbourg, la belle-fille de feu la reine Élisabeth II. Aux États-Unis, les femmes de la classe moyenne supérieure qui soutenaient déjà les hôpitaux ont encouragé les soins infirmiers. La nouvelle profession s'est avérée très attrayante pour les femmes de toutes origines, et des écoles d'infirmières ont été ouvertes à la fin du 19e siècle. Elles sont rapidement devenues une fonction des grands hôpitaux, où elles ont fourni un flux constant de travailleurs idéalistes faiblement rémunérés. La Croix-Rouge internationale a commencé à opérer dans de nombreux pays à la fin du 19e siècle, promouvant la profession d'infirmière comme une profession idéale pour les femmes de la classe moyenne[106].

Méthodes statistiques[modifier | modifier le code]
L'introduction de cartes et de graphiques statistiques a constitué une avancée majeure dans le domaine de l'épidémiologie. Ils ont permis une analyse minutieuse des questions de saisonnalité dans les cas de maladie, et les cartes ont permis aux responsables de la santé publique d'identifier les lieux critiques pour la dissémination de la maladie. C'est John Snow, à Londres, qui a mis au point ces méthodes. En 1849, il a observé que les symptômes du choléra, qui avait déjà fait environ 500 victimes en un mois, étaient les vomissements et la diarrhée. Il en conclut que la source de contamination doit être l'ingestion, et non l'inhalation comme on le pensait auparavant. C'est cette intuition qui a conduit à la suppression de la pompe de Broad Street, après quoi le nombre de décès dus au choléra a chuté. L'infirmière anglaise Florence Nightingale a été la première à analyser de grandes quantités de données statistiques, à l'aide de graphiques et de tableaux, concernant l'état de milliers de patients pendant la guerre de Crimée, afin d'évaluer l'efficacité des services hospitaliers. Ses méthodes se sont avérées convaincantes et ont conduit à des réformes dans les hôpitaux militaires et civils, généralement avec le soutien total du gouvernement[107],[108],[109].
À la fin du 19e et au début du 20e siècle, des statisticiens anglais menés par Francis Galton, Karl Pearson et Ronald Fisher ont mis au point des outils mathématiques tels que les corrélations et les tests d'hypothèse qui ont permis une analyse beaucoup plus sophistiquée des données statistiques[110].
Pendant la guerre de Sécession, la United States Sanitary Commission (USSC) a collecté d'énormes quantités de données statistiques et s'est penchée sur les problèmes de stockage de l'information pour un accès rapide et la recherche mécanique de modèles de données. Le pionnier fut John Shaw Billings (1838-1913). Chirurgien principal pendant la guerre, Billings a construit la Library of the Surgeon General's Office (aujourd'hui United States National Library of Medicine), pièce maîtresse des systèmes d'information médicale moderne. Billings a compris comment analyser mécaniquement les données médicales et démographiques en transformant les faits en nombres et en perforant les nombres sur des cartes en carton qui pouvaient être triées et comptées par une machine. Les applications ont été développées par son assistant Herman Hollerith ; Hollerith a inventé le système de cartes perforées et de contre-tri qui a dominé la manipulation des données statistiques jusque dans les années 1970. La société de Hollerith est devenue International Business Machines Corporation (IBM) en 1911[111].
XXe siècle[modifier | modifier le code]

Entre le 19e et le 20e siècle, trois conceptions ou paradigmes médicaux se sont développés : l'anatomoclinique (l'origine de la maladie est dans la "lésion"), le physiopathologique (l'origine est recherchée dans les "processus" altérés) et l'étiologique (ou causes externes), tous héritiers du modèle scientifique, principalement biologiste et philosophiquement basé sur le positivisme. De moins en moins de génies individuels émergent avec des répercussions générales, et la recherche est basée sur des équipes interdisciplinaires ou dédiées à des recherches très spécifiques. Ce siècle a vu l'articulation des relations entre la recherche et l'industrie pharmaceutique et l'établissement de la statistique comme principale procédure pour donner une base scientifique à la médecine. En fait, vers la fin du siècle, le terme de médecine fondée sur les preuves a été inventé : des protocoles d'action standardisés, étayés par des études scientifiques, ont progressivement remplacé les opinions et les expériences personnelles de chaque médecin, et ont réussi à donner à l'ensemble des connaissances médicales théoriques une validité globale dans un monde de plus en plus interconnecté.
Parmi les médecins les plus remarquables de ce siècle, citons Sigmund Freud, le grand révolutionnaire de la psychiatrie ; Robert Koch, découvreur du bacille responsable de la tuberculose et du bacille responsable du choléra ; Paul Ehrlich, père de l'immunologie et de la chimiothérapie ; Harvey Williams Cushing, père de la neurochirurgie ; et Alexander Fleming, découvreur de la pénicilline, qui a inauguré "l'ère des antibiotiques" en médecine.

Sur le plan social, le savoir médical est consolidé comme un savoir "expert" qui permet de définir ce qui est normal et ce qui est pathologique, non seulement sur le plan corporel mais aussi sur le plan social et culturel, et donc de résoudre sans ambivalence apparente des réalités culturelles et sociales plus complexes. C'est ainsi qu'est définie la normalité des femmes, auxquelles la médecine a attribué, jusqu'à la fin du siècle, un rôle exclusif d'épouse et de mère, en connivence franche (et scientifiquement productive) avec les idées sociales dominantes. Mais la médecine a également contribué à médicaliser des comportements qui avaient été gérés avec des compétences culturelles très différentes. De l'homosexualité à l'hyperactivité (comportement de l'enfant méchant), des territoires de vie sont occupés et des labels médicaux et des traitements pharmaceutiques sont créés, qui prétendent résoudre des problèmes sociaux complexes par l'administration systématique de certaines pilules. Mais la médicalisation a aussi contribué à générer des réponses sociales très diverses, de nature individuelle ou collective, et à prendre conscience de l'importance d'autres savoirs culturels dans la vie quotidienne, aujourd'hui menacés par le monopole médical.
Et dans ce tissu dense d'équipes de recherche et de sur-spécialisations, une nouvelle façon de comprendre la maladie, ou plutôt le malade, se développe également dans le sillage d'une société qui s'éveille à l'écologisme (entendu comme un mouvement social qui vise à réintégrer l'individu dans l'environnement). Les XVIIe, XVIIIe et XIXe siècles, profondément rationalistes, se sont efforcés de classer les organes, les tissus et les maladies et d'établir les lois des processus physiologiques et pathologiques. Mais l'évidence de la complexité de l'être humain conduit à la conclusion qu'il n'y a pas de maladies, seulement des malades. C'est dans ce contexte qu'ont été développés les modèles de santé et de maladie proposés par l'Organisation mondiale de la santé, qui intègrent les sphères psychologique et sociale à la sphère biologique en tant que déterminants de la santé des personnes. En 1978, la Conférence internationale sur les soins de santé primaires s'est tenue à Alma-Ata, où cette déclaration de principes a été précisée, ainsi que l'importance cruciale des mesures sociales (approvisionnement adéquat en eau potable et en nourriture, vaccinations, etc.) et des soins de santé primaires pour améliorer le niveau de santé des populations. La devise de cette conférence (qui n'a finalement pas été respectée) était la santé pour tous en l'an 2000[112].
Cependant, parallèlement à cette évidence, le développement de la pharmacologie sur le plan industriel et économique a fait de la médecine du XXe siècle un affluent du médicament comme icône de la santé. L'aspirine, synthétisée par Felix Hoffmann en 1897, est devenue l'un des symboles de la culture du XXe siècle. Ces caractéristiques contradictoires (une médecine déshumanisée et commercialisée, mais qui a réussi à éradiquer des maladies comme la variole ou la polio et à augmenter l'espérance de vie moyenne à plus de 70 ans dans la plupart des pays développés) sont la synthèse de la médecine moderne.

Emil Kraepelin et Eugen Bleuler, puis Sigmund Freud, ont donné naissance à l'une des dernières branches de la médecine moderne : la psychiatrie. Le premier est le pionnier qui a proposé que les maladies psychiatriques soient principalement causées par des troubles biologiques ou génétiques. Bleuler a apporté des contributions fondamentales à la psychiatrie clinique (c'est à lui que l'on doit les termes de schizophrénie et d'autisme), et Freud est le fondateur du mouvement psychanalytique. L'école psychanalytique, renouvelée par ses disciples, s'est plus ou moins maintenue après la mort de son fondateur, et ses idées centrales ont transcendé la psychiatrie pour atteindre des disciplines aussi diverses que l'art, la religion et l'anthropologie, s'inscrivant dans la culture générale. Plus tard, la psychiatrie reprendra, à travers Karl Jaspers, les influences de la phénoménologie et de l'existentialisme, et à travers John Broadus Watson, celle du comportementalisme.
Dans les dernières décennies du XXe siècle, la psychiatrie a développé une école psychopharmacologique fondée sur l'hypothèse que le mécanisme d'action des médicaments psychotropes révélait à son tour le mécanisme physiopathologique secondaire au trouble mental, la rapprochant ainsi de la neurophysiologie.
D'autres réalisations techniques méritent d'être soulignées : la transfusion sanguine, réalisée avec succès pour la première fois au cours de ce siècle grâce aux travaux sur les groupes sanguins de Karl Landsteiner, et la transplantation d'organes, dont le pionnier n'est pas le premier, mais le plus médiatique et le plus performant de ses promoteurs : Christiaan Barnard, le premier chirurgien à avoir réussi une greffe de cœur.
La génétique moléculaire est née, et les applications de la physique dans différents domaines de la médecine se sont développées : l'utilisation des radioisotopes, l'électrophorèse, la chromatographie, la spectrophotométrie, l'utilisation des lasers, le microscope électronique, les techniques d'échographie, la tomodensitométrie, dite tomographie axiale informatisée, et l'imagerie par résonance magnétique.
L'automatisation du calcul au moyen de systèmes informatiques a transformé la société du 20e siècle. Cet outil a donné un grand élan à de nombreuses sciences appliquées telles que la médecine. Le séquençage du génome humain est peut-être la plus grande réalisation médicale du 20e siècle et, bien qu'il faille des décennies pour comprendre et exploiter cette énorme richesse d'informations, il ne fait aucun doute qu'elle entraînera une nouvelle révolution dans la manière dont nous traitons de nombreuses maladies et même dans la manière dont nous comprenons et définissons l'être humain.
Les femmes dans la médecine du 20e siècle[modifier | modifier le code]
Avant les années 1970, il était très difficile pour les femmes de devenir médecins, quel que soit le domaine. Elizabeth Blackwell est devenue la première femme à étudier et à pratiquer officiellement la médecine aux États-Unis. Elle a joué un rôle de premier plan dans l'éducation médicale des femmes. Alors que Blackwell considérait la médecine comme un moyen de réforme sociale et morale, son élève Mary Corinna Putnam Jacobi (1842-1906) se concentrait sur la guérison des maladies. À un niveau plus profond de désaccord, Blackwell estimait que les femmes réussiraient en médecine en raison de leurs valeurs féminines humaines, tandis que Jacobi pensait que les femmes devaient participer sur un pied d'égalité avec les hommes dans toutes les spécialités médicales en utilisant des méthodes, des valeurs et des idées identiques[113]. En Union soviétique, bien que la majorité des médecins soient des femmes, elles étaient moins bien payées que les ouvriers d'usine à la majorité masculine[114].
Guerres[modifier | modifier le code]
Révolution mexicaine (1910-1920)[modifier | modifier le code]

Au cours du XIXe siècle, les guerres de grande ampleur ont été accompagnées par des médecins et des hôpitaux de campagne qui ont développé des techniques avancées pour soigner les blessures massives et contrôler les infections qui sévissent sur les champs de bataille. Pendant la révolution mexicaine (1910-1920), le général Pancho Villa a organisé des trains-hôpitaux pour les soldats blessés. Les wagons portant l'inscription Servicio Sanitario ("service sanitaire") ont été transformés en salles d'opération chirurgicale et en zones de convalescence, et ont accueilli jusqu'à 40 médecins mexicains et américains. Les soldats gravement blessés sont ramenés dans les hôpitaux de la base[115].
La Première Guerre mondiale (1914-1918)[modifier | modifier le code]
Les milliers de soldats meurtris ont nécessité l'amélioration des prothèses et le développement des techniques de chirurgie plastique ou réparatrice. Ces pratiques ont été combinées pour élargir la chirurgie esthétique et d'autres formes de chirurgie élective.
L'entre-deux-guerres (1918-1939)[modifier | modifier le code]
De 1917 à 1932, la Croix-Rouge américaine s'est implantée en Europe avec une série de projets à long terme dans le domaine de la santé infantile. Elle a construit et géré des hôpitaux et des cliniques, et organisé des campagnes de lutte contre la tuberculose et le typhus. Les programmes de santé infantile, tels que les cliniques, les spectacles pour bébés, les aires de jeux, les camps de plein air et les cours d'hygiène infantile pour les femmes, constituaient une priorité absolue. Des centaines de médecins, d'infirmières et de professionnels de l'aide sociale américains gèrent ces programmes, qui visent à réformer la santé des jeunes Européens et à remodeler la santé publique et l'aide sociale européennes selon les principes américains[116],[117].
La Seconde Guerre mondiale (1939-1945)[modifier | modifier le code]
Les progrès de la médecine ont fait une différence spectaculaire pour les troupes alliées, tandis que les Allemands et surtout les Japonais et les Chinois ont souffert d'un manque cruel de médicaments, de techniques et d'installations modernes. Harrison constate que les chances de guérison d'un fantassin britannique gravement blessé étaient jusqu'à 25 fois supérieures à celles de la Première Guerre mondiale.
Pendant la Seconde Guerre mondiale, Alexis Carrel et Henry Dakin mettent au point la méthode Carrel-Dakin de traitement des plaies par un liquide antiseptique, la solution de Dakin, qui aide à prévenir la gangrène[118].
La guerre stimule l'utilisation des rayons X de Roentgen et de l'électrocardiographe pour la surveillance des fonctions corporelles internes. Dans l'entre-deux-guerres, les premiers agents antibactériens, tels que les antibiotiques sulfamidés, ont été mis au point.
Recherche médicale nazie et japonaise[modifier | modifier le code]

La recherche non éthique sur des sujets humains et l'assassinat de patients handicapés ont atteint leur apogée à l'époque nazie, les expérimentations humaines nazies et l'Aktion T4 pendant la Shoah en étant les exemples les plus significatifs. De nombreux détails de ces événements et d'autres événements connexes ont été au centre du procès des médecins. Par la suite, des principes d'éthique médicale, tels que le Code de Nuremberg, ont été introduits pour éviter que de telles atrocités ne se reproduisent[119]. Après 1937, l'armée japonaise a mis en place des programmes de guerre biologique en Chine. Dans l'Unité 731, des médecins et des chercheurs japonais ont procédé à un grand nombre de vivisections et d'expériences sur des êtres humains, pour la plupart des victimes chinoises[120].
Institutions[modifier | modifier le code]
Organisation mondiale de la santé[modifier | modifier le code]
L'Organisation mondiale de la santé a été fondée en 1948 en tant qu'agence des Nations unies pour améliorer la santé dans le monde. Dans la plupart des pays du monde, l'espérance de vie s'est améliorée depuis lors. En 2010, elle était en moyenne 67 ans et dans certains pays, dépassait largement les 80 ans. L'éradication des maladies infectieuses fait l'objet d'un effort international et plusieurs nouveaux vaccins ont été mis au point dans les années d'après-guerre, contre des infections telles que la rougeole, les oreillons, plusieurs souches de grippe et le papillomavirus humain. Le vaccin contre la variole, connu depuis longtemps, a finalement permis d'éradiquer la maladie dans les années 1970, et la peste bovine a été éradiquée en 2011. L'éradication de la polio est en cours. La culture tissulaire est importante pour le développement de vaccins. Malgré le succès précoce des vaccins antiviraux et des médicaments antibactériens, les médicaments antiviraux n'ont été introduits que dans les années 1970. Par l'intermédiaire de l'OMS, la communauté internationale a élaboré un protocole de réponse aux épidémies, mis en évidence lors de l'épidémie de SRAS en 2003, du sous-type H5N1 du virus de la grippe A en 2004, de l'épidémie de virus Ebola en Afrique de l'Ouest et des années suivantes.
XXIe siècle[modifier | modifier le code]
Antibiotiques et résistance aux antibiotiques[modifier | modifier le code]
La découverte de la pénicilline au XXe siècle par Alexander Fleming a fourni une ligne de défense vitale contre les infections bactériennes qui, sans elle, entraînent souvent des périodes de convalescence prolongées et des risques de décès très élevés pour les patients[121]. Sa découverte et son application en médecine ont permis de réaliser des traitements auparavant impossibles, notamment des traitements contre le cancer, des transplantations d'organes et des opérations à cœur ouvert[121]. Cependant, tout au long du XXe siècle, leur utilisation excessive chez l'homme[122], ainsi que chez les animaux qui en ont besoin en raison des conditions d'élevage intensif[123], a conduit au développement de bactéries résistantes aux antibiotiques[121].
Pandémie[modifier | modifier le code]
Le début du XXIe siècle, facilité par les connexions mondiales étendues, les voyages internationaux et la perturbation sans précédent des systèmes écologiques par l'homme[124],[125], a été marqué par un certain nombre de pandémies mondiales nouvelles et persistantes du XXe siècle[126].
L'épidémie de SRAS de 2002 à 2004 a touché un certain nombre de pays dans le monde et a fait des centaines de victimes. Cette épidémie a permis de tirer un certain nombre d'enseignements en matière de lutte contre les infections virales, notamment des protocoles plus efficaces pour les chambres d'isolement et de meilleures techniques de lavage des mains pour le personnel médical[127]. Une souche mutante du SRAS s'est ensuite transformée en COVID-19, provoquant la future pandémie de COVID-19. Une importante souche de grippe, le H1N1, a provoqué une nouvelle pandémie entre 2009 et 2010. Connue sous le nom de grippe porcine, en raison de sa provenance indirecte des porcs, elle a infecté plus de 700 millions de personnes[128].
La pandémie persistante de VIH, qui a débuté en 1981, a infecté et entraîné la mort de millions de personnes dans le monde[129]. Les traitements émergents et améliorés de prophylaxie pré-exposition (PrEP) et de prophylaxie post-exposition (PEP) qui visent à réduire la propagation de la maladie se sont avérés efficaces pour limiter la propagation du VIH[130], parallèlement à l'utilisation combinée de méthodes sexuelles sûres, de l'éducation à la santé sexuelle, de programmes d'échange de seringues et de dépistages en matière de santé sexuelle[131]. Les efforts pour trouver un vaccin contre le VIH se poursuivent, tandis que les inégalités en matière de santé font que certains groupes de population, ainsi que des régions aux ressources limitées, comme l'Afrique subsaharienne, courent un plus grand risque de contracter le VIH que, par exemple, les pays développés[132].
L'apparition du COVID-19, à partir de 2019, et la déclaration ultérieure de la pandémie de COVID-19 par l'OMS[133] constituent un événement pandémique majeur au début du XXIe siècle. Provoquant des perturbations à l'échelle mondiale, des millions d'infections et de décès, la pandémie a causé des souffrances dans toutes les communautés. La pandémie a également donné lieu à certaines des plus importantes organisations logistiques de marchandises, d'équipements médicaux, de professionnels de la santé et de personnel militaire depuis la Seconde Guerre mondiale, ce qui met en évidence son impact considérable[134],[135].
Médecine personnalisée[modifier | modifier le code]
L'essor de la médecine personnalisée au 21e siècle a donné la possibilité de développer des diagnostics et des traitements basés sur les caractéristiques individuelles d'une personne, plutôt que sur les pratiques génériques qui définissaient la médecine du 20e siècle. Des domaines tels que le séquençage de l'ADN, la liaison génétique, la cartographie génétique, la thérapie génique, les protocoles d'imagerie, la protéomique, la thérapie par cellules souches et les dispositifs de surveillance de la santé sans fil[136] sont autant d'innovations en plein essor qui peuvent aider les professionnels de la santé à adapter le traitement à l'individu[137],[138].
Principales avancées médicales[modifier | modifier le code]
- 3000 avant J.-C. : Première preuve de trépanation, avec survie du patient, dans le bassin du Danube.
- IVe siècle avant J.-C. : En Grèce, Alcméon de Croton élabore la première théorie naturelle des maladies.
- 420 avant J.-C. : Hippocrate rédige les traités d'Hippocrate et crée le serment d'Hippocrate.
- 1451 : Nicolas de Cusa invente les lentilles concaves pour traiter la myopie.
- 1543 : André Vésale publie « De humanis corpori fabrica », l'année même où Copernic déclare que le modèle ptoléméen est erroné.
- 1628 : William Harvey explique le système circulatoire et la structure du cœur dans De motu cordis et sanguinis.
- 1665 : John Elsholz réalise la première injection intraveineuse.
- 1796 : Edward Jenner met au point le premier vaccin efficace contre la variole.
- 1800 : Humphry Davy publie les propriétés anesthésiques du protoxyde d'azote.
- 1816 : René Laennec invente le stéthoscope.
- 1839 : Rudolf Virchow publie la théorie cellulaire.
- 1842 : Crawford Long réalise la première opération chirurgicale sous anesthésie.
- 1865 : Publication de l'article de Gregor Mendel intitulé Expériences sur l'hybridation des plantes, qui marque le début de l'étude de la génétique.
- 1869 : Friedrich Miescher découvre l'ADN.
- 1870 : Louis Pasteur et Robert Koch publient la théorie microbienne des maladies infectieuses.
- 1888 : Santiago Ramón y Cajal définit ce qui deviendra quelques années plus tard la doctrine du neurone.
- 1895 : Wilhelm Röntgen découvre les rayons X.
- 1896 : Henri Becquerel découvre la radioactivité.
- 1906 : Frederick Gowland Hopkins décrit les vitamines et propose leur carence comme cause du scorbut et du rachitisme.
- 1910 : Thomas Hunt Morgan démontre que les gènes résident dans les chromosomes.
- 1921 : Fidel Pagés Miravé met au point l'anesthésie péridurale.
- 1929 : Alexander Fleming publie sa découverte de la pénicilline dans le British Journal of Experimental Pathology, ouvrant ainsi l'ère des antibiotiques.
- 1933 : Jean Brachet démontre que l'ADN se trouve dans les chromosomes et que l'ARN est présent dans le cytoplasme de toutes les cellules.
- 1953 : Francis Crick, James D. Watson et Rosalind Franklin découvrent la structure moléculaire de l'ADN.
- 1980 : L'OMS déclare officiellement la variole éradiquée, la première maladie humaine à être complètement vaincue.
- 1990 : Le projet du génome humain est fondé avec pour mission de déterminer les positions relatives de tous les nucléotides (ou paires de bases) et d'identifier les 20 000 à 25 000 gènes qu'il contient. Le projet s'achève en 2003.
- 1992 : Le groupe de travail sur la médecine fondée sur les preuves (EBMWG) de l'université McMaster en Ontario (Canada) publie dans la revue JAMA un article intitulé : Evidence-based medicine. Une nouvelle approche de l'enseignement de la pratique de la médecine, donnant naissance à la médecine fondée sur les preuves.
Musées et collections[modifier | modifier le code]
- Musée de la médecine de Bruxelles
- Musée des Hospitalières de l'Hôtel-Dieu de Montréal
- Musée d'histoire de la médecine de Paris.
- Musée de l'Assistance publique - Hôpitaux de Paris
- Musée d'Histoire de la Médecine (Hautefort 24390)[www.musee-hautefort.fr]
- Musée des instruments de médecine des hôpitaux de Toulouse
- The London Museums of Health & Medicine
- Osler Library of the History of Medicine
- National Library of Medicine
- Thackray Museum (en) à Leeds
- Collection Wellcome
- Musée pour l'histoire de l'université de Pavie
- Musée d'histoire de la médecine de Zurich
- Medicinsk Museion à Copenhague
Articles connexes[modifier | modifier le code]
- Ayurveda
- Biologie médicale
- Composante médicale
- Déchet médical
- Désert médical
- Diagnostic (médecine)
- Dossier médical
- Épistémologie de la médecine
- Equipement médical
- Examen médical
- Histoire de l'anatomie
- Histoire de l'anesthésie
- Histoire de l'aviation sanitaire
- Histoire de la cardiologie
- Histoire de la chirurgie
- Histoire de la chrysothérapie
- Histoire du corps
- Histoire de l’endocrinologie
- Histoire de l'hôpital
- Histoire de l’immunologie
- Histoire de la médecine aéronautique
- Histoire de la médecine dentaire
- Histoire de la médecine interne
- Histoire de la médecine légale
- Histoire de la médecine militaire
- HIstoire de la médecine vétérinaire
- Histoire de la microbiologie
- Histoire de la maladie mentale
- Histoire de la médecine vétérinaire
- Histoire de la médecine du travail
- Histoire de la neurologie
- Histoire de la notion de douleur
- Histoire de l’ophtalmologie
- Histoire de l’otorhinolaryngologie
- Histoire de la pharmacologie
- Histoire de la physiologie
- Histoire de la psychiatrie
- Histoire des poisons
- Histoire des sciences
- Histoire de la stomatologie
- Histoire des techniques
- Histoire du placebo et de l'effet placebo
- Liste d'abbréviations en médecine
- Liste de médecines non conventionnelles
- Médecine
- Médecine arabe au Moyen Âge
- Médecine dans la Préhistoire et la Protohistoire
- Médecine dans la civilisation islamique
- Médecine du sport
- Médecine durant l'Antiquité romaine
- Médecine en Égypte antique
- Médecine en Grèce antique
- Médecine en Mésopotamie
- Médecine esthétique
- Médecine générale
- Médecine Kampo
- Médecine médiévale
- Médecine médiévale dans l'Occident chrétien
- Médecine militaire
- Médecine non conventionnelle
- Médecine nucléaire
- Médecine physique et de réadaptation
- Médecine Siddha
- Médecine sous la Rome antique
- Médecine spatiale
- Médecine traditionnelle
- Médecine traditionnelle africaine
- Médecine traditionnelle béninoise
- Médecine traditionnelle chinoise
- Médecine traditionnelle chumash
- Médecine traditionnelle coréenne
- Médecine traditionnelle micronésienne
- Médecine traditionnelle mongole
- Médecine traditionnelle tibétaine
- Médecine traditionnelle vietnamienne
- Médicalisation
- Observation médicale
- Obstétrique
- Obstétrique dans l'Egypte antique
- Ophthalmologie dans la civilisation islamique médiévale
- Pédiatrie
- Place des femmes en médecine
- Régiment médical
- Secret médical
- Shiatsu
- Tourisme médical
Noms de maladies correspondant à des patronymes[modifier | modifier le code]
- Thomas Addison voir Maladie d'Addison
- Alois Alzheimer voir Maladie d'Alzheimer
- Anton Biermer voir Anémie de Biermer
- Léon Bouveret voir Maladie de Bouveret
- Charles-Édouard Brown-Séquard voir Syndrome de Brown-Séquard
- Jean-Martin Charcot voir Maladie de Charcot
- Harvey Cushing voir Syndrome de Cushing
- John Dalton voir Daltonisme
- Guillaume Dupuytren voir Maladie de Dupuytren
- Thomas Hodgkin voir Maladie de Hodgkin
- François Gigot de Lapeyronie voir Maladie de La Peyronie
- Joseph Lister voir Listériose
- Jean Lobstein voir Maladie de Lobstein
- Prosper Menière voir Maladie de Menière
- James Parkinson voir Maladie de Parkinson
- John Parkinson voir Syndrome de Wolff-Parkinson-White
- Percivall Pott voir Mal de Pott
- Heinrich Quincke voir Œdème de Quincke
- Friedrich Daniel von Recklinghausen voir Maladie de von Recklinghausen
Notes et références[modifier | modifier le code]
Notes[modifier | modifier le code]
Références[modifier | modifier le code]
- (en) Cet article est partiellement ou en totalité issu de l’article de Wikipédia en anglais intitulé « History of medicine » (voir la liste des auteurs).
- Mirko D. Grmek, Histoire de la pensée médicale en Occident, Paris, Seuil, 1995, p. 7-10.
- Mirko D. Grmek, Histoire de la pensée médicale en Occident, , p. 9-10.
- Jackie Pigeaud 2008, p. 23.
- Jacques Jouanna, De prisca medicina, Paris, CUF - Les Belles Lettres, , p. 3-10
- Mirko D. Grmek, La Vie, les maladies et l'histoire, Paris, Seuil, , p. 47.
- Picard Jean-François, Mouchet Suzy et Levy Jean-Paul, La métamorphose de la médecine: histoire de la recherche médicale dans la France du XXe siècle, Paris, PUF, 2009, p. 1.
- Picard Jean-François, Mouchet Suzy et Levy Jean-Paul, La métamorphose de la médecine: histoire de la recherche médicale dans la France du XXe siècle, Paris, PUF, 2009, p. 6.
- Bynum F. William et Porter Roy, Companion Encyclopedia of the History of Medicine, Londres, Routledge, 1993, p. 6.
- Jackson Mark, The Oxford Handbook of the History of Medicine, Oxford, Oxford university press, 2011, p. 471.
- Bynum F. William et Porter Roy, Companion Encyclopedia of the History of Medicine, Londres, Routledge, 1993, p. 7.
- Picard Jean-François, Mouchet Suzy et Levy Jean-Paul, La métamorphose de la médecine: histoire de la recherche médicale dans la France du XXe siècle, Paris, PUF, 2009, p. 2.
- Jackson Mark, The Oxford Handbook of the History of Medicine, Oxford, Oxford university press, 2011, p. 469.
- Jackson Mark, The Oxford Handbook of the History of Medicine, Oxford, Oxford university press, 2011, p. 470.
- Raquel Capurro, Le positivisme est un culte des morts ; voir aussi la section « Médecine » de l'article Positivisme
- Georges Canguilhem, Le normal et le pathologique, Paris, PUF, , p. 18-31.
- Mirko D. Grmek 1995, p. 11-15.
- Jacky Pigeaud 2008, p. 27-28.
- Selon Grmek 1995, p. 18, chacune des deux disciplines ont leurs propres institutions (chaires, associations, revues, congrès...), l'histoire de la médecine ayant précédé l'histoire des sciences sur le plan institutionnel.
- Jacky Pigeaud 2008, p. 30.
- Mirko D. Grmek 1995, p. 22-24.
- Bernardino Fantini 2014, p. 7-8.
- William F. Bynum et Roy Porter, Compagnion Encyclopedia of the History of Medecine, Londres, , p. 27
- William F. Bynum et Roy Porter, Compagnion Encyclopedia of the History of Medecine, Londres, , p. 25
- Julien Lamy, La médecine aujourd'hui: quelle place pour l'art médical ?, (lire en ligne), p. 23-24
- Jean-Charles Sournia, Histoire de la médecine, Paris, coll. « Histoire des sciences », , p. 7-10
- Weyrich, L., Duchene, S., Soubrier, J. et al. Neanderthal behaviour, diet, and disease inferred from ancient DNA in dental calculus. Nature 544, 357–361 (2017). https://doi.org/10.1038/nature21674
- Jean-Charles Sournia, Histoire de la médecine, Paris, coll. « Histoire des sciences », , p. 16-32
- Maurice Bariéty et Charles Coury, Histoire de la médecine, Paris, coll. « Que sais-je ? » (no 31), , 2e éd., p. 26
- (en) H. F. J. Horstmanshoff, Marten Stol, Cornelis Tilburg (2004), Magic and Rationality in Ancient Near Eastern and Graeco-Roman Medicine, p. 99, Éditions Brill, (ISBN 90-04-13666-5).
- (en) Marten Stol (1993), Epilepsy in Babylonia, p. 55, Éditions Brill, (ISBN 90-72371-63-1).
- (en) H. F. J. Horstmanshoff, Marten Stol, Cornelis Tilburg (2004), Magic and Rationality in Ancient Near Eastern and Graeco-Roman Medicine, p. 97-98, Éditions Brill, (ISBN 90-04-13666-5).
- (en) G. Stolyarov II (2002), "Rhazes: « The Thinking Western Physician » The Rational Argumentator, no VI.
- Jean-Charles Sournia, Histoire de la médecine, Paris, coll. « Histoire des sciences », , p. 76
- (en) Griffith, F. Ll. The Petrie Papyri: Hieratic Papyri from Kahun and Gurob
- (en) The Kahun Gynaecological Papyrus
- (en) J. H. Breasted, The Edwin Smith Surgical Papyrus, University of Chicago Press, 1930
- (en) Edwin Smith papyrus - Britannica Online Encyclopedia
- (en) P. W. Bryan, The Papyrus Ebers, Geoffrey Bles, Londres, 1930
- Ruth Schumann-Antelme, Monaco, , p. 323
- Maurice Bariéty et Charles Coury, Histoire de la médecine, Paris, coll. « Que sais-je ? » (no 31), , 2e éd., p. 24
- (en) Medicine in Ancient Egypt by Sameh M. Arab, MD
- (en) Indiana University: Medicine in Ancient Egypt
- Jean-Charles Sournia, Histoire de la médecine, Paris, coll. « Histoire des sciences », , p. 63-68
- (en) Neuburger: History of Medicine, Oxford University Press, 1910, vol. I, p. 38
- (en) « Stone age man used dentist drill », sur BBC NEWS - Science/Nature (consulté le ).
- (en) Kenneth G. Zysk, « Medicine », dans Robert E. Buswell Jr., Encyclopedia of Buddhism, New York, McMillan Reference, , 1045 p. (ISBN 0-02-865718-7), p. 518-520
- Jean-Charles Sournia, Histoire de la médecine, Paris, coll. « Histoire des sciences », , p. 33
- Jean-Charles Sournia, Histoire de la médecine, Paris, coll. « Histoire des sciences », , p. 33-46
- Iliade, IV, 217-219, traduction de Eugène LASSERRE, Homère, Iliade. Paris, Classiques Garnier, 1955.
- Maurice Bariéty et Charles Coury, Histoire de la médecine, Paris, coll. « Que sais-je ? » (no 31), , 2e éd., p. 30-31
- (en) Hippocrates: The "Greek Miracle" in Medicine
- (en) The Father of Modern Medicine: Hippocrates
- Maurice Bariéty et Charles Coury, Histoire de la médecine, Paris, coll. « Que sais-je ? » (no 31), , 2e éd., p. 34
- [1]
- (Garrison 1966, 97)
- (Martí-Ibáñez 1961, 90)
- Jean-Charles Sournia, Histoire de la médecine, Paris, coll. « Histoire des sciences », , p. 46-49
- Maurice Bariéty et Charles Coury, Histoire de la médecine, Paris, coll. « Que sais-je ? » (no 31), , 2e éd., p. 41-42
- Jean-Charles Sournia, Histoire de la médecine, Paris, coll. « Histoire des sciences », , p. 49-55
- Jean-Charles Sournia, Histoire de la médecine, Paris, coll. « Histoire des sciences », , p. 55
- (en) Surgical Instruments from Ancient Rome
- (en) Roman period surgery set on show, BBC
- (en) Chirurgia, William Alexander Greenhill, M.D., Trinity College, Oxford
- The Romans carried out cataract ops, BBC
- Maurice Bariéty et Charles Coury, Histoire de la médecine, Paris, coll. « Que sais-je ? » (no 31), , 2e éd., p. 43
- (en) Dear, Peter. Revolutionizing the Sciences: European Knowledge and Its Ambitions, 1500-1700. Princeton, NJ: Princeton University Press (2001), 37-39.
- Jean-Charles Sournia, Histoire de la médecine, Paris, coll. « Histoire des sciences », , p. 56-103
- Maurice Bariéty et Charles Coury, Histoire de la médecine, Paris, coll. « Que sais-je ? » (no 31), , 2e éd., p. 51-52
- Maurice Bariéty et Charles Coury, Histoire de la médecine, Paris, coll. « Que sis-je ? » (no 31), , 2e éd., p. 53-55
- (en) Islamic Golden Age - Medicine
- (en) Cas Lek Cesk « The father of medicine, Avicenna, in our science and culture: Abu Ali ibn Sina (980-1037) » Becka J. 1980;119(1):17-23.
- George Sarton, Introduction to the History of Science.[réf. incomplète]
- (en) A. Martin-Araguz, C. Bustamante-Martinez, Ajo V. Fernandez-Armayor, J. M. Moreno-Martinez « Neuroscience in al-Andalus and its influence on medieval scholastic medicine » Revista de neurología 2002;34(9):877-892.
- (en) Bashar Saad, Hassan Azaizeh, Omar Said « Tradition and Perspectives of Arab Herbal Medicine: A Review » Evidence-based Complementary and Alternative Medicine 2005;2(4):475-479 [476]. Oxford University Press.
- Khaled al-Hadidi (1978), "The Role of Muslem Scholars in Oto-rhino-Laryngology", The Egyptian Journal of O.R.L. 4 (1), p. 1-15. (cf. Ear, Nose and Throat Medical Practice in Muslim Heritage, Foundation for Science Technology and Civilization.)
- (en) Paul Vallely, « How Islamic Inventors Changed the World » The Independent , 11 mars 2006.
- (en) Zafarul-Islam Khan, « At The Threshhold Of A New Millennium – II » The Milli Gazette.
- (en) A. Zahoor and Z. Haq (1997), Quotations From Famous Historians of Science, Cyberistan.
- Maurice Bariéty et Charles Coury, Histoire de la médecine, Paris, coll. « Que sais-je ? » (no 31), , 2e éd., p. 58
- Jean-Charles Sournia, Histoire de la médecine, Paris, coll. « Histoire des sciences », , p. 87
- Jean-Charles Sournia, Histoire de la médecine, Paris, coll. « Histoire des sciences », , p. 84-87
- Maurice Bariéty et Charles Coury, Histoire de la médecine, Paris, coll. « Que sais-je ? » (no 31), , 2e éd., p. 58-59
- Bynum William F. et Porter Roy, Compagnion Encyclopedia of the History of Medecine, vol. vol. II, Londres, , p. 890-892
- Maurice Bariéty et Charles Coury, Histoire de la médecine, Paris, coll. « Que sais-je ? » (no 31), , 2e éd., p. 61
- « histoire de la médecine au Maroc », sur biusante.parisdescartes (consulté le )
- (es) Pedro Laín Entralgo, Historia de la medicina, Alicante, (ISBN 978-84-458-0242-7), p. 227
- Jacqueline Vons, « Le rôle des analogies dans la transmission d’un savoir scientifique. André Vésale (1514-1564) et la « Fabrica » (1543) », La transmission des savoirs au Moyen-âge et à la Renaissance, Besançon, vol. 2, , p. 33-48
- (en) Wallace Bernard Hamby, Ambroise Pare surgeon of Renaissance, St Louis,
- Patrick Berche, Une histoire des microbes, Montrouge, , p. 37
- Allen G. Debus, The French Paracelsians, Cambridge, , p. 10-11
- Paul Mazliak, Avicenne et Averroes, Médecine et Biologie dans la civilisation de l'Islam, Bruxelles, , p. 67-69
- Mirko D. Grmek, La première révolution biologique, Paris, , p. 97-101
- Broman TH, "The Medical Sciences", dans The Cambridge History of Science, Vol. 4, Eighteenth-Century Science, Cambridge, 2003-2020, p. 465–468.
- Rosner L, Medical Education in the Age of Improvement: Edinburgh Students and Apprentices 1760-1826, Edinburgh, Edinburgh University Press, 1991.
- De Vos P (2006). "The Science of Spices: Empiricism and Economic Botany in the Early Spanish Empire", dans Journal of World History, vol. 17, no 4, p. 399–427.
- Frank AG, ReOrient: global economy in the Asian Age, Berkeley, University of California Press, 1998, p. 96–100.
- Davis MM et Warner AR, Dispensaries, Their Management and Development: A Book for Administrators, Public Health Workers, and All Interested in Better Medical Service for the People, MacMillan, 1918, p. 2–5.
- Kirkup J, "Samuel Sharp and the Operations of Surgery, 1739", dans Journal of Medical Biography, vol. 4, no 1, 1996, p. 1–7.
- Waddington I., "The development of medical ethics - a sociological analysis", dans Medical History, vol. 19, no 1, 1975, 36–51.
- Baker B. Robert, The Cambridge World History of Medical Ethics, ch. 7 (« Medical Ethics through the Life Cycle in Europe and the Americas »), New York, Cambridge University Press, p. 139.
- Cottereau Philippe et Weber-Godde Janine, Claude Bourgelat, un Lyonnais fondateur des deux premières écoles vétérinaires du monde (1712-1779), ENS Editions, Ecole normale supérieure de Lyon, 2011.
- Suzanne Jacques-Marin, L'esprit des médecines anciennes, Coudray-Macouard, Editions Cheminements, 2005, p. 210-213 (L’esprit De la Création). (lire en ligne [archive])
- Le Quotidien du Médecin : toute l'information et la formation médicale continue des médecins généralistes et spécialistes [archive] « Copie archivée » (version du 3 mars 2006 sur Internet Archive)
- Louis-Ferdinand Céline, Semmelweis, Paris, Gallimard, 1952. Madrid, Alianza, trad. Juan García Hortelano, 1968.
- Baly MF, Nursing and Social Change, Londres, Routledge, 2002, p. 113.
- Donahue MP, Nursing, The Finest Art: An Illustrated History, 3e éd., Maryland Heights, Mo.: Mosby Elsevier, 2011, p. 112–125.
- Magnello ME, "Victorian statistical graphics and the iconography of Florence Nightingale's polar area graph", dans BSHM Bulletin, vol. 27, no 1, 2012, p. 13–37.
- Gunn SW et Masellis M, Concepts and Practice of Humanitarian Medicine, New York, Springer Science & Business Media, 2008, p. 87–.
- Ball L, "Cholera and the pump on Broad Street: The life and legacy of John Snow", dans The History Teacher, vol. 43, no 1, mai 2009, p. 105–119.
- Everitt B. Set Palmer C, Encyclopaedic Companion to Medical Statistics, Hoboken - New Jersey, Wiley, 2011, p. 447–448.
- Cassedy JH, "Numbering the North's medical events: humanitarianism and science in Civil War statistics", dans Bulletin of the History of Medicine, vol. 66, no 2, 1992, p. 210–233.
- Alma-Ata, 1978. Atención Primaria de Salud, Ginebra, OMS, 1978. También en “Declaración de Alma Ata”, Conferencia OMS/UNICEF, 1978.
- Markell Morantz R. "Feminism, Professionalism and Germs: The Thought of Mary Putnam Jacobi and Elizabeth Blackwell", dans American Quarterly, vol. 34, no 5, 1982, p. 461–78.
- Eisler R, The Real Wealth of Nations: Creating a Caring Economics, 2007, p. 78.
- Katz F., The life and times of Pancho Villa, Stanford – Californie, Stanford University Press, 1998.
- Hutchinson, John, Champions Of Charity: War And The Rise Of The Red Cross, Londres, Routledge, 2018.
- Irwin, Julia F., "Sauvons les Bébés: Child Health and U.S. Humanitarian Aid in the First World War Era", dans Bulletin of the History of Medicine, vol. 86, no 1, 2012, p. 37–65.
- Harrison M, The medical war: British military medicine in the First World War, Oxford, Oxford University Press, 2010.
- Freyhofer HH, The Nuremberg Medical Trial: the Holocaust and the origin of the Nuremberg medical code, New York, P. Lang, 2004.
- Nie JB, Guo N, Selden M et Kleinman A, Japan's Wartime Medical Atrocities: Comparative Inquiries in Science, History, and Ethics, Londres, Routledge, 2010.
- Hutchings MI, Truman AW et Wilkinson B, "Antibiotics: past, present and future", dans Current Opinion in Microbiology, vol. 51, octobre 2019, p. 72–80.
- Dadgostar P, "Antimicrobial Resistance: Implications and Costs", dans Infection and Drug Resistance, vol. 12, décembre 2019, p. 3903–3910.
- Soulsby L, "Antimicrobials and animal health: a fascinating nexus", dans The Journal of Antimicrobial Chemotherapy, vol. 60, 2007, p. i77–i78.
- Gibb R, Redding DW, Chin KQ, Donnelly CA (e.a.), "Zoonotic host diversity increases in human-dominated ecosystems", dans Nature, vol. 584, no 7821, 2020, p. 398–402.
- Tollefson J, "Why deforestation and extinctions make pandemics more likely"dans Nature, vol. 584, no 7820, août 2020, p. 175–176.
- Spernovasilis N, Markaki I, Papadakis M (e.a.), "Epidemics and pandemics: Is human overpopulation the elephant in the room?", dans Ethics, Medicine, and Public Health, vol. 19, no 100728, décembre 2021.
- Hui DS, "Severe acute respiratory syndrome (SARS): lessons learnt in Hong Kong", dans Journal of Thoracic Disease, vol. 5 (Suppl 2), août 2013, S122–S126.
- Garske T, Legrand J, Donnelly CA (e.a), "Assessing the severity of the novel influenza A/H1N1 pandemic", dans BMJ, vol. 339, juillet 2009, b2840.
- The Lancet, "40 years of HIV/AIDS: a painful anniversary", Lancet, vol. 397 (10290), p. 2125.
- Thoueille P, Choong E, Cavassini M, Buclin T (e.a.), "Long-acting antiretrovirals: a new era for the management and prevention of HIV infection", dans The Journal of Antimicrobial Chemotherapy, vol. 77, no 2, février 2022, p. 290–302.
- Abdool Karim Q, Sibeko S et Baxter C, "Preventing HIV infection in women: a global health imperative" dans Clinical Infectious Diseases, vol. 50 (Suppl 3), mai 2010, S122–S129.
- Challacombe SJ, "Global inequalities in HIV infection", dans Oral Diseases, vol. 26 (Suppl 1), septembre 2020, p. 16–21.
- Cucinotta D et Vanelli M, "WHO Declares COVID-19 a Pandemic", dans Acta Bio-Medica, vol. 91, no 1, mars 2020, p. 157–160.
- Chowdhury JM, Patel M, Zheng M (e.a.), "Mobilization and Preparation of a Large Urban Academic Center during the COVID-19 Pandemic", dans Annals of the American Thoracic Society, vol. 17, no 8, août 2020, p. 922–925.
- Pearce AP, Naumann DN et O'Reilly D, "Mission command: Applying principles of military leadership to the SARS-CoV-2 (COVID-19) crisis", dans BMJ Military Health, vol. 167, no 1, p. 3–4.
- Goetz LH et Schork NJ, "Personalized medicine: motivation, challenges, and progress", dans Fertility and Sterility, vol. 109, no 6, p. 952–963.
- Denford S, Frost J, Dieppe P (e.a.), "Individualisation of drug treatments for patients with long-term conditions: a review of concepts", dans BMJ Open, vol. 4, no 3, mars 2014, e004172.
- Arjmand B, Goodarzi P, Mohamadi-Jahani F (e.a.), "Personalized Regenerative Medicine", dans Acta Medica Iranica, vol. 55, no 3, mars 2017, p. 144–149.
Annexes[modifier | modifier le code]
Bibliographie[modifier | modifier le code]
En français[modifier | modifier le code]
- Alexandre Klein et Séverine Parayre, Histoire de la santé (XVIIIe-XXe siècles), PUL, 2015.
- Bariéty M. et Coury Ch., Histoire de la médecine, 2e ed., Paris, 1978 (Que sais-je ?, no 31).
- Berche, Patrick, Une histoire des microbes, Montrouge, 2007.
- Bernardino Fantini (dir.), Histoire de la pensée médicale contemporaine : évolutions, découvertes, controverses, Paris, Seuil, , 531 p. (ISBN 978-2-02-096744-0)
- Claudine Brelet, Médecines du Monde, histoire et pratiques des médecines traditionnelles. coll. "Bouquins", Robert Laffont, Paris, 2002. (ISBN 2-221-08913-8)
- Deux sites principaux rééditent des ouvrages de médecine anciens : Gallica (BNF) et Medic@ (BIUM)
- Didier Sicard et Georges Vigarello (sous la direction de), Aux origines de la médecine, Fayard, Paris, 2011.
- Dominique Lecourt (dir.), Dictionnaire de la pensée médicale (2004), réed. PUF/Quadrige, Paris, 2004.
- Dominik Wujastyk, The Roots of Ayurveda (Penguin, 2003).
- Georges Canguilhem, Le normal et le pathologique, Paris, PUF, 1966, 224 p.
- Jackie Pigeaud, Poétiques du corps, Aux origines de la médecine, Paris, Les Belles Lettres, , 704 p. (ISBN 978-2-251-42032-5).
- Jean-Charles Sournia, Histoire de la médecine, Paris, La Découverte, 1992, 358 p.
- Jean-Claude Ameisen, Patrick Berche, Yvan Brohard, Une histoire de la médecine ou Le souffle d'Hippocrate, La Martinière, 2011
- .Maurice Bariéty et Charles Coury, Histoire de la médecine, 2e éd., Paris, 1978 (Que sais-je ?, no 31).
- Mirko D. Grmek, La vie, les maladies et l'histoire, Paris, Seuil, 2001, 286 p.
- Mirko D. Grmek (dir.) (trad. de l'italien), Histoire de la pensée médicale en Occident, Paris, Seuil, , 382 p. (ISBN 2-02-022138-1)
- Olivier Faure, Histoire sociale de la médecine, Paris, Anthropos, 1994, 272 p.
- Philippe Meyer et Patrick Triadou, Leçons d'histoire de la pensée médicale, Paris, Odile Jacob, 1996, 397 p.
- Luc Perino, Pour une médecine évolutionniste : une nouvelle vision de la santé, Paris, Seuil, 2017, 441 p.
- Roger Dachez, Histoire de la médecine de l'Antiquité au XXe siècle, Tallandier, 2004
- Stanis Perez, Histoire des médecins. Artisans et artistes de la santé de l'Antiquité à nos jours, Perrin, 2015, 470 pages.
- Vons, Jacqueline, Le rôle des analogies dans la transmission d’un savoir scientifique. André Vésale (1514-1564) et la « Fabrica » (1543), dans La Brasca, Frank et Perifano, Alfredo, dir., La transmission des savoirs au Moyen-âge et à la Renaissance, vol. 2, Besançon, 2005, p. 33-48.
- Aimé Balssa, Se soigner à Castres, au temps des rois : Médecins, chirurgiens, apothicaires, hôpitaux castrais sous l'Ancien Régime, Société culturelle du Pays castrais, , 216 p. (ISBN 978-2-904401-49-7)
- Docteur Pierre Chabbert, Études historiques sur Castres et sa région : histoire de la médecine et des sciences – Histoire locale, Société culturelle du Pays castrais, , 210 p. (ISBN 978-2-904401-55-8)
En anglais[modifier | modifier le code]
- Bynum W.F. et Porter R., Compagnion Encyclopedia of the History of Medecine, 2 vol., Londres, 1993.
- (en) Charles Singer et E. Ashworth Underwood, A Short History of Medicine, New York et Oxford, Oxford University Press,
- Debus, Allen. G., The French Paracelsians, Cambridge, 1991.
- (en) Félix Martí-Ibáñez, A Prelude to Medical History, New York, MD Publications, Inc.,
- (en) Fielding H. Garrison, History of Medicine, Philadelphie, W.B. Saunders Company,
- George S. Rousseau, Framing and Imagining Disease in Cultural History (Basingstoke : Palgrave Macmillan), [with Miranda Gill, David Haycock and Malte Herwig], (2003) (ISBN 1-4039-1292-0)
- Hamby, WB, Ambroise Pare surgeon of Renaissance, St Louis,1967.
- James Joseph Walsh, The Popes and Science; the History of the Papal Relations to Science During the Middle Ages and Down to Our Own Time, Kessinger Publishing, 1908, réédition 2003), (ISBN 0-7661-3646-9) from WorldCat[2] Review excerpts:
- (en) Ralph H. Major, Classic Descriptions of Disease, Springfield, IL,
- (en) Roberto Margotta, The Story of Medicine, New York, Golden Press,
- (en) Robert A. Schwartz, Gregory M. Richards et Supriya Goyal, « Clubbing of the Nails », Medscape Reference, (lire en ligne, consulté le )
- Porter R., The Cambridge illustrated history of medecine, Cambridge ; New-York, Cambridge University Press, 2001, 400 p.
- Porter R., The Greatest Benefit to Mankind: A Medical History of Humanity from Antiquity to the Present, Harper Collins (1997) (ISBN 0-00-215173-1)
En espagnol[modifier | modifier le code]
- Lain Entralgo, P., Historia de la medicina, Alicante, 2014, p. 227.
Liens externes[modifier | modifier le code]
- Ressource relative à la santé :
- Notices dans des dictionnaires ou encyclopédies généralistes :
En français[modifier | modifier le code]
- Histoire de la médecine et des Instruments médicaux et chirurgicaux, Université Lyon 1
- Société Française d'Histoire de la Médecine, fondée en 1902.
- La médecine dans l'Antiquité (site pédagogique à destination des élèves de l'enseignement secondaire)
- Histoire de la médecine : portail BIUSanté Comporte notamment : bibliothèque numérique Medic@, proposant 8000 documents et 35000 signalements de documents dans d'autres bibliothèques numériques; banque d'images et de portraits de 85000 images; base bio-bibliographique de 18000 noms.
- Base Dionis, « Base de données photographiques sur les livres médicaux du XVIe au XVIIIe siècle. »
- Catégorie : médecine, sur le site des Bibliothèques virtuelles humanistes
- Portraits de médecins
En anglais[modifier | modifier le code]
- History of Medicine, United States National Library of Medicine
- Exhibition of the Vatican Library's Medical Holdings @ The Library of Congress
- Wellcome Library History of Medicine
- Digital Clendening Library at the University of Kansas Medical Center
- "MacKinney Collection of Medieval Medical Illustrations"

