Médecine médiévale dans l'Occident chrétien

La médecine médiévale dans l'Occident chrétien est une médecine de langue latine qui s'étend sur près d'un millénaire, de la fin de l'Antiquité jusqu'à la Renaissance.
Elle tire ses sources de traditions empiriques locales, et d'autres médecines savantes : gréco-romaine de l'Antiquité, traductions latines des textes médicaux de l'Islam médiéval. Elle est structurée par la pensée théologique du christianisme, confrontée à la philosophie d'Aristote et à la médecine de Galien.
Vers l'an mil, la médecine savante n'occupe qu'une place restreinte, dans les monastères ou auprès des Grands. Puis elle participe à la fondation des premières universités européennes, c'est la médecine scolastique du XIIIe siècle au XVe siècle. Ce mouvement universitaire s'accompagne d'une émergence progressive de professionnels organisés en corporations, selon les besoins d'une croissance urbaine.
Vers 1500, les professionnels laïques des institutions médicales interviennent de plus en plus dans la vie sociale, se dégageant très progressivement de la médecine scolastique et de la théologie, un processus de longue durée qui s'étend jusqu'au XVIIIe siècle.
Limites et périodes[modifier | modifier le code]
La fin de l'Empire Romain se marque par la scission en deux empires : l'Empire romain d'occident bientôt démembré par les grandes invasions où la médecine doit se recréer et l'Empire romain d'Orient qui continue sans interruption la tradition médicale gréco-romaine[1].
Dans un sens large, la médecine de l'occident médiéval s'étend sur près de mille ans, du Ve au XVe siècles. De façon schématique, plusieurs phases culturelles successives sont distinguées[1] :
- Antiquité tardive et Haut Moyen Âge, du Ve au Xe siècle, où l'héritage médical antique n'est conservé que par bribes, mais aussi marqué par la Renaissance carolingienne où s'opère une première synthèse du savoir connu et des structures chrétiennes de charité et d'assistance. C'est la médecine dite « médecine des moines », « conventuelle » ou « monastique »[2].
- Moyen Âge central et Renaissance du XIIe siècle, dont le savoir médical est enrichi et renouvelé par les contacts avec l'Islam médiéval, avec l'essor des premières universités. C'est la médecine dite « scholastique »[2].
- Moyen Âge tardif, qui s'étend de 1350 à 1450, marqué par une décadence relative des universités, mais aussi par l'apparition progressive d'une nouvelle pensée scientifique et culturelle. C'est la médecine dans le cadre de l'humanisme de la Renaissance[2].
Les historiens sont partagés entre deux approches : celle qui met l'accent sur les continuités entre les périodes et celle qui met l'accent sur les différences, surtout en ce qui concerne le début et la fin de la médecine médiévale. « En d'autres termes, on peut détecter des changements importants, alors même que les acteurs revendiquent le maintien de la tradition passée, et ces changements sont à leur tour considérés comme faisant partie de cette tradition »[3]. Dès lors les « Renaissances » (carolingienne, du XIIe siècle, du XVIe siècle) ont eu relativement peu d'effets immédiats sur le savoir et les pratiques médicales, et le plus souvent les développements médicaux s'observent sur la longue durée[3].
Des historiens de la médecine font débuter la médecine médiévale d'occident à partir du Ve siècle (en incluant la médecine de l'antiquité tardive dans celle du haut Moyen Âge), d'autres au Xe ou XIe siècle (en incluant la médecine du haut Moyen Âge dans celle de l'antiquité tardive).
Il en est de même pour la fin de la médecine médiévale placée le plus souvent au XVe siècle mais dont les savoirs et pratiques persistent à la Renaissance et au-delà.
Origines et influences[modifier | modifier le code]
Médecine antique[modifier | modifier le code]
Il n'y avait pas de réseau organisé de médecine. À défaut de structure adaptée, quelqu'un qui était victime d’une blessure ou d’une maladie pouvait se tourner vers des soignants empiriques, la prière, l’astrologie, la magie, le mysticisme ou vers un médecin, s'il y en avait un de disponible. Les frontières entre chaque profession étaient imprécises et mouvantes. En Europe occidentale, la médecine gréco-romaine que Galien avait portée à un très haut niveau à Rome, fut quasiment oubliée après les invasions barbares. Il n'en survécut que des bribes dans les monastères jusqu'au XIe siècle.

Cependant, cette thèse de la stagnation et du déclin serait à nuancer. En Occident, dès le VIe siècle, des textes médicaux grecs sont traduits en latin, dont cinq ou six traités d'Hippocrate et celui de thérapeutique de Galien (intitulé Méthode de traitement, à Glaucon) , notamment dans le monastère de Vivarium fondé par Cassiodore[4]. De plus, la médecine de Galien, n'était pas la seule du monde gréco-romain constitué d'écoles médicales diverses parfois contradictoires : ainsi des médecins partisans de l'École méthodique restent influents dans le monde latin jusque sous l'antiquité tardive. Plusieurs de ces éléments, galéniques ou non, se retrouvent dans des encyclopédies comme celle d'Oribase, en étant attribués à Galien ou rendus compatibles avec lui, constituant ainsi un « galénisme »[5].
Ces premières traductions latines d'une partie du savoir grec s'effectuent en Italie du nord (comme l'abbaye de Nonantola) puis en Allemagne du sud (Abbaye de Reichenau), en Angleterre (avec Bède le vénérable), en France (école de Chartres)[6]. Ce savoir apporte les concepts de médecine rationnelle et de médecine empirique, l'importance du pronostic et de la diététique, une terminologie des symptômes et des maladies, des informations sur les plantes, et des théories sur la physiologie féminine[7].
Ce savoir médical est essentiellement pratique. Par exemple, l'importance de la diététique conduit Anthimus, au VIe siècle à rédiger un traité, sous forme de lettre, où de nombreuses notices constituent des recettes de cuisine. L'encyclopédie d'Isidore de Séville, au VIIe siècle, révèle la présence permanente de la médecine dans l'ensemble des savoirs connus, mais aussi la simplification ou la distorsion des idées médicales[7].
Les traductions anglo-saxonnes des œuvres classiques comme celle de Dioscoride sur Les Plantes des femmes ayant traversé le seuil du Xe siècle, montrent la persistance des éléments de la connaissance médicale classique. Des recueils comme le Leechbook de Bald (vers 900)[8] comportent des citations provenant d'œuvres classiques, et transmettent des remèdes populaires enracinés dans les traditions locales[6].
Christianisme et médecine[modifier | modifier le code]
Oppositions et intégration[modifier | modifier le code]
La christianisation affecte le rapport antique entre la médecine savante et les pratiques religieuses de soins. En Occident latin, l'Église est confrontée avec une médecine populaire associant temples guérisseurs païens, magie, incantations… en association avec les herbes et les remèdes, à laquelle elle oppose d'autres lieux, tels que les monastères, et d'autres cultes, comme le culte des saints (celui des saints guérisseurs)[9]. Le remplacement des dieux et cultes de guérison païens s'est effectué selon un processus long et graduel, marqué par des guérisons miraculeuses impliquant les reliques de saints, ce qui validait la supériorité de la foi chrétienne[10].
La médecine païenne savante se présente non seulement comme une pratique de soins, mais aussi comme une source de savoirs et d'études, et les premières idées chrétiennes sur ce sujet sont ambiguës. Pour les chrétiens des premiers siècles, la maladie, et tout ce qui afflige le genre humain, sont la conséquence du péché originel (Saint Augustin). Cette croyance a conduit à recourir à des moyens de guérison tels que la pénitence et le pèlerinage. La guérison de l'âme est un préalable à la guérison du corps ; la maladie du corps étant soumise, elle, à des causes naturelles[11].
D'autre part, les chrétiens adoptent en général une attitude bienveillante envers la médecine. Au Ve siècle, l'évêque Némésios fonde une anthropologie chrétienne, dans son traité De la nature de l'Homme, où Galien est cité « presque au même niveau que le témoignage de l'Écriture »[12]. Une idée de Galien est aisément identifiée au Dieu chrétien : la nature agit comme un artisan divin, produisant des plantes médicinales dans l'intérêt de l'humanité[12]. La médecine de Galien et la médecine chrétienne apparaissent comme complémentaires : le médecin est le guérisseur du corps, et le Christ est le médecin de l'âme[13], ou alors en relative opposition, entre la Schola Salvatoris (qui vise le salut de l'âme) et la Schola Hippocratis (qui vise la santé terrestre)[14].
Seule une minorité (représentée par exemple par Césaire d'Arles, Nicétas de Rémésiana, ou Bernard de Clairvaux) ne veut suivre que la médecine chrétienne en se méfiant de la médecine savante. C'est aussi le cas de communautés pratiquant l'ascèse ou l'érémitisme[13],[15].
Charité et assistance[modifier | modifier le code]
Toutefois, de nombreux ordres monastiques, en particulier les bénédictins, considéraient les soins aux malades comme une œuvre de miséricorde. Les deux notions centrales sont alors la caritas et l'infirmitas.

Caritas est fondamentalement le lien d'amour réciproque qui relie Dieu et les hommes. L'innovation de la foi chrétienne par rapport à la foi mosaïque est que le lien entre le Créateur et la créature est universel (tous les hommes) et personnel (chaque homme). La caritas engendre des liens réciproques : aimer Dieu, c'est aimer les autres qui sont nos frères. La charité est la première vertu théologale sans laquelle les autres vertus ne servent à rien. Chemin vers la perfection, la charité efface le péché, la caritas s'accomplit par des œuvres de miséricorde[16].
Infirmitas est une notion large, mal définie. C'est un état social marqué négativement par la faiblesse, la dépendance, l'incapacité au travail, ou le manque de dignité. Cet état peut désigner les pauvres, les malades ou les pèlerins. Dans l'imaginaire collectif, l'infirmitas n'est pas tant un état occasionnel ou momentané, que la condition naturelle de l'homme après le péché originel[17].
La maladie est donc ambivalente, le malade incarne le péché, mais sa maladie est aussi médecine, car le malade reproduit l'image du Christ souffrant et nécessiteux. La maladie du corps, par ses souffrances, peut apporter le salut de l'âme du malade (vertu de patientia), mais aussi de celle du bienfaiteur qui porte assistance. L'Église est le trait d'union entre le bienfaiteur et le grand nombre de nécessiteux[17]. Ces notions évoluent, se modifient ou s'affinent à partir du XIIe siècle[18].
Conséquences[modifier | modifier le code]
Le christianisme se structure par rapport à une série close de textes, définissant une orthodoxie de doctrine (Nouveau Testament). De la même manière, mais de façon plus lente et plus informelle, le savoir médical s'organise autour de livres spécifiques aboutissant à un galénisme « canonique », où les contradictions et alternatives disparaissent. Les grands textes signifiants s'accompagnent de résumés, ou de manuels pratiques, idéologiquement neutres. Ce processus ne fait que conforter la séparation croissante entre la théorie et la pratique médicale, déjà inscrite dans l'œuvre de Galien[5].
La médecine du haut Moyen Âge se caractérise par des « moines-médecins » en charge d'une infirmerie monastique centrée sur une fonction thérapeutique, mais les origines de l'hôpital chrétien sont à chercher dans l'Orient chrétien hellénophone (Méditerranée orientale), plutôt qu'en Occident latin. En Occident, l'hôpital est resté longtemps indifférencié, comme lieu général d'hospitalité et d'assistance où le malade n'est pas encore distingué du pauvre, de l'infirme, ou du pèlerin repentant (alors que l'hôpital byzantin était très spécialisé, distinguant celui pour malades, de ceux pour les pauvres, les pèlerins, les orphelins, les vieillards…)[13],[19].
En Occident chrétien, la Renaissance carolingienne a peu influencé le cours de la médecine, si ce n'est par une meilleure diffusion et disponibilité de manuscrits médicaux. La médecine n'a pas encore sa place dans les Arts libéraux. L'existence d'un enseignement médical à l'école de Chartres est un cas exceptionnel. Cet enseignement fait partie d'un vaste programme d'études de philosophie naturelle, pour une meilleure compréhension de la Création divine, il ne vise pas à former des soignants professionnels. Dans les monastères et couvents, la médecine est essentiellement pragmatique et utilitaire, avec un minimum de savoirs de base, anatomique et théorique[20].
Orient et Islam[modifier | modifier le code]
L'influence de la médecine de langue arabe sur l'Occident médiéval s'avère décisive, mais parfois insaisissable, car la médecine du monde musulman intègre et transmet de nombreuses sources grecques ou d'autres origines, mais aussi des apports originaux difficiles à démêler. Cette transmission s'est faite principalement en deux vagues successives de traductions (Italie au XIe siècle, Espagne au XIIe siècle), il fallait rendre en latin le plus grand nombre de textes pour répondre au besoin de savoirs. Au XIIIe siècle, les traducteurs se montrent plus sélectifs, préférant tel auteur ou tel type d'ouvrage[21].

La première vague de traductions parvient en Occident à l'École de Salerne, ce sont celles de Constantin l'Africain (1020-1087). La première œuvre médicale traduite de l'arabe parait être Isagoge Johannitii, une version incomplète de Kitab Al Masa'il fi al-Tibb (questions sur la médecine) de Hunayn ibn Ishaq. Parmi les autres traductions de Constantin, on trouve des œuvres d'Isaac Israeli ben Salomon, et surtout le Liber pantegni d’Haly Abbas, qui sera utilisé comme texte de référence par les premières universités de médecine[22].
Ces traductions diffusent de Salerne à Chartres, où elles sont citées par Guillaume de Conches. Ces textes apportent une base théorique : relier le fonctionnement du corps humain au sein d'une cosmologie, ou d'une philosophie naturelle (la médecine acquiert un statut de « science »), le placement des facultés mentales (« les sens internes ») dans le cerveau, et un premier savoir détaillé sur l'anatomie de l'œil[22].
La seconde vague de traductions s'effectue en Espagne, principalement par Gérard de Crémone (1114-1187). Elle comprend une grande partie des textes de Galien, encore inconnus en Occident, et des ouvrages fondamentaux comme ceux d'Avicenne et de Rhazès, le De Gradibus d’Al-Kindi, et Al-Tasrif, la chirurgie d’Abulcasis. Parmi ces textes, celui qui a eu le plus d’influence a été le Canon de la médecine d’Avicenne, qui supplante le Liber pantegni dans les universités. De façon générale, ces textes apportent tout à la fois le galénisme authentique (textes de Galien) et le galénisme arabe (commentaires et développements théoriques et pratiques d'auteurs en arabe)[23].
Les traductions du XIIIe siècle sont plus sélectives, répondant à des besoins plus précis d'ordre doctrinal ou pratique. Les principaux traducteurs sont Armengaud Blaise pour le Cantica d'Avicenne, Bonacosa pour le Colliget d'Averroès, Arnaud de Villeneuve et Pietro d'Abano pour des textes de Galien et d'Avicenne. Le dernier traducteur d'importance est Niccolò da Reggio qui traduit directement du grec en latin, la plus grande partie des œuvres de Galien[24].
Soignants[modifier | modifier le code]
Médecines monastique et populaire[modifier | modifier le code]
La médecine cléricale, souvent appelée médecine monastique, était celle du Haut Moyen Âge. Elle était pratiquée dans le cadre d'un devoir religieux, avec le paiement des soins et la rétribution des soignants par l'intermédiaire de l’Église plutôt que directement par le patient. La règle de saint Benoît a professé que : « avant et au-dessus de toutes choses, il faut prendre soin des malades, car en vérité c’est lorsqu’ils sont honorés que le Christ est honoré »[25].

La quasi-totalité des monastères avait une infirmerie pour les moines ou moniales, ce qui les a conduit à avoir à leur disposition tout ce dont ils avaient besoin pour la prise en charge des patients laïques. Presque la moitié des hôpitaux de l'Europe médiévale étaient directement affiliés à des monastères, prieurés ou autres institutions religieuses. La plupart des autres établissements imitaient les communautés religieuses, en formulant des règles de conduite précises, exigeant un uniforme type pour l’habillement des soignants, et intégraient les services du culte dans leur pratique quotidienne.
La plupart des monastères ont entretenu des jardins d'herbes médicinales pour produire des remèdes à base de plantes et ceux-ci constituent encore une partie de la médecine populaire, tout en étant utilisés par certains médecins. Des livres sur les remèdes à base de plantes ont été édités, un des plus célèbres d’entre eux étant un livre gallois, le Livre rouge de Hergest (Red Book of Hergest), datant des années 1400[26].
Les guérisseurs populaires et rebouteux se transmettaient leurs connaissances de maître à apprenti, et étaient plus accessibles que les médecins pour les paysans ou les ouvriers. Ils sont bons connaisseurs des herbes et des remèdes populaires, ils sont le plus souvent désignés sous le terme de meige ou miège[27].
Les saints ont été également sollicités pour guérir les malades. Bien que la guérison par l’imploration des saints (miracles) ne soit pas considérée de nos jours comme une pratique médicale, à l'époque médiévale, cette méthode était un recours aussi couramment employé que toute autre méthode thérapeutique. Environ deux tiers des personnes qui avaient recours aux saints pour obtenir la guérison étaient des paysans. On implorait souvent les saints lorsqu'aucun autre recours n’était disponible rapidement (par exemple, en cas d’accident). Ils étaient rarement sollicités pour des maladies connues de longue date, telles que les malformations congénitales. Dans ces cas, on avait souvent recours aux saints lorsque tout le reste avait échoué. En instituant la canonisation, l'Église a voulu ne plus reconnaître que les seuls saints canonisés comme faiseurs de miracles légitimes. Toutefois, cela n'a pas toujours empêché les gens de s’adresser à des saints non canonisés.
Médecines règlementée et universitaire[modifier | modifier le code]
Les premières règlementations d'activités médicales sont le fait du roi Roger II de Sicile (règne de 1130 à 1154) qui ordonne que les médecins soient examinés et contrôlés par ceux du roi, et de son petit-fils l'empereur Frederick II de Sicile qui, par son code de 1231, impose aux médecins d'obtenir licence auprès des maîtres de l'École de médecine de Salerne. Ce type de règlementation se développe en Occident, en rapport avec le développement urbain, avec d'une part un mouvement savant universitaire, et d'autre part un mouvement de type marchand (soignants professionnels organisés en corporations ou guildes)[28].

Par exemple, une guilde de médecins, apothicaires et épiciers (marchands d'épices) est fondée à Florence en 1293. Elle se sépare en trois guildes autonomes en 1314, celle des médecins se scinde à nouveau en 1392 lorsque les médecins universitaires établissent leur propre association distincte[28].
Les praticiens ordinaires vendaient une assistance médicale et des potions. Ils travaillaient comme membres d’une Guilde, avec une licence des autorités locales, ou étaient attachés à une grande maison ou peut-être à un monastère. Ils étaient rémunérés, soit au cas par cas pour leurs services ou par une rente des autorités locales.
À partir du XIIIe siècle, les médecins, qui étudient les textes classiques de médecine savante dans les universités, constituent l'élite de la profession médicale, sous le contrôle des autorités de l'Église[29]. Leur rôle était limité ; selon une étude du XIIIe siècle il n'y avait que trois médecins à Worcester pour une population de dix mille habitants[30], et peu de personnes, en dehors des riches ou des nobles, avaient un accès régulier à ces praticiens.
Progressivement, le pouvoir d'accorder des licences passe dans les mains des corporations médicales de l'Université ou de la Cité (l'Église n'ayant plus qu'un rôle de patronage). Ces corporations ont aussi un pouvoir de poursuite contre les pratiquants non licenciés ou illégaux. Il n'y avait pas de système uniforme de régulations, mais une coexistence de systèmes divers, variable selon les lieux ou les époques[29].
À la fin du XIIIe siècle, une hiérarchie informelle commence à se mettre en place : au sommet, les maîtres universitaires de médecine, puis les médecins licenciés, les chirurgiens licenciés, (tous lettrés en latin) et enfin les corporations de barbiers-chirurgiens (non lettrés en latin) et d'apothicaires, au bas de l'échelle les soignants empiriques, parfois analphabètes. La fluidité et l'imprécision des termes désignant les soignants suggère que ces catégories étaient mal définies[29].
Les clercs et l'élite formée par l’université sont des médecins désignés ffecissian ou fiscisien, entre autres orthographes, physicus, car ils ont une formation approfondie de philosophie naturelle (physica). Le medicus est un terme d'abord général pour désigner un praticien en médecine ou en chirurgie, mais il se restreint ensuite au médecin opposé au chirurgien chirurgus ou sururgicus. « Maitre » peut indiquer un enseignant ou un gradé universitaire, « Docteur » est un grade universitaire, mais pas forcément en médecine[29].
« Mire » est un médecin, le plus souvent en zone suburbaine ou rurale, et soumis à la taille, indiquant par là qu'il ne faisait pas partie du clergé, de la noblesse et de l'université[27]. « Archiatre » (archiater) est un médecin de cour, ou attaché à la personne du monarque ou d'un grand personnage.
Femmes[modifier | modifier le code]
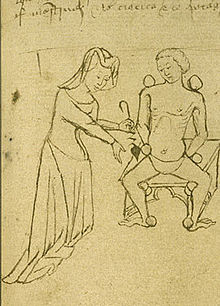
Au début du Moyen Âge, les femmes comme les hommes, pratiquaient la médecine ou la chirurgie. Les femmes ont également servi comme infirmières dans les ordres monastiques, et dans les hôpitaux. Cette pratique ne se limitait pas aux accouchements ou à soigner d'autres femmes. Par exemple on connait pour le XIVe siècle, les noms de 24 femmes chirurgiennes exerçant à Naples et une quinzaine de femmes médecins (la plupart juives) à Francfort[31].
Quelques femmes émergent comme auteurs et lettrées en latin. Les plus connues sont Trotula de Salerne, dont les travaux sur les maladies des femmes ont été diffusés dans toute l'Europe ; l’abbesse Hildegarde de Bingen qui a écrit le Causae et curae (abrégé de médecine) aux environs de 1160. En Angleterre, sont aussi mentionnées comme medica : Euphemia, abbesse de Wherwell en 1257 et une sœur Ann à l'hôpital Saint-Leonard de York, actuel Museum Gardens (en), en 1276. En Espagne, Bevenguda de Valence reçoit la charge de soigner la population de la ville, « les hommes et les enfants des deux sexes », en 1394[32].
Toutefois, la professionnalisation de la médecine, surtout dans les villes universitaires, a exclu progressivement les femmes. D'abord en interdisant l'accès des femmes à l'Université, puis en les excluant des professions règlementées. Un exemple connu est celui de la Faculté de médecine de Paris en 1322 qui, devant les succès de Jacoba Félicie, femme médecin mais non licenciée de Paris, l'attaque en justice pour limiter ses activités[29],[32].
Vers le XIVe siècle, la part des femmes soignantes dont l'histoire a retenu le nom (par rapport aux hommes) est très faible, de l'ordre de 1,5 % en France et de 1,2 % en Angleterre. Les femmes sont exclues des pratiques médicales les plus prestigieuses et les plus lucratives[31]. Elles continuent à exercer comme matrones ou sages-femmes. Une sage-femme apprenait généralement son métier comme apprentie d’une sage-femme plus expérimentée, ou encore était formée par un père ou un mari médecin. La seule qualification requise était un certificat d'un prêtre attestant qu'elle était de bonne moralité.
Il est probable que beaucoup de femmes ont exercé d'autres fonctions soignantes, mais elles n'ont laissé aucune trace de leurs activités[31].
Juifs[modifier | modifier le code]
Les médecins juifs sont actifs partout où une communauté juive d'importance est présente, c'est le cas dans la péninsule ibérique, en Italie du sud, et dans le sud de la France (Occitanie)[33]. Des écoles médicales rabbiniques existent dès le VIIIe siècle à Béziers, Arles, Lunel, Nîmes, Toulouse et Carcassonne[34]. Les médecins juifs disposent d'une forte tradition de médecine savante, d'abord basée sur leurs propres textes (médecine hébraïque), mais aussi intégrant les textes arabes et l'héritage de la médecine grecque. La figure la plus connue du médecin juif est ici Moïse Maïmonide de Cordoue[33].
À partir de 1271, les juifs sont exclus de la faculté de médecine de Paris par antijudaïsme, mais celle de Montpellier, vers 1300, leur reste ouverte d'une façon ou d'une autre[35]. Les médecins juifs jouent un rôle important de traducteurs et d'échange de textes médicaux entre juifs et chrétiens[33].
En Provence et Languedoc, plus d'un tiers des médecins connus entre le XIIe et XVe siècle sont juifs. Leur nombre augmente par afflux de réfugiés, une première fois après l'expulsion des juifs du royaume de France en 1306 et 1322, puis à la fin du XVe siècle après les persécutions religieuses en Espagne (dont leur expulsion en 1492)[33].
Les médecins juifs pratiquent d'abord dans leur propre communauté, mais ils sont aussi demandés par les chrétiens. Au IXe siècle, des médecins juifs sont à la cour de France, par exemple auprès de Louis le Débonnaire ou de Charles le Chauve[34]. Par la suite, divers décrets (comme celui de Charles II en 1306 ou du Concile d'Avignon de 1337) interdisent aux juifs de soigner les chrétiens, mais ces décrets sont souvent amendés, voire ignorés. Le pape lui-même a des médecins juifs (six sont connus à la cour d'Avignon). En Aragon et en Sicile, les médecins juifs ont le droit d'obtenir licence et de pratiquer[33].
À Marseille, de 1250 à 1400, près de la moitié des médecins sont juifs, formant des dynasties familiales alliées à des prêteurs et grands marchands juifs. Ils sont employés dans les hôpitaux de la ville et sollicités en tant qu'experts dans des affaires de Justice[35].
Les bibliothèques hébraïques des médecins juifs étaient d'une grande richesse, alimentées par des textes latins et arabes. Dès lors, les femmes et filles de notables juifs avaient accès au savoir médical[35]. On connait le nom d'une juive médecin, (sv) Floreta Ca Noga de St. Coloma de Queralt[36], attachée à la reine d'Aragon en 1381[33],[37],[38], ou auparavant celui de Sarah de Saint-Gilles de Marseille qui enseigne la médecine durant sept mois à un chrétien nommé Salvet de Bourgneuf de Salon de Provence en 1326[35],[39].
Système hospitalier[modifier | modifier le code]

Dans la période médiévale, le terme hôpital englobait les auberges pour les voyageurs, les dispensaires pour l’accueil des pauvres, les cliniques chirurgicales pour les blessés, et les maisons accueillant les aveugles, les boiteux, les personnes âgées et les malades mentaux. Les hôpitaux monastiques ont développé de nombreux modes de prise en charge, à la fois thérapeutiques et spirituels. Les patients étaient censés s’aider les uns les autres par la prière et le calme, bénéficiant peut-être davantage d’un réconfort que d’un traitement réel. Certains hôpitaux n’avaient pas plus de dix lits, mais d'autres étaient beaucoup plus importants. L’hôpital St Leonard d’York avait enregistré 225 malades et pauvres accueillis et nourris en 1287. Et à Florence en 1400, il y avait plus de trente hôpitaux dont l'un, l'hôpital de Santa Maria Nuova, disposait, vers 1500, d’une équipe de dix médecins, d’un pharmacien et de plusieurs autres professionnels, dont des femmes chirurgiens.
Le XIIe siècle a vu la création de l’Ordre de Saint-Jean de Jérusalem, qui associait de façon unique la vie monastique, militaire et médicale. L’ordre dirigeait des hôpitaux à Jérusalem et ailleurs dans les États latins d'Orient, et leur activité s'est finalement étendue à toute l'Europe.
James Joseph Walsh a écrit ce qui suit au sujet de la contribution de l’Église au système hospitalier :
« Au cours du treizième siècle un très grand nombre d'hôpitaux ont été construits. Les villes italiennes ont été à la pointe du mouvement. Milan n'avait pas moins d'une douzaine d'hôpitaux, et Florence avant la fin du quatorzième siècle disposait d’une trentaine d'hôpitaux. Certains d'entre eux étaient de très beaux bâtiments. À Milan, une partie de l'hôpital général a été conçue par Donato Bramante, et une autre partie de ce même établissement a été dessinée par Michel-Ange. L'hôpital de Sienne, construit en l'honneur de Sainte Catherine, est resté célèbre depuis sa construction. Ce mouvement hospitalier s’est propagé partout en Europe. Virchow, le grand pathologiste allemand, dans un article sur les hôpitaux, a montré que toute ville Allemande de plus de cinq mille habitants avait son hôpital. Il a attribué l'ensemble de ce mouvement hospitalier au Pape Innocent III, et bien qu'il n’ait pas été réputé pour être papiste, Virchow n'a pas hésité à tenir des propos très élogieux à l’égard de ce pape, pour tout ce qu'il avait accompli en faveur des enfants et pour soulager les souffrances de l'humanité[40]. »

Les hôpitaux ont commencé à apparaître en grand nombre en France et en Angleterre. Après la Conquête normande de l'Angleterre, l'expansion des idéaux français a conduit la plupart des monastères médiévaux à développer un hôpital ou un hospice pour les pèlerins. Cet hôpital s’est finalement transformé en ce que nous considérons maintenant comme un hôpital, avec des moines et des auxiliaires laïcs prodiguant des soins médicaux aux malades et aux pèlerins victimes des nombreuses épidémies et maladies chroniques qui ont frappé l'Europe occidentale au Moyen Âge. Benjamin Gordon soutient la théorie selon laquelle l'hôpital - comme nous le croyons - est une invention française, mais qu'il a été développé à l'origine pour isoler les lépreux et les victimes de la peste, et seulement plus tard a été modifié pour soigner les pèlerins[41].
Grâce à un rapport en bon état de conservation datant du XIIe siècle écrit par le moine Eadmer de la cathédrale de Canterbury, on dispose d’un excellent compte rendu des efforts de l'évêque Lanfranc pour établir et maintenir en état de fonctionnement certains de ces premiers hôpitaux :
« Mais je ne dois pas conclure mon travail en omettant ce qu'il a fait pour les pauvres en dehors des murs de la ville de Canterbury. En bref, il a construit une belle et grande maison de pierre… pour différents besoins et convenances. Il a divisé le bâtiment principal en deux, réservant une partie pour les hommes affligés de divers types de handicaps et l'autre pour les femmes en mauvais état de santé. Il a également pris des dispositions pour leur habillement et leur nourriture quotidienne, rémunérant des auxiliaires et des gardiens pour prendre les mesures nécessaires afin qu’ils ne manquent de rien[42]. »
Enseignement médical[modifier | modifier le code]
Bien que dans l 'Empire byzantin la pratique organisée de la médecine n'ait jamais cessé (voir médecine dans l'Empire byzantin), la renaissance de l'enseignement médical méthodique à partir des textes classiques en Occident peut être attribuée à la Schola Medica Salernitana, fondée par des moines dans le sud de l'Italie, au XIe siècle. À Salerne les textes médicaux de Byzance et du monde arabe étaient facilement disponibles, traduits du grec et de l’arabe dans un monastère situé à proximité, au Mont Cassin. Les maîtres Salernitains ont progressivement mis en place un corpus de textes, connu sous le nom d’ars medicinae (l'art de la médecine) ou articella (art mineur), qui est devenu la base de l'enseignement de la médecine en Europe pour plusieurs siècles. Ces œuvres des précurseurs de Salerne ont été diffusées à travers l'Europe entière et, à partir du XIIIe siècle, la position dominante dans l’enseignement de la médecine a été transférée à ces nouvelles universités.
Universités[modifier | modifier le code]
La création des universités européennes s'effectue en deux étapes. La première est celle des XIIe et XIIIe siècles en Italie, France, Espagne et Angleterre, sous la règle ou le patronage d'autorités religieuses, la seconde, des XIVe et XVe siècles, en Allemagne et en Europe centrale, par besoin et sous autorité de l'État[43].

Les premières facultés de médecine sont celles de l’Université de Bologne (vers 1180), de l'Université de Paris (vers 1200), de l’Université d'Oxford (vers 1200), de l'Université de Salamanque (vers 1218), de l’Université de Montpellier (vers 1220) et de l’Université de Padoue (1222)[44].
Dans les pays allemands, la médecine universitaire se crée lorsque les textes et les méthodes d'une médecine académique en latin sont déjà bien établis dans les pays précédents. La première est l'Université de Prague fondée par l'empereur Charles IV en 1348[43].
Les dates de fondation peuvent varier, car l'apparition d'une faculté de médecine peut être progressive. Par exemple à Montpellier, une école informelle de médecine (présence de maîtres et d'élèves) est attestée en 1137, officialisée en 1180 (permission seigneuriale), dotée d'un statut en 1220 (association de maîtres et d'élèves en universitas) puis s'élargissant à d'autres disciplines (studium generale) en 1289. Ailleurs, une université peut être fondée sans enseignement médical, mais celui-ci apparaît dans un deuxième temps[44].
Dans l'ensemble, trois facultés de médecine prédominent au Moyen Âge, par leur importance et leur prestige : Bologne, Montpellier et Paris. D'autres deviennent très influentes à partir du XVe siècle, comme celles de Padoue et de Ferrare[45].
La taille et la réputation d'une université sont très variables : celle de Poitiers comptait 4 enseignants obscurs de médecine, contre 125 (dont de nombreux auteurs très connus) pour celle de Padoue. Cependant l'enseignement est relativement uniforme dans toute l'Europe : la connaissance du latin est un prérequis, les programmes comprennent la philosophie naturelle d'Aristote, et les grands textes (traductions latines) de l'héritage médical grec et arabe[45].
Pour être reconnu docteur en médecine il fallait dix ans de formation, en incluant la formation initiale aux arts et habituellement des activités d'enseignant. Ces études étaient d'autant plus onéreuses, de sorte que le nombre de médecins ainsi qualifiés est resté relativement faible. Par exemple Cologne comptait 8 étudiants en médecine sur 800 étudiants enregistrés de 1395 à 1445 ; même Bologne ne forme que 65 docteurs en médecine entre 1419 et 1439. Padoue apparait comme une exception, avec jusqu'à plus de 10 % d'étudiants en médecine chez les étudiants[44].
En retour, cette formation universitaire donne accès aux meilleurs patients (riches et puissants). Il se forme ainsi une élite intellectuelle de médecins, mais aussi de juristes et de théologiens, qui partagent une même doctrine et une même logique, l'aristotélisme[46].
Médecine scholastique[modifier | modifier le code]
Vers l'an mil, en Occident médiéval, la médecine est encore un art mécanique, c'est-à-dire une activité humaine d'utilité pratique, non spéculative par opposition aux arts libéraux. Les maitres de l'École de Salerne entament un processus de valorisation du statut intellectuel de la médecine. Celle-ci est subordonnée à la « physique » (science ou philosophie de la nature), la médecine est à la fois une théorie (la science des causes) et une pratique (la science des signes). De nouvelles méthodes d'enseignements sont proposées, dont la lectio (étude et commentaires de textes d'autorité) et la quaestio (difficulté d'interprétation)[47].

Ce processus aboutit à la médecine scholastique des premières universités. Les études de médecine doivent être précédées d'un parcours en arts libéraux (philosophie naturelle et logique). Le programme des cours de médecine se définit non par sujets, mais par auteur (commentaires de textes). À la lectio et quaestio, l'enseignement universitaire ajoute la disputatio, un exercice où il s'agit de présenter des arguments contradictoires pour résoudre une difficulté ou une contradiction[48].
Quelques exemples de questions débattues : « lorsqu'un doigt est coupé, s'agit-il d'une maladie en nombre ou en quantité ? », « Une chose à l'intérieur de l'œil peut-elle être vue ? », « la vertu de nutrition est-elle la même que la vertu de croissance ? »… Ces questions sont purement scolaires (pour entrainer les étudiants à la logique) d'autres sont du domaine d'une « recherche » visant à clarifier des concepts antiques[48].
Les grands débats portent sur la confrontation entre Galien et Aristote, Avicenne et Averroès. Selon Danielle Jacquart, il n'en demeure pas moins que cette confrontation « n'a pas abouti qu'à des impasses et qu'elle a contribué à approfondir la réflexion épistémologique occidentale »[49].
De ses origines jusqu'à la fin du XVe siècle la médecine scholastique n'est pas restée monolithique. Plusieurs courants la traversent, dont ceux influencés par des philosophes anglais tels que Roger Bacon ou Guillaume d'Ockham. En médecine, des auteurs réévaluent le rapport entre la raison et l'expérience (Jean de Saint Amand, Gentile da Foligno…), ou entre la théorie doctrina cognitiva et la pratique doctrina operativa (Arnaud de Villeneuve), d'autres font appel à la dissection anatomique (Mondino de' Liuzzi)[50]. Il existe aussi toute une littérature de practica (pratique médicale) et de concilia (étude de cas avec conseil personnalisé)[51].
Une crise de la médecine européenne survient avec l’épidémie de peste noire du XIVe siècle, celle-ci freine le développement des universités et entame leur prestige. Cependant les institutions universitaires étaient suffisamment fortes pour retrouver vigueur et vitalité dès la fin du siècle ; par exemple avec Giacomo da Forlì (it) à Padoue, Ugo Benzi (it)à Ferrare, Jacques Despars à Paris. Le prestige grandissant des universités de Padoue et Ferrare influence directement les nouvelles universités médicales des régions de langue allemande[52].
Selon Vivian Nutton, « Si les idées de la tradition médicale occidentale prennent racine dans l'Antiquité classique, les institutions médicales elles, prennent leur source au Moyen Âge »[53].
Corps humain[modifier | modifier le code]

Corps cosmique[modifier | modifier le code]
Relier la médecine à la philosophie naturelle d'Aristote implique un recours à sa cosmologie où l'homme est dépendant du cosmos. Tout médecin universitaire reçoit des rudiments d'astronomie, d'où le développement d'une astrologie médicale. La caution de Galien est apportée par son traité Des jours critiques où il énonce que les maladies chroniques suivent le cours du soleil, et les aiguës le cours de la lune[55].
Médecine et astrologie se retrouvent sur un point commun : le pronostic ou la prédiction, aussi tout bon médecin est censé savoir prendre en compte les influences astrales. Le corps de l'homme (microcosme) est lié au macrocosme, et chaque signe zodiacal est relié à une partie de son corps (de la tête aux pieds, du Bélier aux Poissons)[56].
La récolte et l'utilisation des plantes médicinales, le moment de la purgation ou de la saignée, la survenue de jours critiques se règlent sur la consultation d'almanachs et sur l'horoscope du patient. Le fait que des médecins universitaires soient au service des princes favorise la combinaison de la médecine et de l'astrologie, pour une fructueuse carrière de conseiller. On connait ainsi des médecins astronomes-astrologues, voire des médecins horlogers-mécaniciens qui construisent astrolabe, sphère armillaire et horloge planétaire, comme Jean Fusoris ou Giovanni Dondi[56],[57].
Le développement de l'astrologie médicale ne va pas sans débats. Si la majorité des auteurs se rallient à un usage modérée de l'astrologie, il existe une opposition plus franche chez les partisans d'Avicenne (qui affirme l'autonomie de la médecine, science des causes proches et manifestes, sans rapport direct avec les causes premières). D'autres critiques ou opposants sont Nicole Oresme et Jacques Despars[55].
La mode astrologique est dominante à la fin du Moyen Âge, en exerçant une influence ambivalente. Des médecins s'orientent vers la magie ou l'occultisme, d'autres prennent le goût de l'observation, du calcul, et de l'utilisation d'instruments complexes[55].
Corps terrestre[modifier | modifier le code]
En médecine médiévale, l'anatomie et la physiologie restent étroitement reliées. Le fonctionnement du corps est d'abord le domaine de la philosophie naturelle (celle d'Aristote) et de la théologie (nature divine du corps, l'œuvre de Dieu) donc du discours. Les considérations anatomiques relèvent plutôt des médecins et des chirurgiens qui revendiquent une expérience sensible particulière pour des buts pratiques, en s'appuyant sur les textes de Galien et d'Avicenne[58].
Dans les faits, jusqu'au XVe siècle, le but des études anatomiques et physiologiques est en réalité de mieux comprendre les textes. Les médecins universitaires établissent une partie de leur réputation sur leur capacité à participer aux grandes discussions philosophico-théologiques de leur temps (la noblesse supérieure de l'homme – du mâle –, le rôle de la femme dans la génération…)[58].
Dissection humaine[modifier | modifier le code]
L'Église n'a jamais interdit la dissection humaine de façon explicite. Les poursuites judiciaires connues concernent les violations de sépulture et les vols de cadavres. Le seul texte pouvant être interprété comme une interdiction est la décrétale Detestande feritatis de 1299 du pape Boniface VIII qui ne vise pas la dissection, mais l'usage de démembrer un cadavre et de le faire bouillir pour en détacher les os. Cet usage se développait à l'époque pour le transport lointain des défunts (retour des croisades) ou la production et répartition de reliques[59],[60],[61].

Trois facteurs, d'ordre intellectuel, juridique et chirurgical, contribuent à développer un intérêt pour l'anatomie et la dissection. D'abord l'accès à de nouveaux textes anatomiques de Galien (dont De usu partium corporis humani – De l'utilité des parties du corps humain –), qui conseillent d'étudier l'anatomie et de pratiquer des dissections animales[61].
Le développement urbain du XIIe siècle suscite de nouveaux besoins. À Bologne, les premières « autopsies » (examen médico-légale des blessures sur cadavre de victime) sont réalisées par des chirurgiens, dans le cadre d'enquêtes judiciaires. Vers 1250, cette pratique juridique est communément adoptée par les villes d'Italie, de France et d'Allemagne[61].
Par la suite, l'autopsie des condamnés exécutés devient un exercice d'enseignement, et le premier traité de dissection est le fait de Mondino de' Liuzzi, professeur de Bologne, sous le titre Anathomia (1316). Ce traité est théorique, il ne s'agit pas d'observer l'intérieur d'un cadavre, mais de le voir selon une grille de lecture préétablie conforme à des textes d'autorités. L'anatomie n'est pas un domaine de recherche en soi, mais une façon de démontrer ou de montrer (d'illustrer) des vérités déjà connues[62].
Cet exercice universitaire est soumis à des règles. À l'Université de Padoue, la dissection doit se pratiquer en hiver, à raison d'un cadavre d'homme et d'un cadavre de femme par an. Cette pratique d'enseignement reste rare jusqu'au XVe siècle , pratiquée seulement dans quelques universités : elle est régulière et inscrite statutairement à Montpellier, Bologne et Padoue, ainsi qu'à Venise pour les chirurgiens[59],[62].
Contrairement à la légende (celle d'un « obscurantisme médiéval »), cette rareté n'est pas liée à des interdits religieux, mais à des facteurs intellectuels : l'anatomie n'est qu'un moyen de mémorisation de textes, et elle est de peu d'utilité pour les grands débats de l'époque[63]. Par exemple, sur l'importance comparée du rôle du cerveau, du cœur et du foie, ouvrir un cadavre apporte peu.
Concepts majeurs[modifier | modifier le code]
Selon les textes de l'Occident latin, rédigés entre 1200 et 1450, le corps humain est la source de péchés mortels et de vertus cardinales. Il s'agit d'un discours théologique où le corps est la prison, la demeure, ou l'outil de l'âme. Le corps du Christ comme celui des Saints recèlent des vertus (culte guérisseur des reliques), le corps des mortels étant appelés à la résurrection le jour du Jugement Dernier[64],[65].
Dans ce contexte, les textes médicaux distinguent trois catégories régissant le corps : les choses naturelles, non-naturelles et contre-naturelles. La liste des choses naturelles est variable selon les versions, elle inclut le plus souvent : les éléments et les humeurs, le concept de complexion, les parties du corps et leurs opérations, les vertus naturelles et le spiritus (esprit vital).
Les choses non-naturelles représentent une liste de six facteurs, établis par Galien et développés par Avicenne, et qui influencent la santé : l'air et la respiration, l'exercice et le repos, le sommeil et la veille, la nourriture et la boisson, la réplétion et l'excrétion, les passions et émotions. Ces « 6 non-naturels » fournissent le cadre de conseils pratiques (formulation de régimes de vie et de santé).
Les choses contre-naturelles sont les actions, états ou conditions pathologiques qui s'opposent au cours de la nature[65].
Humeurs, qualités et complexion[modifier | modifier le code]
Les théories des humeurs et quatre éléments est souvent présentée à tort comme caractéristique de la médecine médiévale[48]. Par exemple celles de Galien et d'Isidore de Séville[66],[67] :
| HUMEUR | SAISON | ORIENTATION | TEMPERAMENT | ORGANE | QUALITÉ | ELEMENT |
| Bile noire | Automne | Ouest | Mélancolie | Rate | Froid et sec | Terre |
| Flegme | Hiver | Nord | Flegmatique | Cerveau ou Poumon | Froid humide | Eau |
| Sang | Printemps | Est | Sanguin | Foie | Chaud et humide | Air |
| Bile jaune | Été | Sud | Colérique | Vésicule biliaire | Chaud et sec | Feu |
La médecine savante médiévale se distingue avant tout par la notion galénique de complexion ou mélange inné de qualités qui caractérise un individu ou une partie de cet individu dans « sa nature ». Cette théorie de la complexion est suffisamment souple pour rendre compte de façon logique et rationnelle, des différences entre individus et parties d'individus, des états de santé et de maladies, du rapport entre remèdes et maladies[48],[68].
Par exemple, en ce qui concerne les êtres humains, la femme est plus froide et plus humide que l'homme, ce qui explique à la fois que la femme est un être timide avec une menstruation. De même, en états de santé, un éthiopien est plus chaud qu'un scythe d'Asie centrale ; le cerveau est plus froid que le cœur ; la paume de la main représente la partie tempérée du corps. Ces différentes qualités sont toujours relatives, et leur équilibre conforme à leur nature d'origine, réalise la santé[68].

Ces qualités sont perceptibles par le toucher, et les changements de qualités observés (qui mènent à la maladie) sont interprétables selon un raisonnement logique. Les praticiens n'ignorent pas les difficultés de l'expérience et de son accord avec le raisonnement, mais cela ne remet pas en cause la théorie médicale toujours susceptible de raffinement subtil à partir de la logique d'Aristote[68].
La question des membres principaux[modifier | modifier le code]
La question de l'organisation fonctionnelle du corps fait partie des grands débats universitaires. Les partisans d'Aristote estiment que le cœur est la source de la vie et de la chaleur innée, et par là, le régulateur ou « membre principal » de l'ensemble du corps. Ils s'opposent aux partisans de Galien, qui considèrent qu'il existe trois membres principaux : le cerveau, le cœur et le foie, chacun gouvernant un groupe particulier de fonctions et d'organes[70].
La médecine d'Avicenne est une tentative de synthèse, elle distingue les vertus naturelles (rôles des membres principaux), les opérations (fonction d'un organe particulier), et les facultés (capacité d'action d'une structure particulière). Par exemple, la vertu du cœur est de réchauffer, l'opération de l'estomac est la digestion (cuisson, grâce à la chaleur du cœur), et la faculté de l'intestin est la propulsion évacuatrice[70].
Les doctrines d'Aristote et de Galien sont ainsi rendues compatibles par les notions de vertu naturelle, d'esprit vital, et d'âme (au sens aristotélicien). Les principales fonctions corporelles sont assurées par trois systèmes distincts et séparés[70],[71] :
- Celui du cerveau, à l'étage supérieur du corps, dont le rôle est de refroidir (distribuer le froid par le phlegme), et qui est le siège du spiritus animalis ;
- Celui du cœur, à l'étage moyen, dont le rôle est de réchauffer par les artères (sang avec esprit vital, spiritus vitalis) ;
- Celui du foie, à l'étage inférieur, dont le rôle est de nourrir par les veines (sang uniquement nourricier, spiritus naturalis).
Vision et génération[modifier | modifier le code]
Parmi les questions portant sur les divergences entre Galien et Aristote, celles de la vision et de la génération apparaissent comme deux exemples majeurs.
Dans le cadre des « membres principaux », la vision est le résultat d'un enchaînement cœur-cerveau-œil. Le cœur fournit la chaleur et l'esprit vital qui sont apportés au cerveau, le cerveau élabore une vertu visuelle transférée à l'œil par le nerf optique. La question posée est de savoir si la faculté de l'œil est une émission de rayons (Platon, Galien) ou une réception (intromission, selon Aristote et Avicenne). Cette question suscite des travaux concernant la perspective et l'optique géométrique[70].
La génération pose le problème des semences et de la formation de l'embryon. Selon Aristote, seule la semence mâle participe à la génération, car elle est dotée d'une vertu formative, la femme n'étant qu'un réceptacle apportant la matière destinée à être mise en forme (métaphore médiévale de la cire mise en forme, imprimée, par un sceau). Selon Hippocrate et Galien, l'embryon se constitue par l'union de deux semences masculine et féminine. Les différentes théories, grecques et arabes, sur le rôle respectif des deux semences et la façon dont se constitue le mélange sont alors passées en revue[72],[73].
Les deux camps s'accordent sur la croissance du fœtus : le fœtus se nourrit du sang menstruel, qui après la naissance, est transporté aux mamelles pour être transformé en lait, ce qui explique l'aménorrhée de grossesse et l'aménorrhée de lactation. Ces théories sur la génération se prolongent bien au-delà du Moyen Âge[74].
La maladie[modifier | modifier le code]
Le concept de maladie[modifier | modifier le code]
La médecine savante gréco-romaine avait écarté les concepts magiques et divins de la maladie, en éliminant les idées de faute morale ou de violation de tabou. Pour les médecins de l'Antiquité, toutes les maladies sont somatiques (liées au corps), les maladies de l'âme n'étant, selon eux, qu'une invention de moraliste. Pour l'homme médiéval (juif, musulman et chrétien), il n'est pas possible de séparer la maladie de sa signification spirituelle, car l'âme et le corps sont réunis dans une entité psychosomatique[75].

Aussi, les Pères de l'Église ont réhabilité les anciennes notions magiques : la faute, souillure ou violation de tabou est remplacé par celle de péché. La confession s'ajoute aux rites de purification et aux exorcismes. La doctrine chrétienne s'inspire de deux sources contradictoires : elle vise à concilier la conception sémitique du péché avec la conception naturaliste gréco-romaine. Ceci impose un traitement double, à la fois moral et physique. Si chaque malade ne tombe malade que par sa faute, sa maladie lui ouvre la voie du pardon par la puissance curative de la foi et de la médecine[75].
L'approche médicale de la maladie repose d'abord sur les textes de Galien. Selon Isidore de Séville, au VIIe siècle : « La santé est l'intégrité du corps et le bon mélange de la nature humaine concernant le chaud et l'humide ». La maladie ou morbus désigne en général toutes les souffrances du corps qui naissent des quatre humeurs, en ayant pour origine « la puissance de la mort » ou mortis vis. Les textes médicaux du haut Moyen Âge se réfèrent à une pathologie humorale simplifiée de type galénique[75],[76].
Avec l'apport arabe et la connaissance d'Aristote, la pathologie humorale s'affine en « pathologie qualitative », basée sur les mélanges de qualités (complexion). Le corps humain existe en trois états : santé (équilibre stable et naturel), maladie (déséquilibre manifeste), et un état neutre (équilibre instable). Les maladies sont classées en trois genres (en latin médiéval)[76] :
- mala compositio ou malformations congénitales ;
- mala complexio ou maladies internes (complexion en déséquilibre) ;
- solutio continuitatis ou maladies externes (rupture de la continuité de la surface corporelle).
Cette nosologie (classification de maladies) pose le problème du statut des entités qui composent cette classification. Ce problème entre dans le cadre général de la grande querelle théologique sur les universaux du langage. Pour les nominalistes, tels que Guillaume d'Ockham, seuls les malades existent, les maladies n'étant que des noms ; pour les réalistes, les maladies sont des êtres réels indépendants qui se manifestent concrètement par des malades particuliers. En médecine, la thèse « réaliste » l'emporte, d'où la conception ontologique de la maladie[75].
Diagnostic et pronostic[modifier | modifier le code]

D'un point de vue positiviste, les procédés diagnostiques de l'Occident médiéval marquent un recul par rapport aux descriptions cliniques de l'Antiquité[75], et à celles du monde musulman qui a su préserver une tradition d'observations originales (notamment celles de Rhazès). En Occident latin, les textes médicaux sont le plus souvent axés sur la dénomination de la maladie et la prescription des remèdes, plutôt que sur l'étude directe des symptômes (qui sont alors des rapports de deuxième main)[77].
L'examen clinique est d'abord une inspection (examen visuel) et une écoute (l'histoire de la maladie par le patient). Il se poursuit par l'examen des excreta (urines, selles et autres), en termes de variation de couleur, d'odeur, de consistance… Il en est de même du sang des saignées (avant, pendant et après coagulation). Il n'est pas certain que les praticiens suivaient toutes les règles des textes d'autorité pour déterminer la complexion ou l’équilibre des humeurs chez leurs patients[77].
La plupart des médecins se basaient d'abord et presque exclusivement sur l'examen des urines, comme le montre l'omniprésence de l'uroscopie (prolifération de manuels et de nuanciers de couleurs d'urines). Le flacon d'urine ou matula est le marqueur symbolique de la représentation médiévale du médecin[77],[78] (comme le stéthoscope pour sa représentation moderne).
L'examen par le toucher est utilisé pour apprécier les qualités de diverses parties du corps, la présence d'abcès, de tumeurs, ou de masse liquidienne, surtout par les chirurgiens. La prise du pouls est un processus complexe inspiré de Galien. Les variations du pouls sont analysées selon l'artère : chaque pouls palpé a sa longueur, sa largeur et sa profondeur, sa force, sa consistance. Les pouls sont décrits avec des adjectifs standards qui peuvent se combiner en autant de catégories, parfois comparées à des mouvements d'animaux : fourmi, ver ou serpent, chèvre… Le pouls n'est pas compté, mais son rythme est apprécié par une terminologie de métrique poétique, ou de proportion musicale. Le pouls est alors musica humana reliée à la musica mundana (musique des sphères)[77].

En principe, l'observation des symptômes devrait permettre l'identification de la maladie, mais la distinction entre symptômes et maladie reste problématique. Le plus souvent les descriptions de maladie dépendent de textes antérieurs (Antiquité et Islam médiéval), et le médecin comprend et interprète ce qu'il voit à la lumière de ces textes. Par exemple Pietro d'Abano rapporte les fièvres à la qualité chaleur, les paralysies, épilepsies et apoplexies au froid, la consomption et le cancer au sec, et l'hydropisie à l'humide[79].
Face à une maladie nouvelle comme la peste noire de 1348, les auteurs médiévaux préfèrent placer la peste dans des catégories déjà connues mais élargies à cette occasion, plutôt que d'envisager la peste en dehors des textes d'autorité (ce qui ne sera le cas que 150 ans plus tard, avec la survenue de la syphilis)[79].
Le pronostic tient une place importante pour assurer la réputation du médecin et orienter son rapport au malade. Il se base sur l'examen clinique, surtout le pouls et les urines. L'art du pronostic peut faire appel à l'intuition basée sur l'expérience personnelle du praticien, jusqu'à des calculs complexes dans le cadre d'une théorie des jours critiques (Hippocrate, Galien) intégrée dans une astrologie médicale. Cette théorie est plus ou moins numérologique et axée sur le concept de crise crisis à issue favorable ou défavorable (le malade meurt ou guérit), elle repose aussi sur l'utilisation de calendriers, d'horoscopes et de tables astronomiques (positions de corps célestes dans le zodiaque)[80].
Hygiène[modifier | modifier le code]
Dans le Haut Moyen Âge, de courts textes souvent rédigés sous forme d'épître ou de règle concernent l'hygiène (conseils corporels de préservation de la santé, modulés selon la saison). Leur contenu est pratique, sans considérations théoriques. Parmi les principaux sont les traductions latines de l'Épître de Dioclès de Caryste, des fragments du traité d'Anthimus, ainsi que la Règle de saint Benoît qui fixe, entre autres, des règles alimentaires et de sommeil[81].

À partir du XIIe siècle l'hygiène médiévale est fortement influencée par les traductions latines de textes arabes : les plus importants en matière d'hygiène sont le Canon d'Avicenne et le Continens de Rhazès. L'ouvrage dominant, entièrement consacré à l'hygiène, est d'abord celui de Ibn Butlan, médecin chrétien de Damas, le Taqwim al-Sihha connu sous le nom de Tacuinum sanitatis, où les connaissances hygiéniques se présentent en quarante tables de données. L'œuvre se diffuse en Occident latin en deux versions successives, sous une version intégrale, puis une version résumée où les tables sont remplacées par des miniatures. À partir du XIVe siècle, les traités d'hygiène d'Avenzoar et de Maïmonide sont aussi traduits en latin[82].
Héritiers de cette tradition grecque et arabe, les traités hygiéniques occidentaux regimina sanitatis apparaissent dans la deuxième moitié du XIIIe siècle. Les uns sont destinés à de grands personnages (tel celui de Guy de Vigevano pour Philippe VI), d'autres à un public plus large. Ils sont rédigés en latin ou en langue vulgaire, en prose ou en vers (procédé mnémotechnique). Ils peuvent s'organiser selon les « 6 non naturels » de Galien, ou en fonction des âges de la vie (régimes de l'enfant, du vieillard…)[83].
Les textes les plus significatifs sont le Regimen sanitatis salernitanum; le Régime du corps d'Aldebrandin de Sienne [84] ; le de conservanda sanitate de Jean de Tolède. De grands classiques d'hygiène sont rédigés par des médecins universitaires tels qu'Arnaud de Villeneuve ou Bernard de Gordon, tandis que des auteurs anonymes produisent des régimes en vers de langue vulgaire, destinés à un public populaire[83].
Traitements[modifier | modifier le code]
Les médecins et autres praticiens instruits n'avaient pas le monopole d'administrer des traitements. Avec ou sans avis médical, les malades se soignent eux-mêmes ou font appel à des soignants empiriques, pratiquent la balnéothérapie, le pèlerinage, la prière et autres cultes guérisseurs. Dans ce contexte, les médecins disposent de plusieurs moyens, traditionnellement classés en trois groupes : le régime, le médicament et la chirurgie. Ils connaissent la difficulté d'accorder leurs théories avec leurs pratiques, mais très peu admettent que la théorie puisse changer à la lumière de l'expérience[85].
Régime et médicaments[modifier | modifier le code]
Les régimes alimentaires et de vie tiennent une place importante en thérapeutique, mais les principes restent les mêmes en situation de maladie comme de santé. Les qualités des aliments choisis sont censés corriger les déséquilibres de complexion, il en est de même pour les médicaments qui sont très majoritairement d'origine végétale. La plupart des herbes médicinales sont aussi des plantes comestibles utilisées en cuisine[86].

Les plantes médicinales sont utilisés pour leurs propriétés olfacto-gustatives (puissance de leur saveur ou de leur arôme), pour leur texture inhabituelle, aussi bien que pour leur propriétés actives (effet laxatif, somnifère…). Au cours du Moyen Âge, les plantes utilisées passent du jardin médicinal local de monastère jusqu'à l'ensemble du monde connu par l'intermédiaire du monde musulman (de l'Espagne à l'Inde, et contacts avec le monde chinois)[86].
Cette abondance et « mondialisation » de nouveaux produits pose de nombreux problèmes, à cause de la multitude de dénominations, traductions et translittérations en diverses langues. Jusqu'au XVe siècle, il n'existe pas de tradition d'illustration « scientifique » suffisamment sûre pour permettre l'identification précise d'une plante, d'où l'existence de nombreux glossaires cherchant à résoudre ces difficultés[86].
Les listes de plantes médicinales utilisées au Moyen Âge, avec leurs indications, se retrouvent dans des antidotaires, dont l'un des premiers est l'antidotaire de Nicolas de Salerne (vers 1150). Ces plantes ne sont pas toujours accessibles, du fait de leur origine géographique et de leur coût. Les produits les plus exotiques et les plus chers sont les plus recherchés. Ainsi lors de la peste noire, la Faculté de médecine de Paris propose à la famille royale de s'en défendre par des pommes aromatisées à l'ambre gris[87], alors que les pauvres peuvent toujours se fournir en ail ou en oignon.
Le développement urbain et commercial accroit la demande de produits exotiques. À Florence et surtout à Venise, des médecins s'associent avec des pharmaciens. Venise devient le principal entrepôt européen d'importation de substances médicales provenant du Moyen-Orient. Il existe donc une pharmacopée pour les riches et une pharmacopée de substitution pour les pauvres. Les produits de substitution admissibles (produit courant remplaçant un produit rare) sont désignés dans les antidotaires sous le titre général de quid pro quo. Il semble que ces substitutions soient improvisées plutôt que reposant sur des principes clairs[87].
Aussi, il y aura une remise en cause générale au XVIe siècle avec l'émergence d'une médecine « chymique » (Paracelse), la demande d'une pharmacopée végétale révisée et purifiée, ou la mise en question de l'origine ou de l'authenticité des produits les plus coûteux de Venise (Johannes Baptista Montanus)[87].
L'utilisation d'herbes a également suscité l’émergence d’une doctrine chrétienne non galénique, la théorie des signatures, qui enseignait que Dieu avait fourni le moyen de guérir chaque malade, et que les substances capables de soigner, qu'elles soient animales, végétales ou minérales, portaient une marque ou une signature qui donnait une indication sur leur utilité. Par exemple, les graines de Scutellaria (utilisées comme remède pour les maux de tête) peuvent apparaître comme ressemblant à des crânes miniatures et les feuilles tachetées de blanc de Pulmonaria longifolia (utilisées contre les maladies pulmonaires) comme analogues aux poumons. On croyait à l’existence d’un grand nombre de ces analogies.
La magie reste importante dans les pratiques empiriques, par exemple l'utilisation de la mandragore. Cette magie peut être regardée comme une forme de folklore populaire, mais elle est aussi présente au niveau universitaire avec l'astrologie médicale. Celle-ci n'est pas seulement divinatoire mais aussi thérapeutique, par exemple l'utilisation de talisman (pierre précieuse gravée de figures astrales) pour manipuler des forces astrales et occultes. C'est notamment le cas à la fin du Moyen Âge, à l'Université de Padoue, ou de Marsile Ficin avec Les trois livres de la vie (en) (1489)[88].
Cautérisation et saignée[modifier | modifier le code]
Ces deux techniques chirurgicales mineures, remontant à l'Antiquité, peuvent être prescrites et pratiquées par des médecins, mais à partir du XIIIe siècle, elles sont de plus en plus laissées aux barbiers, barbiers-chirurgiens et chirurgiens[89].

La cautérisation consiste à chauffer, voire brûler, des points du corps, de façon à diriger les bonnes humeurs et à bloquer les mauvaises. Les cautères « actuels » sont des instruments métalliques dont l'extrémité est chauffée au rouge, les cautères « potentiels » sont des ventouses chauffées ou des substances caustiques (comme le vitriol bleu ou sulfate de cuivre[90]). En Occident latin, la cautérisation se répand plus largement au XIIe siècle sous l'influence de la traduction latine de la chirurgie d'Albucassis[89].
Les saignées ou phlébotomies, moins douloureuses que les cautérisations, sont le procédé chirurgical le plus souvent utilisé. Le principe est aussi d'évacuer ou de rediriger les humeurs en excès. De simples illustrations désignant les endroits à saigner circulent en Occident depuis le Haut Moyen Âge, mais c'est seulement avec l'accès aux textes du galénisme arabe, que les données théoriques et pratiques se précisent[91].
Le plus souvent les saignées se font à l'une des trois veines du bras (veine céphalique, veine basilique, veine médiane de l'avant bras), mais d'autres veines sont incisées dans des cas particuliers (par exemple au front, pour traiter la mélancolie). Selon l'occasion, l'incision peut être remplacée par l'application de sangsue[91].
Les saignées sont l'occasion de discussions théoriques et pratiques. Les débats théoriques portent sur la question de savoir s'il vaut mieux saigner largement de façon immédiate, ou par série en petites quantités ; s'il faut saigner dans une zone proche ou du même côté que le lieu affecté, ou dans une zone éloignée ou du côté opposé. Ces questions seront toujours débattues bien après le Moyen Âge[91].
Les discussions pratiques portent sur les dangers de la saignée, notamment chez les petits enfants, les femmes enceintes, les personnes âgées, et toutes les personnes déjà faibles qui ne devraient pas être saignées. Les risques de léser une artère, un nerf, ou de provoquer un « ramollissement » mortel du bras (probablement gangrène infectieuse) sont connus et décrits dans des manuscrits médicaux du XIIe au XVe siècle[91].
Chirurgie[modifier | modifier le code]
En Europe latine, après la chute de l'Empire Romain, on ne connait pas d'auteur important en chirurgie jusqu'à la fin du XIe siècle. La chirurgie gréco-romaine est alors représentée principalement par le médecin grec Paul d'Égine avec son Épitomé rédigé au VIIe siècle, et traduit en arabe au IXe siècle. C'est le texte de référence des grands chirurgiens des pays d'Islam[92].
Cette tradition grecque, augmentée d'apports arabes, entre dans la tradition latine médiévale avec les traductions de Constantin l'Africain, qui dans son Pantegni inclut un texte chirurgical de Ali ibn Abbas al-Majusi reprenant la chirurgie de Paul d'Égine. Toutefois, contrairement aux textes médicaux, cette traduction n'a pas d'impact immédiat en Occident, du fait de l'importance donnée à l'enseignement théorique par l'École de Salerne[92].
Pour le statut social des chirurgiens, et la séparation de la médecine et de la chirurgie, voir :
Grands textes[modifier | modifier le code]
Selon l'historien Michael Mcvaugh, les textes chirurgicaux du Moyen Âge apparaissent en deux vagues : une renaissance italienne à partir de la fin du XIIe siècle, et une synthèse française autour du XIVe siècle. De façon générale, la littérature chirurgicale médiévale latine est le plus souvent une compilation répétitive. Pour les chirurgiens médiévaux, il était plus important de montrer qu'ils appartenaient à une tradition écrite transmettant un savoir, une scientia, plutôt qu'être des « artisans » appliquant de nouvelles techniques[92].
Renaissance italienne[modifier | modifier le code]
La pratique chirurgicale est stimulée en Italie du nord par le développement urbain et économique (spécialisation des arts et des métiers), et les conflits armés (guelfes et gibelins, croisades)[93]. « C'est un truisme de dire que la guerre est la meilleure école de chirurgie »[94].

Le premier ouvrage d'influence décisive est la Cyrurgia (vers 1180) de Roger Frugardi ou Roger de Parme de l'École de Salerne. C'est le premier manuel pratique d'instruction chirurgicale de l'Occident médiéval. Cette version sera revue et corrigée par un élève de Frugardi, Roland de Parme. Celui-ci cherche à insérer la pratique chirurgicale dans un cadre théorique plus vaste, tout en faisant part d'une expérience personnelle. La Cyrurgia est ainsi connue sous deux versions la Rogerina et la Rolandina, rapidement traduites en plusieurs langues vulgaires, dont l'anglo-normand et l'occitan[93]. À Montpellier, la Rogerina est enseignée dès le XIIIe siècle[95]
Après la traduction latine de la chirurgie d'Albucassis, c'est l'ensemble des pratiques chirurgicales grecques et arabes qui est porté à la connaissance de l'Occident latin. Elles se retrouvent dans les Cyrurgia de Bruno de Longoburgo (it) (Padoue, 1252) et de Théodoric Borgognoni (Bologne, 1267). Celle de Guillaume de Saliceto (1276) se distingue en étant le premier ouvrage de chirurgie latine qui comporte un chapitre à part, consacré à l'anatomie[96].
Synthèse française[modifier | modifier le code]
Un élève de Guillaume Saliceto, Lanfranc de Milan, doit s'enfuir de sa ville à cause de désordres politiques. Il se retrouve à Paris, où il rédige sa Chirurgia magna en 1296. L'ouvrage contient un chapitre sur les médicaments que le chirurgien peut utiliser avant, pendant et après une opération. Selon Mcvaught, Lanfranc, par son ouvrage et sa pratique, « fait miroiter aux chirurgiens français l'idéal d'une discipline scientifique », celle qui rapproche le chirurgien savant du medicus (médecin universitaire) et qui l'éloigne du laicus (opérateur empirique). Cette voie est suivie par la Chirurgie d'Henri de Mondeville, rédigée à partir de 1306[97].
À la génération suivante, l'ouvrage majeur de la chirurgie médiévale est la Chirurgia magna de Guy de Chauliac, terminé à Avignon en 1363. C'est l'ouvrage de référence de toute l'Europe pour plus d'un siècle (nombreuses éditions imprimées après 1500 en six langues). Chauliac coordonne les pratiques et les opinions de tous les auteurs précédents. Il s'efforce de trancher les discordances par son expérience personnelle, mais comme tous les chirurgiens médiévaux, il estime que la cohérence des textes est en soi une valeur de vérité au même titre que celle des résultats concrets[95],[98].
Pratiques[modifier | modifier le code]
Instruments et pathologies[modifier | modifier le code]

Selon Guy de Chauliac, le chirurgien doit disposer de scalpel, lancette et rasoir pour les incisions, de scies et ciseaux pour trancher, de tenailles pour saisir et retirer, de sondes, aiguilles et canules pour les plaies, et d'outils divers pour la trépanation. Ces instruments ne paraissent pas très différenciés ou sophistiqués. À cela s'ajoute le matériel de suture, la charpie servant de tampon, les bandages et plâtres[99].
Le chirurgien connait les manœuvres de réduction des fractures et luxations, et développe pour le reste sa dextérité manuelle et des connaissances anatomiques. Dans ce contexte, les procédures chirurgicales offrent peu d'occasions ou de perspective pour une réelle amélioration technique, ou un approfondissement théorique[99].
La chirurgie médiévale prend en charge d'abord les plaies et traumatismes, et leurs complications (notamment les infections : abcès, ulcères, fistules…), puis ce qui apparait à la surface du corps : abcès, gonflements, tuméfactions… Des interventions sont pratiquées pour l'ablation des polypes du nez, l'abaissement de la cataracte, la cure des hernies. Quelques situations vitales ou très douloureuses font l'objet d'interventions : rage de dent, crise d'hémorroïde, fistule anale, blocage urinaire par lithiase vésicale (traité par lithotomie), trachéotomie et intubations[99],[100].
Plaies[modifier | modifier le code]
Le sujet le plus controversé et le plus connu de la chirurgie médiévale est celui du traitement des plaies. À la suite de Galien qui fait du traitement des plaies une dialectique du sec et de l'humide, la chirurgie arabe et salernitaine considère la suppuration d'une plaie comme une voie de guérison. Il faut cependant que le pus soit « louable », c'est-à-dire blanc crémeux, épais, homogène et inodore, alors que le mauvais pus diversement coloré, aqueux et fétide conduit à la gangrène et à la mort[101].
Aussi, le procédé dominant est celui de l'école de Salerne, celle de la Rogerina et de la Rolandina qui sonde les blessures, en les laissant ouvertes, pour qu'elles guérissent du fond vers la surface en produisant un « pus louable ». Cette production est facilitée en recouvrant la blessure de produits et pommades provoquant un abcès chaud[101].
Au XIIIe siècle, l'école de Bologne, notamment avec Théodoric Borgognoni , puis Henri de Mondeville, propose de nettoyer les blessures avec du vin chaud, en la suturant si nécessaire pour appliquer ensuite des bandages secs ou humides. La blessure est censée guérir de la surface à la profondeur, sans formation de pus. Ce procédé a été interprété comme une anticipation de l'antisepsie et une avancée de la chirurgie médiévale[97],[101].
Pour les historiens modernes, il s'agit d'un anachronisme, car Mondeville n'applique ce principe que pour les blessures nettes et propres. Par argumentation dialectique, il prend soin de respecter la théorie scolastique et d'appliquer les procédés traditionnels dans les autres cas (plaies contuses ou mortifiées). Les deux écoles opposées restent dans le même cadre galénique de la complexion. Il est plus que probable que le résultat concret tenait plus du type de la plaie que de la nature du traitement[97],[101].
Au XIVe siècle, Guy de Chauliac rejette la doctrine précédente en refusant vin ou vinaigre, pour défendre l'usage du pansement sec[98]. Le point de vue de la suppuration « louable » se maintiendra jusqu'au XIXe siècle[90].
Les plaies hémorragiques sont traitées par cautérisation (fer rouge, huile bouillante, ou sulfate de cuivre), suivie de tamponnement avec de la charpie. Des auteurs décrivent des procédés de ligature de vaisseaux, mais elles apparaissent non applicables en pratique réelle, et elles seront de ce fait abandonnées[90].
Dans les plaies du thorax et de l'abdomen, si le poumon ou l'intestin est lésé, la blessure est réputée mortelle. Aussi des auteurs se félicitent d'avoir sauvé des patients abandonnés en suturant les organes atteints. Roland de Parme décrit avec détail une opération réussie d'une plaie pulmonaire, et Roger de Parme suggère de réparer une plaie de l'intestin en suturant sa paroi autour d'une canule introduite dans la lumière de l'intestin[96]. Il sera contredit par Guillaume de Saliceto qui indique que la canule laissée dans l'intestin ne peut être expulsée par voie naturelle et qu'elle risque de le perforer[97]. Lanfranc et Chauliac proposent donc de suturer directement l'intestin sans besoin d'une canule[98].
Douleur[modifier | modifier le code]

On a longtemps cru que l'homme médiéval acceptait la douleur comme rédemptrice et avec fatalisme. C'est inexact, car les textes chirurgicaux indiquent qu'il évitait naturellement les traitements douloureux, que les médications internes ou externes sont toujours préférés, et la chirurgie utilisée en dernier recours, lorsque la brutalité de l'intervention était jugée préférable aux souffrances de l'affection[90],.
Dans des écrits salernitains du XIIe siècle, on trouve la description d'une « éponge soporifique » appliquée sur le nez et la bouche, imprégnée de jus de jusquiame et de pavot, censée avoir des pouvoirs analgésiques ou anesthésiques. Mais rien ne montre qu'un tel procédé était efficace, et il ne s'est pas répandu[90],[102],[103].
L'administration de vin par voie orale avant l'intervention a été interprété comme analgésique, mais dans l'esprit du chirurgien médiéval, c'était un moyen de nourrir et fortifier les chairs[101].
Textes et réalité[modifier | modifier le code]
Il est très difficile d'évaluer l'efficacité de la pratique médiévale. La tradition littéraire conduit les auteurs à reprendre textuellement des passages d'œuvres précédentes, sans que l'on sache si les procédés décrits sont réellement compris et appliqués. Le traité médiéval de chirurgie, loin d'être neutre et objectif, est aussi une arme contre les collègues et concurrents, le plus souvent fautifs, et les opérateurs empiriques le plus souvent ignorants[100].
Cette littérature peut contenir des histoires et anecdotes sur les soins, les patients et les rapports du chirurgien aux patients. Les auteurs donnent l'exemple de leurs propres succès, racontés de la même manière que les cures miraculeuses des textes religieux. Le chirurgien souligne le grand nombre de ses patients ou leur statut social élevé. En se mettant en avant dans des histoires personnelles, il veut en même temps faire œuvre d'enseignement[104].
Le chirurgien apparait aussi comme conscient des limites de son art, il évite de causer des douleurs inutiles et de donner des faux espoirs[99]. Avant le XVIe siècle, les fréquences réelles des interventions risquées (lithotomie, amputation d'un membre…), de leur réussite et de leur échec, sont inconnues, l'amputation restant probablement rare[105].
Il reste les textes non médicaux qui indiquent que l'acte chirurgical était répandu et accepté dans la société médiévale. Dans une lettre à Boccace, Pétrarque raconte qu'il a été blessé à la jambe jusqu'à l'os par un coup de sabot, et que sa plaie dégageait une telle puanteur qu'il était obligé de tourner la tête ; il fut traité et guéri. En revanche Dino Compagni rapporte que le chef des guelfes noirs de Florence, âgé de 75 ans, trébucha sur un chien et se cassa le nez. La plaie s'infecta et le guelfe mourut « martyrisé par les docteurs »[106].
Grands fléaux[modifier | modifier le code]
De façon générale, les historiens inscrivent les fléaux épidémiques dans le cadre des fluctuations du développement agricole, économique et urbain (croissance démographique et modifications nutritionnelles), et aux mouvements de marchandises et de populations (commerce, guerre et invasions). Les facteurs en cause sont de nouvelles pratiques agricoles (assolement triennal, remplacement de l'araire par la charrue, progrès de traction animale…) ; les échanges commerciaux entre l'Europe du Nord, les pays méditerranéens et le Moyen-Orient ; les allers-retours des invasions vikings et des croisades[107].
Les études de pathologie historique du Haut Moyen Âge indiquent un recul de la lèpre et un espacement des épidémies de variole. Cette période est marquée par une intoxication digestive à forme épidémique, l'ergotisme par l'ergot du seigle. De grandes épidémies de maladies respiratoires apparaissent au IXe siècle, survenant une à deux fois par siècle et rapportées le plus souvent à des grippes pandémiques. Le paludisme à Plasmodium vivax s'installe en Europe du Nord[108].
À partir du XIIe siècle, la lèpre fait un grand retour, et le scorbut commence à apparaitre. La tuberculose est présente : sa forme la plus fréquente, sinon la plus remarquée, est celle des écrouelles qui suscitent le toucher royal[109].
La survenue de la grande peste noire du XIVe siècle bouleverse la société et la pensée médicale (la théorie miasmatique par air corrompu tend à être remplacée par la notion de contagion). Cette catastrophe est à l'origine des premières mesures municipales de santé publique[110], ainsi que d'un prestige social accru des chirurgiens restés à leur poste pour traiter les bubons, alors que la plupart des médecins universitaires prenaient la fuite[107].
Période tardive[modifier | modifier le code]
Le Moyen Âge tardif est marqué par le début de la médicalisation de la société européenne. Pour les historiens, la médecine prend toute sa place dans l'histoire des savoirs, des sciences et des techniques[111].
En l'an mil, des soignants lettrés, peu nombreux, restaient confinés dans des monastères ou à la cour du souverain. Vers 1500, ils sont partout présents dans les centres urbains, et organisés en corporations avec hiérarchie professionnelle. Ils interviennent de plus en plus dans la vie sociale. Dans le domaine sanitaire, l'Église tend à se limiter à celui des soins d'assistance, en laissant aux professionnels la responsabilité du traitement. Il est difficile de déterminer s'il existait une amélioration réelle de résultats : les épidémies, la malnutrition et la pauvreté n'étaient pas contrôlables, pas plus par les médecins que par les autorités publiques ou ecclésiastiques. Cependant, pour la société d'alors, il y avait au moins la croyance que médecins et chirurgiens avaient à offrir quelque chose de plus à leurs patients[53],[111].
Les historiens du début du XXe siècle, comme Arturo Castiglioni (it)(1874-1953), ont dressé un tableau schématique de la sortie du Moyen Âge : d'un côté les « scolastiques » rejetés dans les ténèbres, puis à la Renaissance, les médecins et chirurgiens « humanistes » faisant table rase et fondant la science médicale moderne, d'André Vésale (1514-1564) à William Harvey (1578-1657). Ce qui introduit une période décalée et pleine de trous par rapport à la Renaissance italienne. Cette représentation de médecins-historiens serait marquée par la projection de leur propre révolution médicale, celle du XIXe siècle, sur le XVIe siècle, faisant des « renaissants » des « modernes comme nous »[112].
XVe siècle : le siècle « manquant »[modifier | modifier le code]

Du fait de sa position ambigüe, de l'âge du manuscrit à celui de l'imprimerie, le XVe siècle est longtemps resté dédaigné dans l'histoire de la médecine. Une histoire classique centrée seulement sur l'Italie ou les nouveautés est injuste, car elle minimise le rôle favorable du tissu universitaire européen. Celui-ci était alors doté d'une culture médicale vivante et vigoureuse, non limitée à des discours répétitifs[113].
Selon Vivian Nutton, ce siècle « manquant » se caractérise en médecine par un rejet croissant des autorités, et un renouveau du pragmatisme aux dépens de la théorie. À Paris, Jacques Despars (1380-1458) constate la difficulté de réconcilier des textes au vocabulaire obscur ou imprécis, et conclut par exemple que la notion de « faculté cérébrale » n'est pas utilisable, car trop variable selon les auteurs. En Italie, Giovanni Garzoni (it) (1419-1505) fait scandale en répétant que les observations d'Hippocrate sont plus utiles à la médecine, et de très loin, que les théories de Galien[113].
Le souci de l'efficacité pratique conduit à des débats ouverts et des recherches sur l'astrologie, l'alchimie, et même la magie dans le traitement des maladies. Quelques-uns rejettent ces moyens, d'autres les acceptent en leur donnant des explications. Par exemple, une plante dont les propriétés ne sont pas explicables en théorie humorale, n'est pas un moyen de sorcellerie, mais une plante dotée d'une faculté occulte, ou d'une forme spécifique, qui ne peut être déterminée que par l'expérience. En gardant un langage aristotélicien, des auteurs s'engagent dans de nouvelles pratiques[113].
Dans l'enseignement médical, les ouvrages de practica (manuels pratiques) et de consilia (études de cas) se multiplient en Italie, et se répandent en Angleterre comme en Allemagne. Le XVe siècle se traduit par un double mouvement : la recherche d'une meilleure pratique adaptée aux nouvelles réalités contemporaines (pestes, blessures par arme à feu), et en même temps le souhait de conserver une stabilité théorique (Aristote, Galien…) rendue plus souple[113]. Ce qui se traduira par l'image fameuse du « nain juché sur l'épaule du géant », celle du moderne qui peut voir plus loin en reconnaissant ce qu'il doit aux grands Anciens.
XVIe siècle : médecine et chirurgie « humanistes »[modifier | modifier le code]
Le développement de l'imprimerie accélère la diffusion des textes, et aussi la critique des textes. Au tournant du XVIe siècle, les médecins dits « humanistes » sont reconnus par leurs contemporains comme des « hellénistes », ceux qui recherchent les textes grecs d'Hippocrate et de Galien. C'est le « retour aux sources », débarrassées des ajouts et commentaires latins et arabes médiévaux. Les « hellénistes », partisans du Galien grec, s'opposent aux « arabistes », qui prennent en compte les apports du galénisme arabe d'Avicenne[114],[115].

L'édition complète de Galien en grec publiée en 1525 exerce une influence considérable, car des versions latines peuvent être faites du grec sans passer par les versions arabes. En 1543, André Vésale publie le premier ouvrage moderne d’anatomie : De humani corporis fabrica, en lien direct avec l'œuvre de Galien, à la fois comme source exemplaire et sujet à critiques[116].
Léonard de Vinci avait aussi une approche de la science qui se fondait sur l'observation détaillée. Il a participé à plusieurs autopsies et a réalisé de nombreux dessins anatomiques minutieux qui comptent parmi les œuvres majeures de l’anatomie humaine[117].
L'université de Padoue devient le centre majeur des études anatomiques. Beaucoup plus tard, formé à Padoue, William Harvey découvre la circulation sanguine en 1628, ce qui conduira à terme à l'abandon de la physiologie galénique[116].
La chirurgie se développe dans son contexte socio-professionnel particulier, le plus souvent éloigné de la médecine académique. La figure marquante est celle du barbier-chirurgien Ambroise Paré, chirurgien des armées et des rois de France[116].
De nouveaux systèmes apparaissent, le plus souvent fondés sur l'atomisme, la iatrochimie, ou le mécanisme, en proposant de nouvelles causes de maladies. Tel Girolamo Fracastoro qui pense la syphilis et autres maladies contagieuses comme transmises par des semineria (unités ou particules de vie) d'un individu à l'autre[118]. Cependant les nouvelles découvertes, ou avancées conceptuelles, ont alors peu d'applications pour la pratique médicale réelle. Le galénisme d'Avicenne a donc longtemps gardé sa prééminence par sa logique et son apparente adéquation aux faits, il n'a pas été brutalement rejeté ou supplanté, mais progressivement modifié de l'intérieur[119].
Il n'existe pas de rupture ou séparation franche entre la médecine médiévale et la médecine prémoderne. L'exception est ici Paracelse (1493-1541) qui rejette le galénisme dans sa totalité (le Galien grec comme le galénisme arabe) pour ouvrir le chemin d'une médecine chimique. Son idée est de refonder entièrement la médecine, hors de la tradition académique, et sur la base d'une alchimie, d'un folklore allemand et de pratiques occultes[116].
Le XVIe siècle médical, fait de continuités et de changements, pose la question du « progrès ». Depuis la fin du XIXe siècle le progrès en médecine, c'est de rendre la médecine meilleure par de nouvelles connaissances issues de la recherche et de ses découvertes. De ce point de vue, les médecins « renaissants » ont peu à offrir, pourtant ils pensaient aussi qu'ils étaient en train de rendre la médecine meilleure, mais leur notion de « progrès » était différente. Pour les médecins et chirurgiens du XVIe siècle, il s'agissait surtout de mieux penser et de mieux observer en embrassant tous les possibles ; de réaliser l'unité de la théorie et de l'expérience ; d'être fidèle aux sources, tout en étant moins dépendant des autorités ; et de mettre l'érudition au service de la pratique[115].
Nouveau continent, nouvelles maladies[modifier | modifier le code]
La découverte de l'Amérique bouleverse la situation sanitaire mondiale par un échange intercontinental d'agents infectieux. L'Europe acquiert la syphilis et exporte la variole, la lèpre, la rougeole, et la tuberculose[120]. Cet échange est inégal, car si l'origine exacte de la syphilis reste discutée, l'absence d'immunité des amérindiens contre les maladies européennes fait consensus chez les historiens[121].
La population amérindienne du temps de Christophe Colomb est estimée, selon les historiens, entre 50 et 100 millions de personnes. La variole et la rougeole furent les plus grands tueurs, de un tiers à la moitié de cette population non-immunisée. Des épidémies meurtrières ont balayé les Caraïbes. La variole s'est ensuite propagée au Mexique où elle a contribué à détruire l’Empire aztèque[121].
Le commerce des esclaves apporte des maladies africaines aux Amériques, comme le paludisme à Plasmodium falciparum et la fièvre jaune. Les esclaves noirs étaient relativement immunisés contre ces deux maladies, contrairement aux Blancs qui en sont les principales victimes en Amérique de climat chaud et humide. Jusqu'au XIXe siècle, l'Afrique de l'Ouest a été considérée comme « le tombeau de l'homme blanc »[121].
Disciplines connexes[modifier | modifier le code]
Bibliographie[modifier | modifier le code]
- Louis Dulieu, La médecine à Montpellier, t. I : Le moyen âge, Avignon, Les Presses Universelles, .
- Danielle Jacquart, Le milieu médical en France du XIIe au XVe siècle, Genève, Droz, .
- Marie-José Imbault-Huart, La médecine au moyen âge : A travers les manuscrits de la Bibliothèque Nationale, Paris, éditions de la Porte Verte - Bibliothèque Nationale, .
- Marie-Christine Pouchelle, Corps et chirurgie à l'apogée du moyen âge : Savoir et imaginaire du corps chez Henri de Mondeville, chirurgien de Philippe le Bel, Paris, Flammarion, (ISBN 978-2-08-211139-3).
- Danielle Jacquart et Claude Thomasset, Sexualité et savoir médical au moyen âge, Paris, PUF, coll. « Les chemins de l'Histoire », , 269 p. (ISBN 2-13-039014-5).
- (en) Andrew Wear (dir.), The medical renaissance of the sixteenth century, Cambridge, Cambridge University Press, , 349 p. (ISBN 0-521-30112-2).
- (en) Nancy G. Siraisi, Medieval & Early Renaissance Medicine : An Introduction to Knowledge and Practice, Chicago/London, University Chicago Press, , 250 p. (ISBN 0-226-76130-4)
 .
. - Mirko D. Grmek (dir.) (trad. de l'italien), Histoire de la pensée médicale en Occident, vol. 1 : Antiquité et Moyen Age, Paris, Éditions du Seuil, , 382 p. (ISBN 2-02-022138-1).
 .
. - (en) Vivian Nutton, The Western Medical Tradition, Cambridge (GB), Cambridge University Press, , 556 p. (ISBN 0-521-38135-5), chap. 5 (« Medicine in Medieval Western Europe, 1000-1500 »).
- (en) Andrew Wear, The Western Medical Tradition, Cambridge (GB), Cambridge University Press, , 556 p. (ISBN 0-521-38135-5), chap. 6 (« Medicine in Early Modern Europe, 1500-1700 »).
- Roshdi Rashed (dir.) et Danielle Jacquart, Histoire des sciences arabes, vol. 3 : Technologie, alchimie et sciences de la vie, Éditions du Seuil, (ISBN 978-2-02-062028-4), « Influence de la médecine arabe en Occident médiéval », p. 213-232.
- Mirko D. Grmek (dir.) (trad. de l'italien), Histoire de la pensée médicale en Occident, vol. 2 : De la Renaissance aux Lumières, Paris, Éditions du Seuil, , 376 p. (ISBN 978-2-02-115707-9).
- Danielle Jacquart, La médecine médiévale dans le cadre parisien, Paris, Fayard, coll. « Penser la médecine », , 587 p. (ISBN 2-213-59923-8).
- Vivian Nutton (trad. de l'anglais par Alexandre Hasnaoui, préf. Jacques Jouanna), La médecine antique, Paris, Les Belles Lettres, , 562 p. (ISBN 978-2-251-38135-0), chap. 19 (« La médecine dans l'antiquité tardive »).
Notes et références[modifier | modifier le code]
- (en) Cet article est partiellement ou en totalité issu de l’article de Wikipédia en anglais intitulé « Medieval medicine » (voir la liste des auteurs).
- Marie-José Imbault-Huart 1983, p. 8-9.
- Charles Lichtenthaeler (trad. de l'allemand par Denise Meunier), Histoire de la médecine, Paris, Fayard, , 612 p. (ISBN 2-213-00516-8), p. 241, 257 et 291
- Vivian Nutton 2016, p. 332
- Vivian Nutton 2016, p. 338-339
- Vivian Nutton 2016, p. 333-334 et 349
- Vivian Nutton 1995, p. 85-86
- Nancy G. Siraisi 1990, p. 6-7
- (en) CRAWFORD Sally, RANDALL Tony, « Bald's leechbook and archaeology: Two approaches to Anglo-Saxon health and healthcare », BAR International series, Archaeopress, Oxford, ROYAUME-UNI (2002) (Monographie), vol. 1046 « Congrès The Archaeology of Medecine : (Birmingham, 20 December, 1998) », , p. 101-104 (ISSN 0143-3067)
- Nancy G. Siraisi 1990, p. 7
- Vivian Nutton 2016, p. 343-344
- Nancy G. Siraisi 1990, p. 8-9
- Vivian Nutton 2016, p. 341
- Vivian Nutton 2016, p. 345-346
- Mirko D. Grmek 1995, p. 156
- Vivian Nutton 1995, p. 76-77.
- Mirko D. Grmek 1995, p. 151-153
- Mirko D. Grmek 1995, p. 153-155
- Mirko D. Grmek 1995, p. 156-157
- Mirko D. Grmek 1995, p. 163-165
- Vivian Nutton 1995, p. 139
- Roshdi Rashed (dir.) Danielle Jacquart, p. 213
- Roshdi Rashed (dir.) Danielle Jacquart, p. 214-215
- Roshdi Rashed (dir.) Danielle Jacquart, p. 220-221
- Vivian Nutton 1995, p. 144
- Ch. 36, à propos des frères malades cf. Galatians 4:14 où saint Paul écrit : Même si ma maladie était une épreuve pour vous, vous ne m’avez pas traité avec dédain ou avec mépris. Au lieu de cela, vous m'avez accueilli comme si j'étais un ange de Dieu, comme si j'étais le Christ Jésus lui-même Galatians 4:14
- (en) ROBERTS B. F., The Red Book of Hergest Version of Brut y Brenhinedd, vol. 12-13, Studia Celtica Cardiff, , 147-186 p.
- Marie-José Imbault -Huart 1983, p. 22
- Nancy G. Siraisi 1990, p. 17-18
- Nancy G. Siraisi 1990, p. 19-21
- The Medical Practitioners in Medieval England: A Biographical Register, Talbot, C.H. and E.A. Hammond, Wellcome Historical Medical Library, 1965, p. 106
- Nancy G. Siraisi 1990, p. 27
- Vivian Nutton 1995, p. 170-171
- Nancy G. Siraisi 1990, p. 29-31
- Marie-José Imbault-Huart 1983, p. 24
- Thierry Pécout (dir.) et Juliette Sibon, Marseille au Moyen Âge, entre Provence et Méditerranée : Les horizons d'une ville portuaire, Désiris, (ISBN 978-2-915418-35-4), « Les Juifs et la médecine », p. 344 et 354
- (en) Encyclopedia Judaica, « FLORETA CA NOGA », sur Academic Dictionaries and Encyclopedias, (consulté le )
- (en) Luis García-Ballester, Michael R. McVaugh et Agustía Rubio-Vela, « Medical Licensing and Learning in Fourteenth-Century Valencia », Transactions of the American Philosophical Society, vol. 79, no 6, , i–128 (ISSN 0065-9746, DOI 10.2307/1006478, lire en ligne, consulté le )
- (es)A. Cardoner Planas, "Seis mujeres hebreas practicando la medicina en el reino de Aragon," in: Sefarad, 9:2 (1949), 443; A. López de Meneses. "Documentos culturales de Pedro el ceremonioso, " in: Estudios de Edad Media de la Corona de Aragón, 5 (1953), \#84, 736–37 ; (en)E. Taitz, S. Henry, and C. Tallan. The JPS Guide to Jewish Women (2003). (Judith R. Baskin (2nd ed.)
- (en) Emily Taitz, Sondra Henry et Cheryl Tallan, The JPS Guide to Jewish Women: 600 B.C.E.to 1900 C.E., Jewish Publication Society, (ISBN 978-0-8276-0752-1, lire en ligne), p. 86
- (en) James Joseph Walsh, The world's debt to the Catholic Church, The Stratford Company, , p. 244
- (en) Benjamin Gordon, Medieval and Renaissance Medicine, New York, Philosophical Library, , p. 341
- (en) Nicholas Orme, The English Hospital : 1070-1570, New Haven: Yale Univ. Press, , p. 21-22
- Nancy G. Siraisi 1990, p. 49
- Vivian Nutton 1995, p. 153-156
- Nancy G. Siraisi 1990, p. 55-56
- Vivian Nutton 1995, p. 158.
- Mirko D. Grmek 1995, p. 183-185
- Mirko D. Grmek (dir.) 1995, p. 187-189
- Mirko D. Grmek 1995, p. 192-193
- Mirko D. Grmek 1995, p. 193-198 et 201-202
- Vivian Nutton 1995, p. 202-203
- Nancy G. Siraisi 1990, p. 77
- Vivian Nutton 1995, p. 204-205
- Marie-José Imbault-Huart 1983, p. 60-61
- Mirko D. Grmek 1995, p. 204-206
- Nancy G. Siraisi 1990, p. 67-68
- Marie-José Imbault-Huart 1983, p. 23
- Nancy G. Siraisi 1990, p. 79-81
- Mirko D. Grmek 1995, p. 197-198
- Nancy G. Siraisi 1990, p. 88-89
- Vivian Nutton 1995, p. 177-178
- Nancy G. Siraisi 1990, p. 86-88
- Nancy G. Siraisi 1990, p. 89-90
- Vivian Nutton 1995, p. 175-176
- Nancy G. Siraisi 1990, p. 100-101
- Danielle Jacquart Claude Thomasset, p. 67-68.
- Nancy G. Siraisi 1990, p. 104-106
- Nancy G. Siraisi 1990, p. 102-104
- Nancy G. Siraisi 1990, p. 92
- Nancy G. Siraisi 1990, p. 107-109
- Danielle Jacquart Claude Thomasset, p. 69
- Nancy G. Siraisi 1990, p. 110-111
- Danielle Jacquard Claude Thomasset, p. 85-87
- Danielle Jacquard Claude Thomasset, p. 96-97
- Mirko D. Grmek 1995, p. 224-226
- Nancy G. Siraisi 1990, p. 120-121
- Nancy G. Siraisi 1990, p. 124-127
- Marie-José Imbault-Huart 1983, p. 16
- Nancy G. Siraisi 1990, p. 127-130
- Nancy G. Siraisi 1990, p. 133-136
- Mirko D. Grmek 1995, p. 261
- Mirko D. Grmek 1995, p. 262-264
- Mirko D. Grmek 1995, p. 265-266
- Serena Modena, Aldobrandino da Siena http://www.rialfri.eu/rialfriWP/autori/aldobrandino-da-siena, Régime du corps http://www.rialfri.eu/rialfriWP/opere/regime-du-corps, dans RIALFrI (Repertorio Informatizzato dell'Antica Letteratura Franco-Italiana) www.rialfri.eu.
- Nancy G. Siraisi 1990, p. 136-137
- Nancy G. Siraisi 1990, p. 141-143
- Nancy G. Siraisi 1990, p. 147
- Nancy G. Siraisi 1990, p. 149-152
- Nancy G. Siraisi 1990, p. 137
- Marie-José Imbault-Huart 1983, p. 82-83
- Nancy G. Siraisi 1990, p. 139-141
- Mirko D. Grmek 1995, p. 242-244
- Mirko D. Grmek 1995, p. 244-245
- Nancy G. Siraisi 1990, p. 180
- Nancy G. Siraisi 1990, p. 164-166
- Mirko D. Grmek 1995, p. 246-247
- Mirko D. Grmek 1995, p. 249-251
- Mirko D. Grmek 1995, p. 252-253
- Nancy G. Siraisi 1990, p. 154-155
- Mirko D. Grmek 1995, p. 252-255
- Nancy G. Siraisi 1990, p. 169-170
- Nancy G. Siraisi 1990, p. 159
- Nancy G. Siraisi 1990, p. 171-172 et 185
- Nancy G. Siraisi 1990, p. 170-172
- Nancy G. Siraisi 1990, p. 157-158
- Nancy G. Siraisi 1990, p. 166-167
- (en) Kenneth F. Kiple (dir.) et Ynez Violé O'Neill, The Cambridge World History of Human Disease, Cambridge, Cambridge University Press, , 1176 p. (ISBN 0-521-33286-9), chap. V.3 (« Diseases of the Middle Ages »), p. 270 et 278
- Mirko D. Grmek (dir.) 1995, p. 303-304
- Mirko D. Grmek 1995, p. 307-308
- Mirko D. Grmek 1995, p. 310.
- Nancy G. Siraisi 1990, p. 187
- Charles Lichtenthaeler (trad. Denise Meunier), Histoire de la médecine, Fayard, , p. 322 et 326-327
- Vivian Nutton 1995, p. 198-202.
- Peter E. Pormann, La querelle des médecins arabistes et hellénistes et l'héritage oublié, Paris, De Boccard, , 337 p. (ISBN 2-915634-00-9), p. 137-139dans Lire les médecins grecs à la Renaissance, aux origines de l'édition médicale.
- Andrew Wear 1985, p. X-XII
- Nancy G. Siraisi 1990, p. 190-193
- (en) T.V.N. Persaud, Early history of human anatomy : From Antiquity to the Beginning of the Modern Era, Springfield (Ill.), Charles C. Thomas, , 200 p. (ISBN 0-398-05038-4), p. 102-113
- Mirko D. Grmek 1997, p. 160-161
- Andrew Wear 1995, p. 359-361
- Mirko D. Grmek 1997, p. 253.
- Andrew Wear 1995, p. 225-227
Voir aussi[modifier | modifier le code]
Articles connexes[modifier | modifier le code]
Sur les autres médecines traditionnelles savantes médiévales :
- Médecine dans l'Empire byzantin
- Médecine arabe au Moyen Âge
- Yunâni
- Ayurveda.
- Médecine tibétaine
- Médecine traditionnelle chinoise
Sur le Moyen Âge :
Liens externes[modifier | modifier le code]
- Medieval Medicine
- Index of Medieval Medical Images, UCLA Special Collections (consulté le 2 septembre 2006).
- The Wise Woman
- Medieval health and hygiene
- Médecins du Moyen Âge, textes numérisés par la BIUM (Bibliothèque interuniversitaire de médecine et d'odontologie, Paris), collection Medic@.
