Grossesse
| Causes | Fécondation humaine ou fécondation in vitro |
|---|
| Spécialité | Maïeutique |
|---|
| CISP-2 | W78 |
|---|---|
| CIM-10 | Z33 |
| CIM-9 | 650 |
| DiseasesDB | 10545 |
| MedlinePlus | 002398 |
| eMedicine | 259724 |
| MeSH | D011247 |
La grossesse, appelée aussi gestation humaine, est l'état d'une femme enceinte, c'est-à-dire portant un embryon ou un fœtus humain, en principe au sein de l'utérus, qui est dit gravide. En général, elle fait suite à un rapport sexuel, débute selon le point de vue à partir de la fécondation (fusion d'un ovule et d'un spermatozoïde) ou de la nidation (implantation de l'embryon dans l'utérus), et se déroule jusqu'à l'expulsion de l'organisme engendré. La durée moyenne de la fécondation à l'accouchement pour une grossesse unique est de 38 semaines et deux jours[1], soit un peu moins de neuf mois, une durée largement reprise dans la culture. Dans les faits, cette durée est variable selon les femmes et le déroulement de la grossesse. Ainsi, une grossesse normale dure entre 37 et 41 semaines d'aménorrhée (SA) ; on parlera alors de grossesse menée à terme. Pour une durée inférieure à 37 SA, on parle de prématurité et, pour une durée supérieure à 41 SA, on parle de postmaturité.
En obstétrique, il existe trois types de grossesses selon le nombre de fœtus :
- grossesse avec un seul fœtus : grossesse unique ;
- grossesse avec deux fœtus : grossesse gémellaire. Ces grossesses sont divisées en deux catégories selon le nombre d'ovules fécondés ou le nombre de placentas vus en échographie :
- selon le nombre d'ovules, on parle de grossesse gémellaire monozygote ou vrai jumeaux (1 ovule) qui se divisent ou grossesse gémellaire dizygote ou faux jumeaux (2 ovules),
- selon le nombre de placentas vu en échographie, on parle de grossesse gémellaire monochoriale (1 placenta) ou grossesse gémellaire bichoriale (2 placentas) ;
- grossesse avec trois fœtus ou plus : grossesse multiple.
Chacune de ces grossesse nécessite des prises en charge et accouchements spécifiques.
Cet article ne parle que de la surveillance de la grossesse unique.
La grossesse se termine en principe par un accouchement aboutissant à la naissance d'un être humain viable, rarement plusieurs. L'Académie nationale de médecine, en France, dans son dictionnaire (édition 2020), parle d’accouchement pour toute expulsion de fœtus à partir de 22 semaines d'aménorrhée, terme légal de viabilité[2]. Avant, il s'agit d'un avortement spontané ou fausse couche. L'accouchement peut se faire par les voies naturelles ou accouchement par voie basse, ou nécessiter une opération chirurgicale, la césarienne.
La grossesse s'accompagne de modifications importantes de l'organisme, que ce soit sur le plan physique, notamment au niveau de l'utérus, ou sur le plan psychique. Plusieurs pathologies peuvent survenir au cours de la grossesse, qu'elles soient spécifiques ou non. Certaines de ces pathologies, parfois sans conséquence en dehors de la grossesse, peuvent avoir un retentissement important sur l'embryon ou le fœtus. En conséquence, une adaptation du mode de vie et un suivi particulier sont conseillés pour la femme enceinte. La spécialité médicale concernée est l'obstétrique. La grossesse peut aussi avoir des conséquences culturelles, sociales ou économiques pour les mères, notamment dans le cas des adolescentes ou de grossesses non désirées.
Plusieurs méthodes de contrôle des naissances peuvent être utilisées pour influer sur la grossesse. Ainsi, la grossesse peut être issue du recours à la procréation médicalement assistée. Au contraire, la grossesse peut être prévenue par un moyen de contraception, ou arrêtée par une interruption volontaire de grossesse. Cependant, l'accès à certaines de ces méthodes est variable selon les pays, et est parfois interdit.
L'avancement d'une grossesse est défini par le terme, exprimé le plus souvent en semaines d'aménorrhée (SA), qui représentent la durée écoulée depuis le premier jour des dernières règles. La fécondation ayant lieu en moyenne deux semaines après, à titre d'exemple une grossesse qui durerait trente-neuf semaines se déroulerait donc entre les termes de deux et quarante et une semaines d'aménorrhée. Souvent, le mot terme est également utilisé pour désigner la fin de la grossesse.
L'ectogenèse est l'externalisation du développement de l'embryon ou du fœtus, comme les ovipares. Elle n'est pas techniquement au point.
Déroulement[modifier | modifier le code]
Selon les points de vue sur le sens que revêt le terme de « grossesse » et sur les conséquences éthiques et juridiques de cette définition, soit l'on considère que le début de la grossesse correspond à la fécondation donnant lieu à la formation du zygote, premier stade de l'embryogenèse[3], soit l'on considère qu'il correspond à la nidation, définie par l'implantation de l’embryon sur la muqueuse utérine[4],[5],[6].
Fécondation[modifier | modifier le code]
Les cellules germinales sont des cellules haploïdes s'étant divisées lors de la méiose, ce sont les éléments de la fécondation.
L'ovocyte est une cellule haploïde femelle, elle possède environ la moitié du génome de la mère. Elle demeure dans un état de suspension jusqu'à ce que les fluctuations hormonales du cycle menstruel déclenchent l'ovulation (pic hormonal au 14e jour du cycle menstruel), provoquant sa libération dans la trompe de Fallope.
Le spermatozoïde est la cellule germinale mâle, il possède environ la moitié du génome du père. Les spermatozoïdes sont déjà matures lorsqu'ils sortent des testicules, regroupés dans le sperme. Pour atteindre l'ovocyte naturellement, ils doivent traverser l'organe sexuel féminin, de l'utérus jusqu'à la trompe.
En cas de fécondation, le spermatozoïde rencontre habituellement l'ovocyte dans la trompe de Fallope. Il termine sa transformation en ovule lors de sa fécondation.
Habituellement, un seul ovocyte est libéré par cycle menstruel, une libération de plusieurs ovules peut produire des jumeaux hétérozygotes ou « faux jumeaux ».
Des moyens alternatifs de procréation, dont l'insémination artificielle et la fécondation in vitro, sont parfois utilisés dans les cas de stérilité. En France, les conditions légales d'accès à la procréation médicalement assistée imposent la nécessité d'un couple vivant, en âge de procréer, de sexe différent, pouvant justifier d'au moins deux années de vie commune.
Développement embryonnaire et placentaire[modifier | modifier le code]
Période de préimplantation[modifier | modifier le code]
À ce moment le zygote est une seule cellule souche totipotente (appelée cellule-œuf) avec la capacité de créer un organisme entier. La division cellulaire par mitose est le prochain processus : chaque cellule se dédouble pour produire une autre cellule diploïde. Le zygote se divise pour produire deux cellules plus petites, dites blastomères, environ toutes les vingt heures. Ces cellules se redivisent environ trois fois (seize cellules). Cet amas de cellules, dit la morula (en raison de son aspect, que l'on peut rapprocher d'une mûre), quitte la trompe de Fallope et entre dans l'utérus.
Postimplantation[modifier | modifier le code]
Les cellules développantes se distribuent autour du blastocèle, une cavité liquidienne au milieu des cellules. Les cellules deviennent, au fur et à mesure de leurs divisions par mitose, de plus en plus petites. Cette structure comprenant les cellules zygotiques et le blastocèle s'appelle le blastocyste. Les cellules commencent à se différencier entre les cellules intérieures et extérieures au blastocyste. En vingt-quatre à quarante-huit heures, la paroi du blastocyste, la zone pellucide, se rompt. Les cellules extérieures du blastocyste commencent alors à sécréter une enzyme qui érode l'épithélium de l'utérus et crée un site pour l'implantation. Le blastocyste sécrète aussi l'hormone gonadotrophine chorionique (HCG), qui stimule le corps jaune de l'ovaire de la mère à produire de la progestérone, qui maintient le revêtement intérieur de l'utérus pour nourrir l'embryon. Les glandes dans le revêtement utérin grandissent en réponse au blastocyste, et la croissance des capillaires est stimulée dans la région, assurant la provision de nutriments vitaux et d'oxygène au blastocyste.
Le diagnostic biologique de la grossesse se fait par la recherche sanguine ou urinaire de la fraction bêta de HCG, connue également sous le nom de bêta-HCG. Les tests de grossesse urinaires disponibles en pharmacie d'officine proposent un dosage qualitatif de cette hormone, leur fiabilité est de 90 à 99 %. Le dosage sanguin, quantitatif, des bêta-HCG permet un diagnostic de certitude et une datation du début de la grossesse (le taux de cette hormone double toutes les quarante-huit heures en début de grossesse).
Système circulatoire du placenta[modifier | modifier le code]
Les cellules autour du blastocyste commencent à détruire des cellules du revêtement utérin, produisant de petites flaques de sang et stimulant ainsi la production de nouveaux capillaires sanguins. C'est la première étape dans le développement du placenta. Les cellules intérieures du blastocyste croissent rapidement et forment deux couches. La couche supérieure deviendra l'embryon et la cavité amniotique, et la couche inférieure créera un petit « sac », la vésicule vitelline. Quelques jours plus tard, des villosités choriales placentaires ancrent le blastocyste dans l'utérus. Un système sanguin se développe en regard du placenta, près du site de l'implantation : la future zone d'échange entre la circulation maternelle et la circulation fœtale se met en place. La vésicule vitelline dans le blastocyste commence à produire les premières hématies (ou « globules rouges »). Pendant les vingt-quatre heures qui suivent, du tissu conjonctif se développe entre le placenta et le fœtus, ce qui deviendra plus tard le cordon ombilical, reliant la face ventrale de l'embryon au placenta (il contient une veine et deux artères).
Différenciation cellulaire[modifier | modifier le code]
Ensuite, une mince couche de cellules se développe à la surface de l'embryon, signalant le début de la gastrulation. C'est un processus au cours duquel les trois feuillets du fœtus, l'épiblaste, le mésoderme (ou mésoblaste) et l'endoderme, se développent. La couche de cellules commence par stimuler la croissance de l'endoblaste et du mésoblaste ; l'ectoblaste commence à croître rapidement grâce à des substances chimiques stimulatrices produites par le mésoblaste sus-jacent.
Ces trois couches se développeront pour former toutes les structures du corps de l'embryon. L'endoblaste donnera la bouche, la langue, le tube digestif, les poumons, la vessie et plusieurs glandes. Le mésoblaste donne l'intérieur des poumons, le cœur, la rate, et le système reproducteur et d'excrétion. Il aidera aussi à la production des lignées sanguines. L'épiblaste (devenu neurectoblaste à la 4e semaine) deviendra la peau, les ongles, les poils et les cheveux, les yeux, le revêtement interne et externe des oreilles, le nez, les sinus, la bouche, l'anus, les dents, les glandes mammaires, et toutes les parties du système nerveux (cerveau, moelle épinière, nerfs).
Environ dix-huit jours après la fécondation, l'embryon a produit la plupart des formes du tissu dont il aura besoin. Il a la forme d'une poire, avec la tête (le pôle céphalique) plus grande que la queue (le pôle caudal). Le système nerveux est l'une des premières structures à se développer. Au sein du neurectoblaste, se crée une dépression dont les berges s'élèvent puis fusionnent pour donner un tube à l'origine de la gouttière neurale, étendue du pôle céphalique au pôle caudal de l'embryon, premier axe de l'organisation du futur système nerveux. Le système sanguin se met en place à partir du mésoderme produit des réseaux permettant la distribution du sang dans l'embryon, des cellules sanguines sont en production et en circulation dans l'embryon. Des vaisseaux secondaires se développent autour et dans le placenta pour pourvoir aux besoins croissants de l'embryon en nutriments. Le blastocèle produit des cellules sanguines et des cellules qui deviendront des vaisseaux sanguins. Des cellules endocardiales se développent au sein du mésoderme, elles sont destinées à former les couches internes du cœur.
Environ vingt-quatre jours après la fertilisation se met en place un cœur primitif (à ce stade un simple tube en forme de S), qui commence à battre et à faire circuler le sang dans les vaisseaux embryonnaires.
Modifications physiques de l'organisme maternel[modifier | modifier le code]

Modifications cardiovasculaires[modifier | modifier le code]
On note une augmentation du débit cardiaque de 30 à 40 % durant la grossesse, avec une augmentation du volume du sang circulant pouvant aller jusqu'à un ou deux litres de plus au moment de l'accouchement.
Modifications immunitaires[modifier | modifier le code]
D'un point de vue immunologique, le fœtus est à moitié « soi » et à moitié « non soi » (du fait de l'expression des gènes du père). Les cellules du placenta présentent à leur surface un antigène HLA particulier de classe I : la HLA-G qui empêche le système immunitaire de la mère de s'attaquer à elles.
Modifications de l'hémostase[modifier | modifier le code]
Modifications endocriniennes[modifier | modifier le code]

Tout le système endocrinien et le métabolisme de la mère est affecté et transformé par la grossesse.
En particulier, la fonction et l'économie thyroïdienne de la mère doivent s'adapter à la présence du fœtus qui stimule la thyroïde de la mère, ce qui se traduit par :
- une nette augmentation des taux sériques de la globuline liant la thyroxine[8] ;
- une légère diminution des taux d'hormones libres (s'il n'y a pas carence de l'organisme maternel en iode). Cette diminution est nettement aggravée en cas de déficit en d'iode et plus encore en cas de carence manifeste[8] ;
- une tendance fréquente à une légère augmentation de thyrotropine (TSH) entre le premier trimestre et l'accouchement ;
- une stimulation directe de la glande thyroïde maternelle par des taux élevés de gonadotrophine chorionique humaine (hCG, ou human chorionic gonadotropin), surtout vers la fin du 1er trimestre et pouvant être associée à une baisse transitoire de la TSH[8] ;
- des modifications du métabolisme périphérique des hormones thyroïdiennes maternelles[8] ;
- une augmentation de la production d'hormones par la glande thyroïde de la mère jusqu'à ce qu'un nouvel équilibre soit atteint et jusqu'à l'accouchement (avec probablement un passage transplacentaire d'hormones thyroïdiennes (dont thyroxine maternelle (T4) interagissant avec la barrière placentaire via notamment l'enzyme désiodase (= déiodinase = Iodide peroxidase = Monodeiodinase) qui peut par exemple transformer l'hormone T4 en T3[8] ;
- des sécrétions d'œstrogènes et progestérones en excès par le placenta peuvent être en partie responsables de l'apparition du masque de grossesse et de la linea nigra, ligne brune physiologique à laquelle la croyance populaire attribue à tort le pouvoir de prédire le sexe de l'enfant. Cette hyperpigmentation disparaît dans 99 % des cas (séquellaire dans les 1 % restants)[9].
L'iode va jouer un rôle important durant la grossesse[10] et après la grossesse[11]. L'ajustement du métabolisme thyroïdien est rendu difficile en cas de maladie thyroïdienne auto-immune et d'hypothyroïdie ou si la grossesse se déroule une carence en iode (L'OMS recommande pour cette raison un apport de 200 µg/jour d'iode pour les femmes enceintes). Une carence en iode conduit à une stimulation thyroïdienne accrue pour la mère, révélée par une hypothyroxinémie relative et une goitrogénèse (le goître formé pendant la gestation peut partiellement régresser après la parturition)[8].
La grossesse pourrait donc être l'un des « facteurs environnementaux » expliquant la plus forte prévalence de troubles thyroïdien et de goitre dans la population féminine, d'autant qu'une carence en iode chez la mère conduit aussi à la formation de goitre dans la descendance. Une supplémentation adéquate en iode en début de grossesse permet la correction et la prévention presque complète de la goitrogénèse maternelle et néonatale[8].
Modifications du système digestif et de l'excrétion[modifier | modifier le code]
La femme enceinte souffre souvent de nausées, en particulier pendant le premier trimestre.
Les nausées se manifestent différemment selon les femmes : ainsi certaines ne les ressentent que le matin et d'autres tout au long de la journée, ou certaines femmes auront des nausées fréquentes et quasi quotidiennes alors que d'autres femmes n'auront en revanche pas la moindre envie de vomir durant toute leur grossesse. L'hormone gonadotrophine chorionique est suspectée d'en être la cause principale, une fréquente infection à Helicobacter pylori associée, des troubles de la motilité œsophagienne, ou des facteurs psychosociaux, dans une moindre mesure pouvant aussi être en cause[12].
Lors de la grossesse, la vessie est comprimée, alors que le besoin alimentaire de la mère augmente, ce qui augmente la fréquence du besoin d'uriner.
Le métabolisme de la mère est modifié, ce qui se traduit par des modifications du contenu de l'urine.
De plus pour répondre aux besoins du foetus (en calcium et fer notamment), certains minéraux et métaux stockés dans le foie ou les os de la mère peuvent être désorbés et mobilisés, et donc aussi retrouvés dans le sang et dans l'urine ou la sueur ou les phanères à des doses inhabituelles[13],[14]. Parfois ils peuvent être source d'intoxication (par libération du plomb stocké dans les os de la mère à la place du calcium par exemple).
Modification du cerveau[modifier | modifier le code]
La première grossesse modifie l'architecture du cerveau, d'une manière significative et pour une durée d'au moins 2 ans chez la femme.
Le changement le plus spectaculaire est une diminution de la matière grise dans des zones connues pour traiter la réponse aux signaux sociaux, ce qui permettrait à la nouvelle mère de mieux répondre aux besoins de son bébé et/ou de détecter des personnes menaçantes dans son environnement[15].
Ces changements sont corrélés avec les résultats de tests standard d'attachement de la mère à son bébé. Ils surviennent également en cas de fécondation in vitro. La perte de volume de matière grise pourrait correspondre à un processus de maturation ou de spécialisation (comme on en observe aussi à l'adolescence, quand les réseaux neuronaux s'affinent et se spécialisent), mais il pourrait aussi se traduire chez certaines femmes par une moindre mémoire (en lien avec une diminution temporaire de matière grise dans l'hippocampe) et capacité à se concentrer. Chez les rongeurs de laboratoires l'effet semble durable et permet notamment aux mères d'être plus efficaces dans la recherche de nourriture[15].
L'IRM montre qu'après l'accouchement, quand la mère regarde des photos de son nourrisson et d'autres bébés, plusieurs des régions cérébrales qui ont perdu la substance grise lors de la grossesse sont fortement activées par la photo de son propre bébé (plus que pour les photos d'autres nourrissons). Deux ans plus tard, l'hippocampe est presque reconstitué. Les changements sont si cohérents qu'un algorithme informatique aurait pu prédire avec 100 % de précision si une femme avait été enceinte au seul vu de son IRM, selon les auteurs de l'étude[15].
Rutherford (psychologue évolutionniste à l'Université McMaster de Hamilton au Canada) n'exclut pas que ces changements puissent agir sur la parentalité et les prises de décision et les comportements qu'elle implique plus tard dans la vie et suggère d'étudier également le cerveau de parents adoptifs et de mères qui abandonnent leurs enfants pour notamment savoir si ces changements proviennent de la grossesse ou éventuellement aussi du stress et de « la privation de sommeil que tous les parents éprouvent tôt dans la vie d'un enfant »[15].
Le cerveau de nouveaux pères a été étudié de la même manière, mais aucun changement semblable n'y a été observé[15].
Modifications psychiques et psychologiques[modifier | modifier le code]
La grossesse s'accompagne de très importantes modifications psychiques et donc psychologiques. La femme enceinte tend en général à mettre en œuvre une « gestation psychique », phase durant laquelle elle se concentre sur son propre corps, sur l'image qu'elle se fait de son enfant à naître et de la relation qu'elle aura avec lui. Cela peut entraîner une plus grande indifférence vis-à-vis du reste du monde dans une première phase, avant d'assumer son rôle de mère peu après la naissance. Dans le domaine de la psychanalyse, ces modifications s'accompagnent d'une levée du refoulement, qui permet à la femme d'aborder plus facilement des questions relatives à son passé, son enfance, ou plus généralement à ses préoccupations concernant l'enfant à venir, qui font qualifier cette période de « transparence psychique »[16],[17]. Ces modifications ne s'expriment pas en cas de déni de grossesse.
Cette « crise identitaire » s'accompagne de troubles (anxiété, irritabilité, vécu dépressif sans manifestation clinique de dépression) qui relèvent de mécanismes d'adaptation et sont jugés non pathologiques. Toutefois, lorsque ces symptômes sont d'une trop grande intensité, et en particulier lorsque la femme dispose d'un terrain favorable, il est nécessaire d'envisager un suivi spécifique. Les pathologies psychiatriques les plus sérieuses se manifestent généralement après l'accouchement. La plus répandue d'entre elles, les états dépressifs du post-partum sont en constante augmentation (15 à 20 %) et représentent à l’heure actuelle un véritable problème de santé publique[18].
Issue[modifier | modifier le code]
Après la grossesse[modifier | modifier le code]
La période du post-partum (ou « suites de couches ») est comprise entre l'expulsion du placenta et le retour de couches, c’est-à-dire le retour des règles. C'est une période de nouveaux bouleversements à la fois psychiques et familiaux (période clef pour la mise en place de la relation de la mère avec son enfant, de la découverte du nouveau-né, de mutations familiales), mais aussi physique avec la perte brutale des repères physiologiques et anatomiques liés à la grossesse.
Le post-partum est donc une période à risque de complications psychologiques liées aux bouleversements de tous les repères psychophysiologiques d'une femme, en particulier lorsqu'il s'agit d'un premier enfant. On parle notamment de « baby blues » et de dépression post-partum.
Diagnostic[modifier | modifier le code]

Il peut se faire par la femme elle-même, au vu de signes tels qu'un retard dans ses règles (aménorrhée), des nausées matinales, un besoin de sommeil accru, un gonflement et une plus grande sensibilité des seins accompagné ou non du grossissement des tubercules de Montgomery et d'un brunissement des aréoles.
En cas de besoin un complément de diagnostic se fait en laboratoire de biologie médicale ou au domicile, et repose sur la détection dans l'urine ou le plasma de la femme enceinte d'une hormone spécifique produite par le tissu placentaire : l'hormone gonadotrophine chorionique (HCG), une glycoprotéine constituée de deux sous-unités alpha et bêta. Cette hormone apparaît très rapidement dans le sang et les urines après la fécondation, sa concentration croît les trois premiers mois de la grossesse, puis décroît et disparaît après l'accouchement ; Le dosage radioimmunologique de la fraction bêta de l'HCG pratiqué en laboratoire peut être positif dès le 6e jour après fécondation.
- Tests biologiques ou de « biodiagnostic » : les premiers tests de mise en évidence de l'hormone HCG faisaient appel à un animal, auquel de l'urine de femme présumée enceinte était injectée. Si cette urine provoquait l'ovulation de l'animal en 24 heures, alors on concluait à l'existence de la grossesse (Test de Galli-Mainini (du nom du médecin Carlos Galli Mainini (es) sur le crapaud ou la grenouille, test d'Ascheimzondeck sur la souris, test de Friedman sur la lapine, etc.). Ce type de test nécessitait de disposer d'élevages animaux permanents est aujourd'hui abandonné.
- Tests immunologiques, plus précoces plus précis et moins onéreux.
Ils reposent sur la visualisation de la réaction se produisant entre un anticorps monoclonal (anticorps anti-HCG obtenu par immunisation chez l'animal) et un antigène.
En présence d'HCG venant de l'urine de la femme enceinte, l'anticorps anti-HCG réagit avec l'antigène. Plusieurs méthodes coexistent : test d'agglutination, test d'inhibition de l'hémaglutination, test immunoenzymatique colorimétrique, test d'immunoconcentration, test d'immunoconcentration ascensionnelle. - Tests personnels : (En France, ils sont vendus en pharmacie depuis 1973, vendus en grandes surfaces et non remboursés par la Sécurité sociale
Marques : G.test (Carte ou « Sceen ») : les premiers ont été mis à la disposition des femmes en 1973.
Ils sont utilisables dès le jour présumé des règles. Le résultat apparaît en 2 à 5 minutes par l'apparition d'une ligne rose (résultat négatif) ou de 2 lignes roses (résultat positif).
Surveillance médicale en Occident[modifier | modifier le code]
Alors que traditionnellement la grossesse et son résultat attendu, l'accouchement, étaient une affaire de femmes, sa médicalisation a « pathologisé » cette période, avec en Occident une multiplication des examens, tels qu'échographie, amniocentèse, tests génétiques, et la prise en charge s'est masculinisée, l'osbtétricien, souvent un homme, ayant tendance à remplacer la sage-femme[19]. Une grossesse normale y fait désormais l'objet d'un certain nombre d'examens, avec des conséquences tant positives que négatives de cette technicisation, conduisant à une modification du vécu de la grossesse, et quelquefois, à l'apparition de choix cornéliens pour les femmes prévenues d'un risque de malformation de l'enfant[20]. Certains de ces examens doivent être pratiqués dans des périodes précises.
La durée de la grossesse est indiquée en semaines d'aménorrhée (SA) ou en mois de grossesse (semaines d'aménorrhée = nombre de semaines écoulées depuis les dernières règles, ce qui fait que le terme en semaines d'aménorrhée compte deux semaines de plus que le terme en semaines de grossesse). Le fait de parler de semaines d'aménorrhée est une convention internationale. Le tableau suivant donne la correspondance approximative entre semaines d'aménorrhée et mois de grossesse (1 mois valant 4,3 semaines). Pour plus de clarté, ce tableau fait également la correspondance avec le nombre de semaines de grossesse.

| Mois | Semaines d'aménorrhée |
Semaines de grossesse |
|---|---|---|
| 1 | 6 | 4 |
| 2 | 11 | 9 |
| 3 | 15 | 13 |
| 4 | 19 | 17 |
| 5 | 24 | 22 |
| 6 | 28 | 26 |
| 7 | 32 | 30 |
| 8 | 37 | 35 |
| 9 | 41 | 39 |
Principes généraux[modifier | modifier le code]
En France notamment, cette surveillance est marquée par une intervention forte de l'État, se traduisant par des décrets et réglementations. La Haute autorité de santé donne des conseils afin de respecter un suivi adapté aux grossesses physiologiques, et d'orienter vers des médecins généralistes et gynéco-obstétriciens les pathologies dépistées[21]. Le travail en réseau entre sages-femmes et médecins réduit les dépenses de santé publique[réf. souhaitée] tel que la loi du 21 juillet 2009 dite « Hôpital, patients, santé et territoire » le préconise.
Deux exemples sont particulièrement frappants : la France est le seul pays au monde où le dépistage de la toxoplasmose au cours de la grossesse est obligatoire[22]. De nombreux pays ne pratiquent aucun dépistage ou uniquement chez des populations à risque.
Le nombre d'échographies au cours de la grossesse est de trois en France, mais en Norvège une seule échographie est pratiquée systématiquement vers 18 semaines — la limite légale de l'interruption médicale dans ce pays est de vingt-deux semaines —, les autres se faisant uniquement sur signes d'appel.
L'objectif de la surveillance régulière est le dépistage précoce de pathologies obstétricales (retard de croissance intra-utérin, hypertension artérielle gravidique par exemple). Des sérologies sont faites de façon régulière pour dépister certaines maladies infectieuses pouvant entraîner une embryopathie ou une fœtopathie, en particulier chez les femmes non immunisées. Recherche des agglutinines irrégulières tous les mois chez les femmes de rhésus négatif.
Des examens biologiques ou bactériologiques sont recommandés à des moments bien précis de la grossesse.
L'examen du col de l'utérus par l'intermédiaire du toucher vaginal est habituellement effectué au cours de la grossesse normale pour dépister théoriquement les risques d'accouchement prématuré. Mais le toucher vaginal ne fait pas partie de la surveillance de la grossesse normale dans de nombreux pays en Europe (Angleterre, Espagne, Pays-Bas, Finlande, Suède, Danemark) avec des taux d'accouchement prématuré identiques ou inférieurs à celui de la France. Enfin certains pays considèrent cet examen comme dangereux (Norvège) et à ce titre comme une faute médicale.
L'existence d'une consultation destinée aux couples avant la mise en route d'une grossesse serait hautement souhaitable : le nombre important de couples dont l'un des éléments est porteur d'une maladie génétique impose de les informer des possibilités de diagnostic prénatal. Un diagnostic prénatal efficace impose souvent de connaître de façon précise la mutation en cause. La prévention de certaines anomalies du système nerveux central passe par la prise de vitamines plusieurs semaines avant la fécondation.
Bilan biologique de la grossesse[modifier | modifier le code]
Il a pour but d'aider au dépistage de grossesses pathologiques : diabète, carences en vitamines ou en oligoéléments (fer), maladies infectieuses.
Certains paramètres sanguins se modifient durant la grossesse sans que cela ne soit pathologique[23] :
- les globules blancs (leucocytes neutrophiles) augmentent (hyperleucocytose) ;
- la vitesse de sédimentation augmente également ;
- les plaquettes sanguines peuvent baisser (thrombopénie). Cela peut expliquer des saignements en fin de grossesse (épistaxis, gingivorragies).
Il peut exister une fuite urinaire de sucre par abaissement du seuil rénal glycémique sans pour autant qu'il s'agisse d'un diabète gestationnel.
Premier trimestre[modifier | modifier le code]
Première consultation[modifier | modifier le code]
Dès qu'une femme connaît son état de grossesse, il est souhaitable qu'elle bénéficie d'une consultation avant deux mois auprès d'une sage-femme, médecin généraliste ou gynécologue[24]. Au cours de cette première consultation seront effectués :
- un interrogatoire :
- Recherche d'antécédents familiaux de maladies génétiques ou de malformations pouvant soit bénéficier d'un diagnostic prénatal ou d'un conseil génétique. La recherche d'antécédent thromboembolique familial est aussi important pour le dépistage des thrombophilies car la grossesse est une période à haut risque thrombogène,
- La récurrence de certaines malformations familiales est connue. Certaines malformations peuvent être évitées par un traitement préventif comme la prescription d'acide folique pour la prévention de la spina bifida,
- Le nombre et le déroulement normal ou pas des grossesses précédentes, leur terme ainsi que le poids des enfants à la naissance seront notés. Enfin, le mode des accouchements et l'existence de complications complètent l'interrogatoire permettant de distinguer les grossesses « à risque »,
- L'existence de pathologie maternelle ou de prise de médicaments (régulière ou occasionnelle) avant et dans le début de la grossesse, doivent être prises en compte en raison des effets secondaires possibles sur l'enfant à venir. Il importe de statuer sur les traitements en cours, l'opportunité de les poursuivre, de les interrompre ou de les modifier. Le retentissement de la pathologie sur la grossesse et de la grossesse sur la pathologie doit aussi être évoqué ;
- un examen clinique :
- Un examen cardiovasculaire avec auscultation cardiaque est effectué,
- Le poids et la pression artérielle seront relevés ;
- le frottis de dépistage :
- Le frottis de dépistage pour le cancer du col de l'utérus sera effectué chez toute femme ne bénéficiant pas d'un suivi gynécologique régulier ;
- la datation de la grossesse ;
elle a un double intérêt, médical et légal, en effet :- médicalement, elle permet de dépister les anomalies du développement fœtal, les anomalies du liquide amniotique (hydramnios, oligamnios), de connaître la date prévue du terme de la grossesse (41 semaines d'aménorrhée (SA) ou 39 semaines de grossesse) et de poser le diagnostic de dépassement de terme ou de prématurité,
- légalement, elle influence une éventuelle demande d'IVG (terme légal maximal de 14 SA en France), la déclaration de la grossesse (16 SA au plus tard), la viabilité du fœtus (une interruption spontanée de grossesse au-delà de la 22e SA permettait en France jusqu'en 2008 de déclarer un enfant mort-né à l'état civil)[25] ;
- méthodes de datation de la grossesse :
- Par l'interrogatoire, à partir du premier jour des dernières règles (qui détermine le nombre de semaines d'aménorrhée). La conception se produit 14 jours plus tard, au moment de l'ovulation,
- Par l'échographie, en mesurant la longueur cranio-caudale de l'embryon. Cette méthode est possible de la 7e à la 12e SA, et est précise à trois jours près. Elle repose sur une notion fondamentale : lors du premier trimestre, la croissance est la même pour tous les embryons (elle n'est dépendante que de facteurs utérins, et pas de facteurs génétiques ou hormonaux) ;
- examens complémentaires systématiques : sérologie toxoplasmose et rubéole (en l'absence d'une preuve d'immunisation antérieure), sérologie de la syphilis, groupe sanguin, groupe rhésus, recherche d'agglutinines irrégulières, phénotype Kell, bandelette urinaire (recherche de glucose, de nitrites, de leucocytes et de cétones dans les urines) ;
- d'autres examens sont parfois prescrits : numération formule sanguine (dépistage précoce d'une anémie), recherche d'hépatite B et C et du sida ;
- des conseils d'hygiène de vie sont donnés :
- Avoir une alimentation équilibrée, riche en calcium et en légumes frais, éviter les fromages et laitages au lait cru (prévention de la listériose), éviter de manger de la viande crue,
- En cas de non immunisation contre la toxoplasmose, on conseille d'éviter le contact avec les chats contaminés par la toxoplasmose et leurs excréments (un test est possible chez le vétérinaire), bien laver les fruits et les légumes, bien cuire la viande (au moins 25 minutes à 60° au cœur de la viande); la surgélation industrielle détruit le toxoplasme,
- Arrêt du tabac et abstinence complète vis-à-vis de l'alcool (voir syndrome d'alcoolisation fœtale). Au besoin, on aiguillera la patiente vers une consultation anti-tabac,
- Maintien d'une activité sportive adaptée au terme de la grossesse. La prise de poids est de douze kilogrammes en moyenne dans une grossesse,
- En France : déclaration de la grossesse avant la 16e semaine d'aménorrhée à la sécurité sociale et à la caisse d'allocations familiales.
Première échographie[modifier | modifier le code]
L'échographie au premier trimestre de la grossesse permet :
- de s'assurer de la vitalité de la grossesse par la présence d'un embryon présentant une activité cardiaque ;
- d'affirmer le caractère unique de l'embryon ou multiple. S'il existe deux embryons, il s'agit d'une grossesse gémellaire. En cas de grossesse gémellaire il est important pour le suivi correct des grossesses de savoir s'il existe un placenta ou deux placentas qui alimentent l'embryon. On parle dans ce cas de grossesse monochoriale s'il existe un placenta (absence de ligne du lambda) et de grossesse bichoriale s'il existe deux placentas (signe du lambda présent) ;
- de dater le début de grossesse en mesurant la longueur de l'embryon (longueur cranio-caudale), avec une précision de l'ordre de 7 jours[26] ;
- d'évaluer le risque que l'embryon soit porteur d'anomalie chromosomique comme la trisomie 21 par mesure de la clarté nucale ;
- de voir certaines malformations ou pathologies à expression échographique précoce.
Deuxième trimestre[modifier | modifier le code]
Entretien individuel du 4e mois[modifier | modifier le code]
Cet entretien est fait pour accompagner plus efficacement les parents. En sus du bilan général et obstétrical, et de la préparation à la naissance et à la parentalité, (PNP) il devrait être proposé à toutes les femmes enceintes et aux futurs parents un entretien individuel, ou en couple, au cours du 4e mois. Il est réalisé sous la responsabilité, principalement des sages-femmes ou des médecins.
Il peut déboucher sur la préparation à la naissance et à la parentalité qui a fait l'objet de recommandations de la Haute Autorité en Santé : HAS[27], celles-ci comportant l'accompagnement de la grossesse sur son versant psychologique, physique et médico-social.
En repérant les situations vulnérables, l'isolement, la dépression ou les violences familiales il permettra d'apporter aide et soutien prioritaire aux femmes qui sont dans des situations de précarité sociale ou psychique.
Il servira à écouter les difficultés et les craintes, à soutenir les changements de comportements face aux addictions ou à proposer des aides au sevrage (tabac, cannabis). Selon les souhaits des parents et fonction de leurs attentes, dresser le programme possible à proposer au couple, choisir entre séances collectives ou individuelles, prévoir une visite de la maternité.
Ces séances préparatoires à la naissance concerne informations sur les modifications corporelles le périnée, l’accouchement, les moyens de soulagement de la douleur dont postures, relaxation, sophrologie ou yoga, maîtrise respiratoire, mobilisation et la péridurale de plus en plus répandue. Ils informent les parents des droits des usagers (loi de 2002 : consentement obtenus pour gestes tels que l'épisiotomie, ou césarienne programmée), des projets de naissance, des incidents possibles dans un déroulement d'accouchement. On s'y prépare aussi à l'allaitement, au Programme National Nutrition Santé[28], à la prévention des accidents domestiques, à envisager une contraception adaptée à chaque femme et à retrouver l'équilibre du couple et l'autonomie des parents pour un retour de plus en plus précoce à domicile quand la santé de la mère et du bébé le permettent.
Pour les jeunes femmes mineures ou certaines femmes qui redoutent le collectif et ont besoin d'être accompagnées, la loi prévoit la possibilité de séances individuelles. Le plan de périnatalité 2004/2007[29] a aussi doté les maternités de postes de psychologues pour proposer à celles qui l'acceptent des prises en charge personnalisées durables afin de prévenir les dépressions postnatales. Les « États généraux de l'enfance en danger » voient dans cet entretien un outil majeure de prévention, s'inscrivant dans les projets de la Loi Hôpital Patient Territoire Santé de 2011, pour soutenir les relations parents enfants, instaurer une écoute attentive des besoins et personnaliser, avec l'accord des parents, une aide à la parentalité sur mesure. En se faisant écoute bienveillante et partenaire du couple, des voies de collaboration s'avèrent possible, créant de la continuité entre professionnels du réseau et famille, ce dans le respect de la singularité du sujet.
Consultation du 4e mois[modifier | modifier le code]
- Bilan maternel : Pouls, pression artérielle, bandelette urinaire (albuminurie, glycosurie), hauteur utérine, poids, toucher vaginal.
- Bilan fœtal : mouvements actifs fœtaux (perçus dès les environs de la 20e semaine), bruits du cœur fœtal.
- Sérologie de la toxoplasmose si elle était négative.
Consultation du 5e mois[modifier | modifier le code]
- Bilan maternel : pouls, pression artérielle, bandelette urinaire, poids, toucher vaginal.
- Bilan fœtal : hauteur utérine, mouvements actifs fœtaux, bruits du cœur fœtal.
- Sérologie de la toxoplasmose si elle était négative.
- Morphologie complète.
Deuxième échographie[modifier | modifier le code]
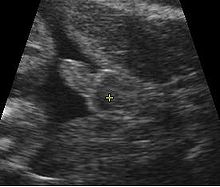
- Croissance fœtale par l'étude la biométrie fœtale.
- Morphologie fœtale.
- Localisation du placenta.
- Pratique facultative d'une étude de la circulation sanguine des artères utérines par doppler.
Consultation du 6e mois[modifier | modifier le code]
- Bilan maternel : Pouls, pression artérielle, bandelette urinaire, poids, toucher vaginal.
- Bilan fœtal : mouvements actifs fœtaux, hauteur utérine, bruits du cœur fœtal.
- Sérologie de la toxoplasmose si elle était négative.
- Recherche de l'antigène HBsAg (antigène de surface du virus de l'hépatite B).
- Numération formule sanguine, RAI en cas d'antécédents de transfusion sanguine.
- Recherche d'un diabète gestationnel : Hyperglycémie provoquée per os (HGPO): Glycémie à jeun puis ingestion d'une ingestion d'une solution de 75 grammes de glucose, et mesure de la glycémie veineuse à 1 heure puis à 2 heures après l'ingestion. Le test est positif si le taux est supérieur ou égal à 0.92 g/l (H0), 1.80 g/l (H1), 1.55 g/l.
Troisième trimestre[modifier | modifier le code]

Consultation du 7e mois[modifier | modifier le code]
- Bilan maternel : Pouls, pression artérielle, bandelette urinaire (albuminurie, glycosurie), hauteur utérine, poids, toucher vaginal.
- Bilan fœtal : mouvements actifs fœtaux, bruits du cœur fœtal.
- Sérologie de la toxoplasmose si elle était négative.
- Échographie du 3e trimestre : de croissance.
- Prévention d'une carence en vitamine D par ingestion d'une dose de 100 000UI.
- 2e détermination groupe, rhésus, RAI ;
- Traitement d'une éventuelle anémie.
Consultation du 8e mois[modifier | modifier le code]
- Bilan maternel : Pouls, pression artérielle, bandelette urinaire (albuminurie, glycosurie).
- Bilan fœtal : mouvements actifs fœtaux (perçus dès la 20e semaine), bruits du cœur fœtal, hauteur utérine, poids, toucher vaginal (détermination de la présentation, céphalique ou en siège).
- Sérologie de la toxoplasmose si elle était négative.
- Un prélèvement vaginal est fait systématiquement pour la recherche d'un portage du Streptocoque agalactiae. En cas de résultat positif, une antibiothérapie sera faite au cours de l'accouchement.
- Prévoir une consultation d'anesthésie et un bilan sanguin pré-opératoire.
- Congé de maternité : porté légalement à 6 semaines prénatales, puis 10 semaines postnatales. Il peut être allongé en cas de grossesse compliquée (8 semaines prénatales), de grossesse multiple, ou de troisième enfant. Le congé de paternité est lui de 11 jours, 18 jours en cas de grossesse multiple. Ces congés sont pris en charge par la sécurité sociale et indemnisés à hauteur de 100 % du salaire dans la limite de la tranche A de la sécurité sociale (2 773 euros en 2008).
Troisième échographie[modifier | modifier le code]
Beaucoup de pays ne font pas systématiquement de troisième échographie. En France, une troisième échographie est faite idéalement entre 7 mois et 7,5 mois soit 32 à 34 semaines. Elle permet :
- de vérifier la croissance (Dépistage des retards de croissance d'apparition tardifs ou des macrosomes) ;
- de s'assurer du bien être fœtal ;
- de dépister un placenta inséré bas ;
- de s'assurer de l'absence de certaines malformations à traduction échographique tardive ;
- de s'assurer de la culbute physiologique du fœtus c’est-à-dire de la position tête en bas. En cas d'absence de culbute physiologique, la culbute sera vérifiée deux semaines plus tard. Si la version spontanée ne s'est pas fait on proposera à la patiente une version par manœuvre externe.
Consultation du 9e mois[modifier | modifier le code]

C'est au cours de cette consultation que l'on détermine la possibilité d'accoucher normalement ;
- bilan maternel : Pouls, pression artérielle, hauteur utérine, bandelette urinaire (albuminurie, glycosurie), poids ;
- bilan fœtal : mouvements actifs fœtaux, bruits du cœur fœtal ;
- vérification de la présentation fœtale : quelle est la partie du corps du fœtus qui se présente à l'entrée du bassin maternel. Cette vérification de la présentation se fait par la palpation ou par le toucher vaginal. Enfin, on vérifie la position du dos du fœtus. Si le dos est à gauche, l'accouchement sera plus rapide et facile ;
- sérologie de la toxoplasmose si elle était négative ;
- expliquer à la patiente les circonstances qui doivent l'amener à se présenter en maternité : rupture de la poche des eaux, contractions utérines régulières pendant au moins deux heures, diminution des mouvements actifs du fœtus, hémorragie ;
- donner un rendez-vous pour le jour du terme théorique : surveillance dans le cadre d'un dépassement de terme, et éventuellement déclenchement du travail.
Consultation postnatale[modifier | modifier le code]
Elle est faite dans les 8 semaines suivant l'accouchement, elle renseigne sur :
- l'existence de troubles urinaires, anaux ou sexuels secondaires à l'accouchement ;
- examen de la cicatrice d'une éventuelle épisiotomie ou de la césarienne ;
- discussion sur la contraception si le retour de couches a eu lieu (reprise des menstruations) ;
- les indications d'une rééducation périnéale si nécessaire, ou abdominale.
Retentissement[modifier | modifier le code]
Sexualité[modifier | modifier le code]


Alors qu'en France 50 % des couples stoppent progressivement leurs relations sexuelles au cours de la grossesse, la période de la grossesse peut aussi être une période très épanouissante pour la sexualité et pour le couple[30]. Si le premier trimestre peut engendrer une baisse du désir féminin, dès le quatrième mois, les tissus du vagin et de l'appareil génital sont plus épais, le vagin est plus humide, ce qui favorise une forte libido avant une nouvelle baisse possible dans les dernières semaines[30]. Si les rapports sexuels sont sans risque pour le bébé, le médecin peut conseiller de les limiter ou de les stopper dans certains cas : s'il y a un risque d'accouchement prématuré dû aux antécédents familiaux ou si le col de l'utérus est déjà raccourci et aminci ; en cas de placenta praevia ; en cas d'hypertension ou de saignements ; dans les deux premiers mois de grossesse en cas d’antécédent de fausse couche[30].
Certaines personnes sont maïeusophiles. Selon un sondage de 2015 en France, 30 % des femmes déclarent avoir été davantage courtisées par les hommes pendant leur grossesse[31],[32]. Selon Caroline Leroux, sexologue et psychologue : « La femme enceinte est un objet de désir pour l’homme. Ses formes voluptueuses la rendent particulièrement désirable. De plus, la femme enceinte est un objet sacré, donc intouchable. L’idée de transgresser cette règle représente un défi pour les hommes »[32].
Activité sportive[modifier | modifier le code]

Parmi les pionnières du sport professionnel qui font une césure dans leur carrière pour une grossesse, on trouve l'épéiste Laura Flessel qui remporte une médaille d’argent mondiale à Nîmes en 2001 quatre mois après avoir donné naissance à sa fille [33] puis la sprinteuse Christine Arron qui donne naissance à son fils en 2002 puis remporte la médaille d'or du relais 4x100 mètres au Championnats du monde 2003[34].
En 2014, alors qu'elle est enceinte de huit mois, la coureuse américaine de 800 mètres Alysia Johnson-Montaño participe aux Championnats des États-Unis et termine dernière de sa série[35]. En 2017, elle réalise de nouveau cette performance en étant enceinte de cinq mois, bien qu'elle termine de nouveau dernière[36]. De même en , la nageuse américaine Dana Vollmer, triple médaillée aux Jeux de Rio, s’est alignée sur 50 mètres nage libre lors d’un meeting enceinte de six mois. Malgré un chrono supérieur de deux secondes à son record, elle a expliqué vouloir s’entraîner le plus longtemps possible avant son accouchement : « Le chrono n’a pas d’importance, mon classement non plus, je suis simplement heureuse d’être là. Je fais essentiellement du travail d’endurance, ce qui me permet de garder mon feeling pour l’eau »[37]. En , Serena Williams a elle remporté enceinte de deux mois l’Open d'Australie en en battant sa sœur aînée Venus Williams[38]. En juillet 2021, lors des Jeux olympiques, la joueuse française de basket-ball Valériane Vukosavljević dispute la compétition et remporte la médaille de bronze enceinte de 3 mois et demi[39].
Pour la médecin du sport et gynécologue à l’INSEP Carole Maitre, qui s’occupe de nombreuses sportives qui fréquentent les pôles de haut niveau de la structure, « Au-delà de six mois, je pourrais difficilement conforter quelqu’une à continuer la course, car ça pourrait avoir éventuellement des effets sur l’apparition de contractions utérines et amener donc des risques de prématurité. Au fur et à mesure de la grossesse, avec le développement abdominal, il y a une modification du centre de gravité et d’équilibre, une hyperlaxité qui peut entraîner plus de blessures et une prise de poids progressive qui fragilise le corps. Les sportives adaptent leur entraînement à partir du quatrième mois. On ne va pas faire des compétitions de judo à quatre ou cinq mois, mais il ne faut pas non plus travailler comme des sédentaires. Le but est de rester à 80, 85 % de sa VO2max »[37]. Pour les femmes non sportives de haut niveau, elle conseille également la pratique sportive : « Il n’est jamais trop tard pour s’y mettre. On peut commencer doucement, chercher ce qui nous convient le mieux : marche, aqua jogging, aquabiking… »[37].
Pour Carole Maître, gynécologue à l'INSEP, au-delà de deux ou trois mois de grossesse, l'entraînement n'est plus effectué dans un but de performance : « On va éviter l'entraînement intensif pour rester à un entraînement à 80% de la fréquence cardiaque maximale »[40]. En février 2022, le ministère français des Sports publie le guide intitulé Sport de haut niveau et maternité, c'est possible[40].
Soins dentaires[modifier | modifier le code]
Parmi les nombreux changements de métabolisme induits par la grossesse, nombreux sont ceux qui interviennent au niveau de la bouche, de la dentition et de la salive, dont la composition chimique va évoluer. Il est donc éminemment recommandé de prendre soin de ses dents et de son hygiène dentaire pendant cette période. Il n'est, contrairement à ce que l'on peut croire, pas contre-indiqué d'effectuer une visite chez le dentiste. Si certaines interventions chirurgicales sont à prohiber (comme la pose d'implants dentaires), on pourra néanmoins effectuer des radios, effectuer un détartrage et même procéder à certains soins sur les caries, avant que celles-ci ne se dégradent. La prise en charge de la femme enceinte ne devrait pas différer de celle des autres patientes. Seulement certaines précautions doivent être prises. Pour cela, il faut entrer en contact avec l’obstétricien pour savoir le moment approprié pour intervenir[41]. Le premier trimestre doit être réservé à faire le bilan clinique. Toute intervention, hormis l’urgence, sera reportée au deuxième trimestre de la grossesse. Les étapes opératoires des soins conservateurs ou endodontiques sont les mêmes sauf que les radiographies sont réservées aux cas d’indication impérative. Au cours du troisième trimestre, seul le traitement d’urgence est dispensé.
Hygiène de vie[modifier | modifier le code]
Alimentation[modifier | modifier le code]

L'alimentation de la mère pendant la grossesse est, si tout se passe bien, celle d'une personne en bonne santé : la plupart des informations nutritionnelles habituelles valent donc aussi pour une femme enceinte : un équilibre entre glucides, lipides et protides par une alimentation variée, et chaque jour consommation de végétaux. Quelques informations spécifiques existent cependant :
- la consommation d'alcool (chronique ou ponctuelle) est à proscrire, et ce, à tous les stades de la grossesse. Les risques sont multiples et parfois gravissimes : le syndrome d'alcoolisation fœtale (SAF) se caractérise par des malformations craniofaciales, un retard de croissance et des handicaps comportementaux et cognitifs ;
- avant la fécondation et en tout début de grossesse, un apport suffisant en folates (acide folique : vitamine B9) permet de diminuer fortement le risque de spina bifida (non fermeture du tube neural), une anomalie très grave du développement embryonnaire. Des folates sont présents dans les feuilles, et particulièrement dans l'épinard ;
- le fœtus a des besoins particulièrement importants en fer et en calcium. Une consommation suffisante de laitages (calcium) et de viande rouge (fer) est bénéfique. En France, de nombreux médecins recommandent de prendre des suppléments de fer (cachets) pour contrecarrer une anémie constatée. Cette prescription est toutefois contestable au regard des données de la médecine factuelle[42]. Le métabolisme du calcium n'est correct que si la femme reçoit assez de Vitamine D, que la femme synthétise lorsqu'elle s'expose au soleil (15 min par jour suffisent, au moins dans les pays très ensoleillés). Certaines femmes enceintes font de l'œdème; l'information disponible incrimine un excès de sel ;
- il semble que la consommation régulière de poissons gras pendant la grossesse permette un meilleur développement cérébral et rétinien du bébé[43] : les acides gras oméga-3 à longue chaîne sont indispensables dans la membrane des neurones. Cependant la consommation excessive de poissons gras âgés peut apporter des matières toxiques : mercure, dioxines. L'Agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail recommande désormais de ne pas consommer de poisson plus de deux fois par semaine, et dans le cas des femmes enceintes, de s'abstenir de consommer des poissons « bioaccumulateurs » tels que carpe, silure, anguille, lamproie ou requin, et de limiter à une fois tous les deux mois la consommation de prédateurs tels que thon, lotte, bar ou dorade[44] ;
- l'ingestion de la juste quantité de fluor pendant la grossesse et la jeune enfance prévient la carie dentaire ;
- par ailleurs les aliments peuvent faire atteindre un seuil critique de bactéries toxiques ou des parasites dangereux pour le bébé, notamment la Listeria et le Toxoplasme. L'information générale se recoupe pour donner des règles de prudence afin d'éviter ces deux dangers : laver les végétaux consommés crus, recuire les restes, cuire la viande et cuire à cœur la viande hachée et bien monter en température les charcuteries à consommer chaudes, éviter les fromages à pâte molle (listériose), changer la litière de son chat tous les jours et se laver les mains après (toxoplasmose).
En , plusieurs médecins français indiquent que les femmes françaises ne prennent pas suffisamment de vitamines B9 en amont de la conception. La vitamine B9 permet de « réduire de 72 % les risques de malformations liées à un défaut de fermeture du tube neural »[45].
Produits laitiers et listériose[modifier | modifier le code]
La listériose est une maladie dangereuse pour la femme enceinte et le fœtus. Selon les organismes institutionnels de divers pays,
Sont à éviter[46] :
- le lait cru ;
- tous les fromages à pâte molle, persillés ou non, qu'ils soient industriels, artisanaux ou fermiers, à base de laits ultrafiltés, microfiltrés, thermisés, pasteurisés ou crus ;
- les fromages à pâte pressée demi-cuite à base de lait pasteurisé ou cru.
Sont consommables avec moins de risque[46] :
- fromages à pâte extradure ou dure à bas de lait pasteurisé ou cru, sans la croûte : gruyère, parmesan, emmental, comté, etc. ;
- lait pasteurisés ;
- fromage très frais ou sous vide au lait ou au lactosérum (recuite, caillé, cottage cheese, sérac, etc.) ;
- fromage à pâte fondue sous vide ;
- fondue et fromage à faire fondre : raclette, plats avec du fromage cuit ou grillé, etc.
Ces recommandations émanant d'organismes institutionnels sur l'utilisation de produits laitiers transformés concernent également les personnes immunodéficientes. À titre d'exemple, dans les pays industrialisés, la filière du Vacherin Mont-d'Or suisse au lait thermisé (un fromage à pâte molle) fut le vecteur de la listériose et la cause de 34 décès[47].
Pathologies[modifier | modifier le code]
Statistiques de mortalité maternelle dans le monde[modifier | modifier le code]
Définitions[modifier | modifier le code]
Accouchement prématuré[modifier | modifier le code]
Un accouchement prématuré est défini comme tout accouchement ayant lieu avant la 37e semaine d'aménorrhée. La limite légale de réanimation d'un enfant prématuré en France est à 24 semaines d'aménorrhée, et 500 grammes, en dessous de ce terme il s'agit d'une fausse couche.[réf. nécessaire]
Le nouveau-né prématuré est plus fragile qu'un nouveau-né à terme (risque d'infection). Plus petit, il ne peut s'alimenter seul (donc par sonde gastrique), il nécessite parfois une aide ventilatoire, et ne peut réguler seul sa température corporelle (installation en incubateur). Les nouveau-nés prématurés sont pris en charge en réanimation néonatale ou en néonatalogie selon leur terme, poids et fonctions vitales.
Signalons la méthode dite « bébé kangourou »[48], inventée en Colombie, qui consiste à maintenir l'enfant prématuré en contact peau-à-peau permanent avec sa mère (ou son père). Sous diverses adaptations, cette méthode très efficace est de plus en plus utilisée dans les pays industrialisés[49].
Mortinatalité[modifier | modifier le code]
La mortinatalité parfois appelée « mortinaissance » est la naissance d'un fœtus mort après 24 semaines de grossesse. Lorsque le fœtus est mort ou expulsé avant 24 semaines de grossesse, il ne s'agit pas d'une mortinaissance, mais d'un avortement ou d'une fausse couche au sens épidémiologique et non pas médical.
Le calcul du taux de mortinatalité se fait en comptant le nombre de mortinaissances enregistrées durant une période donnée (en général l’année civile) pour mille naissances vivantes et mortinaissances enregistrées durant la même période.
Mortalité néonatale[modifier | modifier le code]
La mortalité néonatale correspond au décès des enfants entre la naissance et jusqu'à de 28 jours de vie. On distingue la mortalité néonatale précoce pour les décès durant la première semaine, et de mortalité néonatale tardive pour ceux des trois semaines suivantes.
Le calcul du taux de mortalité néonatale se fait en comptant le nombre de décès d'enfants âgés de moins de vingt-huit jours enregistrés durant une année donnée pour mille naissances vivantes.
Mortalité périnatale[modifier | modifier le code]
La mortalité périnatale est la somme de la mortinatalité et de la mortalité néonatale précoce.
Le calcul du taux de mortalité périnatale se fait en comptant le nombre de mortinaissances et de décès d'enfants âgés de moins de sept jours enregistrés une année donnée divisé pour mille naissances en vie.
Mort maternelle[modifier | modifier le code]
La définition de l'OMS — selon la Classification internationale des maladies (CIM 9) utilisée en France — de la mort maternelle au cours de la grossesse est « le décès d’une femme survenu au cours de la grossesse ou dans un délai de quarante-deux jours après sa terminaison, quelle qu’en soit la durée ou la localisation, pour une cause quelconque déterminée ou aggravée par la grossesse ou les soins qu’elle a motivés, mais ni accidentelle, ni fortuite. »
D'autres pays, comme le Royaume-Uni, utilisent la CIM 10 qui impose d'inclure les décès dans l'année suivant la naissance (morts maternelles indirectes). Le choix d'une définition a une incidence appréciable sur la politique périnatale : en effet, si la première cause de mort maternelle, en France, est l'hémorragie post-partum, au Royaume-Uni elle est le suicide[50].
Les morts maternelles se répartissent en deux groupes :
- décès par cause obstétricale directe : ce sont ceux qui résultent de complications obstétricales (grossesse, travail et suites de couches), d’interventions, d’omissions, d’un traitement incorrect ou d’un enchaînement d’événements résultant de l’un quelconque des facteurs ci-dessus ;
- décès par cause obstétricale indirecte : ce sont ceux qui résultent d’une maladie préexistante ou d’une affection apparue au cours de la grossesse sans qu’elle soit due à des causes obstétricales directes, mais qui a été aggravée par les effets physiologiques de la grossesse.
Viabilité[modifier | modifier le code]
Il s'agit d'une notion indiquant à partir de quel stade de développement le fœtus est considéré comme ayant une possibilité théorique de vivre hors de l'environnement utérin. Il ne s'oppose pas à l'état réel de l'enfant, qui peut être mort-né et viable. Chaque pays détermine ce seuil, qui peut être inscrit, ou non, dans la loi. Lorsqu'il est défini, ce seuil s'inspire en général des recommandations de l'OMS, soit 22 semaines d’aménorrhée ou un poids supérieur ou égal à 500 grammes[25].
Chiffres[modifier | modifier le code]
| Pays | Mortalité maternelle pour 100 000 naissances | Date de la donnée |
|---|---|---|
| Monde | 402[52] | 1995 |
| Allemagne | 7,1 | 1990-1994 |
| Autriche | 6,2 | 1990-1994 |
| Danemark | 5,6 | 1990-1994 |
| Finlande | 5,5 | 1990-1994 |
| France | 11,2 | 1990-1994 |
| Hongrie | 14,5 | 1990-1994 |
| Japon | 9,5[53] | 1991-1992 |
| Norvège | 6 | 1990-1994 |
| Pays-Bas | 7 | 1990-1994 |
| Royaume-Uni | 7 | 1990-1994 |
| Suède | 7,4[54] | 1980-1988 |
La mortalité des pays en développement est très nettement supérieure à celle des pays industrialisés, la grande majorité étant concentrée dans l'Afrique subsaharienne et l'Asie. Cette mortalité maternelle est en décroissance régulière dans tous les pays sauf en Afrique subsaharienne où elle stagne[52].
Quelques cas extrêmes en matière de grossesse[modifier | modifier le code]
La grossesse la plus longue de l'histoire serait celle de l'anglaise Jacqueline Haddock qui aurait mis au monde le une fille de 1,360 kg après une grossesse de 398 jours (treize mois)[55].
Les grossesses réputées les plus courtes de l'histoire ayant donné lieu à des enfants viables ont eu lieu le , quand la Canadienne Brenda Gill met au monde le plus jeune prématuré par césarienne James Gill naît avec 128 jours d'avance, ne pesant que 624 g[56]. Le , une Allemande met au monde des jumeaux après seulement 21 semaines et 5 jours de grossesse, seule la petite Frieda survit[57].
La plus jeune mère documentée dans l'histoire de la médecine est la péruvienne Lina Medina, mère à l'âge de cinq ans, sept mois et dix-sept jours[réf. nécessaire].
Il existe quatre cas connus de lithopédion (fœtus issu d'une grossesse extra-utérine non arrivée à terme et mort sans avoir été expulsé du corps de la mère) depuis le début du XXIe siècle.
Influence sur le déroulement[modifier | modifier le code]

Procréation médicalement assistée[modifier | modifier le code]
La Procréation Médicalement Assistée (PMA) comporte deux techniques : l’insémination artificielle et la fécondation in vitro. Dans les deux cas, il s’agit d’une intervention qui mènera à une fécondation. Les couples touchés par une infertilité peuvent avoir recours à ces techniques pour concevoir.
L’insémination artificielle consiste à injecter, à l’aide d’un cathéter, des spermatozoïdes dans l’utérus de la femme pendant la période d’ovulation.
Généralement, le développement des follicules a été stimulé en amont pour maximiser les chances de réussite. Lorsqu’ils sont matures, l’insémination est donc programmée. Le sperme utilisé peut être celui du conjoint ou bien peut provenir d’une banque de sperme. La fécondation in vitro se fait en plusieurs étapes, et a lieu en laboratoire. Il s’agit de provoquer la fécondation en mettant en contact un ovule et des spermatozoïdes. Avant cela, les follicules sont stimulés par un traitement hormonal, puis prélevés dès leur maturité pour être transmis au laboratoire. Le sperme est lui aussi recueilli. La fécondation est faite au laboratoire. Entre deux et cinq jours plus, un ou deux embryons est implanté dans la cavité utérine de la femme.
L’ICSI (Injection intracytoplasmique de spermatozoïdes) est une technique de FIV plus pointue. Elle consiste à injecter un seul spermatozoïde sélectionné au préalable directement dans un ovocyte. Les couples se tournent vers cette technique après l’échec d’une FIV classique.
Interruption volontaire de grossesse[modifier | modifier le code]
Prévention[modifier | modifier le code]
Beaucoup de grossesses, notamment chez les jeunes, sont dues à une absence d'information quant à la sexualité[58]. L'éducation sexuelle permet également de parler de sentiments, d'égalité des sexes, des changements liés au corps du fait de la puberté, et de prévenir des comportements sexuels à risques. Cependant, de nombreux pays ne proposent pas d'éducation sexuelle[58].
La contraception regroupe l'ensemble des actes (coït interrompu, abstinence, etc.) des médicaments (pilule contraceptive, implant contraceptif hormonal, etc.) et des dispositifs (préservatif, dispositif intra-utérin, etc.) permettant de prévenir d'une grossesse. Leur but est d'éviter une fécondation. Les systèmes contraceptifs peuvent être plus ou moins fiables et doivent être utilisés en connaissance de cause. Il existe des solutions de contraception pour les femmes, qui en portent alors la responsabilité sociale et la contrainte, mais également pour les hommes. Dans beaucoup de pays, les systèmes contraceptifs sont chers ou ne sont pas légaux[58]. Dans les pays où des contraceptifs sont disponibles, le taux d'adolescentes susceptibles de les utiliser est moins élevé que celui des adultes[58].
Grossesse adolescente ou en milieu scolaire[modifier | modifier le code]
Les grossesses en milieu scolaire sont soit désirées, soit non désirées, ces dernières étant la majorité. Dans ce dernier cas, ces grossesses peuvent être dues à un manque d'information quant à la sexualité[59],[60] ou à des abus contre des faveurs[61],[58]. Les adolescentes sont vulnérables aux grossesses non désirées et ont un risque de mortalité plus élevé à l'accouchement[58].
Un million de jeunes filles de moins de 15 ans et près de 16 millions de jeunes filles âgées de 15 à 19 ans accouchent chaque année (11 % des naissances dans le monde en 2008)[58]. Elles habitent majoritairement dans des pays à revenu faible ou intermédiaire[58]. Les complications de la grossesse et de l’accouchement sont la deuxième cause de décès pour les jeunes filles âgées de 15 à 19 ans dans le monde[58].
Il est difficile de conjuguer études et grossesses sans l'aide de la famille ou d'une institution. Cela pousse beaucoup des élèves à suspendre voire abandonner leurs études[58] (ce qui a un impact sur leur vie sociale et économique future, car il est difficile de trouver un emploi sans avoir reçu d'éducation[58]), ou à avorter. 3 millions de jeunes filles entre 15 et 19 ans subissent chaque année des avortements à risque, l'interruption médicale de grossesse n'étant pas légale dans tous les pays, ou trop chère pour la plupart des patientes[58].
Certains pays proposent une aide aux étudiantes ayant eu un bébé, tel que le Burkina Faso[59] ou la Côte d'Ivoire[61]. La scolarisation s'accompagne alors d'une éducation à la sexualité[61]. D'autres, comme le Burundi, excluent depuis les victimes ou auteurs d’une grossesse non désirée du système éducatif, une mesure décriée comme étant une « double punition » pour les mères[62]. Dans certains pays, un mariage est organisé du fait de la grossesse, afin de respecter les normes sociales, retirant de fait la mère du système éducatif[58].
Grossesse en milieu carcéral[modifier | modifier le code]
Le , un amendement a été voté à l'unanimité par l'Assemblée Nationale française qui dispose : « Le Procureur de la République ou le Juge d'application des peines prennent toutes les dispositions utiles afin qu'aucune femme enceinte ne puisse être placée ou maintenue en détention au-delà de la douzième semaine de grossesse. (…) Durant cette période, la peine est suspendue ».
Illustrations[modifier | modifier le code]
-
Premier mois.
-
À trois mois.
-
À cinq mois.
-
À neuf mois.
Dans la fiction[modifier | modifier le code]

Littérature[modifier | modifier le code]
- Au début de François Bégaudeau.
- Un heureux événement d'Éliette Abécassis.
- Le Bébé (2002) de Marie Darrieussecq.
Cinéma[modifier | modifier le code]
- Juno de Jason Reitman.
- Rosemary's Baby (1968) de Roman Polanski.
- L'Événement le plus important depuis que l'homme a marché sur la Lune (1973) de Jacques Demy.
- Joséphine s'arrondit de Marilou Berry.
Histoire de l'art[modifier | modifier le code]
- Vénus de Willendorf
- Diane et Callisto (Titien)
- L'Espoir I (Gustav Klimt)
- Four Times of the Day (William Hogarth)
- La Carrière d'un libertin (William Hogarth)
- Maternité (Achiam)
Notes et références[modifier | modifier le code]
- Terra Femina - La durée de la grossesse n'est pas de 40 semaines - 2013 - Anne-Marie Jukic, chercheuse au National Institute of Environmental Health Sciences (NIEHS) à Durham (Caroline du Nord) : « Les résultats révèlent que la durée moyenne entre l’ovulation et la naissance est de 268 jours, soit 38 semaines et deux jours. »
- « Dictionnaire », sur academie-medecine.fr (consulté le ).
- Conseil pontifical pour la famille, Lexique des termes ambigus et controversés sur la vie, la famille et les questions éthiques, éditions Pierre Téqui, 2005, p. 171.
- Blandine Savignac, Carole Delaunay, Frédérique Meslier et Jacqueline Oustalniol, Guide d'anatomie et physiologie, Nathan, 2008, partie 5 La fonction de reproduction, p. 264 : « La grossesse débute lorsque l'embryon s'implante dans l'utérus au moment de la nidation ».
- Jean-Claude Orsini et Jean Pellet (coordinateurs), Introduction biologique à la psychologie, éditions Bréal, collection Grand Amphi Psychologie, 2005. Chapitre 3 Le développement humain, partie B Avant de naître…, section La nidation, p. 174 : « L'implantation du blastocyte sur la paroi utérine marque véritablement le début de la grossesse ».
- Emmanuelle Dhonte-Isnard, L'embryon humain in vitro et le droit, p. 103 : « Dès [sa nidation dans la muqueuse utérine], [l'embryon] est uni à la mère par un lien organique […] qui est fondamental, car il marque le début de la gestation ou grossesse, et signale l'existence jusqu'alors seulement potentielle d'une réalité biologique humaine incontestable […] : c'est la dépendance d'avec la mère, marquée par l'implantation ou la nidation, qui rend l'embryon individuel et humain. »
- Julie Caron, « 7 choses qui vont changer pour vos seins pendant la grossesse », sur magicmaman.com, (consulté le ).
- Glinoer D. ; What happens to the normal thyroid during pregnancy?, in Thyroid. 1999 Jul;9(7):631-5.(Résumé)
- Aida Zerouali, Inès Zaraa et coll, « Modifications physiologiques de la peau au cours de la grossesse », Presse médicale, vol. 40, no 1, , p. 17-21
- Glinoer D., Pregnancy and iodine, in Thyroid. 2001 May;11(5):471-81.
- Ardawi MS, Nasrat HA, Mustafa BE. Saudi, Urinary iodine excretion and maternal thyroid function. During pregnancy and postpartum ; Med J. 2002 Apr; 23(4):413-22.
- (en) Lee NM, Saha S, « Nausea and vomiting of pregnancy », Gastroenterol Clin North Am, vol. 40, no 2, , p. 309-34, vii. (PMID 21601782, PMCID PMC3676933, DOI 10.1016/j.gtc.2011.03.009)
- Jain RB (2013) Effect of pregnancy on the levels of urinary metals for females aged 17- 39 years old: data from National Health and Nutrition Examination Survey 2003-2010. Journal of Toxicology and Environmental Health, part A. 76(2):86-97 DOI 10.1080/15287394.2013.738171
- Barany E, Bergdahl IA, Bratteby LE, Lundh T, Samuelson G, Skerfving S, et al. (2005) Iron status influences trace element levels in human blood and serum. Environ Res. ;98(2):215 -23.
- Meredith Wadman (2016), Pregnancy resculpts women’s brains for at least 2 years, Science News, d'après Health ; DOI: 10.1126/science.aal0532 lire en ligne
- Benoît Bayle, Modifications psychiques durant la grossesse, Pour la science
- Francesco Bianchi-Demicheli, Grossesse : d'Eros à Narcisse, Psychothérapies 1/2004 (Vol. 24)
- Anne Danion-Grillat, Daniel Sibertin-Blanc, Marie-Rose Moro, Marie-Agathe Zimmermann, Les troubles psychiques de la grossesse et du post-partum, Université de Rouen
- Béatrice Jacques, Sociologie de l'accouchement, PUF, coll. « Partage du savoir », 2007, 208 p. (ISBN 9782130558323), Présentation en ligne
- Catherine Déchamp-Le Roux, « Les conséquences de la technicisation de la grossesse » Recherches et Prévisions no 72 - juin 2003 [PDF]
- Haute autorité de santé, Recommandation de bonne pratique : Suivi et orientation des femmes enceintes en fonction des situations à risque identifiées, Saint-Denis, mai 2007.
- Décret no 92-143 du relatif aux examens obligatoires prénuptial, pré et postnatal
- http://www.uvp5.univ-paris5.fr/mere-enfant/basereference/SGF/SGF-Campus/cours-modifphysio.pdf
- « Synthèse des recommandations professionnelles : Suivi et orientation des femmes enceintes en fonction des situations à risque identifiées » [PDF], sur has-sante.fr, .
- C. Manaouil, M. Decourcelle, M. Gignon, D. Chatelain, O. Jardé Décès périnatal: réglementation actuelle, inscription à l'état civil et devenir du corps, Obstétrique & Fertilité, 2009 - Elsevier présentation en ligne
- « Estimating Gestational Age From Ultrasound Fetal Biometrics », .
- HAS, Préparation à la naissance et à la parentalité.
- Programme national Nutrition Santé
- Plan de périnatalité 2004-2007[PDF]
- « Faire l'amour enceinte : tout est possible ! », sur aufeminin.com, (consulté le ).
- Sondage réalisé en décembre 2015 auprès de 1 500 mères françaises par le réseau social pour Mamans WeMoms.
- Adèle Bréau, « Y a-t-il un fantasme de la femme enceinte ? », sur terrafemina.com, (consulté le ).
- Benoît Lallement, « Paris 2024, les Jeux dans les yeux de… Laura Flessel, la « Noire qui gagne dans ce sport élitiste et blanc » », sur leparisien.fr, (consulté le ).
- Apolline Merle, « Mondiaux d'athlétisme : les résultats de l'athlétisme français "ne vont pas s'arranger d'un coup de baguette magique", s'inquiète Christine Arron », sur francetvinfo.fr, (consulté le ).
- « Alysia Montano : Enceinte de 8 mois, l'athlète court… un 800 mètres », purepeople, (lire en ligne, consulté le )
- Anthony Hernandez, « Enceinte de cinq mois, Alysia Montano court un 800 m lors des championnats des États-Unis », Le Monde.fr, (ISSN 1950-6244, lire en ligne, consulté le )
- « Enceinte de cinq mois, Alysia Montano court un 800 m lors des championnats des États-Unis », sur lemonde.fr, (consulté le ).
- « Serena Williams était enceinte de deux mois lorsqu'elle a remporté l'Open d'Australie fin janvier », sur francetvinfo.fr, (consulté le ).
- Célia Sommer, « "J’ai disputé les Jeux olympiques en étant enceinte", révèle la basketteuse Valériane Ayayi Vukosavljević », sur francetvinfo.fr, (consulté le ).
- Apolline Merle, « "Garder les entraînements me faisait du bien à la tête" : comment les athlètes de haut niveau adaptent leur pratique pendant et après leur grossesse », sur francetvinfo.fr, (consulté le ).
- Dossier du Courrier du dentiste sur les soins dentaires chez la femme enceinte.
- La diminution du taux de fer est due principalement à l'augmentation du volume sanguin. Voir Steer, PJ (2000). Maternal hemoglobin concentration and birth weight. American Journal of Clinical Nutrition, Vol. 71, No. 5, 1285s-1287s, May : l’incidence minimale de faibles poids à la naissance (< 2,5 kg) et de prématurités (< 37 semaines) se trouve en association avec un taux d’hémoglobine de 95 à 105 g/L. La même étude multi-ethnique avec le faible poids de naissance pour seul critère, en 1995, fournit un taux optimal de 85 à 95 g/L. Dans ces conditions, il n'y a aucune raison de considérer une femme enceinte comme anémique lorsque son taux de fer est inférieur à 105 g/L. L’étude montre par ailleurs qu’au-delà de 120 g/L à la fin du second trimestre, il y aurait des risques accrus de pré-éclampsie et autres complications. Enfin, le fer est oxydant et inhibe l’absorption du zinc (Valberg 1984). Voir les fiches 1891 et 1892 dans la base de données de l'AFAR
- Grossesse régime, Enceinte manger, j'attends enfant
- Consommation de poissons : pas plus de deux portions par semaine
- COLLECTIF, « Préparation à la grossesse: un réflexe encore insuffisant », sur Le Figaro.fr, (consulté le ).
- [PDF] Office fédéral de la santé publique, Listeria monocytogenes et consommation de lait et de produits laitiers durant la grossesse - Recommandations et informations de fond, Berne, juin 2011
- Fromages au lait cru: les gentilles bactéries sont nos amies pour la vie, RTS, A bon entendeur, émission du 15 février 2011.
- Palmyre Lefebvre, « Prématurés : le point sur la méthode kangourou », sur infobebes.com, Parents, (consulté le ).
- « La méthode kangourou ou le « peau-à-peau » », sur enfant-different.org, (consulté le ).
- Source : (en) Confidential Enquiry into Maternal Deaths for 2000-2002. Voir aussi un commentaire de l'AIMS
- Sauf indication contraire : Cœuret-Pellicer M, Bouvier-Colle MH, Salanave B, et le Groupe MOMS. « Les causes obstétricales de décès expliquent-elles les différences de mortalité maternelle entre la France et l’Europe ? » J Gynecol Obstet Biol Reprod. 1999 ; 28 : 62-68
- (en) Hill K, Thomas K, AbouZahr C et al. « Estimates of maternal mortality worldwide between 1990 and 2005: an assessment of available data » Lancet 2007;370:1311-9.
- (en) Nagaya K, Fetters MD, Ishikawa M. et al. « Causes of maternal mortality in Japan » JAMA 2000;282:2661-7
- (en) Högberg U, Innala E, Sandström A. « Maternal mortality in Sweden, 1980-88 » Obstet Gynecol. 1994;84:240-4.
- The Victoria Advocate, 19 février 1975
- (en) « Miracle child »
- « Grossesse, maternité : les records les plus fous ! La grossesse la plus longue »
- « Grossesse chez les adolescentes », sur World Health Organization (consulté le ).
- « Grossesses en milieu scolaire: étude et bébé ne font pas bon ménage », aOuaga.com, (lire en ligne, consulté le )
- « GROSSESSES ET PATERNITE PRECOCES : Le terminus de l’avenir de jeunes - Editions Le Pays », sur lepays.bf (consulté le ).
- « Côte d'Ivoire: grossesses à l'école, un "fléau préoccupant" », sur leparisien.fr, .
- « Grossesse à l’école, exit du système éducatif ! », IWACU, (lire en ligne, consulté le )
- « 3D Pregnancy (à 6 semaine d'âge gestationnel) »(Archive.org • Wikiwix • Archive.is • Google • Que faire ?) (consulté le ).
- « avec rotation »(Archive.org • Wikiwix • Archive.is • Google • Que faire ?).
- « avec rotation aussi »(Archive.org • Wikiwix • Archive.is • Google • Que faire ?).
- « Image 3D (âge gestationnel de 10 semaines) »(Archive.org • Wikiwix • Archive.is • Google • Que faire ?) (consulté le ).
- « Vue en rotation »(Archive.org • Wikiwix • Archive.is • Google • Que faire ?).
- « Vue en rotation »(Archive.org • Wikiwix • Archive.is • Google • Que faire ?).
- « Vue 3D (Image à l'âge gestationnel de 20 semaines »(Archive.org • Wikiwix • Archive.is • Google • Que faire ?) (consulté le ).
- « Vue 3D mobile »(Archive.org • Wikiwix • Archive.is • Google • Que faire ?).
- « Vue 3D mobile »(Archive.org • Wikiwix • Archive.is • Google • Que faire ?).
- « Vue 3D (âge gestationnel de 40 semaines) »(Archive.org • Wikiwix • Archive.is • Google • Que faire ?) (consulté le ).
- « Vue en rotation »(Archive.org • Wikiwix • Archive.is • Google • Que faire ?).
- « Vue en rotation »(Archive.org • Wikiwix • Archive.is • Google • Que faire ?).
Voir aussi[modifier | modifier le code]
Articles connexes[modifier | modifier le code]
- Accouchement
- Accouchement à domicile
- Complications de la grossesse
- Contraception
- Déni de grossesse
- Exposition prénatale à l'alcool
- Grossesse de l'adolescente et mère adolescente
- Grossesse forcée
- Grossesse tardive
- Grossesse transgenre
- Haptonomie
- IVG et avortement
- Maison de naissance
- Maïeusophilie
- Matermittente
- Pseudocyesis
- Test de grossesse
- Tocophobie
Bibliographie[modifier | modifier le code]
- Emmanuelle Berthiaud, Enceinte. Une histoire de la grossesse entre art et société, éditions de la Martinière, 2013.
- Claude Didierjean-Jouveau, Pour une naissance à visage humain, Jouvence, Paris, 2007 (2e édition).
- Sophie Gamelin-Lavois, Préparer son accouchement avec le projet de naissance, Jouvence, Paris, 2006.
- Jean-Marie Delassus, Psychanalyse de la naissance, Dunod, Paris, 2005.
- Paul Cesbron et Yvonne Knibiehler, La Naissance en Occident, Albin Michel, Paris, 2004.
- Michel Odent, Le Fermier et l'accoucheur : l'industrialisation de l'agriculture et de l'accouchement, Médicis-Entrelacs, Paris, 2004.
- Lysane Grégoire et Stéphanie St-Amant, Au cœur de la naissance, témoignages et réflexions sur l'accouchement, Remue-ménage, Montréal, 2004
- Sophie Gamelin-Lavois et Martine Herzog-Evans, Les Droits des mères (2 tomes), L'Harmattan, Paris, 2003.
- Chantal Birman, Ce qu'accoucher veut dire, une sage-femme raconte, La Martinière, Paris, 2003.
- Isabelle Brabant, Vivre sa grossesse et son accouchement. Une naissance heureuse, Éditions Saint Martin, Montréal, 1991 (édition française: Chronique Sociale, Lyon, 2003).
- Madeleine Akrich et Bernike Pasveer, Comment la naissance vient aux femmes, Synthélabo / Les empêcheurs de penser en rond, Lyon, 1997.
- Clémentine Dereumeaux, Abdesattar Saoudi, Marie Pecheux et Bénédicte Berat, « Biomarkers of exposure to environmental contaminants in French pregnant women from the Elfe cohort in 2011 », Environment International, vol. 97, , p. 56–67 (ISSN 0160-4120, DOI 10.1016/j.envint.2016.10.013, lire en ligne, consulté le )
Liens externes[modifier | modifier le code]
- Grossesse Organisation mondiale de la santé
- Enquête nationale périnatale sur epopé-inserm.fr
- Ressources relatives à la santé :
- Notices dans des dictionnaires ou encyclopédies généralistes :


![Six semaines après la fin des règles ou quatre semaines après fécondation[63],[64],[65]](http://upload.wikimedia.org/wikipedia/commons/a/aa/6_weeks_pregnant.png)
![Dix semaines après la fin des règles[66],[67],[68].](http://upload.wikimedia.org/wikipedia/commons/c/c4/10_weeks_pregnant.png)
![Vingt semaines après la fin des règles[69],[70],[71].](http://upload.wikimedia.org/wikipedia/commons/3/3f/20_weeks_pregnant.png)
![Quarante semaines après la fin des règles[72],[73],[74].](http://upload.wikimedia.org/wikipedia/commons/e/ea/40_weeks_pregnant.png)