Paludisme
| Causes | Plasmodium falciparum, Plasmodium vivax, Plasmodium malariae, Plasmodium ovale ou Plasmodium knowlesi |
|---|---|
| Transmission | Transmission par les moustiques (d) et transfusion sanguine |
| Incubation min | 7 j |
| Incubation max | 30 j |
| Symptômes | Fièvre intermittente, fièvre périodique (d), hépatomégalie, anémie, splénomégalie, ictère, coma, frissonnement (en) et fièvre |
| Traitement | Antipaludéen (en), antipyrétique, remplacement de fluide intraveineux (d) et traitement symptomatique |
|---|---|
| Médicament | Chloroquine, (RS)-primaquine, hydroxychloroquine, méfloquine, pyriméthamine, phosphate de primaquine (d), sulfadiazine, Cinchonidine, artésunate/amodiaquine (en), artémisinine, quinidine, quinine, doxycycline, clindamycine et atovaquone |
| Spécialité | Infectiologie, médecine tropicale et parasitologie |
| CISP-2 | A73 |
|---|---|
| CIM-10 | B50 |
| CIM-9 | 084 |
| OMIM | 248310 |
| DiseasesDB | 7728 |
| MedlinePlus | 000621 |
| eMedicine |
221134 emerg/305ped/1357 |
| MeSH | D008288 |
| MeSH | C03.752.250.552 |
| Patient UK | Malaria-pro |

Le paludisme ou la malaria, appelé également « fièvre des marais », est une maladie infectieuse due à un parasite du genre Plasmodium, propagée par la piqûre de certaines espèces de moustiques anophèles.
Avec 229 millions de personnes malades et 409 000 décès en 2019[1], le paludisme demeure la parasitose la plus importante et concerne majoritairement les enfants de moins de cinq ans et les femmes enceintes. 95 % des cas ont été enregistrés dans vingt-neuf pays, notamment en Afrique subsaharienne (27 % au Nigeria, 12 % en République démocratique du Congo, 5 % en Ouganda, 4 % au Mozambique)[1].
Le parasite du paludisme est principalement transmis, la nuit, lors de la piqûre par une femelle moustique du genre Anopheles, elle-même contaminée après avoir piqué un individu atteint du paludisme. Le parasite infecte les cellules hépatiques de la victime puis circule dans le sang, en colonisant les érythrocytes (hématies ou globules rouges) et en les détruisant.
De nombreuses espèces d'animaux homéothermes sont parasitées par des Plasmodiidae, qui leur sont inféodés. Sur les 123 espèces connues du genre Plasmodium, seules quatre sont spécifiquement humaines : Plasmodium falciparum responsable d'une grande majorité des décès, et trois autres qui provoquent des formes de paludisme plus bénignes et généralement non mortelles, Plasmodium vivax, Plasmodium ovale et Plasmodium malariae. L'espèce Plasmodium knowlesi, courante en Asie du Sud-Est mais que l'on croyait jusqu'à une date récente spécifique à différents singes, est désormais reconnue comme affectant aussi les humains, mais de façon généralement bénigne.
La cause de la maladie a été découverte le à l'hôpital militaire de Constantine (Algérie) par un médecin de l'armée française, Alphonse Laveran, qui reçut le prix Nobel de physiologie ou médecine en 1907. C'est en 1897 que le médecin anglais Ronald Ross (prix Nobel en 1902) prouva que les moustiques anophèles étaient les vecteurs de la malaria (jusqu'à cette date, le « mauvais air » émanant des marécages était tenu responsable de la propagation de la maladie).
Le , l'OMS « recommande l’utilisation généralisée du vaccin antipaludique RTS,S/AS01 (RTS,S) chez les enfants en Afrique subsaharienne et dans d'autres régions où la transmission du paludisme à P. falciparum est modérée ou forte[2] ».
Étymologie
[modifier | modifier le code]Le terme paludisme provient du latin palus, « marais »[3].
Le mot malaria dérive de l'italien mal'aria, « mauvais air »[4]. Ce terme est très utilisé dans le monde, en particulier par les anglophones, les italophones et les hispanophones[5],[6].
Histoire
[modifier | modifier le code]Depuis les origines de l'humanité
[modifier | modifier le code]On trouve des parasites proches de celui de la malaria chez les chimpanzés, le genre le plus proche de l'humain[7]. Les chimpanzés abritent un parasite du paludisme, le Plasmodium reichenowi, proche parent du Plasmodium falciparum ; les gorilles abritent quant à eux le Plasmodium falciparum qui pourrait être à l'origine du parasite humain (le séquençage de l'ADN du Plasmodium falciparum dans des fèces de gorille infecté montre par analyse phylogénétique que ce parasite primatophile serait l'ancêtre de la souche qu'on retrouve chez l'humain)[8].


Le paludisme affecte les êtres humains depuis le Pléistocène[9], il y a plus de 50 000 ans et il aurait été un agent pathogène depuis le début de l'histoire de notre espèce[10]. Cela représente plusieurs milliers de générations d'humains[9], et le paludisme est considéré comme l'une des maladies les plus mortelles de l'histoire de l'humanité[11].

Une spéculation[12] controversée[13] estime que la moitié de la totalité des humains ayant existé sont morts du paludisme : en seraient morts 54 milliards d'humains sur un total de 108 milliards ayant existé ou existant encore.
Les parasites humains et leurs vecteurs (moustiques) ont coévolué avec les groupes humains se dispersant en Afrique et en Eurasie. La transmission du paludisme a dépendu des espèces de moustiques anthropophiles (piquant préférentiellement l'humain) dont l'extension a toujours été limitée par les conditions environnementales (latitude, altitude…)[9].
Une des conséquences de l'ancienneté de cette association co-évolutive est l'existence biologique, dans les populations modernes, d'un polymorphisme génétique sanguin[9]. La diversité des conditions de peuplement a conduit à une sélection naturelle des gènes de la drépanocytose, des thalassémies, du déficit en glucose-6-phosphate déshydrogénase, de l'elliptocytose héréditaire (appelée dans certains cas ovalocytose). Ces maladies, qui touchent les globules rouges du sang, donnent un avantage sélectif contre le paludisme (cf. section détaillée : « Les facteurs génétiques »).
Il y a environ 10 000 ans, la propagation du paludisme fut favorisée par le changement climatique, le début de l'agriculture (révolution néolithique) donc la sédentarisation avec poussée démographique.
Antiquité et Moyen Âge
[modifier | modifier le code]Des fièvres périodiques, évoquant le paludisme, sont signalées dès l'Antiquité dans des textes chinois, indiens, assyriens et grecs. Les descriptions plus détaillées sont celles d'Hippocrate et d'auteurs de l'Empire Romain. La théorie médiévale d'une maladie associée aux miasmes provenant de marais reste en vigueur jusqu'au XIXe siècle[14].
En , une équipe de scientifiques égyptiens et américains a prouvé, par l'analyse de l'ADN, que Toutânkhamon était atteint de paludisme au moment de sa mort (vers )[15],[16]. En Inde, dès l'antiquité, les Veda (« Textes de la connaissance ») font état des fièvres paludiques ; les médecins Charaka et Sushruta (probablement Ve siècle av. J.-C.) en font une description et lui associent, déjà, la piqûre de moustique. Les symptômes de fièvre intermittente ont été décrits par Hippocrate ; il lie ces fièvres à certaines conditions climatiques et environnementales, et les divise en trois types : febris tertiana (tous les trois jours), quartana (tous les quatre jours), et quotidiana ou continua (maintenant appelée tropica). Vers apparaît, dans certaines régions de Chine, l'utilisation, en tisane, du qing hao su (青蒿素) appelé plus tard artémisinine en Occident et extrait d'une plante médicinale utilisée comme antipyrétique appelée qing hao (青蒿) (Artemisia annua ou « Armoise annuelle »). D'usage encore plus ancien, les racines du chángshān (常山) (Dichroa febrifuga) ont aussi d'indubitables effets médicinaux. On trouve ainsi des références à des périodes de fièvre paludique en Chine[14] et à des symptômes de cette maladie dans le Huangdi Neijing (« Le Canon de Médecine ») datant des environs du Ier siècle avant notre ère[17],[18].
Le paludisme était commun dans des endroits du monde d'où il a maintenant disparu, comme la grande majorité de l'Europe (la maladie d'origine africaine s'étant notamment diffusée dans l'Empire romain[19]) et de l'Amérique du Nord.
Âge classique
[modifier | modifier le code]Dans certains endroits d'Angleterre, la mortalité due à la malaria était comparable à celle de l'Afrique subsaharienne d'aujourd'hui. Même si William Shakespeare est né au début d'une période plus froide appelée le « petit âge glaciaire », il connaissait suffisamment les ravages de cette maladie pour les citer dans huit de ses pièces. Plasmodium vivax a sévi jusqu'en 1958 dans les polders de Belgique et des Pays-Bas.
Au début du XVIe siècle, ce sont les colons européens et leurs esclaves qui ont probablement amené le paludisme sur le continent américain (on sait que Christophe Colomb était atteint de cette maladie avant son arrivée dans les terres nouvelles). Les jésuites missionnaires espagnols virent que les Indiens riverains du lac de Loxa au Pérou utilisaient de la poudre d'écorce de Cinchona pour soigner les fièvres. Cependant, on ne trouve aucune référence au paludisme dans les ouvrages médicaux des Maya ou des Aztèques. L'utilisation de l'écorce de « l'arbre à fièvre » a été introduite dans la médecine européenne par les missionnaires jésuites dont Barbabe de Cobo qui l'expérimente en 1632 et l'exporte également ; si bien que la précieuse poudre s'appela également « poudre des jésuites »[20]. En 2012, une étude des marqueurs génétiques de milliers d'échantillons de Plasmodium falciparum confirme l'origine africaine du parasite en Amérique du Sud (les Européens ayant été eux-mêmes affectés par cette maladie par l'intermédiaire de l'Afrique) : il a emprunté entre le milieu du XVIe siècle et le milieu du XIXe siècle les deux routes principales de la traite négrière, la première menant au nord du continent sud-américain (Colombie) par les Espagnols, la seconde aboutissant plus au sud (Brésil) par les Portugais[21].
XVIIIe et XIXe siècles : premières études scientifiques
[modifier | modifier le code]En 1717, la pigmentation post mortem au graphite de la rate et du cerveau est publiée par Giovanni Maria Lancisi, le médecin du pape Clément XI, dans un ouvrage, édité en 1717, sur le paludisme De noxiis paludum effluviis eorumque remediis. Il y présente des preuves que la maladie est transmise par les mouches. Lancisi introduit le mot mal'aria, « mauvais air ».
En 1820, Pierre Joseph Pelletier et Joseph Bienaimé Caventou séparent les alcaloïdes cinchonine et quinine de la poudre de l'écorce de « l'arbre à fièvre », permettant la création de doses standardisées des composants actifs[22].
Vers 1832, François Clément Maillot perfectionne le traitement curatif et prophylactique de la quinine. Ce n'est qu'en 1881 toutefois que son apport est officiellement reconnu à l'occasion du congrès sur le paludisme tenu à Alger.
En 1848, Johann Friedrich Meckel (surnommé Meckel le jeune) note un grand nombre de granules noir-bruns dans le sang et la rate d'un patient qui venait de mourir dans un hôpital psychiatrique. Meckel était probablement en train de voir des parasites de malaria sans le comprendre, car il ne mentionne pas le paludisme dans son rapport, en pensant que le pigment était de la mélanine.
En 1878, le Dr Patrick Manson émet le premier l'hypothèse que le paludisme est transmis par un moustique du genre Culex qui absorbe le parasite et pond dans l'eau que l'humain ingurgite[23].
En 1879, l'Allemand Edwin Klebs et l'Italien Ettore Marchiafava annoncent avoir trouvé l'agent responsable de la malaria Bacillus malariae, hypothèse que les découvertes de Laveran feront oublier[24].

En 1880, Charles Louis Alphonse Laveran établit, en Algérie, la relation entre les observations faites par Meckel le jeune et le parasite qu'il observe pour la première fois dans les globules rouges de 44 personnes souffrant du paludisme. En voyant l'exflagellation se produire, il devient convaincu que les flagelles mobiles sont des micro-organismes parasites (minuscules êtres vivants unicellulaires qui se multiplient végétativement par mitose). Or bien des médecins de l'époque pensaient encore que les protozoaires n'étaient en fait que des globules rouges altérés. Laveran doit se battre pour faire admettre sa théorie, car il restait à trouver comment ces organismes s'introduisaient dans le corps humain. N'ayant pas obtenu un poste lui permettant de poursuivre ses recherches, Laveran prend sa retraite et poursuit ses recherches sur les protozoaires à l'Institut Pasteur en tant que bénévole. C'est en 1898 qu'il publie son Traité du paludisme. Il voit aussi l'effet de la quinine, qui détruit ces parasites. Il suggère que le paludisme est causé par ce protozoaire. C'est la première fois qu'un protozoaire est identifié comme étant la cause d'une maladie[25]. Cette découverte lui vaut l'attribution du prix Nobel de médecine en 1907. Les études scientifiques sur le paludisme viennent de faire leur première avancée significative.
En 1880, Ettore Marchiafava et Angelo Celli, à la demande d'Alphonse Laveran, étudient au microscope le cycle de reproduction des protozoaires dans le sang humain, et observent qu'ils se divisent à peu près simultanément à intervalles réguliers et que la division coïncide avec les attaques de fièvre. En 1885, ils appellent ce protozoaire Plasmodium[26].
En 1881, Carlos Finlay, un médecin cubain qui traite les patients atteints de la fièvre jaune à La Havane, affirme que ce sont les moustiques qui transmettent cette maladie aux humains.
En 1886 et 1892, Camillo Golgi publie ses découvertes sur la fréquence et la périodicité des fièvres dues à la malaria, et montre qu'il existe plusieurs types de paludisme causés par des organismes protozoaires différents.
En 1891, Paul Ehrlich et Paul Guttman remarquent les propriétés antipaludéennes du bleu de méthylène. Cette découverte fait suite à celle de Celli et Guarnieri, qui se basait elle-même sur les précédents travaux d'Ehrlich montrant l'affinité de cette substance pour certaines cellules. Ehrlich veut promouvoir le développement de médicaments en exploitant les différences biochimiques. C'était la première fois qu'une substance de synthèse était active contre le paludisme (dès 1849, August von Hofmann avait cependant déjà souligné l'intérêt de la synthèse de la quinine à partir de goudron de houille).
En 1895, l'expédition française de Madagascar fut un « désastre sanitaire » : sur 21 600 personnes débarquées, 5 731 sont mortes du paludisme et 25 sont mortes au combat[27]. À noter que ce genre de « désastre » s'est reproduit plus tard, comme pendant la guerre du Viêt Nam pour les soldats nord-vietnamiens (voir l'article sur l'artémisinine).
En 1898, Amico Bignami réussit à transmettre expérimentalement le paludisme grâce à des moustiques. Il n’hésite pas à se faire piquer lui-même et à contracter la maladie.

En 1898, c'est le Britannique Ronald Ross, travaillant en Inde et correspondant régulièrement avec Laveran et Manson, mais qui a du mal à imaginer pourquoi l'insecte ne transmet pas directement le parasite par piqûre, qui prouve finalement que le paludisme est transmis par cette piqûre. Pour confirmer sa théorie, il dissèque, pendant deux ans, des oiseaux paludéens qu'il fait piquer par des centaines de variétés de moustiques. Ce n'est qu'après ces deux ans, au bord du découragement, qu'il remarque une espèce de moustique qui ne se développe que dans les eaux de surface et ne se voit que la nuit : l'anophèle. Il continue alors ses recherches ; il récolte et élève les larves et retrouve des protozoaires de Laveran vers le septième jour dans l'estomac de l'anophèle. La preuve est établie : c'est bien cet insecte qui transmet le parasite vivant à ses dépens. Il constate qu'une période d'incubation de 10 à 14 jours est nécessaire entre la piqûre et l'apparition des parasites dans le sang. Il venait de prouver que certaines espèces de moustiques transmettent le paludisme aux oiseaux, en isolant les parasites des glandes salivaires des moustiques qui se nourrissent des oiseaux affectés[28]. Ceci lui vaut le prix Nobel de médecine en 1902. Après avoir démissionné des services médicaux indiens, Ross travaille pour l'école de médecine tropicale de Liverpool alors récemment créée, et dirige les efforts d'éradication du paludisme en Égypte, au Panama, en Grèce et sur l'île Maurice[29]. Jusque vers les années 1930, les chercheurs parlent d'Anopheles maculipennis en général sans faire de distinction claire ou précisément circonstanciée entre les différentes variétés[30].
En 1899, le zoologiste italien Giovanni Battista Grassi, se basant sur les travaux de Ross (sur les oiseaux), fit de même pour le vecteur chez les humains et prouva que le cycle vital du Plasmodium a besoin du moustique comme étape nécessaire. Grassi, Giuseppe Bastianelli et Amico Bignami décrivent le cycle de développement de Plasmodium falciparum, Plasmodium vivax et Plasmodium malariae chez Anopheles claviger.
L'année suivante, les découvertes de Finlay et Ross sont confirmées par une équipe médicale dirigée par Walter Reed ; et les recommandations sont mises en place par William C. Gorgas lors de la construction du canal de Panama. Les mesures de santé publique ainsi adoptées ont sauvé les vies de milliers d'ouvriers (alors que plusieurs milliers d'autres y étaient morts auparavant) et ont aidé à développer les futures méthodes de lutte contre la maladie.
XXe siècle : à la recherche de traitements
[modifier | modifier le code]Tandis que les connaissances sur la maladie s'accroissent notamment du fait de la pratique de la malariathérapie — un traitement aujourd'hui désuet — la mise au point de médicaments antipaludiques, et l'utilisation d'insecticides pour lutter contre le vecteur des parasites marquent cette période. Ces découvertes déterminent l'OMS à lancer le programme mondial d'éradication de la malaria (Global Malaria Eradication Program) en 1955. Alors que ce programme n'a pas encore atteint son objectif, et tandis qu'une forme latente de parasitose est découverte, la recherche s'oriente vers la mise au point d'un vaccin.
Découvertes
[modifier | modifier le code]
Au début du XXe siècle, avant les antibiotiques, les patients atteints de syphilis sont volontairement « traités » en les infectant avec le paludisme, pour leur donner de la fièvre. Le traitement thérapeutique par le paludisme ou malariathérapie est également l'occasion d'accroître considérablement les connaissances sur la malaria ; il ouvre la voie aux recherches en chimiothérapie et reste pratiqué jusque vers 1950.
En 1922, John William Watson Stephens (en) , identifie le 4e parasite connu du paludisme chez l'humain, P. ovale.
Dès les années 1930, les chercheurs avaient remarqué la moindre sensibilité des populations noires à la malaria. En 1949, Émile Brumpt s'étonnait de ne constater aucun cas de malaria au Libéria et au Gabon, à Lagos ou à Stanleyville alors que s'y trouvaient des vecteurs de P. vivax[31].
En 1949, J.B.S. Haldane suggère que les thalassémiques hétérozygotes seraient plus résistants au paludisme. En novembre, Linus Pauling, Harvey Itano, S. J. Singer et Ibert Wells publient dans le journal Science la première preuve d'une maladie humaine causée par une protéine anormale[32]. En utilisant l'électrophorèse, ils démontrent que les individus atteints de drépanocytose ont une hémoglobine modifiée, et que les hétérozygotes, qui ont à la fois des formes normales et anormales d'hémoglobine, sont plus résistants aux infections de paludisme. C'est aussi ainsi que l'on démontre que les lois de Mendel déterminent les propriétés physiques des protéines, et non pas seulement leur absence ou présence : c'est le début de la génétique moléculaire.
Antipaludiques (antimalariques)
[modifier | modifier le code]
En dépit de qualités exceptionnelles, la quinine, produit d'importation de pays éloignés, disponible en quantité limitée, présentait le désavantage d'occasionner parfois des effets secondaires ; en outre son administration se devait d'être quotidienne : autant d'incitations à adopter et à rechercher des substituts, ce qu'avait tenté de faire en vain William Henry Perkin dès 1856. La Première Guerre mondiale, coupant l'Allemagne de l'Inde et de Java - principaux fournisseurs mondiaux de quinine - incita les Allemands à rechercher des substituts à partir de l'observation d'Ehrlich sur l'action du bleu de méthylène.
Sont ainsi découverts successivement, la plasmoquine (1926), la quinacrine/Sontochin (1930), la rhodoquine (1931) et le certuna (1935). Pour ce faire, la recherche allemande s'appuya sur un modèle animal mis au point en 1926 par Roehl.
En 1926, des chercheurs allemands découvrent les propriétés antipaludiques du pamaquin/plasmoquine/paraquine. La structure de ce premier médicament antipaludique dérivé des aminoquinoloéines n'est toutefois divulguée qu'en 1928. Les chercheurs britanniques, français et russes ont déjà remarqué l'action antipaludique des molécules de la série des amino-8 quinoléines. Ils se mettent à la recherche d'autres composés actifs[33]. En 1930, Ernest Fourneau et son équipe mettent au point à l'Institut Pasteur la rhodoquine[34],[35],[36], efficace à des doses très inférieures à celles de la plasmoquine[37].
En Algérie, les frères Edmond et Étienne Sergent durant toute la première moitié du XXe siècle mettent en place à la demande d'Emile Roux une doctrine posant les bases de la lutte anti-paludique en Afrique du Nord. Ces travaux permettent un recul progressif du paludisme en Algérie et de nombreuses vies sont sauvées.
Dans l'Entre-deux-guerres, il y a deux modèles animaux soutenant la recherche d'antipaludiques de synthèse : l'un basé sur le paludisme simien peu pratique à grande échelle, l'autre plus usité, le paludisme aviaire, recourant surtout au canari impaludé par différents types de plasmodium[38].
Dans les mêmes années 1930, aux laboratoires Elberfield de IG Farben en Allemagne, Hans Andersag et ses collègues synthétisent et testent environ 12 000 composants différents et arrivent à produire la résochine[39], un substitut de la quinine. Elle est liée à la quinine car elle possède un noyau de quinoline. Cette résochine (RÉSOrcinate d'une 4-aminoCHINoline : 7-chloro-4-[[4-(diéthylamino)-1-méthylbutyl]amino]quinoléine) et un composant similaire, la sontonchine (3-méthylresochine) sont synthétisés en 1934 en coopération avec des entreprises américaines, grâce à plus de 2 000 accords entre IG Farben et des compagnies étrangères, comme Standard Oil of New Jersey, DuPont, Alcoa, Dow Chemical, Agfa, Winthrop Chemical Company et d'autres compagnies américaines[40]. Ce médicament est plus tard appelé chloroquine. C'est un inhibiteur de la biocristallisation des pigments et l'un des meilleurs antimicrobiens jamais créés[41]. La quinine comme la chloroquine affecte les parasites de la malaria au début de leur cycle de vie, quand les parasites forment des pigments d'hématine, dérivant de la dégradation de l'hémoglobine.
Le proguanil est découvert en 1944 par Curd, Davey et Rose, chercheurs britanniques d'Imperial Chemical Industries. La pyriméthamine, enfin, est mise au point entre 1950 et 1952 par le laboratoire Burroughs-Wellcome. Associée à la sulfadoxine dans les années 1970, elle compose le Fansidar.
Dans les années 1950 et 1960, les antipaludiques de synthèse, dont le coût de fabrication est très faible, tendent à remplacer la quinine d'extraction, plus chère[42].
Pendant la guerre du Viêt Nam, en réponse à une demande expresse des « Việt Cộng », une étude systématique de plus de 200 plantes médicinales chinoises est entreprise sous la direction de la pharmacologue Tu Youyou et de son groupe de recherche à Pékin en 1972. Le qing hao su (青蒿素), appelé artémisinine en Occident, est extrait à faible température dans un milieu neutre (pH 7) de plantes de qing hao (青蒿) séchées, d'après les instructions de Ge Hong. Celui-ci était le premier, au IVe siècle, à recommander l'utilisation de qing hao pour le traitement de « fièvres intermittentes » dans son Manuel de prescriptions pour urgences médicales. Il recommande de faire tremper les feuilles et les branches de l'armoise pendant une nuit, d'extraire le jus amer et de le boire directement. Actuellement, on utilise des dérivés en combinaisons: l’artéméther en combinaison avec la luméfantrine, l'artésunate-amodiaquine, la dihydroartémésinine-pipéraquine.
Les premières cultures in vitro du parasite à leur phase sanguine sont réalisées en 1976 par Trager et Jensen, ce qui facilite considérablement le développement de nouveaux médicaments[43].
Le DDT
[modifier | modifier le code]Les propriétés insecticides du dichlorodiphényltrichloroéthane (DDT) sont établies, en 1939 par Paul Hermann Müller travaillant à Geigy Pharmaceutical à Bâle en Suisse grâce au pyrethrum fait de pyrèthre de Dalmatie (plante de la famille des chrysanthèmes) écrasé. L'épandage de DDT est une méthode standard de protection contre les insectes. Cependant, en raison de l'impact environnemental du DDT et de la résistance développée par les moustiques, le DDT est de moins en moins utilisé, surtout dans les zones où le paludisme n'est pas endémique (cf. section détaillée : « Les moyens de combattre le moustique ou de s'en protéger »).
En 1948, Paul Müller reçoit le prix Nobel de médecine.
Malaria simienne et humaine
[modifier | modifier le code]Dans les années 1920, des chercheurs américains injectent du sang de singes de différentes espèces à des humains pour déterminer l'éventualité d'une transmission du paludisme du singe à l'humain[44].
En 1932-33, Sinton et Mulligan mettent en évidence la présence de Plasmodium gonderi chez des Cercopithecidae[45]. Jusque dans les années 1960 on n'avait qu'exceptionnellement constaté en Inde l'infection naturelle des singes pourtant déjà utilisés en nombre à des fins de recherche[46].
Pourtant on savait déjà depuis 1932 que P. knowlesi pouvait être transmis à l'humain par le biais de sang simien infecté. La question de la transmissibilité à l'humain du paludisme simien, considérée notamment dans le cadre d'un programme d'éradication, reprit de l’intérêt en 1960 quand fut mise en évidence, fortuitement, la possibilité d'une transmission (via un moustique) de la malaria d'un singe vers un humain[47]. En 1969, la souche Chesson de Plasmodium vivax fut adaptée pour la première fois à un primate non humain[48].
Depuis 2004, P. knowlesi connu pour être responsable du paludisme simien, a été reconnu responsable d’infections humaines qu'il est recommandé de traiter comme P. falciparum.
Parasitose latente
[modifier | modifier le code]Bien que les différentes étapes sanguines et le vecteur du paludisme (l'anophèle) aient été identifiés dès le XIXe siècle, ce n'est qu'en 1980 que la forme latente (cycles exo-érythrocytaires secondaires qui vont entretenir dans le foie la parasitose pendant 3 à 5 ans ou plus pour P. vivax, 2 ou 3 pour P. ovale et pendant la vie entière pour P. malariae) du parasite dans le foie a été observée[49]. La découverte de cette forme latente du parasite explique enfin pourquoi des individus apparaissent guéris du paludisme mais rechutent plusieurs années après que le parasite a disparu de leur sang (cf. section détaillée : « Phase hépatique »).
Développements contemporains et perspectives
[modifier | modifier le code]Pharmacologie
[modifier | modifier le code]
- En 2004, l'équipe du Dr Jonathan Vennerstrom de l'université du Nebraska d'Omaha réussit à synthétiser de l'acide artémisinique pouvant être converti en artémisinine plus efficace (in vitro) que celle produite naturellement. Cette molécule (Arterolane, OZ-277 ou RBx11160) a été utilisée en combinaison avec la piperaquine dans le médicament Synriam.
- En mars 2006, deux équipes internationales[50] montrent l'efficacité de diverses plantes dont le Quassia.
- À la même date, des chercheurs de l'université de Lille I développent une molécule, la ferroquine, en greffant à un endroit précis de la molécule de chloroquine un ferrocène. La ferroquine serait jusqu'à 30 fois plus efficace que la chloroquine. La monothérapie à base de ferroquine ainsi que son association à l’arthénusate ont été testées sur 326 sujets, pour la plupart de jeunes enfants dans des zones impaludées d’Afrique centrale[51]. Trois doses de l’association ont été testées, menant à des guérisons dans 97 à 99 % des cas. La monothérapie a eu un taux de succès de 79 % ce qui est du même ordre d’efficacité que d’autres monothérapies préexistantes.
- En septembre 2006, une équipe française[52] isole un principe antipaludique (la simalikalactone D) de la tisane de Quassia amara utilisée en Guyane contre le paludisme[53].
- En 2008, des biologistes du Georgia Institute of Technology d'Atlanta révèlent que certains composés fongicides naturels de l'algue rouge Callophycus Serratus inhibent l'action du Plasmodium ; bien que le lien entre activité antifongique, antibactérienne[54],[55] et antipaludique ne soit alors pas encore compris[56].
- En 2009 (publication ), des chercheurs de Georgia Institute of Technology d'Atlanta identifient des composés anti-infectieux dits « bromophycolides » très efficaces in vitro contre des mycoses et contre le plasmodium falciparum[57].
- En , GlaxoSmithKline annonce rendre gratuitement accessible à la communauté scientifique une liste de plus de 13 500 molécules — ainsi que leurs structures chimiques — potentiellement actives contre P. falciparum afin de stimuler le développement de nouveaux traitements contre la maladie[58].
- En 2010, des chercheurs de l'école de santé publique Johns Hopkins Bloomberg, Université Johns Hopkins, de Baltimore ont découvert qu'une bactérie appartenant au genre Enterobacter et vivant dans la flore intestinale d’Anopheles gambiae tue Plasmodium falciparum au moyen de radicaux libres. Environ 25 % des anophèles capturés près du Johns Hopkins Malaria Research Institute à Macha (sud de la Zambie) contenaient cette souche bactérienne. L'étude a démontré que la bactérie inhibe la croissance de P. falciparum en culture in vitro d'origine humaine jusqu'à 99 % tout comme elle le fait dans le système digestif des anophèles[59],[60].
- En 2010 et 2011, deux nouvelles classes d'antipaludiques ont été découvertes et sont en cours d'essais cliniques : les spiroindolones et les imidazolepipérazines[61].
- En septembre 2012 est réussie la synthèse de l'artémisine[62], permettant à la production des traitements de ne plus être limitée par celle de l'armoise.
Le prix Nobel de médecine 2015 a été attribué à l'Irlandais William Campbell, au Japonais Satoshi Ōmura et à la Chinoise Tu Youyou pour leurs travaux concernant le traitement des maladies parasitaires dont le paludisme.
Vaccins
[modifier | modifier le code]La conception de vaccins efficaces est rendue très difficile par le fait que la protéine permettant au parasite de s'ancrer aux parois des vaisseaux sanguins de son hôte est codée par un gène var présent à 50-60 exemplaires différents (employés successivement), et que des parties de ces gènes changent de place dans les chromosomes au fil des divisions (une tous les deux jours), créant ainsi de nouveaux variants desdits gènes[63].
Le premier vaccin antimalarique, le SPf66[64], basé sur un peptide synthétique, a été mis au point en janvier 1986 par Manuel Elkin Patarroyo. Son efficacité était toutefois assez faible voire nulle vis-à-vis de P. falciparum.
Actuellement trois types de recherches de deuxième génération sont basées sur les antigènes issus des différents stades du cycle évolutif parasitaire :
- vaccins anti-stade exo-érythrocytaire : ils visent à empêcher le sporozoïte de pénétrer ou de se développer dans les cellules hépatiques ;
- vaccins anti-stade sanguin asexué (antimérozoïte) : ils empêchent les mérozoïtes de pénétrer ou de se développer dans les hématies ;
- vaccins bloquant la transmission : ils induisent des anticorps empêchant la maturation des stades sexués du parasite chez l'anophèle.
Depuis 1992, GlaxoSmithKline Biologicals développe à Rixensart en Belgique un vaccin antimérozoïte dit RTS,S[65]. En décembre 2005, le professeur Pedro L. Alonso de l'université de Barcelone juge les premiers résultats encourageants (efficacité dès la 1re injection dans 30 % des cas, diminution de 50 % des crises graves[66]. Du à 2013, il a subi la phase III des essais cliniques[67],[68] qui a montré une supériorité de RTS, S/AS01 sur les autres adjuvants. Il est préparé à partir de peptides parasitaires de synthèse et de protéines recombinantes ou d'ADN (découvert dans les mitochondries et les apicoplastes de Plasmodium). Sachant que le parasite, pour pénétrer les hématies, prend la forme d'une protéine et est capable de muter une soixantaine de fois pour tromper le système immunitaire, cette piste utilise deux protéines recombinantes qu'elle fusionne :
- une partie de la protéine circumsporozoïtaire (CSP = Circum Sporozoïte Protein) de P. falciparum (RTS) ;
- l'antigène de surface du virus de l'hépatite B (S) ;
- un adjuvant (AS01 ou AS02 resp.) qui est composé de 250 µl d'émulsion d'huile dans l'eau, de 50 µg de saponine QS21 et de 50 µg de (MPL) lipide monophosphoryque immunostimulant A.
RTS, S/AS01 reçoit un avis favorable de l'EMA en juillet 2015. Il est commercialisé sous le nom de Mosquirix et protège aussi contre l'Hépatite B. Un pilote de l'OMS est prévu début 2018 avec le Ghana, le Kenya et le Malawi. La protection qu'il confère diminue avec le temps, chutant à 30 % en trois à quatre ans.
En août 2021, après trois ans d'essais cliniques au Burkina Faso et au Mali sur environ 6 000 enfants de 5 à 17 mois, une étude conclut que combiner une dose de rappel du vaccin « RTS, S » de GSK (juste avant la saison des pluies) à des antipaludiques (sulfadoxine-pyriméthamine ou amodiaquine), dope considérablement l'efficacité de ce vaccin[69]. Selon Brian Greenwood[70], cette synergie vaccin-médicament évite 90 % environ des hospitalisations et décès[71]. Le vaccin « RTS,S/AS01 Mosquirix » est administré en Afrique dès ce qui, selon l'OMS, pourrait sauver entre 40 000 et 80 000 enfants annuellement[72]. Son usage s'adresse aux nourrissons de 6 semaines à 17 mois[73].
En 2023, le vaccin R21/Matrix-M conçu à l'université d'Oxford, testé depuis 2019[74], est validé par l'OMS pour une administration aux enfants à risque de 6 à 16 ans[73]. Ce vaccin est efficace à 77 %[75].
D'autres solutions vaccinales font l'objet de recherche :
- depuis 2002, la Faculté de biologie et de médecine (FBM) de l'Université de Lausanne en Suisse étudie un vaccin antimérozoïte appelé PfCS102/AS02A[76] basé sur une peptide de synthèse circumsporozoïtaire (PfCS = Peptide Circum Sporozoïte Protein) de P. falciparum (PfCS102) renforcée par un adjuvant. Au départ, cet adjuvant fut le Montanide ISA 720 remplacé depuis par l'AS02A de GSK Bio car donnant une meilleure réponse du système immunitaire. Les résultats obtenus sont comparables au RTS, S/AS02A. Il est, depuis 2005, dans le stade de la phase II des essais cliniques ;
- en novembre 2005, l'Institut Pasteur annonçait le début de la phase I des essais cliniques sur l'être humain d'un prototype de vaccin antimérozoïte basé sur les antigènes et appelé MSP3[77]. Pour le concevoir, les chercheurs ont étudié les mécanismes des personnes naturellement immunisées ;
- en 2006, le département de la Défense des États-Unis (DoD) demande à l'Institut de Médecine (IOM) de l'Académie nationale des sciences (NAS) de reprendre le programme de recherche qu'il avait entamé en 1986 visant à mettre au point pour les militaires un vaccin contre P. falciparum[78] ;
- de novembre 2006 à décembre 2007, la faculté de médecine de l’université du Maryland et l'université de Bamako testaient ensemble en phase I des essais cliniques un vaccin FMP2.1/AS02A. Sa substance active est une protéine issue de P. falciparum (FMP2.1) qui est renforcée par l'adjuvant AS02A. Un test effectué à Bandiagara au Mali sur 100 enfants âgés de 1 à 6 ans a démontré que l'accoutumance pharmacodynamique à la substance active était sans danger et que la réponse immunitaire un an après la vaccination restait élevée[79],[80]. Sur cette base, la même équipe est passée à phase II des essais cliniques de mai 2007 à juillet 2009 sur 400 enfants[81] ;
- en janvier 2010, L'University of Central Florida d'Orlando a annoncé un candidat-vaccin oral ou injectable à la fois efficace contre le paludisme et le choléra[82],[83]. Il cible l'immunité systémique et mucosale, via une construction antigénique fusionnant les épitopes de la sous-unité B (CTB) de la toxine cholérique avec des antigènes de la membrane apicale (AMA1) et d'une protéine de surface (MSP1) des mérozoïtes de P. falciparum. Les chloroplastes du tabac et d'une laitue transplastomiques[84] ont été testés comme réacteurs pour produire ces protéines. Selon l'étude, ces dernières, extraites et injectées à des souris, se sont montrées capables de les protéger durant 300 jours contre la pénétration du parasite dans les globules rouges, et contre la toxine cholérique. La réponse immunitaire serait de type Tr1/Th2. Ce procédé a été breveté et pourrait permettre - s'il se montre aussi efficace chez l'humain - de produire un vaccin peu cher et ne nécessitant pas de stockage réfrigéré en cas d'usage oral .
Génétique
[modifier | modifier le code]Les généticiens visent plutôt à combattre le parasite, non chez l'humain, mais chez son vecteur, le moustique.
En 2000, l'équipe du professeur Andrea Crisanti[85] de l'Imperial College London parvient à créer le premier moustique génétiquement modifié. En 2003, elle reconnait que si le gène marqueur persiste pendant une trentaine de générations lors de la fécondation entre moustiques modifiés, celui-ci ne subsiste que sur 4 à 16 générations lors d'une fécondation avec un moustique non modifié[86].
Depuis avril 2001, un consortium international vise le séquençage complet du génome d’Anopheles gambiae. Il est patronné par le Tropical Disease Research (TDR). Ce séquençage a été confié au Genoscope d'Évry et au Celera Genomics d'Alameda[87]. Le but est d'identifier les gènes impliqués dans l’immunité du moustique vis-à-vis des parasites des Plasmodium ou dans ses récepteurs olfactifs et gustatifs avec, à terme, la conception de molécules attractives ou répulsives pour le moustique ainsi que cibler les protéases impliquées dans sa réponse immunitaire[88],[89].
Le , le professeur d'entomologie Michael Riehle annonce avoir réussi à créer avec son équipe à l'université d'Arizona, un Anopheles Stephensi femelle génétiquement modifié capable de détruire les parasites dans son corps et donc incapable de transmettre la maladie. Les chercheurs étudient maintenant le moyen de remplacer, dans la nature, les populations d'anophèles « normales » par celles issues du laboratoire[90], en espérant que ces moustiques ne deviennent pas invasifs en transmettant d'autres maladies ou que le parasite ne contourne pas cette résistance.
Épidémiologie
[modifier | modifier le code]
- Prévalence élevée de la chloriquino-résistance ou multi-résistance
- Chloriquino-résistance présente
- Pas de Plasmodium falciparum ou de chloriquino-résistance
- Pas de paludisme
Dans les années 1990, le paludisme était annuellement la cause de 400 à 900 millions de cas de fièvres, et entre 700 000 et 2,7 millions de morts[93], soit en moyenne un mort toutes les 30 secondes[94]. Malgré les efforts entrepris pour réduire la transmission de la maladie et améliorer son traitement, il y a eu peu d'évolution entre le début des années 1990 et le début des années 2000[95]. La mortalité décroît depuis la fin des années 2000 et est estimée à 1,2 million de personnes en 2010[96], puis entre 473 000 et 789 000 personnes en 2012[97], et environ 600 000 en 2020[98]. La grande majorité des victimes sont des enfants de moins de cinq ans[99],[97], les femmes enceintes étant aussi particulièrement vulnérables car le placenta constitue une cible où les parasites (Plasmodium falciparum) peuvent s'accumuler.
La co-infection avec le VIH n'accroît pas la mortalité, et pose moins de problème que la co-infection paludisme / tuberculose, les deux maladies s'attaquant habituellement à des tranches d'âge différentes : le paludisme est plus fréquent chez les jeunes tandis que la tuberculose atteint davantage les personnes âgées[100]. Cependant, le paludisme et le VIH contribuent à leur propagation mutuelle : le paludisme accroît la charge virale et l'infection du VIH augmente la probabilité d'une infection de paludisme[101].
Le paludisme est endémique dans les zones intertropicales dans les Amériques, dans de nombreux endroits d'Asie, et dans la plupart de l'Afrique. C'est toutefois dans l'Afrique sub-saharienne que l'on trouve 85 à 90 % des morts du paludisme[102]. La distribution géographique de la maladie au sein de grandes régions est complexe, et l'on trouve ainsi des zones paludiques et non paludiques proches l'une de l'autre[103]. Dans les régions sèches, les périodes de paludisme peuvent être prédites sans trop d'erreurs en utilisant les cartes de précipitation[104]. À l'opposé de la dengue, le paludisme est davantage présent dans les campagnes que dans les villes[105]. Par exemple, les villes du Viêt Nam, du Laos et du Cambodge sont pratiquement exemptes de paludisme, mais celui-ci reste présent dans les campagnes[106]. En 2016, d'après l'Organisation mondiale de la santé, aucun cas de paludisme n'a été recensé au Sri Lanka durant trois années consécutives ; c'est donc le deuxième pays du Sud-Est asiatique, après les Maldives, à avoir éradiqué le paludisme[107]. La Chine est devenue le le quarantième territoire ayant éradiqué cette maladie[108]. En Afrique en revanche, le paludisme est présent aussi bien dans les zones rurales qu'urbaines, même si le risque est diminué dans les grandes villes[109]. Les niveaux endémiques mondiaux de la maladie n'ont pas été cartographiés depuis les années 1960. Cependant, le Wellcome Trust britannique finance le Malaria Atlas Project[110] afin de rectifier ceci et d'évaluer le poids de cette maladie à l'avenir.
Finalement, le paludisme est la maladie parasitaire la plus répandue dans le monde. Elle est au 1er rang des priorités de l'OMS tant par ses ravages directs que par ses conséquences socio-économiques dont : une improductivité aboutissant à la sous-alimentation et au sous-développement[111].
Causes
[modifier | modifier le code]Le paludisme est causé par des parasites protozoaires du genre Plasmodium, eux-mêmes transmis par les moustiques femelles du genre Anopheles[98].
Plasmodium, le parasite responsable du paludisme
[modifier | modifier le code]
Le paludisme est causé par un parasite protozoaire du genre Plasmodium (Phylum apicomplexa). Chez les humains, le paludisme est essentiellement causé par P. falciparum (80 % des infections et 90 % des décès) et P. vivax[98],[112]. Trois espèces moins répandues et provoquant moins de symptômes peuvent également infecter l'être humain : P. malariae, P. ovale wallikeri et P. ovale curtisi[98].
Les Plasmodium infectent également les oiseaux, les reptiles, les singes, les chimpanzés et les rongeurs (animaux à sang chaud)[113]. On a rapporté des cas d'infections humaines avec des espèces simiesques du paludisme, dont P. knowlesi, P. inui (en), P. cynomolgi[114], P. simiovale, P. brazilianum, P. schwetzi et P. simium. Cependant, à l'exception de P. knowlesi, ces infections restent limitées et sans importance au regard de la santé publique. Le paludisme aviaire peut tuer les poulets et les dindes, mais cette maladie ne cause pas de dommages économiques notables à l'agriculture[115]. Cependant, depuis qu'il a été introduit par les humains, le paludisme a décimé les espèces endémiques d'oiseaux d'Hawaii, qui avaient évolué, en son absence, sans défense contre celui-ci[116].
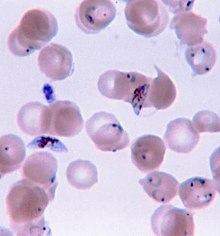
Le Plasmodium se présente sous la forme d'un protozoaire très petit (1 à 2 µm selon les formes). La coloration au May-Grünwald-Giemsa montre qu'il est constitué d'un cytoplasme bleu pâle entourant une vacuole nutritive claire et contenant un noyau rouge et du pigment brun-doré ou noir (hémozoïne).
Le cycle évolutif du Plasmodium est assez complexe et nécessite deux hôtes, un hôte intermédiaire : l'humain et un hôte définitif : la femelle hématophage d'un moustique du genre Anopheles (du grec anôphelês signifiant : inutile). D'un point de vue strictement biologique, le véritable hôte définitif est le moustique (la reproduction sexuée parasitant l'anophèle). L'humain ne serait qu'un hôte intermédiaire dans son cycle réplicatif. Néanmoins, pour des raisons anthropocentriques, on considère que le vecteur n'est pas l'humain mais le moustique et par conséquent que cette zoonose est du type zooanthroponose.
Anophèle, vecteur du paludisme
[modifier | modifier le code]
Interactions durables entre Anophèle et plasmodium
[modifier | modifier le code]Seules les femelles d'anophèles sont hématophages. Les mâles dont les seules activités sont la reproduction de l'espèce et voler de-ci de-là pour se nourrir de sève de plantes et de nectar ne transmettent pas la maladie.
Les femelles anophèles se nourrissent de préférence la nuit, et commencent à chercher leur repas au crépuscule, en continuant la nuit jusqu'à ce qu'elles l'aient trouvé.
En respirant et en transpirant, les humains et animaux émettent du CO2, et leur corps dégage constamment de la chaleur et de l'humidité (transpiration) ainsi qu'un cocktail de substances potentiellement attractives (comme l'acide lactique) présentes dans l'haleine, la sueur ou le sébum[117]. Les moustiques femelles (ainsi que d'autres insectes piqueurs) peuvent détecter certaines de ces émanations corporelles depuis de longues distances (ex. : ±20 m pour le CO2) et sont immédiatement attirés par ces sources. Les moustiques pourraient être plus souvent attirés après ingestion d'alcool[118] ou par les couleurs foncées et plus spécialement le noir (qui engrange aussi la chaleur). Ils se déplacent (maximum 2 km) en utilisant leurs capteurs (chémorécepteurs).
Il y a longtemps que l’on pense que certaines personnes « attirent » plus les moustiques que d'autres, et des chercheurs ont en outre en 2011 confirmé que les anophèles mâles et femelles ne répondent pas aux mêmes stimuli chimiques et odorants[119].
D'un point de vue écologique et évolutionniste[120],[121] ou écoépidémiologique[122], pour mieux se diffuser, ce parasite aurait intérêt à attirer les anophèles femelles vers les humains (ou des animaux) malades du paludisme. Il est maintenant admis que de nombreux parasites peuvent dans une certaine mesure manipuler le comportement de leur hôte[123], et notamment chez des espèces préoccupantes pour la santé publique humaine[124]. Plusieurs études récentes ont montré que, lors des processus de coévolution parasite-hôte, des parasites ont acquis la capacité de modifier l’odeur de leur hôte à leur profit, en attirant des vecteurs[125]. Il a été confirmé en 2004[126] et 2005[127] que les malades de la malaria attirent plus les moustiques que les non-malades (un enfant malade du paludisme attire deux fois plus les anophèles piqueurs qu’un enfant non malade)[127]. Ceci a aussi été démontré en 2013 chez des animaux (oiseaux)[128], mais on ignorait par quel processus.
En 2014, une étude montre que des souris de laboratoire infectées par un plasmodium (Plasmodium chabaudii dans ce cas) ont une odeur corporelle qui change très significativement (tant que la souris reste infectieuse), et qui attire plus les anophèles que celle de souris non infectées[125].
En 2015, une autre étude apporte une probable explication à ce phénomène : en laboratoire, dans les cellules qu’ils infectent, les parasites (Plasmodium falciparum) se montrent capables de synthétiser une odeur terpénique attractive pour les anophèles femelles, grâce à leur apicoplaste (organite héritée - par endosymbiose - d'un organisme végétal, algue[129] ou organisme intermédiaire entre l’algue et la bactérie (cyanobactérie). Cet organite proche des chloroplastes a perdu sa capacité photosynthétique, mais reste capable de métaboliser des terpènes.
C’est ce qu’a montré Audrey R. Odom[130], de l'École de médecine de l'Université de Washington à Saint-Louis[131], avec ses collègues (notamment de l’Université de Yale), dans une étude publiée par la revue MBIO. Une partie de cette équipe avait déjà travaillé sur les apicomplexes[132] et montré la capacité des apicoplastes à biosynthétiser des isoprénoïdes[133]. Une étude précédente n'avait pas détecté de production de terpènes, mais elle était basée sur une faible quantité de plasmodiums[134]. L’équipe de Saint-Louis a eu l’idée de cultiver cette fois une quantité plus importante de plasmodiums, comparable à celle qui est présente dans un organisme infecté. La culture a été faite dans des lots de globules rouges humains infectés, dont les émissions gazeuses ont ensuite été comparées à celles de lots identiques mais non infectés, ainsi qu'au gaz trouvé dans les mêmes sachets de plastique mais vides (témoins). Selon les résultats de cette étude publiés en 2015[135], seuls les sachets recelant des globules infectés contenaient des terpènes[135]. Les auteurs ont montré que pour faire cela (comme certaines plantes), P. falciparum mobilise une voie biochimique dite « plastidial isoprenoid biosynthesis pathway » pour synthétiser deux terpènes (limonène et pinanédiol, qui ont respectivement une odeur citronée et une évoquant le pin) et deux autres molécules (dont le rôle éventuel n’a pas été identifié). Chaque échantillon gazeux provenant d'une culture de cellules sanguines contenant des globules porteurs du parasite contenait au moins l'un de ces deux terpènes[135]. On savait déjà (démontré en 2012) que ces deux terpènes (produits par les fleurs qui produisent le nectar le plus attractif pour les anophèles mâles) attirent les mâles d’anophèles (même à très faible dose)[136].
Des tests complémentaires ont confirmé que les anophèles femelles qui transmettent le paludisme (Anopheles gambiae) sont bien capables de détecter ces terpènes et qu’ils y réagissent, grâce au fait qu’ils contiennent la « machinerie cellulaire nécessaire pour détecter ces composés et y répondre », selon Odom (même si d’autres molécules sont aussi connues pour les attirer[135] ; le CO2 a ainsi été présenté comme un facteur majeur d'attraction[137], mais on a montré (2014) que des souches d’Anopheles gambiae privées du récepteur au CO2, à la chaleur et à l'acide lactique restent parfaitement capables de localiser un hôte humain pour se nourrir de son sang[138], ce qui montre que d’autres molécules sont « pistées » par le moustique et le guident dans son choix d’hôte où effectuer son repas de sang.
Ceci suggère que les humains (ou les animaux) infectés par le paludisme risquent plus d'être piqués par un moustique, et même d’être piqués plus d'une fois, en contribuant à la diffusion de l’épidémie, mais à la suite de cette démonstration in vitro, il reste encore à démontrer in vivo chez l’humain ou l’animal que ces terpènes sont effectivement relargués par la peau ou l’haleine et que, sous cette forme ou sous une forme modifiée, ils attirent effectivement les anophèles, ce que le laboratoire[139] de St Louis souhaite faire rapidement[135].
Ces informations ouvrent des pistes de nouveaux tests diagnostiques non invasifs pour le paludisme, basés par exemple sur l’analyse de l’odeur de la peau, de l’haleine (à la manière d’un alcootest) ou de la sueur. Des pistes nouvelles de lutte contre la diffusion du parasite se dessinent aussi : en manipulant l'odeur perçue par le moustique, il serait peut-être possible de limiter l’attrait des anophèles pour les malades du paludisme, ou au contraire de produire des leurres moléculaires permettant de piéger les femelles d’anophèles avant qu’elles ne piquent[135].
| Nom de la zoonose | Cause | Transmission | Vecteur |
|---|---|---|---|
| Chikungunya | Virus | Le jour La nuit |
femelle Aedes femelle Anopheles funestus |
| Dengue | Virus | Le jour | femelle Aedes |
| Encéphalite japonaise | Virus | La nuit | femelle Culex |
| Fièvre jaune | Virus | Le jour | femelle Aedes |
| Filariose lymphatique | Parasite | La nuit | femelle Anopheles |
| O'nyong-nyong | Virus | La nuit | femelle Anopheles |
| Paludisme | Parasite | La nuit | femelle Anopheles |
Cycle parasitaire
[modifier | modifier le code]Chez l'anophèle
[modifier | modifier le code]Le vecteur du parasite ainsi que son hôte primaire est la femelle d'un moustique du genre Anophèle. Les jeunes moustiques ingèrent le parasite pour la première fois lorsqu'ils se nourrissent du sang (nécessaire à cette femelle pour sa production d'œufs) d'un sujet humain infecté. Une fois ingérés, les gamétocytes de Plasmodium se différencient en gamètes mâles et femelles puis s'unissent pour former un zygote mobile, appelé ookinète, qui pénètre la paroi stomacale du moustique pour devenir un oocyste sphérique, dont le noyau va se diviser à de multiples reprises pour former des sporozoïtes. La durée de cette maturation est étroitement dépendante de la température extérieure. Par exemple pour P. falciparum : pas de maturation en dessous de 18 °C ou au-dessus de 35 °C, elle est maximale vers 24 °C. Quand l'oocyste rompt, il relâche les sporozoïtes qui migrent dans le corps du moustique jusqu'aux glandes salivaires d'où ils peuvent, lors d'un nouveau repas de sang, infecter un nouvel hôte humain, en traversant la peau avec la salive[140],[141].
Cycle du parasite chez l'humain
[modifier | modifier le code]Phase hépatique
[modifier | modifier le code]Mince fuseau de 12 µm / 1 µm, le sporozoïte infectieux injecté à l'humain, lors de cette piqûre par une femelle d'anophèle infectée, circule rapidement (moins d'une demi-heure) dans le sang jusqu'au foie dans lequel il est séquestré en grande partie grâce aux motifs adhésifs de la protéine majoritaire de son enveloppe, la protéine circumsporozoïte ou CSP = Circumsporozoite protein, pour ensuite infecter les hépatocytes. Cette crise pré-érythrocytaire hépatique qui va durer de 7 à 15 jours pour P. falciparum, de 15 jours à 9 mois pour P. vivax, de 15 jours à X mois pour P. ovale et 3 semaines pour P. malariae permettra au parasite de poursuivre son cycle. Les sporozoïtes qui n'atteindront pas le foie seront soit éliminés par les phagocytes, soit incapables de poursuivre leur évolution s'ils atteignent d'autres organes.
Une première transformation arrondit cette forme « cryptozoïte » (du grec κρυπτός / kruptós, « caché ») en un élément uninucléé (avec un seul noyau) appelé trophozoïte qui est l'occasion pour le parasite de se multiplier directement (il en est toujours ainsi pour P. falciparum), par schizogonie, pendant une semaine à quinze jours aboutissant à un énorme schizonte (nom donné au protozoaire lorsqu'il devient actif après la phase d'incubation) de 40 à 80 μm. Ce corps bleu (parce que constitué d'un cytoplasme bleu pâle lorsqu'il est coloré au May-Grünwald-Giemsa) bourgeonne, tout en perdant de sa mobilité, de manière à émettre des vésicules, contenant les jeunes mérozoïtes qui seront transférés dans le sang, initiant ainsi le stade érythrocytaire, c'est-à-dire l'infection des globules rouges.
Cependant, certains mérozoïtes de P. ovale ou P. vivax peuvent rester cachés dans le foie plusieurs années, voire la vie entière pour P. malariae, avant de se réactiver en vagues successives. Il s'agit de cycles exo-érythrocytaires secondaires qui vont entretenir dans le foie la parasitose pendant deux ou trois ans pour P. Ovale, 3 à 5 ans ou plus pour P. Vivax et pendant la vie entière pour P. Malariae. Cette phase du parasite est appelée « phase dormante ». Ces parasites latents intra-hépatiques sont appelés « hypnozoïtes » (du grec ὕπνος / húpnos, « sommeil »).
Phase de transfert
[modifier | modifier le code]Les vésicules sont libérées dans les sinusoïdes hépatiques (vaisseaux capillaires du foie faisant la jonction entre celui-ci et le réseau sanguin) pour rejoindre ensuite la circulation sanguine et y répandre un flot de jeunes mérozoïtes « pré-érythrocytaires » prêts à infecter les globules rouges. Chaque cellule de foie infectée contient environ 100 000 mérozoïtes (chaque schizonte est capable de produire 20 000 mérozoïtes). C'est une véritable technique de « Cheval de Troie » qui est ici utilisée pour passer des cellules hépatiques au sang. L'imagerie in vivo a montré en 2005-2006 chez des rongeurs que les mérozoïtes étaient capables de fabriquer des cellules mortes leur permettant de quitter le foie pour la circulation sanguine en échappant ainsi au système immunitaire). Ils semblent à la fois guider ce « véhicule » et s'y cacher en masquant les signaux biochimiques qui alertent normalement les macrophages. Il y a peut-être là une piste nouvelle pour des médicaments actifs ou un vaccin anti-stade exo-érythrocytaire avant le stade de l'invasion des globules rouges.
Phase sanguine
[modifier | modifier le code]Au début de la longue phase sanguine[142] : les mérozoïtes s'accolent aux globules rouges, les envahissent, s'y développent en trophozoïtes puis s'y divisent (schizontes).
En 2011, une équipe internationale a découvert que parmi les récepteurs de surface du globule rouge permettant l'entrée du parasite, l'un d'eux est indispensable à cette pénétration (confirmé avec toutes les souches testées en ce qui concerne P. falciparum) ; ce récepteur devient de ce fait une cible pour de futures recherches d'un vaccin[143].
En se diffusant, les mérozoïtes font éclater les globules rouges (c'est l'hémolyse).
L'éclatement des schizontes mûrs ou « rosaces » termine le premier cycle schizogonique érythrocytaire en libérant dans le sang, une nouvelle génération de plasmodiums, les mérozoïtes « érythrocytaires » capables de réinfecter d'autres globules rouges.
Une succession régulière de cycles semblables va suivre, qui seront progressivement remplacés (les défenses immunitaires s'organisant) par des cycles érythrocytaires gamogoniques préparant les formes sexuées. Les trophozoïtes arrêtent de se diviser et modifient leur rapport nucléoplasmatique. Ces formes de trophozoïtes avec un noyau volumineux et un cytoplasme densifié sont des gamétocytes mâles et femelles, qui vont demeurer en attente dans le sang.
Les parasites lors de cette phase n'ont aucune chance de survie dans l'être humain : ils restent vivants une vingtaine de jours puis disparaissent. Ils ne pourront poursuivre leur évolution que chez le moustique. À ce moment si un anophèle femelle pique une personne malade, il absorbe des gamétocytes contenus dans le sang, et un nouveau cycle, sexué cette fois, débute dans le moustique. Les sporozoïtes produits par cette reproduction passent dans la salive du moustique, qui peut infecter un nouvel hôte, et ainsi de suite…
Physiopathologie
[modifier | modifier le code]Manifestations cliniques
[modifier | modifier le code]Les hématozoaires inoculés par le moustique se localisent et se multiplient d'abord dans le foie. Cette phase définit une période d'incubation minimale, sans aucun symptôme.
Les manifestations cliniques du paludisme apparaissent au début de la phase sanguine, lorsque la parasitémie dépasse un seuil, variable selon les individus[144]. Cette multiplication asexuée des plasmodiums à l'intérieur des hématies fait du paludisme, au sens propre, une maladie parasitaire des globules rouges.
La lyse des hématies parasitées (éclatement des schizontes mûrs ou rosaces) libère de nouveaux parasites (mérozoïtes) qui contaminent à leur tour d'autres hématies. Cette destruction entraine aussi une libération des déchets du métabolisme plasmodial (pigments et débris cellulaires du globule rouge, ou hémozoïne), ces substances pyrogènes perturbent le fonctionnement de l'hypothalamus (production de cytokine comme le TNFα) et causent de fortes fièvres[145].
Les premiers cycles sont d'abord asynchrones (paludisme de primo-invasion, avec fièvre continue ou anarchique), puis ils se synchronisent selon un rythme périodique, en fonction de l'espèce de Plasmodium. Le temps qui s'écoule entre la pénétration d'un parasite dans un globule rouge et l'éclatement de celui-ci est assez constant et atteint chez l'être humain 48 heures pour P. vivax, P. ovale et P. falciparum (fièvres tierces), 72 heures pour P. malariae (fièvre quarte) ; et pour P. knowlesi, la dernière espèce confirmée chez l'Homme, 24 heures seulement[146].
En cas de parasitisme intense, la destruction des globules rouges est telle qu'il apparait une anémie hémolytique et un ictère. L'organisme réagit par une hyperplasie (production accrue) des macrophages, ce qui explique l'augmentation de taille du foie (hépatomégalie) et de la rate (splénomégalie)[144].
P. falciparum se distingue des autres espèces de Plasmodium en ayant la capacité d'effectuer sa phase sanguine au niveau des capillaires viscéraux, notamment du tissu cérébral. Il peut se former alors des « rosettes » (amas d'hématies saines et parasitées), formations qui adhèrent aux parois des capillaires. Cette situation peut s'accompagner d'une hypoxie secondaire , de perturbations métaboliques et hydro-électrolytique, de lésion vasculaires (parois des petites vaisseaux) et tissulaires[144].
Non traité, le paludisme par P. falciparum présente un risque vital immédiat (risque de syndrome de défaillance multiviscérale, par exemple)[144]. Les différents paludismes sont susceptibles d'évoluer vers des formes chroniques (formes historiques), avec détérioration progressive de l'état général pouvant aboutir à la cachexie[147].
Immunité
[modifier | modifier le code]Après plusieurs années d'infections répétées, l'hôte du Plasmodium peut acquérir une immunité, appelée prémunition (symptômes atténués d'une maladie qui protège contre une infection ultérieure de type sévère). On constate une grande variabilité des réponses à l'infection palustre entre des individus vivant dans les mêmes zones d'endémie. Dans des régions où la transmission est forte, une grande proportion des enfants sont souvent porteur de parasites de P. falciparum sans déclarer aucun symptôme ; c'est l'immunité clinique. Avec l'âge et les contacts successifs être humain/parasite s'installe peu à peu cette prémunition, qui fait appel à des mécanismes de résistance à l'infection parmi lesquels les protéines « interférons » métabolisées et excrétées, entre autres, par le foie jouent un rôle majeur dans l'immunité anti-parasite. On parlera, alors, de tolérance à l'infection ou d'immunité anti-parasite. Une hypothèse est que le Plasmodium a besoin de fer pour se développer ; le déficit en fer dû à une première infection apporterait une protection relative et éviterait une « superinfection »[148].
On dit souvent que cette immunité n'est pas stérilisante car il n'a jamais été démontré de façon formelle de disparition totale des parasites de P. falciparum en l'absence de traitement. On dit aussi que cette immunité est labile car la prémunition disparait en l'absence de contacts fréquents entre l'être humain et le parasite (elle disparait après 12 à 24 mois si le sujet quitte la zone d'endémie) ainsi que chez la femme enceinte.
Par ailleurs, l'immunité dirigée contre P. falciparum est fortement spécifique de la ou des souches[149] parasitaires présentes.
Ces particularités de la réponse immunitaire contre le paludisme sont à l'origine des difficultés pour élaborer un vaccin.
Facteurs génétiques
[modifier | modifier le code]Des facteurs génétiques peuvent protéger contre le paludisme (voir : avantage hétérozygote). La majeure partie de ceux qui ont été décrits sont associés aux globules rouges. En voici quelques exemples :

- la drépanocytose (du grec drepanos, « faucille » au regard de la forme allongée qu'ont un certain nombre d'hématies -ou globules rouges) aussi appelée hémoglobinose S, sicklémie, ou anémie falciforme : une modification dans la chaîne ß de l'hémoglobine entraîne une déformation des globules rouges, ce qui produit des hétérozygotes qui protègent mieux contre le paludisme. Les hématies sont déformées et l'hémoglobine cristallise, ce qui empêche le parasite d'entrer dans l'hématie. Ce changement entraîne cependant une mauvaise oxygénation des organes (les hématies allongées ne peuvent passer dans les fins capillaires ni la barrière que constitue le filtre de la rate où elles sont détruites) et, donc, de sévères complications, allant jusqu'au décès pour les sujets homozygotes (HbS/HbS). La prévalence de la drépanocytose (HbA/HbS) est élevée dans les populations africaines soumises à une forte pression du paludisme en raison de la résistance qu'elle procure contre les accès graves de la maladie ;
- la thalassémie ou anémie héréditaire : le sujet est porteur du gène SS entraînant une modification des taux de synthèse des chaînes de globines avec pour conséquence une mauvaise circulation du sang et une fatigue constante ;
- le déficit génétique en G6PD (Glucose-6-phosphate déshydrogénase) appelé aussi favisme, qui est une enzyme antioxydante protégeant normalement contre les effets du stress oxydatif dans les globules rouges, donne une protection accrue contre le paludisme grave ;
- le HLA-B53 est associée à un faible risque de paludisme grave. Cette molécule CMH (complexe majeur d'histocompatibilité) de classe I présente dans le foie est un antigène des lymphocytes T (car situées dans le thymus) contre le stade sporozoïte. Cet antigène, encodé par IL4 (Interleukin-4), produit par les cellules T (thymus), favorise la prolifération et la différenciation de la production d'anticorps-cellules B. Une étude des Peuls du Burkina Faso, qui ont moins de deux attaques de paludisme avec des niveaux plus élevés d'anticorps antipaludiques que les groupes ethniques voisins, a constaté que l'allèle IL4-524 T était associé à des niveaux élevés d'anticorps contre le paludisme, ce qui soulève la possibilité que ce pourrait être un facteur d'augmentation de la résistance au paludisme ;
- dans la lutte naturelle contre P. vivax en Afrique, le processus de sélection a fait disparaître du patrimoine génétique un récepteur membranaire des érythrocytes, la glycoprotéine DARC (Duffy Antigen Receptor for Chemokines), c'est la cible d'entrée de P. vivax. Ainsi les sujets négatifs du groupe sanguin Duffy, en abrégé FY (-) ne peuvent être contaminés par P. vivax[150]. Ceci explique l'absence de P. vivax dans la population ouest-africaine exclusivement ou très majoritairement du groupe sanguin « Duffy-négatif ». Cependant, cette immunité naturelle pourrait être remise en question, P. vivax ayant réussi à s'adapter à Madagascar chez des sujets Duffy-négatifs, à la suite du brassage génétique entre populations africaine et asiatique[151]. Ce qui montrerait l'existence de cibles secondaires du parasite qui restent à déterminer[152].
D'autres facteurs génétiques existent, dont certains sont impliqués dans le contrôle de la réponse immunitaire[153].
Clinique
[modifier | modifier le code]Le paludisme se manifeste par des accès de fièvre ou « accès palustres ». Classiquement, il est habituel de décrire l'accès de primo-invasion survenant pour la première fois chez un patient « naïf » (n'ayant plus d'immunité contre le paludisme, ou n'ayant pas rencontré le parasite auparavant), et les accès palustres récurrents survenant chez les sujets déjà infectés par le Plasmodium.
En pratique moderne, on distingue les accès simples et les formes graves. Les accès simples sont susceptibles de se transformer en forme grave (surtout ceux à P. falciparum), non diagnostiqués ou non traités, ils peuvent aussi évoluer en formes chroniques. Aussi, la suspicion d'un accès palustre est considérée comme une urgence diagnostique et thérapeutique[154].
Accès palustre simple
[modifier | modifier le code]L'incubation est de 7 jours minimum jusqu'à 3 mois, selon les types de Plasmodium.
Paludisme de primo-invasion
[modifier | modifier le code]La primo-invasion par des Plasmodium autres que falciparum peut être non ou peu symptomatique, passant inaperçue. Sinon, le premier accès palustre est commun à toutes les formes de Plasmodium. Il survient chez le patient non immun : adulte ayant perdu son immunité en résidant dans une zone non-endémique, ou voyageur arrivant en zone endémique, ou enfant né et atteint pour la première fois en zone endémique.
La fièvre est le signe majeur dans 90 % des cas, elle est progressivement croissante jusqu'à plus de 40 °C. Elle s'accompagne d'un syndrome pseudo-grippal (céphalées, douleurs musculaires ou articulaires) et de troubles digestifs (nausées, vomissements, diarrhées, etc.). Chez l'enfant, les signes digestifs peuvent être dominants (tableau de gastro-entérite fébrile, etc.).
Cette fièvre est continue ou anarchique (pas de périodicité), car les cycles érythrocytaires ne sont pas encore synchronisés (cycles asynchrones)[155].
Accès récurrents
[modifier | modifier le code]La « crise de paludisme » est caractérisée par des accès fébriles intermittents. Classiquement, chaque accès comporte 3 phases[155] :
- Phase de froid : frissons et tremblements intenses par sensation de froid extrême, alors que la température s'élève, durant environ une heure ;
- Phase de chaleur : fièvre en plateau à 40-41 °C, durant 3 à 4 heures ;
- Phase de sueurs abondantes : avec chute brutale de la fièvre en 2 à 4 heures.
Ces accès se répètent régulièrement, en fonction des cycles érythrocytaires. Classiquement, on distingue la fièvre tierce (c'est-à-dire survenant tous les deux jours) due à Plasmodium vivax et Plasmodium ovale (fièvre tierce bénigne) et Plasmodium falciparum (fièvre tierce maligne) de la fièvre quarte (c'est-à-dire survenant tous les 3 jours) due à Plasmodium malariae (le terme « malaria » désignait spécifiquement la fièvre quarte).
En absence ou insuffisance de traitement, ces accès palustres peuvent se répéter pendant des mois voire des années, avec P. ovale, P. vivax et surtout avec P. malariae, sauf s'ils sont correctement traités et en l'absence de réinfestation (cas du paludisme d'importation, en général).
Avec P. falciparum, l'évolution est plus courte, mais avec des risques élevés de formes létales.
| |||||||||||||||||||||||||||||||||||
| * Les temps d'incubation peuvent être prolongés de plusieurs semaines à plusieurs mois, en cas d'insuffisance de prophylaxie antipalustre |
P. ovale et P. vivax sont très proches et ont été longtemps confondus[157].
Il existe des infections mixtes par deux espèces de Plasmodium dans environ 3 à 4 % des cas. Par exemple une co-infection par P. ovale et P. vivax réalise une superposition de cycles de deux populations de parasites, se manifestant par des accès palustres journaliers ou malaria tertiana quotidiana[156]. Elle était aussi appelée fièvre double tierce[158].
D'où l'existence de nombreuses variantes à dénominations historiques telles que : fièvre demi-tierce (accès quotidiens alternativement faibles et intenses), fièvre double quarte (accès deux jours consécutifs séparés par un jour sans). Les fièvres pseudo-palustres sont des fièvres intermittentes dues à d'autres causes que le paludisme[159].
Accès palustres graves
[modifier | modifier le code]Le paludisme grave est dû très majoritairement à P. falciparum et survient généralement 6 à 14 jours après l'infection[160]. Il peut apparaître d'emblée, ou après un traitement inadapté ou tardif[144].
Au XXIe siècle, il se définit par des critères cliniques et biologiques, internationaux (OMS)[161] ou nationaux, régulièrement révisés. En France 2017, les principaux critères d'un paludisme grave d'importation de l'adulte, sont[144] :
- défaillance neurologique (de l'obnubilation au coma) ;
- ictère clinique ou à bilirubinémie élevée ;
- hyperparasitémie supérieure à 4 % ;
- insuffisance rénale (créatininémie ou urémie élevée).
D'autres critères, moins fréquents mais indicateurs de gravité, sont les défaillances respiratoire et cardiocirculatoire et les états biologiques d'acidose et d'hyperlactatémie[144].
Non traité, le paludisme sévère peut progresser rapidement et entrainer le coma et la mort en quelques jours voire quelques heures[161], surtout chez les jeunes enfants et les femmes enceintes qui sont particulièrement vulnérables. D'où l'intérêt d'un diagnostic d'urgence sans retard de traitement. Dans les cas les plus graves, le taux de mortalité peut dépasser 20 %, même avec un traitement correct sans trop de retard[162].
Des formes graves à P. vivax peuvent se voir, notamment en Asie du Sud-Est, les principales complications sont alors respiratoires. Le paludisme à P. knowlesi se présente le plus souvent comme un accès simple, mais il peut évoluer sous une forme grave (mais sans atteinte cérébrale)[144].
Un infarctus de la rate, ou une rupture de rate peut se voir avec toute espèce de Plasmodium, plus souvent P. falciparum et P. vivax[144].
Neuropaludisme
[modifier | modifier le code]Il s'agit d'un accès palustre grave dominé par des manifestations neurologiques, le neuropaludisme étant lié à l'atteinte des capillaires du cerveau. C'est la cerebral malaria des anglo-saxons, et historiquement chez les francophones l'accès pernicieux[158].
Vers la fin du XXe siècle, les experts de l'OMS ont élargi la notion d'accès palustre grave, à d'autres manifestations autres que neurologiques, pour des raisons pragmatiques (même gravité du pronostic, même urgence du même traitement)[158]. Aussi au XXIe siècle, les termes d'accès ou de forme grave (français), ou de severe malaria (anglais) sont plus souvent utilisés que neuropaludisme ou cerebral malaria, plus restrictifs.
L'accès pernicieux survient progressivement ou brutalement. Il associe fièvre et troubles de la conscience. Des convulsions sont localisées ou généralisées à l'ensemble du corps, surtout chez l'enfant[158], et dans seulement 50 % des cas chez les autres adultes. Cela est dû à un mauvais fonctionnement du foie et à une consommation exagérée de sucre par le parasite. Les femmes enceintes sont particulièrement prédisposées à l'hypoglycémie et à la surproduction d'acide lactique entrainant une augmentation de l'acidité du sang.
Les autres signes neurologiques sont variables dans le temps et la localisation. Ils peuvent s'accompagner d'une anémie, d'une insuffisance hépatique, et d'une insuffisance rénale fonctionnelle et transitoire, ou d'une insuffisance rénale aiguë plus grave[158].
Un œdème pulmonaire est une complication rare mais grave, de très mauvais pronostic[158]. Il est mal expliqué, avec un taux de mortalité dépassant 80 %.
Fièvre bilieuse hémoglobinurique
[modifier | modifier le code]Il s'agit d'une complication historique, surtout observée entre 1910 et 1940, et devenue rarissime vers la fin du XXe siècle[158]. Il s'agissait d'un syndrome survenant chez des européens expatriés en zone endémique tropicale, ayant des antécédents d'accès à Plasmodium falciparum, et prenant irrégulièrement de la quinine[144].
Elle est d'origine immuno-allergique liée au médicament, avec hémolyse intravasculaire massive ( éclatement des globules rouges à l'intérieur des vaisseaux)[144].
Le début est brutal, survenant dans les heures qui suivent la prise du médicament, avec fièvre et lombalgies, ictère et chute tensionnelle. L'anémie hémolytique entraîne une hémoglobinurie (présence d'hémoglobine dans les urines, leur donnant une couleur foncée, blackwater fever pour les Anglais, ou urines rouge porto pour les Français)[158]. L'évolution peut se faire vers une insuffisance rénale aiguë par destruction des tubules rénaux (nécrose tubulaire aiguë).
La parasitémie est faible ou nulle, ce qui distingue ce syndrome d'un accès pernicieux[158].
Cette fièvre bilieuse hémoglobinurique a pratiquement disparu avec le remplacement de la quinine par des antipaludéens de synthèse tels que les amino-4-quinoléines (comme la chloroquine)[158]. Cependant des cas ont été rapportés avec des médicaments chimiquement proches de la quinine, comme l'halofantrine ou la méfloquine. Ces trois médicaments sont formellement contre-indiqués chez les sujets sensibles[144].
Diagnostic
[modifier | modifier le code]Le diagnostic du paludisme est la démarche de raisonnement qui permet d'évoquer et de suspecter le paludisme par l'interrogatoire et l'examen du patient (diagnostic clinique) et de le confirmer par des examens de laboratoire (diagnostic biologique).
Le diagnostic du paludisme est une urgence : c'est un diagnostic à envisager en premier, en raison de sa grande fréquence et d'un risque mortel d'évolution rapide vers une forme grave.
Formes chroniques
[modifier | modifier le code]Les complications aiguës et graves ne concernent en général que Plasmodium falciparum, mais celui-ci n'évolue pas en formes chroniques.
Les formes subaigues et chroniques de paludisme s'observent lors d'infections à d'autres plasmodium : P. vivax, P. ovale et surtout P.malariae. La maladie peut réapparaitre plusieurs mois ou années après l'exposition, en raison de la présence latente de parasites dans le foie. Ainsi, on ne peut pas dire qu'un sujet est guéri du paludisme simplement en observant la disparition des parasites du flux sanguin. La période d'incubation la plus longue rapportée pour P. vivax est de 30 ans[161]. Environ un cas de paludisme P. vivax sur cinq dans les zones tempérées implique l'hibernation par les hypnozoites (les rechutes commencent l'année après la piqûre du moustique)[163].
Paludisme viscéral évolutif
[modifier | modifier le code]Autrefois appelée cachexie palustre, ce paludisme s'observe chez des enfants de 2 à 5 ans en zone d'endémie, chez des sujets expatriés en zone d'endémie sous traitement insuffisant, et chez les migrants ne vivant plus en zone d'endémie.
Il associe une altération progressive de l'état général, avec une fièvre intermittente modérée (parfois absente), une anémie chronique avec cytopénie, une splénomégalie modérée (parfois importante). La parasitémie est très faible, voire indétectable[144].
Splénomégalie palustre hyper-immune
[modifier | modifier le code]Autrefois confondue dans un ensemble dit « splénomégalies tropicales »[164], ce paludisme chronique correspond à une réponse immunologique anormale. Plutôt rare, il se rencontre chez quelques individus qui vivent dans une zone où la malaria est endémique.
Il se distingue du paludisme viscéral évolutif par une splénomégalie importante et une hépatomégalie, l'élévation d'un certain type d'immunoglobulines dans le sang (IgM, anticorps anti-palustres) et du nombre de lymphocytes à l'intérieur des sinusoïdes hépatiques. La parasitémie est le plus souvent indétectable[144].
La biopsie du foie et l'examen au microscope optique permettent de porter le diagnostic. L'évolution très lente peut être défavorable par rupture de rate, surinfection, ou apparition d'un syndrome lymphoprolifératif malin[164].
Néphrite quartane
[modifier | modifier le code]Il s'agit d'une complication rénale grave par infection chronique à Plasmodium malariae (responsable de la fièvre quarte, d'où son nom). Elle survient le plus souvent chez l'enfant en zone endémique, après plusieurs années d'évolution.
Le tableau est celui d'un syndrome néphrotique, par dépôt de complexes immunitaires (associations anticorps-antigène) au niveau des glomérules rénaux.
La biopsie rénale permet d'identifier la lésion. Cet examen met en évidence des dépôts de complément (éléments intervenant dans le système immunitaire) et d'immunoglobulines (variété de protéines jouant le rôle d'anticorps). Le laboratoire détecte chez l'enfant des antigènes de Plasmodium malariae.
L'évolution peut se faire plus ou moins rapidement vers une insuffisance rénale chronique, malgré le traitement (antipaludéens et corticoïdes)[165].
Formes selon le terrain
[modifier | modifier le code]Femmes enceintes
[modifier | modifier le code]La grossesse avec infection du placenta par le Plasmodium est plus à risque de complications. En zone endémique, la grossesse entraîne une diminution de l'immunité antipalustre, tandis que les lésions placentaires provoquent une baisse de la circulation foeto-maternelle[166].
Chez la mère, les accès palustres sont plus fréquents et plus graves (risque d'avortement ou d'accouchement prématuré), et chez l'enfant : mortalité périnatale, anémie, petit poids de naissance.
En 2018, près de 11 millions de femmes enceintes ont été exposées au risque de paludisme (en zones d'endémie modérée à forte) en Afrique subsaharienne, avec 872 000 nouveau-nés de faible poids de naissance. L'Afrique de l'Ouest est la région où l'on trouve la plus forte prévalence des faibles poids de naissance, liés au paludisme durant la grossesse[167].
La fréquence et la gravité des infections en zone endémique dépendent du niveau de transmission palustre. Dans les zones de faible endémie instable comme l'Inde, ou la région Asie du Sud-Est Pacifique, le risque de formes graves chez la femme enceinte est trois fois supérieur à celui des femmes non-enceintes. Dans ces régions, plus de 23 % de la mortalité maternelle est due au paludisme[168].
Dans les régions de forte endémie stable comme l'Afrique subsaharienne, la plupart des formes sévères surviennent lors de la première grossesse ou du premier accouchement (femme primipare) alors que les femmes ayant déjà eu au moins une grossesse présentent moins de troubles, même avec une charge parasitaire élevée. Ce phénomène s'expliquerait par l'acquisition d'une immunité placentaire spécifique par accumulation sélective de P. falciparum dans le placenta[168].
Le passage transplacentaire du Plasmodium de la mère au fœtus est relativement fréquent, mais il se manifeste rarement comme une « maladie », à savoir le paludisme congénital qui survient entre les premiers jours et le premier mois après la naissance. Son incidence exacte est discutée : il serait très rare en zone d'hyperendémie (moins de 3 pour mille naissances de mères infectées) mais plus commun ailleurs[165],[169].
Enfants
[modifier | modifier le code]En zone endémique
[modifier | modifier le code]Les enfants de moins de 5 ans représentent le groupe le plus affecté par le paludisme. En 2018, l'OMS estime à 24 millions le nombre d'enfants infectés par P. falciparum en Afrique subsaharienne, dont 1,8 million souffrant d'anémie sévère, et à 272 000 le nombre de décès, soit 67 % de la mortalité mondiale du paludisme[167].
Cliniquement, les accès simples de paludisme chez l'enfant se présentent sous la forme de troubles digestifs et respiratoires, dont la gravité dépend du type de Plasmodium et de l'état génétique, nutritionnel et immunitaire de l'enfant[170],[171].
Les formes graves, liées à P. falciparum avec parasitémie à plus de 4 %, peuvent combiner un neuropaludisme, une détresse respiratoire, une anémie sévère, une hypoglycémie, et des surinfections bactériennes ; et moins souvent une insuffisance rénale par rapport à l'adulte[170],[171].
Le neuropaludisme de l'enfant se manifeste le plus souvent par des convulsions, une posture anormale en extension (opisthotonos), pouvant se compliquer d'une hypertension intracranienne évoluant vers un coma avec rétinopathie particulière au paludisme, ce qui permet de distinguer le coma palustre des autres comas[170].
La plupart des enfants sortent du coma en 48 heures sans séquelles, mais 20 % en meurent, et 10 % gardent des séquelles neurologiques ou des retards cognitifs[170].
Pays développés
[modifier | modifier le code]Il s'agit d'un paludisme d'importation. En France, pays européen le plus concerné, les enfants représentent 15 % du total des cas notifiés, soit près de mille enfants par an, dont 10 % sont des nourrissons. Plus de 80 % de ces cas infantiles sont dus à P. falciparum[172].
Les nourrissons atteints sont le plus souvent des migrants de deuxième génération, retournés en vacances au pays d'origine de leurs parents, essentiellement en Afrique subsaharienne. L'accès palustre chez le nourrisson est plus grave que celui de l'enfant. Dans les années 2000-2009, l'absence de mortalité chez l'enfant en France indique probablement une prise en charge adaptée dans la grande majorité des cas[172].
En 2014, les États-Unis ont eu 1513 cas notifiés de paludisme d'importation, dont 55 cas de paludisme d'importation chez les enfants de moins de 5 ans (1 cas de paludisme congénital) et 241 cas chez les moins de 18 ans. 85 % des cas infantiles revenaient d'un voyage en Afrique[173].
Paludisme transfusionnel
[modifier | modifier le code]Les Plasmodiums, résistants à une température de 4 °C pendant plusieurs jours, sont susceptibles d'être transmis par transfusion sanguine de sang conservé et a fortiori de sang frais[174].
Cliniquement, le paludisme transfusionnel ressemble à un paludisme de primo-invasion, mais d'incubation plus longue pour toutes les espèces de Plasmodium, P. falciparum et P. malariae sont le plus souvent mis en cause (respectivement 45 et 30 % en pays non endémiques)[175].
Monde
[modifier | modifier le code]En zone d'endémie, le paludisme transfusionnel est fréquent mais bénin en raison de la semi-immunité des receveurs à qui, en outre, il est parfois proposé un traitement antipalustre[176].
La plus forte prévalence de paludisme chez les donneurs de sang s'observe en Afrique. En utilisant les techniques moléculaires : elle serait de l'ordre de 36 % en Afrique, alors qu'elle est de 4 % en Asie, de 2 % aux Amériques, et de 1 % en Europe[177].
Les critères d'hémovigilance du paludisme sont proposés par l'OMS, et adaptés par chaque pays selon des recommandations nationales. Quelques pays, comme les États-Unis, se basent sur un questionnaire pour trier les donneurs de sang potentiellement infectés. D'autres comme la France, le Royaume-Uni ou l'Australie, utilisent en sus des tests sérologiques sur la base de ce questionnaire[177].
Dans les années 1970, en pays non endémiques, deux « épidémies transfusionnelles » notables de paludisme sont survenues dans des pays non endémiques, aux États-Unis par des donneurs vétérans du Viêt Nam, et en 1971 en Espagne : 54 cas de paludisme transfusionnel par P. vivax, liés à une seule banque du sang de Barcelone[175].
France
[modifier | modifier le code]En France métropolitaine (centres de transfusion de Marseille et de Nice), dans les années 1960-1970, on constatait une recrudescence d'une telle transmission, liée à une insuffisance de tri de sélection des donneurs de sang[178]. Au début du XXIe siècle, ce risque est jugé faible, prévenu par l'exclusion des donneurs après un séjour récent en pays endémique (délai de moins de 6 mois, selon les critères européens[175]) et par des tests biologiques (sérologie palustre)[179].
Plus précisément en France 2019, les candidats au don considérés à risque sont : 1) les personnes présentant un antécédent de paludisme, 2) les personnes présentant une fièvre non diagnostiquée évocatrice d’un accès palustre dans les 4 mois suivant un retour de zone d’endémie, 3) les personnes ayant effectué un séjour en région à risque, et 4) les personnes natives ou ayant résidé plus de 6 mois consécutifs dans une région à risque. Les donneurs à risque sont ajournés provisoirement pour le don de sang ; la période d’éviction est de 4 mois ou de 3 ans selon les circonstances[180].
Les produits sanguins le plus à risque sont les concentrés de globules rouges, alors que le plasma, qui ne contient pas d’hématies, est considéré à risque minime. Les donneurs asymptomatiques dits immuno-silencieux (absence d’anticorps chez certains porteurs chroniques de parasites) représentent un risque résiduel. En France 2019, la probabilité d'un paludisme posttransfusionnel est de 0,2 à 0,5 cas par million de transfusions, contre 1 à la fin des années 1990. Entre 2000 et 2019, 4 cas de paludisme post-transfusionnel ont été rapportés en France, tous liés à des dons de sang issus d’une personne originaire d’une zone d’endémie. Dans trois de ces cas, l’espèce en cause a été P. falciparum et les receveurs contaminés sont décédés[180].
Paludisme d'inoculation
[modifier | modifier le code]Il peut s'agir d'un paludisme par accident d'exposition au sang, lors de piqûre chez personnel soignant, ou d'échange de seringues souillées entre toxicomanes[181].
L'inoculation peut être volontaire ou « contrôlée ». Historiquement, l'inoculation de P. vivax ou de P. malariae a été utilisée comme moyen thérapeutique contre la neurosyphilis dans la premier tiers du XXe siècle[182].
À la fin du XXe siècle, l'inoculation de P. falciparum est utilisée aux États-Unis chez des volontaires, lors d'essais de vaccination ou d'études de souches résistantes aux antipaludéens[174].
En 2018, l'inoculation de Plasmodium dite Controlled Human Malaria Infection chez des sujets volontaires est un moyen de recherche expérimentales de nouveaux médicaments ou vaccins contre le paludisme[182].
Traitements
[modifier | modifier le code]Dans les zones endémiques, les traitements sont souvent peu satisfaisants et le taux de mortalité global pour tous les cas de paludisme peut atteindre un sur dix[183]. L'utilisation massive de thérapies dépassées[184], de faux médicaments et la mauvaise anamnèse des symptômes sont responsables du mauvais bilan clinique.
Anciens traitements
[modifier | modifier le code]L'endoparasite peut être combattu par différentes molécules soit en traitements curatifs soit en prophylaxie. Ces différentes thérapies sont plus ou moins efficaces suivant les régions et les taux de résistances acquis car, tout comme le DDT (insecticide le plus utilisé dans les années 1960), les médicaments efficaces à la fin du XXe siècle, comme la chloroquine, ne le sont plus dans les années 2020.
Pourtant, ces formulations obsolètes sont encore massivement utilisées dans les pays touchés[185]. Faisant partie du tiers monde, ils n'ont pas les moyens de migrer leur protocole de soins vers un outil plus onéreux comme l'utilisation des ACT (Artemisinin-based combination therapy). Pendant longtemps, les traitements ont fait appel à la chloroquine, la quinine et la SP (sulfadoxine-pyriméthamine) et dans une moindre mesure la méfloquine, l'amodiaquine et la doxycycline.
Ces molécules furent des armes très efficaces pour lutter contre les parasites du paludisme mais leur prescription sans contrôle a favorisé l'émergence de souches résistantes. Selon l'Organisation mondiale de la santé (OMS), un traitement est efficace si le taux d'échec est inférieur à 5 % ; s'il dépasse 25 %, il faut changer de protocole.
La chloroquine a longtemps été administrée en priorité. En se nourrissant de l'hémoglobine, le parasite la divise en acides aminés, ce qui libère les molécules d'hème contenues dans l'hémoglobine, toxiques pour le parasite lui-même, qu'il transforme et stocke dans sa vacuole digestive sous forme de cristaux inertes. La chloroquine pénètre dans la cellule infectée et stoppe la transformation protectrice de l'hème en cristaux inertes, faisant s'accumuler ce fer toxique. Le parasite est ainsi tué par ses propres déchets.
C'était un médicament qui présentait de nombreux avantages, notamment son faible coût et l'absence d'effets secondaires. Dans les années 2020, les soins à base de chloroquine échouent à plus de 25 % dans les pays d'Afrique subsaharienne touchés par le paludisme. Or, ils sont toujours employés.
Cette résistance est due à l'allèle mutant PfCRT (Plasmodium falciparum Chloroquine Resistance Transporter) K76T[186]. Cette mutation draine la chloroquine hors de la cellule infectée mais entraînerait toutefois une moins bonne adaptation du parasite à son milieu[187]. Le Malawi est le premier pays africain à avoir abandonné la chloroquine, et ce dès 1993, conduisant à une réapparition des souches sensibles qui redeviennent alors hautement majoritaires[188].
Là où la chloroquine n'a plus d'effet, on utilise un « médicament de deuxième intention » : la SP (comme le Fansidar (sulfadoxine/pyrimethamine (en)) produit par Roche). Cette molécule contourne la résistance à la chloroquine. Cinq ans seulement ont suffi pour que des souches résistantes apparaissent. On adapte alors le traitement en recourant à un « médicament de 3e intention » : la quinine, administrée per os dans les cas bénins ou par perfusion dans les cas aigus. Mais, ces traitements sont aussi confrontés à de nouvelles résistances de la part du parasite.
ACT
[modifier | modifier le code]L’Artemisinin-based combination therapy, en français Thérapie combinée à base d'artémisinine et en sigle ACT, est une thérapie et une prévention tertiaire dans les cas de paludisme simple. Elle est composée par l'association de deux molécules : une molécule semi-synthétique dérivée de l'artémisinine et une molécule synthétique ayant pour rôle d'augmenter l'effet de la première molécule mais aussi de retarder l'apparition de résistances et, ainsi, de mieux soigner le paludisme.
Depuis la réussite, en 2001, de la phase III des essais cliniques de la première ACT jamais élaborée, elle est devenue le seul traitement médical recommandé par l'Organisation mondiale de la santé pour lutter contre cette maladie
Produit en assez faibles quantités, les médicaments ACT sont plus chers que la chloroquine. Un traitement par la chloroquine ou par la SP coûte actuellement entre 0,2 et 0,5 USD par[Quoi ?], alors qu'un traitement ACT oscille entre 1,2 et 2,4 USD/[Quoi ?], soit cinq à six fois plus. Pour de nombreux patients, cette différence est le prix de leur survie. Un prix que bien peu de personnes en Afrique peuvent payer. Seule une fabrication à plus grande échelle ou une aide financière plus importante des pays riches pourrait faire significativement baisser les coûts de production.
Voies de recherche
[modifier | modifier le code]Des nouvelles voies sont explorées, dont :
- Une voie impliquant des peptides et des nouveaux composés chimiques[189].
Les spiroindolones forment une nouvelle classe d'antipaludéens en cours de test[190].
La cipargamine appartient à cette classe avec un effet curatif par voie orale prometteur[191]. - un traitement associant un ou plusieurs nouveaux mécanismes d'action, qui pourraient être découverts en testant une collection de composés synthétiques ayant des caractéristiques tridimensionnelles proches de celles des antipaludéens naturels et encore sous-testés.
De tels composés comprennent par exemple des azétidines bicycliques qui semblent (par voie orale) actives à faible dose contre tous les stades de la vie du parasite, dans plusieurs modèles testés in vivo, et qui présentent un potentiel de guérison et/ou prévention de la maladie, et de populations protègent à risque[192].
Faux médicaments
[modifier | modifier le code]De faux médicaments supposément anti-paludiques circulent en Thaïlande, au Viêt Nam, au Cambodge[193] et en Chine[194] ; ils forment une cause importante de la mortalité, qui serait pourtant évitable[195]. En août 2007, la société pharmaceutique chinoise Holley-Cotec a été obligée de retirer vingt mille doses de son médicament à base d'artémisinine Duo-Cotecxin[196] au Kenya parce que des contrefaçons, en provenance d'Asie, contenant très peu d'ingrédients actifs et incapables d'une quelconque thérapie, circulaient sur le marché à un prix cinq fois moindre. Il n'existe pas de moyen simple pour les médecins comme pour les patients de distinguer un vrai médicament d'un faux, sans l'aide d'un laboratoire. Les compagnies pharmaceutiques tentent de combattre les faux médicaments en utilisant de nouvelles technologies sécurisant le produit de la source à sa distribution.
Prévention
[modifier | modifier le code]Les méthodes utilisées pour empêcher le paludisme de se répandre, ou pour protéger les habitants des zones endémiques, incluent la prophylaxie par la prise de médicaments, l'éradication des moustiques et la prévention des piqûres de moustiques. Pour que le paludisme puisse exister de façon continue à un endroit, il faut une combinaison de facteurs : forte densité de population, fort taux de transmission des humains aux moustiques et réciproquement. Si un de ces facteurs diminue, le parasite finit par disparaître, comme en Amérique du Nord et en Europe. Inversement, le parasite peut être réintroduit dans une région et y survivre si ces facteurs y sont réunis.
Il existe plusieurs vaccins efficaces contre le paludisme. La technologie à ARN messager utilisée contre le SARS-CoV-2 ouvre de nouvelles perspectives pour l'élaboration d'autres vaccins[197],[198],[199],[200],[201],[202],[203].
Des chercheurs affirment que la prévention du paludisme serait financièrement plus efficace que son traitement à long terme ; mais son coût reste trop important pour les plus pauvres (selon l'économiste Jeffrey Sachs, trois milliards de dollars américains par an seraient nécessaires). Pour atteindre les objectifs du millénaire pour le développement, l'argent actuellement alloué à la lutte contre le Sida devrait être réaffecté à la prévention du paludisme, ce qui bénéficierait davantage à l'économie africaine[204].
Certains pays (Brésil, Érythrée, Inde ou Viêt Nam) ont réduit leur taux de cas de paludisme. L'analyse de ces cas montre que de nombreux facteurs ont dû pour cela être réunis : financements, action coordonnée de l'État et des ONG et action concrète des travailleurs sociaux[205].
Avenir
[modifier | modifier le code]Les recherches tant en pharmacologie pour les traitements (cf. section détaillée « Le futur - La pharmacologie ») qu'en vaccination pour la prophylaxie (cf. section détaillée « Vaccins ») vont à un rythme de plus en plus accéléré grâce à des sponsors comme le Malaria Vaccine Initiative ou des ONG comme MSF.
Précautions à prendre
[modifier | modifier le code]La prise de médicaments antipaludiques, même en respectant un schéma thérapeutique correct, ne suffit pas à protéger à cent pour cent contre le risque de paludisme. Il faut aussi se protéger des moustiques, les empêcher d'entrer en contact avec leurs victimes, afin d'éviter la piqûre de l'insecte :
- éviter les déplacements en zone à risque sans protection, toujours dormir avec une moustiquaire dont les mailles sont inférieures à 1,5 mm, même à la belle étoile ;
- porter des vêtements longs, amples et de couleur blanche, serrés aux poignets et aux chevilles, avec des chaussures fermées, imprégnées de répulsif (attention, le moustique anophèle vole souvent au ras du sol et peut piquer à travers les chaussettes) ;
- appliquer des répulsifs cutanés sur toutes les parties non couvertes du corps (à base de DEET mais à éviter pour les nourrissons de moins de 3 mois et les femmes enceintes ou allaitantes) ;
- utiliser des insecticides, à l'intérieur, mais aussi à l'extérieur ;
- dormir avec l'air climatisé ou sous une moustiquaire (de préférence imprégnée d'insecticide lorsque le corps, la nuit, peut être en contact avec cette moustiquaire) : l'humain agit ainsi comme un appât et outre la barrière mécanique de la moustiquaire empêchant la piqûre, elle provoque la mort du moustique qui est entré au contact de l'insecticide ;
- protéger toutes les ouvertures par des moustiquaires appropriées.
L'utilisation de produits répulsifs ou anti-insectes (tels le DEET ou le DDT) et de moustiquaires réduit les risques d'infection, mais une chimioprophylaxie reste indispensable (Nivaquine, Savarine, Lariam, Malarone). Il est déconseillé de boire de l'alcool en ayant pris ces médicaments.
Conséquences économiques
[modifier | modifier le code]Selon la Ligue contre le paludisme, une famille touchée ne récolterait que 40 % de sa production agricole, du fait des journées de travail perdues. L'OMS a même calculé que le PIB africain dépasserait de 115 milliards d'euros son niveau actuel, soit 32 % supplémentaires, si l'on avait éliminé le paludisme il y a trente-cinq ans.
Sur le plan de la lutte, l'UNICEF estime que le coût moyen annuel des programmes antipaludiques dans chaque pays d'Afrique se monterait à environ 345 000 euros, soit, pour un pays de cinq millions d'habitants, moins de sept centimes d'euros par habitant.
Les populations localisées dans des zones impaludées vivant dans leur immense majorité dans la pauvreté, les nouveaux médicaments, nettement plus efficaces mais plus coûteux que les anciens, sont bien souvent au-delà de leurs moyens.
Il arrive même parfois qu'un patient ne suive pas entièrement son traitement et, se sentant guéri, qu'il aille vendre ce qui lui reste au marché noir, accélérant ainsi l'apparition de résistances aux traitements (voir chapitre sur la résistance du parasite).
D'après les chiffres, le secteur privé consacrait, en 1990 et par victime, 789 dollars pour combattre l'asthme, 3 274 pour le sida (dont le virus concerne autant les pays en voie de développement que les pays développés) et seulement 65 dollars en ce qui concerne le paludisme. Autrement dit, la somme consacrée à la recherche de vaccins et au développement de médicaments antipaludiques est minime lorsque l'on sait que près de cinquante pour cent de la population mondiale est menacée.
De plus, la grande majorité des pays touchés par la malaria n'ont ni les moyens économiques ni les moyens technologiques de développer dans leur pays une réelle recherche dans le domaine médical. Des pays aux moyens financiers très limités (le plus souvent croulant sous le poids de la dette extérieure), un manque de solide volonté politique, un budget recherche bien inférieur aux attentes et une aide internationale dérisoire comparée aux besoins des populations et au nombre de personnes touchées, rappellent que les conséquences aussi désastreuses de cette maladie du sous-développement ne sont pas entièrement dues à la nature, que l'être humain y est pour beaucoup.
Cependant l'OMS a fondé en 2001 un Fonds mondial pour lutter contre la malaria mais aussi contre le SIDA et la tuberculose.
Depuis 2003, la fondation Bill-et-Melinda-Gates a également versé plusieurs centaines de millions de dollars, entre autres, à la Malaria Vaccine Initiative, pour lutter contre la maladie.
Créé en 2002, le Fonds mondial de lutte contre le SIDA, la tuberculose et le paludisme, ou Fonds mondial, regroupe des financements internationaux en faveur du traitement du paludisme.
Divers
[modifier | modifier le code]
- En France, cette maladie est sur la liste des Maladies infectieuses à déclaration obligatoire.
- Le paludisme a été souvent illustré sur des timbres. Le premier exemple est un timbre de bienfaisance du Mexique émis en 1939 qui montre un être humain victime d'un moustique géant. Mais le plus spectaculaire fut l'émission faite en 1962, simultanément dans une centaine de pays célébrant la campagne de l'OMS intitulée éradication du paludisme. L'OMS a fait de l'éradication du paludisme l'une de ses principales priorités.
- Le roman Le Chromosome de Calcutta d'Amitav Ghosh (éd. Seuil 1998, coll. Cadre vert) fait une large place au récit, dans une atmosphère fantastique, de la découverte de Ronald Ross sur le paludisme.
- Un téléfilm anglo-saxon sorti en 2013 Mary et Martha : Deux mères courage parle de la lutte de deux mères contre le paludisme (ou malaria).
Notes et références
[modifier | modifier le code]- (en) Cet article est partiellement ou en totalité issu de l’article de Wikipédia en anglais intitulé « Malaria » (voir la liste des auteurs).
- (en) Organisation mondiale de la santé, World malaria report 2020, Genève, World Health Organization, , 300 p. (ISBN 978-92-4-001580-7, lire en ligne).
- « L’OMS recommande l'utilisation d'un vaccin antipaludique novateur destiné aux enfants exposés au risque de contracter la maladie », sur OMS, (consulté le ).
- Informations lexicographiques et étymologiques de « paludisme » dans le Trésor de la langue française informatisé, sur le site du Centre national de ressources textuelles et lexicales.
- Informations lexicographiques et étymologiques de « malaria » dans le Trésor de la langue française informatisé, sur le site du Centre national de ressources textuelles et lexicales.
- Gérard Duvallet (dir.), Entomologie médicale et vétérinaire, IRD - Quae, (ISBN 978-2-7099-2376-7), p. 210.
- (es) « La vida de las palabras: "paludismo" y "malaria" », sur rae.es
- (en) A.A. Escalante, D.E. Freeland, W.E. Collins et A.A. Lal, « The evolution of primate malaria parasites based on the gene encoding cytochrome b from the linear mitochondrial genome », PNAS, vol. 95, no 14, , p. 8124-8129 (lire en ligne).
- (en) Weimin Liu, Yingying Li, Learn GH et al., « Origin of the human malaria parasite Plasmodium falciparum in gorillas », Nature, vol. 467, , p. 420–425 (lire en ligne).
- (en) Frederick L. Dunn, Malaria, Cambridge, Cambridge University Press, , 1176 p. (ISBN 0-521-33286-9), p. 860-862dans The Cambridge Word History of Human Disease, K.F. Kiple (dir.)..
- (en) Joy D, Feng X, Mu J. et al. « Early origin and recent expansion of Plasmodium falciparum » Science, vol. 300, issue 5617, p. 318-21, 2003.
- (en) Andreas Nerlich, Paleopathology and Paleomicrobiology of Malaria, ASM Press, , 212 p. (ISBN 978-1-55581-916-3), p. 155-159dans Paleomicrobiology of Humans, M. Drancourt et D. Raoult (dir.)..
- (en) Malaria Killed Half the People Who Have Ever Lived
- (en) Did Malaria Really Kill Half of Everyone Who Ever Lived?
- (en) F. Cox « History of human parasitology » Clin Microbiol Rev. 2001, vol. 15, no 4, p. 595-612.
- « Toutankhamon aurait succombé au paludisme et à une maladie des os », Le Monde.fr, (lire en ligne).
- (en) Z. Hawass, Y.Z. Gad, S. Ismail et al., « Ancestry and pathology in King Tutankhamun's family », JAMA, vol. 303, no 7, , p. 638-647 (ISSN 0098-7484, DOI 10.1001/jama.2010.121).
- (en) Paul U. Unschuld, Medicine in China : A History of Ideas (Comparative Studies of Health Systems and Medical Care), University of California Press, , 2e éd., 464 p., Revised edition (ISBN 978-0-520-26613-1 et 0-520-26613-7, lire en ligne).
- The History of Malaria, an Ancient Disease. Dans le site de Center for Disease Control and Prevention.
- (en) R. Sallares, A. Bouwman, C. Anderung, « The Spread of Malaria to Southern Europe in Antiquity : New Approaches to Old Problems », Medical History, vol. 48, no 3, , p. 311–28 (lire en ligne).
- (en) « The quest for quinine : those who won the battles and those who won the war ». Par T. Kaufman et E. Rúveda, dans Angew Chem Int Ed Engl, vol. 44, no 6, p. 854-885, 2005.
- (en) E. Yalcindag et al, « Multiple independent introductions of Plasmodium falciparum in South America », PNAS, vol. 109, no 2, , p. 511-516 (DOI 10.1073/pnas.1119058109).
- (en) R. Kyle et M. Shampe « Discoverers of quinine » JAMA 1974, vol. 229, no 4, p. 462.
- Jean-Paul Bado, Médecine coloniale et grandes endémies en Afrique 1900-1960, Éditions Karthala, .
- (en) « History of U.S. Military Contributions to the Study of Malaria ». Par Christian F. Ockenhouse (dir.).
- (en) Biography of Alphonse Laveran. Dans The Nobel Foundation.
- Page sur Ettore Marchiafava.
- Lénaick Ollivier de l'Institut de médecine tropicale du service de santé des armées (IMTSSA Marseille), cité par Le Figaro du 10 juin 2008, page 16.
- (en) Biography of Ronald Ross, dans The Nobel Foundation.
- (en) Ross and the Discovery that Mosquitoes Transmit Malaria Parasites. Dans le site de Center for Disease Control and Prevention.
- « Fièvres d'hier, paludisme d'aujourd'hui. Vie et mort d'une maladie ». Par Chantal Beauchamp, dans Annales. Économies, Sociétés, Civilisations. 43e année, no 1, 1988, p. 252-253.
- (en) « Plasmodium vivax (Grassi and Feletti, 1890) ».
- (en) L. Pauling, H. Itano, S.J. Singer et I. Wells, « Sickle Cell Anemia, a Molecular Disease », Science, vol. 110, (lire en ligne [PDF]).
- Chimiothérapie du paludisme, sous la direction de R. H. Black, Craig J. Canfield, D. F. Clyde, W. Peters et W. H. Wernsdorfer, 2e éd., Organisation mondiale de la santé, Genève, 1984, p. 13
- Ernest Fourneau, Jacques et Thérèse Tréfouël et Germaine Benoit, « Préparations en vue d’essais thérapeutiques. IV. Dérivés quinoléiques et quinoléine arsinique », Ann. Inst. Pasteur, no 44, , p. 719.
- Ernest Fourneau, Jacques et Thérèse Tréfouël, Georges Stefanopoulo, Yvonne de Lestrange et Germaine Benoit, « Contribution à la chimiothérapie du paludisme : Essais sur la malaria des canaris », Ann. Inst. Pasteur, vol. 44, , p. 503-533 (résumé).
- Ernest Fourneau, Jacques et Thérèse Tréfouël, Daniel Bovet et Germaine Benoit, « Contribution à la chimiothérapie du paludisme : Essais sur les calfats (deuxième mémoire) », Ann. Inst. Pasteur, vol. 50, , p. 731-744.
- Marcel Delépine, Notice sur la vie et les travaux de Ernest Fourneau (1872-1949) (extrait du Bull. Soc. chim. Fr.), Paris, Masson et Cie, s.d. (1950 ?), 90 p., p. 61-63.
- (en) « Chemotherapy of avian malaria ». ParE. K. Marshall.
- Choloroquine diphosphate.
- (en) Wall Street and the Rise of Hitler. Par Anthony Sutton, dans The Modern History Project, chap. 2 « The Empire of I.G. Farben ». 1976.
- (en) « Hemozoin Biocrystallization in Plasmodium falciparum and the antimalarial activity of crystallization inhibitors ». Par E. Hempelmann, dans Parasitol Research, vol. 100, no 4, p. 671-676, 2007.
- « Histoire de la quinine dans la lutte contre le paludisme », dans le site du CNRS.
- (en) « Human malaria parasites in continuous culture ». Par Trager et Jensen, dans Science, vol. 193, no 4254, p. 673-675, août 1976.
- Daniel Vangroenweghe, « Sida et sexualité en Afrique », EPO, 2000, no 479, p. 124-125.
- X. Pourrut & V. Robert : « Absence d’infection plasmodiale chez les singes sauvages du Nord-Sénégal ? » in Bull. Soc. Pathol. Exot. 2009, no 102, 1, p. 17-18.
- « Un foyer enzootique de paludisme simien ». Par S. P. Ramakrishnan et B. N. Mohan, Institut du Paludisme de l'Inde.
- (en) G. Robert Coatney « Simian Malaria - Its Importance to World-Wide Eradication of Malaria » JAMA 1963;184(11):876-7.
- (en) Ward RA, Rutledge LC, Hickman RL. (1969) « Cyclical transmission of Chesson vivax malaria to subhuman primates » Nature no 224, p. 1126–1127, cité par The American Journal of Tropical Medicine and Hygiene.
- (en) « Demonstration of hypnozoites in sporozoite-transmitted Plasmodium vivax infection ». Par Krotoski W, Collins W, Bray R, et al., dans Am J Trop Med Hyg, vol. 31, no 6, p. 1291-1293, 1982. Voir aussi « Malaria parasites - discovery of the early liver form », dans Nature. Par Meis J, Verhave J, Jap P, Sinden R, Meuwissen J, vol. 302, no 5907, p. 424-6, 1983.
- Centre d'études et de recherche des médecins d'Afrique associé avec le centre hospitalier universitaire et le Laboratoire de Chimie de la Coordination (CNRS) de Toulouse
- (en) Held J, Supan C, Salazar CL, et al., « Ferroquine and artesunate in African adults and children with Plasmodium falciparum malaria: a phase 2, multicentre, randomised, double-blind, dose-ranging, non-inferiority study. », Lancet Infect Dis., , p. 15(12):1409-19.
- université Paul-Sabatier de Toulouse, le CNRS, l'IRD, et le Muséum national d'histoire naturelle
- La tisane de Quassia : un antipaludique efficace. Communiqué de presse du CNRS du 11 septembre 2006.
- (en) Antibacterial neurymenolides from the Fijian red alga Neurymenia fraxinifolia - Résumé. Par E.P. Stout, A.P. Hasemeyer, A.L. Lane, T.M. Davenport, S. Engel, M.E. Hay, C.R. Fairchild, J. Prudhomme, K. Le Roch, W. Aalbersberg, J. Kubanek. Dans Org Lett. (2009) ; 1 jan 2011 (1), pp. 225-228.
- (en) « Structure and antibacterial activity of brominated diterpenes from the red alga Sphaerococcus coronopifolius – Résumé ». Par V. Smyrniotopoulos, C. Vagias, M.M. Rahman, S. Gibbons, V. Roussis, dans Chem Biodivers, 7 janvier 2010 (1), pp. 186-195.
- (en) Article du Microbe Magazine de septembre 2009 sur le potentiel antipaludique de l'algue rouge.
- (en) « Bioactive bromophycolides R-U from the Fijian red alga Callophycus serratus - Résumé» Par A.S. Lin, E.P. Stout, J. Prudhomme, K. Le Roch, C.R. Fairchild, S.G. Franzblau, W. Aalbersberg, M.E. Hay et J. Kubanek. Dans J Nat Prod., 26 février 2010 ; 73 (2), pp. 275-278.
- (en) « Communiqué de presse de GlaxoSmithKline »(Archive.org • Wikiwix • Archive.is • Google • Que faire ?) (consulté le ) du 20 janvier 2010.
- (en) « Mosquito gut bacteria shown to kill malaria parasite ». Article du 12 mai 2011, dans le site Examiner.com.
- (en) « Natural Microbe-Mediated Refractoriness to Plasmodium Infection in Anopheles gambiae » - Abstract. Dans Sciencemag.org, article du 13 mai 2011.
- « Paludisme : le nouveau médicament qui frappe le parasite dans le foie et dans le sang ». sur le site santelog.com.
- Marc Mennessier, « Paludisme : Sanofi réalise la synthèse de l'artémisinine », Le Figaro.fr, (lire en ligne).
- Véronique Greenwood, « Les stratagèmes du paludisme enfin déjoués », Pour la science, hors-série no 113, , p. 46-54.
- (en) Cochrane Reviews publié le 19 avril 2006 [(en) lire en ligne].
- Fact Sheet: RTS, S Malaria Vaccine Clinical Trials. Dossier de presse du 17 octobre 2007 émis conjointement par The PATH Malaria Vaccine Initiative (PATH/MVI) et GlaxoSmithKline Biologicals (GSK Bio)|.
- (en) Informations données par le professeur Alonso sur le RTS, S dans The Lancet du 10 décembre 2005.
- (en) Malaria Vaccine Initiative - Sites choisis pour les essais cliniques de la phase III du RTS, S/AS02A.
- (en) Selidji T Agnandji, José F Fernandes, Emmanuel B Bache & Michael Ramharter, « Clinical development of RTS,S/AS malaria vaccine: a systematic review of clinical Phase I–III trials », Future Microbiology, (lire en ligne).
- (en) Daniel Chandramohan, Issaka Zongo, Issaka Sagara et Matthew Cairns, « Seasonal Malaria Vaccination with or without Seasonal Malaria Chemoprevention », New England Journal of Medicine, , NEJMoa2026330 (ISSN 0028-4793 et 1533-4406, DOI 10.1056/NEJMoa2026330, lire en ligne, consulté le ).
- London School of Hygiene and Tropical Medicine et auteur principal de l’étude publiée en aout 2021 par le New England Journal of Medicine
- « Paludisme : une nouvelle approche diminue de 70 % les cas graves chez les enfants », sur lavoixdunord.fr, (consulté le ).
- (en) « 10 Ways the World Got Better In 2022 », sur Time, (consulté le ).
- « Un deuxième vaccin contre le paludisme validé par l'OMS », Sciences et Avenir, , p. 23.
- (en) « Malaria vaccine from Oxford covid-19 team is most effective ever made », New Scientist, (lire en ligne, consulté le ).
- (en-GB) « Malaria vaccine hailed as potential breakthrough », BBC, (lire en ligne, consulté le ).
- (en) R. Audran, F. Lurati-Ruiz, B. Genton, H.E. Blythman, O. Ofori-Anyinam, C. Reymond, G. Corradin et F. Spertini, « The Synthetic Plasmodium falciparum Circumsporozoite Peptide PfCS102 as a Malaria Vaccine Candidate: A Randomized Controlled Phase I Trial », PLOS ONE, (DOI 10.1371/journal.pone.0007304).
- Communiqué de presse de l'Institut Pasteur.
- (en) Battling Malaria: Strengthening the U.S. Military Malaria Vaccine Program. Par Institute of Medicine - Rapport du 25 mai 2006.
- (en) Phase I des essais du FMP2.1/AS02A au Mali - 1re édition. Par le U.S. National Institute of Health. 27 juillet 2006.
- « Un nouveau vaccin expérimental ». Article du 4 février 2010 (source AFP). Dans le site guinee24.com.
- (en) U.S. National Institute of Health : Phase I des essais du FMP2.1/AS02A au Mali. 1re édition : 12 avril 2007.
- Vaccine Could Be Lethal Weapon Against Malaria, Cholera. Par University of Central Florida, communiqué du 26 janvier 2010.
- (en) « Chloroplast-derived vaccine antigens confer dual immunity against cholera and malaria by oral or injectable delivery. » - Résumé. Par A. Davoodi-Semiromi, M. Schreiber, S. Nalapalli, D. Verma, N.D. Singh, R.K. Banks, D. Chakrabarti et H. Daniell, dans Plant Biotechnol J., février 2010 ; 8 (2), pp. 223-242. Epub 28 déc. 2009. .
- Une plante transplastomique est un végétal dont les chloroplastes ont été transformés génétiquement afin de multiplier les transgènes par cellule.
- Curriculum vitæ du professeur Crisanti [(en) lire en ligne].
- (en) Article dans Science Daily du 21 février 2003.
- Site Web du Genoscope - Article sur le séquençage complet du génome d’Anopheles gambiae [(fr) lire en ligne].
- Académie des Sciences de l'Institut de France - Article du 12 juin 2007 « http://www.academie-sciences.fr/conferences/seances_publiques/pdf/gas_12_06_07_C_Frolet.pdf »(Archive.org • Wikiwix • Archive.is • Google • Que faire ?).
- Article sur Anopheles gambiae dans le site Genoscope.
- (en) « The First Malaria-Proof Mosquito ». Par Daniel Stolte, University of Arizona - Communication du 15 juillet 2010.
- (en) Summary of the World Malaria Report 2015 (lire en ligne), p. 5.
- (en) Data table F : Population at risk and estimated malaria cases and deaths, 2010–2018 (lire en ligne).
- (en) J. Breman, « The ears of the hippopotamus: manifestations, determinants, and estimates of the malaria burden », dans Am J Trop Med Hyg, vol. 64, nos 1-2, p. 1-11, 2001 [lire en ligne].
- L'estimation est difficile du fait du manque de fiabilité des statistiques dans les pays concernés ; en 2005, des chercheurs estimaient dans la revue Nature à 515 millions le nombre de malades en 2002 (dans une fourchette allant de 300 à 660 millions), alors que l'estimation de l'OMS en 1999 dans son rapport sur la santé dans le monde était de 273 millions. L'OMS a déclaré avoir révisé ce chiffre dès l'année suivante et travailler depuis avec une fourchette allant de 300 à 500 millions. Cf. la dépêche de John Bonner du 10 mars 2005 (15:18), « Row erupts over WHO's malaria 'miscalculation' », sur le site du New Scientist [(en) lire en ligne].
- (en) Hay S, Guerra C, Tatem A, Noor A, Snow R, « The global distribution and population at risk of malaria: past, present, and future », dans Lancet Infect Dis, vol. 4, no 6, pp. 327-36, 2004.
- Murray CJL, Rosenfeld LC, Lim SS et al. Global malaria mortality between 1980 and 2010: a systematic analysis, Lancet, 2012;379:413-431
- « Factsheet on the World Malaria Report 2013 », sur OMS, .
- Megan Michel et al., « Ancient Plasmodium genomes shed light on the history of human malaria », Nature, (DOI https://doi.org/10.1038/s41586-024-07546-2).
- (en) Greenwood BM, Bojang K, Whitty CJ, Targett GA, « Malaria », dans The Lancet, vol. 365, p. 1487-1498, 2005.
- (en) Korenromp E, Williams B, de Vlas S, Gouws E, Gilks C, Ghys P, Nahlen B, « Malaria attributable to the HIV-1 epidemic, sub-Saharan Africa », dans Emerg Infect Dis, vol. 11, no 9, pp. 1410-1419, 2005 [lire en ligne].
- (en) Abu-Raddad L, Patnaik P, Kublin J, « Dual infection with HIV and malaria fuels the spread of both diseases in sub-Saharan Africa », dans Science, vol. 314, no 5805, pp. 1603-1606, 2006.
- (en) Layne SP, Principles of Infectious Disease Epidemiology, EPI 220, UCLA Department of Epidemiology [lire en ligne].
- Greenwood B, Mutabingwa T, « Malaria in 2002 », dans Nature, vol. 415, nos 670-2, 2002.
- (en) Grover-Kopec E, Kawano M, Klaver R, Blumenthal B, Ceccato P, Connor S, « An online operational rainfall-monitoring resource for epidemic malaria early warning systems in Africa » Malar J. 2005, vol. 4, p. 6. [lire en ligne].
- (en) Van Benthem B, Vanwambeke S, Khantikul N, Burghoorn-Maas C, Panart K, Oskam L, Lambin E, Somboon P, « Spatial patterns of and risk factors for seropositivity for dengue infection » Am J Trop Med Hyg. 2005, vol. 72, no 2, p. 201-8. [lire en ligne].
- (en) Trung H, Van Bortel W, Sochantha T, Keokenchanh K, Quang N, Cong L, Coosemans M, « Malaria transmission and major malaria vectors in different geographical areas of Southeast Asia » Trop Med Int Health 2004, vol. 9, no 2, p. 230-7, 2004.
- Rémi Barroux, « Après des décennies de lutte, le Sri Lanka a vaincu le paludisme », Le Monde.fr, (lire en ligne, consulté le ).
- https://www.france24.com/fr/asie-pacifique/20210630-apr%C3%A8s-70-ans-de-lutte-la-chine-a-r%C3%A9ussi-a-%C3%A9radiquer-le-paludisme
- (en) Keiser J, Utzinger J, Caldas de Castro M, Smith T, Tanner M, Singer B, « Urbanization in sub-saharan Africa and implication for malaria control », dans Am J Trop Med Hyg, vol. 71, no 2, p. 118-27, 2004 [lire en ligne].
- (en) Hay SI, Snow RW, « The Malaria Atlas Project: Developing Global Maps of Malaria Risk », dans PLoS Medicine, vol. 3, no 12, p. e473, 2006 [lire en ligne].
- Eric Leroy, Histoire de la médecine: La Malaria Fléau de l'Afrique, Leroy Press Agency (Ed.), (ISBN 978-2810619337).
- (en) K. Mendis, B. Sina, P. Marchesini et R. Carter, « The neglected burden of Plasmodium vivax malaria », Am J Trop Med, vol. 64, nos 1-2S, , p. 97-106 (lire en ligne [PDF]).
- (en) A.A. Escalante et F.J. Ayala, « Phylogeny of the malarial genus Plasmodium, derived from rRNA gene sequences », PNAS, vol. 91, no 24, , p. 11373-7 (lire en ligne [PDF]).
- (en) PCC Garnham, Malaria parasites and other haemosporidia, Blackwell Scientific Publications, Oxford, 1996.
- Permin A. et Madsen M., Investing in Animal Health Research to Alleviate Poverty, International Livestock Research Institute, 2001, Appendix 2: review on disease occurrence and impact (smallholder poultry) [lire en ligne].
- (en) Atkinson CT, Woods KL, Dusek RJ, Sileo LS, Iko WM, « Wildlife disease and conservation in Hawaii: pathogenicity of avian malaria (Plasmodium relictum) in experimentally infected iiwi (Vestiaria coccinea) » Parasitology 1995;111 Suppl.:S59-69. .
- Science & Vie du 6 décembre 2009 : « L'anophèle piégé par une chaussette sale » « http://mondedurable.science-et-vie.com/2009/12/lanophele-piege-par-une-chaussette-sale/ »(Archive.org • Wikiwix • Archive.is • Google • Que faire ?).
- (en) Oshikazu Shirai, Takao Tsuda, Shinya Kitagawa et Ken Naitoh, « Alcohol ingestion stimulates mosquito attraction », Journal of the American Mosquito Control Association, vol. 18, no 2, , p. 91–96 (ISSN 8756-971X, PMID 12083361, lire en ligne, consulté le ).
- (en) R.J. Pitts, D.C. Rinker, P.L. Jones, A. Rokas et L.J. Zwiebel LJ, « Transcriptome profiling of chemosensory appendages in the malaria vector Anopheles gambiae reveals tissue- and sex-specific signatures of odor coding », BMC Genomics, vol. 12, , p. 271 (DOI 10.1186/1471-2164-12-271).
- (en) T. Lefèvre, C. Lebarbenchon, M. Gauthier-Clerc, D. Missé, R. Poulin et F. Thomas, « The ecological significance of manipulative parasites », Trends Ecol Evol, vol. 24, no 1, , p. 41–48 (lire en ligne [PDF]).
- (en) K.D Lafferty et A.M. Kuris, « Ecological consequences of manipulative parasites », dans Host Manipulation by Parasites, eds Hughes DP, Brodeur J, Thomas F (Oxford Univ Press, New York), (lire en ligne), p. 158–179.
- (en) T. Lefèvre et F. Thomas, « Behind the scene, something else is pulling the strings: Emphasizing parasitic manipulation in vector-borne diseases », Infect Genet Evol, vol. 8, no 4, , p. 504–519 (lire en ligne [PDF]).
- Poulin R (2010) Parasite manipulation of host behavior: An update and frequently asked questions. Advances in the Study of Behavior, eds Mitani J, et al. (Elsevier, New York) Vol 41, pp 151–186.
- H. Hurd (2003) Manipulation of medically important insect vectors by their parasites. Annu Rev Entomol 48(1):141–161.
- (en) De Moraes CM, Stanczyk NM, Betz HS, Pulido H, Sim DG, Read AF, Mescher MC, « Malaria-induced changes in host odors enhance mosquito attraction », PNAS, vol. 111, , p. 11079–11084 (DOI 10.1073/pnas.1405617111, lire en ligne [PDF]).
- Ferguson HM, Read AF (2004) Mosquito appetite for blood is stimulated by Plasmodium chabaudi infections in themselves and their vertebrate hosts. Malar J 3:12.
- (en) R. Lacroix, W.R. Mukabana, L.C. Gouagna et J.C. Koella, « Malaria infection increases attractiveness of humans to mosquitoes », PLoS Biol 3:e298, (DOI 10.1371/journal.pbio.0030298).
- Cornet S, Nicot A, Rivero A, Gandon S (2013) Malaria infection increases bird attractiveness to uninfected mosquitoes. Ecol Lett 16:323–329. doi:10.1111/ele.12041.
- Van Dooren GG, Striepen B (2013) « The algal past and parasite present of the apicoplast ». Annu Rev Microbiol 67:271–289. doi:10.1146/annurev-micro-092412-155741 (résumé).
- , chercheuse en microbiologie moléculaire et spécialiste de la malaria chez les enfants à l'École de médecine de l'Université de Washington à Saint-Louis
- Site Web de l’École de médecine de l'Université de Washington à Saint-Louis
- Imlay L & Odom A.R (2014) Isoprenoid Metabolism in Apicomplexan Parasites. Current Clinical Microbiology Reports. 1.3-4 (2014): 37-50
- Guggisberg, A. M., Amthor, R. E., et Odom, A. R. (2014) Isoprenoid Biosynthesis in Plasmodium falciparum. Eukaryotic Cell. 13.11 (2014): 1348-1359 (résumé)
- Wong RP, Flematti GR & Davis TM (2012) « Investigation of volatile organic biomarkers derived from Plasmodium falciparum in vitro». Malar J 11:314. doi:10.1186/1475-2875-11-314
- Kelly, M., Su, C-Y., Schaber, C., Crowley, J.R., Hsu, F-F., Carlson, J.R., Odom, A.R. (2015) « Malaria parasites produce volatile mosquito attractants ». mBio doi: 10.1128/mBio.00235-15, vol. 6 no. 2 e00235-15
- (en) V.O. Nyasembe, P.E.A. Teal, W.R. Mukabana, J.H Tumlinson et B. Torto, « Behavioural response of the malaria vector Anopheles gambiae to host plant volatiles and synthetic blends », Parasites & Vectors, vol. 5, , p. 234 (lire en ligne [PDF]).
- Dekker T, Geier M & Cardé RT (2005) «Carbon dioxide instantly sensitizes female yellow fever mosquitoes to human skin odours ». J Exp Biol 208:2963–2972. doi:10.1242/jeb.01736 (résumé).
- (en) C.J. McMeniman, R.A. Corfas, B.J. Matthews, S.A. Ritchie SA et L.B. Vosshall, « Multimodal integration of carbon dioxide and other sensory cues drives mosquito attraction to humans », Cell, vol. 156, , p. 1060–1071 (DOI 10.1016/j.cell.2013.12.044, lire en ligne [PDF]).
- Site Web du laboratoire de l'Hôpital de St Louis
- (en) Talman A, Domarle O, McKenzie F, Ariey F, Robert V, « Gametocytogenesis: the puberty of Plasmodium falciparum », dans Malar J, vol. 3, p. 24.
- Entomologie du paludisme et contrôle des vecteurs (pp. 7-8), OMS 2003 [lire en ligne].
- MEDECINE/SCIENCES 2005 (Trafic protéique dans le globule rouge infecté par Plasmodium)[lire en ligne].
- (en) Cécile Crosnier, Leyla Y. Bustamante, S. Josefin Bartholdson, Amy K. Bei, Michel Theron, Makoto Uchikawa, Souleymane Mboup, Omar Ndir, Dominic P. Kwiatkowski, Manoj T. Duraisingh, Julian C. Rayner and Gavin J. Wright, Basigin is a receptor essential for erythrocyte invasion by Plasmodium falciparum. lire en ligne.
- E. Pilly, Maladies infectieuses et tropicales : tous les items d'infectiologie, Paris, Alinéa Plus, , 720 p. (ISBN 978-2-916641-66-9), p. 512-514.
- Université Paris Val de Marne - 2000 - Thèse pour le diplôme d'État de docteur en médecine (Titre 1.2.2.)[lire en ligne].
- (en) Cox-Singh J, Davis TM, Lee KS, Shamsul SS, Matusop A, Ratnam S, Rahman HA, Conway DJ, Singh B, « Plasmodium knowlesi malaria in humans is widely distributed and potentially life threatening », Clin Infect Dis, vol. 46, no 2, , p. 165-71. (PMID 18171245, PMCID PMC2533694, DOI 10.1086/524888, lire en ligne [html]).
- Marc Gentilini, Médecine Tropicale, Paris, Flammarion Médecine-Sciences, , 928 p. (ISBN 2-257-14394-9), p. 101.
- (en) Résultats d'une étude chez la souris DOI 10.1038/nm.2368.
- NCBI - Taxonomy browser (Navigateur sur les codes génétiques des différences espèces de Plasmodium falciparum) [(en) lire en ligne].
- P. Bartolucci, « Hémoglobinopathies : un avantage contre le paludisme mais au risque de maladies sévères », La Revue du Praticien, vol. 64, , p. 1110-1011.
- (en) Denis Pierron, Margit Heiske, Harilanto Razafindrazaka et Veronica Pereda-loth, « Strong selection during the last millennium for African ancestry in the admixed population of Madagascar », Nature Communications, vol. 9, no 1, , p. 932 (ISSN 2041-1723, PMID 29500350, PMCID PMC5834599, DOI 10.1038/s41467-018-03342-5, lire en ligne, consulté le ).
- CNRS - Paludisme - Le parasite P. vivax infecte des populations considérées jusqu'à présent comme résistantes - 16 mars 2010 [(fr) lire en ligne].
- (en) Carolina Lopez, Carolina Saravia et al. « Mechanisms of genetically-based resistance to malaria » Gene 2010;467(1-2):1-12.
- Nicolas Vignier, « Prise en charge de l'accès palustre simple, une urgence thérapeutique », La Revue du Praticien, vol. 69, , p. 152-158.
- Johann Cailhol, « Paludisme », La Revue du Praticien, vol. 64, , p. 1457-1468.
- D'après Fritz H. Kayser (trad. de l'allemand), Manuel de poche de Microbiologie Médicale, Paris, Flammarion Médecine-Sciences, , 764 p. (ISBN 978-2-257-11335-1), p. 597-599.
- Marc Gentilini 1994, op. cit., p. 95.
- Marc Gentilini 1993, op. cit., p. 103-106.
- A. Manuila, Dictionnaire français de Médecine et de Biologie, t. II, Paris, Masson, , p. 207-210.
- Critères de paludisme grave retenus par l'OMS [lire en ligne], p. 15.
- Trampuz A, Jereb M, Muzlovic I, Prabhu R, « Clinical review: Severe malaria », dans Crit Care, vol. 7, no 4, p. 315-23, 2003 [lire en ligne].
- Kain K, Harrington M, Tennyson S, Keystone J, « Imported malaria: prospective analysis of problems in diagnosis and management », Clin Infect Dis. 1998, vol. 27, no 1, p. 142-9.
- (en) Adak T, Sharma V, Orlov V, « Studies on the Plasmodium vivax relapse pattern in Delhi, India », dans Am J Trop Med Hyg, vol. 59, no 1, p. 175-9, 1998
- Marc Gentilini 1994, op. cit., p. 109.
- Marc Gentilini 1994, op. cit., p. 107-109.
- Bénédicte Girard, « Fièvre et grossesse », La Revue du Praticien, vol. 57, , p. 665-669.
- « OMS | Le Rapport sur le paludisme dans le monde 2019 en un clin d’oeil », sur WHO (consulté le ).
- (en) Athena P. Kourtis, « Pregnancy and Infection », The New England Journal of Medicine, vol. 370, no 23, , p. 2211-2218..
- (en) Zhi-yong Tao, Qiang Fang, Xue Liu et Richard Culleton, « Congenital Malaria in China », PLoS Neglected Tropical Diseases, vol. 8, no 3, (ISSN 1935-2727, PMID 24626148, PMCID 3953009, DOI 10.1371/journal.pntd.0002622, lire en ligne, consulté le ).
- (en) Jane Crawley, « Malaria in children », Lancet, vol. 375, , p. 1468-1481..
- (en) Lauren M. Cohee et Miriam K. Laufer, « Malaria in Children », Pediatric clinics of North America, vol. 64, no 4, , p. 851–866 (ISSN 0031-3955, PMID 28734514, PMCID 5733786, DOI 10.1016/j.pcl.2017.03.004, lire en ligne, consulté le ).
- Tania Ikowsky, « Paludisme d'importation chez le nourrisson », La Revue du Praticien - médecine générale, vol. 23, no 824, , p. 431-432.
- (en) Kimberly E. Mace et Paul M. Arguin, « Malaria Surveillance — United States, 2014 », MMWR Surveillance Summaries, vol. 66, no 12, , p. 1–24 (ISSN 1546-0738, PMID 28542123, PMCID 5829864, DOI 10.15585/mmwr.ss6612a1, lire en ligne, consulté le ).
- Marc Gentilini 1994, op. cit., p. 110.
- (en) Federica Verra, Andrea Angheben, Elisa Martello et Giovanni Giorli, « A systematic review of transfusion-transmitted malaria in non-endemic areas », Malaria Journal, vol. 17, (ISSN 1475-2875, PMID 29338786, PMCID 5771189, DOI 10.1186/s12936-018-2181-0, lire en ligne, consulté le ).
- F. Denis, Les Bactéries, champignons et parasites transmissibles de la mère à l'enfant, John Libbey Eurotext, 2002, p. 376.
- (en) Ehsan Ahmadpour, Masoud Foroutan-Rad, Hamidreza Majidiani et Sirous Mehrani Moghaddam, « Transfusion-Transmitted Malaria: A Systematic Review and Meta-analysis », Open Forum Infectious Diseases, vol. 6, no 7, (ISSN 2328-8957, PMID 31334300, PMCID 6634438, DOI 10.1093/ofid/ofz283, lire en ligne, consulté le ).
- J. Ranque : « Le paludisme post-transfusionnel: État actuel de la question ».
- François Lefrère, « Risques transfusionnels actuels », La Revue du Praticien - médecine générale, vol. 27, no 894, , p. 74-75.
- « Paludisme : avis sur la sécurité transfusionnelle et les greffes », sur hcsp.fr, , p. 7-8.
- Nicolas Vignier, « Formes particulières de paludisme », La Revue du Praticien, vol. 69, , p. 159-161.
- (en) Danielle I. Stanisic, James S. McCarthy et Michael F. Good, « Controlled Human Malaria Infection: Applications, Advances, and Challenges », Infection and Immunity, vol. 86, no 1, (ISSN 0019-9567, PMID 28923897, PMCID 5736798, DOI 10.1128/IAI.00479-17, lire en ligne, consulté le ).
- (en) Mockenhaupt F. et al. « Manifestation and outcome of severe malaria in children in northern Ghana » Am J Trop Med Hyg. 2004;71(2):167-72.
- Les médicaments obsolètes retardent la victoire contre le paludisme - Article du Daily Nation du 30/06/2009 [(en) lire en ligne].
- Des cliniques privées utilisent toujours les anciens traitements - Article du Daily Nation du 23/04/2009 [(en) lire en ligne].
- BEH - Chimiosensibilité du paludisme importé en France en 2001 et 2002 (article du 3 février 2004) [(en) lire en ligne].
- (en) Nicholas J. White, « Malaria — Time to Act », New Eng. J. Med., vol. 355, , p. 1956-1957 (lire en ligne).
- (en) M.K. Laufer, P.C. Thesing, N.D. Eddington, R. Masonga, F.K. Dzinjalamala, S.L. Takala, T.E. Taylor et C.V. Plowe, « Return of Chloroquine Antimalarial Efficacy in Malawi », New Engl. J. Med., vol. 355, , p. 1959-1966 (lire en ligne).
- (en) Shweta Sinha, Bikash Medhi et Rakesh Sehgal, « Challenges of drug-resistant malaria », Parasite, vol. 21, , p. 61 (ISSN 1776-1042, DOI 10.1051/parasite/2014059).
- (en) Brian K. S. Yeung, Bin Zou, Matthias Rottmann et al., « Spirotetrahydro Beta-carbolines (Spiroindolones): A New Class of Potent and Orally Efficacious Compounds for the Treatment of Malaria », J. Med. Chem., vol. 53, no 14, , p. 5155-5164 (résumé).
- (en) Nicholas J. White, Sasithon Pukrittayakamee, Aung Pyae Phyo et al., « Spiroindolone KAE609 for Falciparum and Vivax Malaria », N. Engl. J. Med., no 376, , p. 404-410 (résumé).
- Nobutaka Kato (2016) Diversity-oriented synthesis yields novel multistage antimalarial inhibitors ; Nature ; doi:10.1038/nature19804, mis en ligne :07 September 2016, consulté 10 septembre 2016
- Lon CT, Tsuyuoka R, Phanouvong S et al. « Counterfeit and substandard antimalarial drugs in Cambodia », dans Trans R Soc Trop Med Hyg, vol. 100, no 11, p. 1019-24, 2006.
- (en) U. S. Pharmacopeia, Fake antimalarials found in Yunan province, China, 2004 « http://www.uspdqi.org/pubs/other/FakeAntimalarialsinChina.pdf »(Archive.org • Wikiwix • Archive.is • Google • Que faire ?).
- (en) Newton PN, Green MD, Fernández FM, Day NPJ, White NJ, « Counterfeit anti-infective drugs », dans Lancet Infect Dis, vol. 6, no 9, p. 602-13, 2006
- BBC News du 17 août 2007 [lire en ligne].
- « Paludisme : vers un vaccin à base de l'ARNm ? », sur Rewmi.com (consulté le ).
- « BioNTech va lancer un vaccin à ARNm contre le paludisme », sur LCI (consulté le ).
- « Vaccin contre le Sida : Moderna lance des essais cliniques avec un vaccin à ARN messager », sur ladepeche.fr (consulté le ).
- « Médecine. Les promesses de l’ARN messager », sur Courrier international, (consulté le ).
- « La technologie de l'ARN messager porteuse d'espoirs pour d'autres maladies », sur rts.ch, (consulté le ).
- « Après le Covid, BioNTech mise sur un vaccin contre le paludisme », sur RTBF Info, (consulté le ).
- « Un vaccin contre le paludisme dans le viseur de BioNTech », sur Maroc Diplomatique, (consulté le ).
- Kevin Hull, Malaria: Fever Wars, documentaire PBS, 2006 « http://www.wgbh.org:81/cgi-bin/nph-algs.cgi/000000A/http/www.wgbh.org/schedules/program-info?program_id=2682027&episode_id=2682029 »(Archive.org • Wikiwix • Archive.is • Google • Que faire ?).
- (en) Barat, « Four malaria success stories: how malaria burden was successfully reduced in Brazil, Eritrea, India, and Vietnam », Am J Trop Med Hyg, vol. 74, no 1, p. 12-16, 2006.
Voir aussi
[modifier | modifier le code]Bibliographie
[modifier | modifier le code]- Jacques Verdrager, L'OMS et le paludisme : mémoires d'un médecin spécialiste de la malaria. – L'Harmattan, coll. « Acteurs de la science », Paris, 2005 (ISBN 2-7475-8246-9)
- « Santé des voyageurs et recommandations sanitaires 2005 », Bulletin épidémiologique hebdomadaire, no 24-25/2005 () [lire en ligne]
- (en) Robert W. Snow et al. « The global distribution of clinical episodes of Plasmodium falciparum malaria », Nature, vol. 434, no 7030 (10 mars 2005), p. 214-217 [(en) présentation en ligne]
- Marie Josserand Debacker, Paludisme : historique, mythes, croyances et idées reçues, thèse d'exercice, Médecine, Paris XII, 2000 [lire en ligne]
- Serge Paul Eholié, Emmanuel Bissagnéné et Pierre-Marie Girard (dir.), Mémento thérapeutique du paludisme en Afrique, Doin, IMEA, Paris, 2008, 139 pages (ISBN 978-2-7040-1253-4)
- Christian Lengeler, Jacqueline Cattani et Don de Savigny (dir.), Un mur contre la malaria : du nouveau dans la prévention des décès dus au paludisme, Centre de recherches pour le développement international, Ottawa ; Organisation mondiale de la santé, Genève, 1997, 220 pages (ISBN 0-88936-831-7)
- Jean Mouchet, Pierre Carnevale, Marc Coosemans et al. Biodiversité du paludisme dans le monde, J. Libbey Eurotext, Montrouge, 2004, 428 pages (ISBN 2-7420-0528-5)
Filmographie
[modifier | modifier le code]- Paludisme, l'hécatombe silencieuse, documentaire réalisé par Bernard Germain et Jean Vercoutère, produit par Mosaïque Films (Paris) et distribué par ADAV, 2000, 54 minutes (VHS)
- Les Faucheurs de palu, documentaire de 52 minutes réalisé par Patrice Desenne, produit par Effervescence, France 5, Public Sénat, IRD.
- Paludisme : Enquête en forêt gabonaise un film sur l'origine animale du paludisme (16 min), IRD.
Articles connexes
[modifier | modifier le code]- Against Malaria Foundation
- Malaria Consortium
- Martin Shkreli et le scandale du Daraprim
- Journée mondiale du paludisme
- Paludisme aviaire
- Malaria Control
- Fonds mondial de lutte contre le SIDA, la tuberculose et le paludisme
- DNDi (Drugs for Neglected Diseases Initiative)
- Marais pontins
- Atabrine
- Association internationale de développement
- Dichlorodiphényltrichloroéthane
Liens externes
[modifier | modifier le code]
- Ressources relatives à la santé :
- Notices dans des dictionnaires ou encyclopédies généralistes :
- Page de l'OMS
- Malaria Atlas Project
- (en) Site européen BIOMALPAR, dédié au paludisme
- Against Malaria Foundation : association caritative qui fournit aux populations à haut risque face au paludisme des moustiquaires imprégnées d'insecticide longue durée. C'est l'une des 9 organisations caritatives les plus efficaces au monde selon GiveWell.