Morphine
| Morphine | ||

| ||
 | ||
| Structure 2D de la morphine et animation 3D. | ||
| Identification | ||
|---|---|---|
| DCI | Morphine | |
| Nom UICPA | 17-méthyl-7,8-didéshydro-4,5α-époxymorphinan-3,6α-diol | |
| No CAS | (sulfate de morphine) |
|
| No ECHA | 100.000.291 | |
| No CE | 200-320-2 | |
| No RTECS | QC8760000 (pentahydrate de sulfate) | |
| Code ATC | N02 | |
| DrugBank | DB00295 | |
| PubChem | 5288826 | |
| ChEBI | 17303 | |
| SMILES | ||
| InChI | ||
| Apparence | Poudre blanche • Solution limpide | |
| Propriétés chimiques | ||
| Formule | C17H19NO3 [Isomères] |
|
| Masse molaire[1] | 285,337 7 ± 0,016 g/mol C 71,56 %, H 6,71 %, N 4,91 %, O 16,82 %, |
|
| pKa | 8.21 à 25°C | |
| Propriétés physiques | ||
| T° fusion | 195 à 200 °C[réf. souhaitée] | |
| T° ébullition | 254 °C[réf. souhaitée] | |
| Solubilité | 0,15 g L−1 dans l'eau à 20 °C[2] | |
| Masse volumique | 1,31 g cm−3[réf. souhaitée] | |
| Précautions | ||
| SGH[3] | ||
| H302 |
||
| Données pharmacocinétiques | ||
| Biodisponibilité | Orale : ~30 % Sous-cutanée : ~50 % |
|
| Liaison protéique | 30–40 % | |
| Métabolisme | Hépatique (90 %) | |
| Demi-vie d’élim. | 2 à 3 heures (métabolite actif 3-6 heures) | |
| Excrétion | ||
| Considérations thérapeutiques | ||
| Classe thérapeutique | Analgésique opioïde • Stupéfiant | |
| Voie d’administration | Orale, sous-cut., IV, IM, péridurale, intrathécale |
|
| Grossesse | Utilisable, dans certaines conditions |
|
| Conduite automobile | Dangereuse | |
| Précautions | Dépresseur respiratoire | |
| Antidote | Naloxone | |
| Caractère psychotrope | ||
| Catégorie | Dépresseur opioïde | |
| Mode de consommation |
Ingestion, insufflation (sniff), inhalation (fumée), injection |
|
| Risque de dépendance | Très élevé (physique et psychique) en cas d'usage non thérapeutique | |
| Unités du SI et CNTP, sauf indication contraire. | ||
| modifier |
||
La morphine (du grec Μορφεύς, Morphée, dieu grec du sommeil et des rêves) est le principal alcaloïde de l'opium, le latex du pavot somnifère (Papaver somniferum). C'est une molécule complexe utilisée en médecine comme analgésique (médicament utilisé pour lutter contre la douleur) et comme drogue pour son action euphorisante.
L'opium est utilisé en médecine depuis le IIIe millénaire av. J.-C. dans diverses cultures[4] et fut l'un des piliers de la pharmacopée traditionnelle mais la morphine n'est néanmoins découverte et isolée qu'en 1804 ; sa nature chimique et son usage pharmaceutique furent établis dans les années suivantes par l'Allemand Friedrich Wilhelm Sertürner, révolutionnant l'analgésie dans la médecine[5].
Elle est l'anti-douleur de référence, l'un des plus efficaces et l'un des plus utilisés dans le monde, celui auquel est comparée l'efficacité des autres médicaments à visée anti-douloureuse. Présente sous forme orale à libération prolongée ou immédiate ou en solution pour injection sous cutanée ou intraveineuse, elle occupe toujours une place de choix dans l'arsenal thérapeutique contre les douleurs intenses ou rebelles, notamment d'origine cancéreuse[6],[7],[8].
Sa pharmacologie est l'une des mieux connues et explorées, et une grande partie de la grande variété de ses effets est bien documentée. Elle agit en activant les récepteurs opiacés (récepteur µ). Elle induit une analgésie profonde et une dépression respiratoire pouvant mener à la mort par asphyxie. Un état d'euphorie parfois intense est provoqué par la morphine, ce qui en favorise l'usage abusif[9].
Son usage prolongé provoque l'apparition d'une accoutumance : les doses de morphine nécessaires pour égaler les effets de la première prise peuvent croître énormément (il est par exemple possible de devoir passer de 5 mg de morphine à 20 mg lors d’un usage prolongé afin de ressentir les mêmes effets qu’initialement), cette augmentation intensifiant alors significativement hors d’un usage médical les risques d’overdose et de dépressions respiratoires pouvant mener à la mort, ainsi qu'une dépendance associée à un syndrome de sevrage dont la sévérité dépend de la durée de l'usage et des doses absorbées[10].
La morphine est ainsi classée comme stupéfiant dans la plupart des pays du monde.
De la morphine ont été dérivés de nombreux composés d'action similaire comme l'héroïne, plusieurs autres ont été synthétisés à partir de la thébaïne (un autre alcaloïde de l'opium) comme l'oxycodone, la buprénorphine et l'hydromorphone. Par ailleurs, d'autres molécules structurellement différentes comme le fentanyl, la méthadone ou le tramadol possèdent des activités analgésiques comparables, se liant aux mêmes récepteurs et sont ainsi regroupés dans la famille des narcotiques. Tandis que les substances issues de l'opium sont appelés les opiacés, les substances qui partagent des effets voisins à la morphine et qui se fixent aux mêmes cibles au sein du cerveau sont appelées les opioïdes.
Provenance[modifier | modifier le code]

La morphine est principalement présente dans le latex du pavot somnifère (Papaver somniferum), mais aussi dans celui d'autres espèces du genre Papaver comme Papaver dubium (Pavot douteux) et Papaver argemone[11].
L'opium brut, selon les variétés et la provenance, contient entre 4 et 21 % de morphine[12]. L'opium officinal, de qualité pharmaceutique standardisée, doit titrer 10 % de morphine.

La morphine et les autres alcaloïdes de l'opium sont synthétisés dans la plante de pavot au niveau des cellules lactifères dans les bulbes[13] à partir de la tyrosine, un acide aminé courant dans la nature, qui est transformé en réticuline puis en salutaridine[14].
La production du latex est maximale quelques jours après la chute des pétales et sa récolte s'effectue à ce moment-là. Le latex est ensuite mis à sécher, utilisé tel-quel ou purifié pour le fumer ou en extraire la morphine, la codéine ou la thébaïne.

L'extraction peut se faire par différentes méthodes, dont la plupart utilisent l'action de la chaux ou du chlorure de calcium, avant d'être précipitée par l'action du chlorure d'ammonium ou de l'acide chlorhydrique pour faire précipiter la morphine sous forme de sel chlorhydrique (chlorhydrate de morphine)[15]. La morphine peut également être retrouvée à partir de la thébaïne, au cours de procédés industriels.
Ces méthodes sont pratiquées industriellement ou par des laboratoires clandestins en vue de préparer l'héroïne par acétylation de la morphine.
La France et l'Australie sont les principaux producteurs légaux de morphine[16],[17].
Histoire[modifier | modifier le code]
Connue comme l'une des premières drogues de l'histoire, différentes sources historiques témoignent de l'utilisation du pavot par les Sumériens, Égyptiens, Grecs, Romains et de nombreux peuples de l'Antiquité, principalement pour ses vertus sédatives et antalgiques. Pline l'Ancien le mentionne dans son Histoire naturelle, et en décrit l'usage et les effets, et le célèbre Galien l'utilise déjà au IIe siècle[18]. Occupant une place de choix dans la pharmacopée européenne durant le Moyen Âge et la Renaissance, cultivé dans le jardin des monastères[19],[20] comme plante officinale, il est sélectionné : le pavot originel hypothétique papaver setigerum est devenu le cultivar que nous connaissons aujourd'hui, papaver somniferum. En effet, il n'existe aucun spécimen de pavot connu à l'état sauvage[4].
Dès 1688, Daniel Ludwig, médecin du duc de Saxe-Gotha, signale dans sa « dissertation de pharmacie » la morphine sous le terme de « magistère d'opium »[21],[22],[23]. Il extrait la morphine par extraction acide-base puis précipitation. La morphine ne sera cependant vraiment découverte qu'à partir de 1804. La morphine et ses sels (Codex de 1866) deviendra l'analgésique par excellence des syndromes douloureux, aigus ou chroniques[24],[25].

Découverte[modifier | modifier le code]
La morphine fut découverte simultanément en 1804 par Armand Seguin et Bernard Courtois, ainsi que par Jean-François Derosne (« sel de Derosne »)[26], mais c’est à Friedrich Wilhelm Sertürner, jeune pharmacien d'Eimbeck près de Hanovre, que revient le mérite.
Friedrich Sertüner publie en 1805 une étude préliminaire dans Journal der Pharmacie de Johann Trommsdorff puis en 1806 l'article final dans lequel il précise n'avoir pris connaissance des découvertes de Derosne qu'après avoir abouti à ses propres conclusions. En 1811, il publie plusieurs articles dans le Journal der Pharmacie de Johann Trommsdorff où il affirme clairement la qualité d'alcali du principium somniferum. En 1815, il identifie plusieurs composants.

C'est finalement un article paru en 1817 dans Annalen der Physik de GIlbert qui fait connaître ses travaux sur la substance que Sertürner nomme désormais « Morphium » en référence à Morphée, et sur l'autre composant qu'il isole de l'opium : l'« acide méconique »[27].
Gay-Lussac fait traduire et publier immédiatement cet article dans les prestigieuses Annales de Chimie. C'est lui qui introduit le terme « Morphine ». Dans la préface qu'il adjoignit à cette traduction, Gay-Lussac amorça notamment un système de standardisation de la nomenclature de chimie organique qui eut pour première illustration l'apparition du terme de « morphine ». Gay-Lussac demanda à Robiquet de vérifier les résultats de Sertrüner : le « sel de Derosne » s'avéra être une substance différente de la morphine. Robiquet nomma la substance purifiée issue des sels de Derosne « narcotine » (alors même que ces sels étaient dépourvus de propriété narcotique)[28].
La querelle de la priorité de la découverte de la morphine est tranchée en 1831 quand Sertürner reçoit le prix Montyon de l'Institut de France[29].
Préparée par la combinaison avec des acides, la morphine formait différents sels : l'acétate de morphine, le sulfate et le chlorhydrate de morphine.
La découverte de la morphine et d'autres alcaloïdes est un point crucial dans le développement de la chimie organique dans l'histoire[30].
Développement[modifier | modifier le code]
En 1818, Magendie fait savoir qu'il a réussi à soulager les souffrances d'une femme. Il utilise alors de la morphine à la place de l’opium en pratique clinique avec prescription orale comme sédatif et antalgique. C'est en 1819 que figure pour la première fois sur un formulaire de prescription des hôpitaux de Paris, une préparation buvable d'acétate de morphine[31] mais seulement en 1822 que la parution de son Formulaire fait connaître la morphine au monde médical. Il en caractérise l'usage sous forme de sulfate et d'acétate[32]. L'entrée de la morphine se fait alors dans la thérapeutique grâce aux préparations de sels de morphine à base d'acétate de morphine que Magendie appelait « gouttes calmantes ».
En 1828, Bally, fort d'une étude portant sur plus de 700 malades, précise les effets de la morphine ; il publie ses Observations sur les effets thérapeutiques de la morphine ou narcéine ; en 1823, Bally étudiait les effets de l'acétate de morphine à l'exclusion de tous les autres sels[33].
En 1831, William Grégory, à Édimbourg, fait connaître un procédé pour obtenir du chlorhydrate de morphine à un coût comparable à celui du Laudanum et très pur. Ce produit est commercialisé dès 1833[34].
En 1832, examinant le procédé de Gregory, Robiquet met au jour une autre substance active de l'opium, la codéine[35].
La galénique se limitait alors souvent aux formulations per os, principalement des solutions ou des sirops.
L'usage de la voie endermique, qui consistait à déposer de la poudre sur une portion de peau mise à nu par un vésicatoire, le marteau de Mayor ou par les cantharides, était alors marginal et fut étudié pour le traitement des rhumatismes ; en 1837, Lafargue, utilisant une lancette, pratiquera une inoculation sous-cutanée qualifiée de « vaccination morphinique »[36].
La morphine va rencontrer l’invention de la seringue hypodermique à aiguille creuse du médecin orthopédiste lyonnais Charles Pravaz en destiné au départ à l'injection de fer coagulant dans le traitement des anévrismes. C'est le médecin écossais Alexander Wood qui pratiqua toutefois le premier l'injection sous-cutanée de morphine ; puis, dans une série d'observations qu'il publia en 1855, il remarqua l'efficacité des injections pratiquées, notamment celles qui contenaient le chlorhydrate de morphine, contre les névralgies.
Les formes galéniques pour injection intraveineuse de morphine chez l'homme n'auront cours qu'au vingtième siècle, notamment en association avec la scopolamine.

L'apparition de la forme injectable, particulièrement sur les champs de bataille (guerre de Sécession aux États-Unis, guerre de Crimée, guerre austro-prussienne, guerre franco-prussienne de 1870 en Europe, etc.) révolutionne le traitement des blessures et de la chirurgie, notamment dans le cas des amputations qu'elle rend mieux tolérables par le patient.
C'est dans ce contexte d'utilisation en médecine militaire qu'apparaît ce que l'on appelle alors la « maladie du soldat » puis « morphinisme » et enfin « morphinomanie ».

Pendant la guerre de 1870, la morphine est distribuée sans retenue aux blessés ; elle est également distribuée aux combattants valides à qui elle donne le courage de monter au front[37],[38]. Les premières descriptions de morphinomanie apparaissent dès [5] d'autant qu'elle est alors en vente libre dans de nombreuses préparations pharmaceutiques artisanales pour soigner les maux les plus divers. L'opium était toutefois bien plus largement répandu.
En , le Dr Levinstein et le pharmacologue Louis Lewin introduisent la notion de manie issue de la psychiatrie, alors naissante, et décrivent pour la première fois ce que l'on appellera « toxicomanie » stigmatisant pour le grand public la morphine dans cette image péjorative. Son prix moins accessible que l'alcool en fait un produit en vogue dans l'aristocratie jusqu'au début du XXe siècle et nombre de personnages connus sont réputés pour leur morphinomanie : Baudelaire, John Pemberton, Béla Lugosi, Hermann Göring, Otto von Bismarck, Alphonse Daudet, Jules Verne à la suite d'une balle dans le pied[39], plus tard Édith Piaf, etc. En cette fin de XIXe siècle, la morphine est un des médicaments les plus populaires de tous les temps et l'un des plus efficaces.
La morphinomanie est alors très répandue dans les couches aisées, et les méthodes de désintoxication ou de sevrage sont multiples, avec des abus. Les protocoles de sevrage vont alors de la suppression brusque de la morphine au sevrage dégressif, au frais du patient, comme le dénonce à l'époque Laurent Tailhade dans son pamphlet La « Noire Idole »[40]. Les jugements moraux sont alors monnaie courante, et à leurs côtés les préjugés raciaux ou politiques[41],[42].
La morphine, bien que crainte pour l'accoutumance qu'elle produit, est également donnée aux soldats pendant la Première Guerre mondiale, sur le front comme à l'arrière[43]. Certains en deviennent dépendants, comme Hermann Göring, soigné à l'origine pour une blessure à la jambe.


En 1874, Alder Wright découvre la diacétylmorphine, nommée « héroïne » en référence aux espoirs qu'elle suscite alors en tant que remplaçant éventuel de la morphine, source d'addictions. Outre son usage comme antalgique (analgésique), antitussif notamment en sirops[44] (dont elle a conservé l'indication à travers sa prodrogue la codéine), elle était utilisée aux États-Unis d'Amérique pour soigner toute une gamme d'affections mentales (alcoolisme, dépression, psychose maniaco-dépressive, hystérie, les mères en donnaient à leurs enfants pour les endormir, etc.) jusqu'aux mesures prises par l'Opium Act en 1906 (qui prohibent la production, le commerce, la détention et l'usage des drogues d'opium et ses dérivés aux États-Unis).
La pharmacologie de la morphine commence à être catégorisée, et la dépendance qu'elle induit lui est attribuée, malgré des débats[45].
Dans des articles parus en 1923[46] puis en [47], les chimistes britanniques J. Masson Gulland et Robert Robinson rendent compte de sa structure moléculaire complexe. Cette formulation chimique ne sera définitivement acceptée qu'en 1950[48].
Au début des années 1950, on redécouvre les bienfaits de la morphine grâce au cocktail de Brompton, mais en le réservant pour apaiser les souffrances à la fin de la vie. Ce cocktail était composé d'un mélange de morphine, de cocaïne (ou d'amphétamine) et d'un sédatif comme l'alcool ou la chlorpromazine. La morphine est notamment utilisée durant l'expédition française à l'Annapurna par le médecin de l'expédition, le Dr Oudot en association avec la scopolamine, pour soulager les douleurs des membres gelés et induire le sommeil en haute altitude[49].
En France, Henri Laborit élabore un cocktail injectable associant opiacés et neuroleptiques qui fut utilisé pendant la guerre d'Indochine pour faciliter le transfert des blessés vers l'arrière où on pouvait les opérer. Ce mélange fut précurseur de la neuroleptanalgésie.
En 1973, des chercheurs suédois et américains mettent en évidence, in vitro, l'existence de récepteurs spécifiques aux opioïdes au niveau du système nerveux central.
En , en Écosse, Hughes et Kosterlitz partent de l'hypothèse que la morphine « végétale » doit prendre la place sur les récepteurs de molécules endogènes. Ils découvriront ainsi les endomorphines, « morphines » naturellement produites par le corps humain, qu'ils nommeront « enképhalines ». Cette découverte ouvrira la voie à une multitude d'autres qui permettront dans les années 1980 de mieux comprendre le fonctionnement de la douleur et de l'action de la morphine.

Les années 1980 voient de nombreux progrès dans l'adaptation des doses aux besoins des patients et dans la mise au point de nouvelles voies d'administration.

Définie comme une priorité, la lutte contre la douleur passe alors par la redécouverte des opiacés et leur usage croissant. Ainsi, de nouvelles formes galéniques de la morphine, notamment à libération prolongée comme le Skénan, le Moscontin ou le Kapanol, et à libération immédiate comme l'Actiskénan. L'arrivée sur le marché d'autres antalgiques comme l'oxycodone signe également ce renouveau. Le développement des centres de lutte contre la douleur en France et au Canada s'est fait au début des années 2000. Le mésusage de ces spécialités est également apparu, de même que leur utilisation comme substitut d'autres opiacés comme l'héroïne.
Pharmacologie[modifier | modifier le code]
La morphine est un composé dont la pharmacologie est une des mieux connues et explorées. Les nombreux effets de la morphine conditionnent ses nombreuses applications thérapeutiques.
Pharmacodynamie[modifier | modifier le code]
La morphine, comme d'autres opioïdes, agit comme agoniste des récepteurs opioïdes μ (mu) (MOR), κ(kappa) (KOR) et δ(delta) (DOR). Ce sont des protéines transmembranaires, enchâssées dans la membrane du neurone, qui appartiennent à une classe très répandue de récepteurs particuliers : les récepteurs couplés aux protéines G.
Quand la morphine se fixe sur le récepteur, celui ci transmet l'information à une Protéine G à activité GTPase (elle hydrolyse le GTP) dont la sous-unité alpha (α) échange le GDP qui y est associé avec un GTP ce qui va aboutir (selon le modèle classique) à sa dissociation du reste de la protéine, la sous-unité alpha ainsi libérée va engendrer la production de seconds messagers qui iront activer différents mécanismes. C'est une réaction en cascade.
Grâce à son activité GTPase la sous-unité (α) va pouvoir hydroliser le GTP en GDP et se réassocier aux autres sous-unités de la protéine G, pouvant ainsi être réactivée.

La morphine stimule ainsi plusieurs récepteurs normalement activés par des molécules endogènes, les endorphines produites par l'hypophyse[50] dans des circonstances particulières comme l'orgasme, l'effort physique[51], le stress[52] ou même l'acupuncture[53].
Ces récepteurs sont situés dans tout le système nerveux central et sont impliqués particulièrement dans le phénomène de perception de la douleur et son contrôle. L'activation de ces récepteurs produit une cascade d'effets et la production de seconds messagers qui exercent une multitude d'activité, à la fois sur le côté pré-synaptique et le côté post-synaptique de la synapse, ce qui contribue à la variabilité d'effets, à la fois inhibiteurs et stimulants[54].
Elle provoque de nombreux effets cliniques et psychiques liée principalement à l'activation des récepteurs μ. La dépression du système nerveux central complexe est responsable de l'effet antalgique (contre la douleur) principalement dans la substance grise périaqueducale. De plus :
- elle agirait sur le système nerveux central au niveau de la perception de la douleur ;
- elle agirait également sur la moelle épinière sur la transmission de la douleur et son rétrocontrôle descendant ;
- mais aussi plus ou moins indirectement au niveau du tronc cérébral, région responsable du contrôle de la respiration. La morphine inhibe également la libération de noradrénaline et de substance P, ce qui pourrait contribuer à son effet antalgique.


Effets neurologiques centraux[modifier | modifier le code]
Son action dépressive centrale[55] est dose-dépendante[56].
De par sa stimulation des récepteurs opiacés μ, κ et δ, présents surtout dans la moelle (dans la corne dorsale) et dans le cerveau au niveau du plancher du IVe ventricule et de la substance grise périaqueducale, elle induit des symptômes comme la dépression respiratoire et le myosis (contraction importante de la pupille, typique des opiacés).
Elle agit également sur le jugement, le contrôle des émotions et des actions, la coordination mais aussi, par son actions sur le tronc cérébral, sur le rythme cardiaque (tendance à la bradycardie) et sur la tension artérielle (tendance à l'orthostatisme)[57]. Sa modification des taux de glutamate et de substance P est directement reliée à son action sur la douleur[57].
La morphine est à la fois un dépresseur et un stimulant : elle est responsable d'une sédation importante, comme d'une stimulation suivant les doses utilisées. En effet, la prise de morphine stimulerait certaines capacités intellectuelles lors de tests psychométriques[58].
Elle exerce une stimulation de l'area postrema, responsable du contrôle des vomissements, ce qui provoque de la nausée et augmente la libération de dopamine dans le noyau accumbens[59]. Ces deux zones sont riches en neurones dopaminergiques et jouent également un rôle dans les sensations de plaisir. Elle augmente la pression intracrânienne.
D'un point de vue clinique, elle provoque : trémulations, troubles du sommeil, hyperactivité, hyperexcitabilité, hypertonie et convulsions spécialement chez le sujet jeune ou naïf à la morphine[60].
Lors d'un usage prolongé, la morphine accroît la sensibilité à la douleur, et ce phénomène est de plus en plus étudié. Véritable défi pour les médecins de la douleur, ce phénomène nommé hyperalgésie aggrave la tolérance et pose un problème conséquent de traitement au long cours de la douleur. Il semble être partiellement évitable par la rotation des opioïdes, et peut être traité par l'adjonction d'anti-inflammatoires comme les coxibs[61],[62],[63],[64]. Le Néfopam peut également être utilisé.
Des molécules antagonistes des récepteurs NDMA, comme la kétamine ou le dextrométhorphane, sont utilisées en médecine de la douleur pour réduire l’effet hyperalgique des morphiniques[65], tout comme les gabapentinoïdes (en). Ces dernières molécules partagent également la propriété de réduire la tolérance aux morphiniques, et la gabapentine et la prégabaline potentialisent l’action analgésique de la morphine, et réciproquement.
Effets digestifs[modifier | modifier le code]
L'action des opioïdes et de la morphine sur le tube digestif est bien connue et est essentiellement spasmodique, ce qui conduit à une constipation. Elle s'explique notamment par l'action de la morphine sur le système nerveux entérique (les plexus myentériques et sous muqueux)[54]. La morphine provoque notamment des spasmes du sphincter d'Oddi[66], ce qui conduit à des douleurs abdominales (crampes). L'observation de la constipation produite par les opioïdes a conduit à l'élaboration de traitements des diarrhées comme le lopéramide.
Effets hormonaux[modifier | modifier le code]
La morphine exerce des effets neuro-endocriniens sur l'hypophyse et l'hypothalamus, dont elle déséquilibre le complexe, provoquant d'importants effets neuro-endocriniens comme la baisse considérable du taux de testostérone chez l'homme (hypogonadisme), pouvant provoquer des troubles de l'érection[67],[68],[69].
Ces déséquilibres, désignés par le terme d'hypogonadisme ou d'endocrinopathies sont désormais bien documentés et semblent être dépendants des doses utilisées. Les endocrinopathies consécutives au traitement par la morphine semblent être très fréquentes[70],[71],[72].
Il semblerait que les opioïdes exercent de nombreux autres effets hormonaux et neuro-hormonaux, comme la baisse du taux extracellulaire de glutamate[73] ou la modulation de la communication des fibroblastes du rein[74].
Elle provoque un retard à l'éjaculation à court terme, et est utilisé comme aphrodisiaque, mais favorise la survenue de troubles de l'érection et de troubles de l'éjaculation à long terme. Le sevrage est notamment caractérisé par l'apparition d'une éjaculation précoce[69].
La morphine possède également un potentiel effet immunosuppresseur et diminue la résistance aux infections en inhibant la réponse des macrophages[75] et serait également impliquée dans une perte d'efficacité des traitements anticancéreux (adduits de cis-platine)[76]. Elle semble stimuler faiblement la croissance des tumeurs[77] contrairement à d'autres opioïdes[78]. Ces données d'oncologie sont peu documentées.
L'interaction avec d'autres produits comme l'alcool, les antihistaminiques ou les tranquillisants majorent le risque de dépression respiratoire et de surdose[79].
La prise de morphine est également un facteur de libération d'histamine, ce qui peut mener à un prurit[55] (envie de se gratter).
Pharmacocinétique[modifier | modifier le code]
La morphine subit un effet de premier passage hépatique important, c'est-à-dire qu'elle est beaucoup dégradée quand elle entre dans le foie après avoir été absorbée par les capillaires sanguins du système porte (dans l'intestin et l'estomac) et possède donc une biodisponibilité limitée (de l'ordre de 30 %) lorsqu'elle est prise par voie orale.

Elle est également produit par le métabolisme de la codéine par le CYP2D6, laquelle n'exerce ses effets que par cette transformation. Le pic plasmatique est atteint en 45 minutes lors d'une prise par voie orale[80].
La pharmacocinétique de la morphine influence beaucoup ses effets car certains de ses métabolites sont actifs[81].
Ainsi, la morphine est pour la plus grande partie transformée dans les reins, le foie et la rate[82] par glucuronoconjugaison, et transformée en métabolites dont certains sont actifs par une enzyme de phase II, l'UDP-glucuronyl-transférase.[83]
Les plus importants est la morphine-3-glucuronide (M3G) et la morphine-6-glucuronide (M6G). Des métabolites mineurs sont également formés (normorphine, codéine et morphine-3-sulfate). La M6G possède une activité opioïde intrinsèque importante[84]. la M3G possède quant à elle un profil pharmacologique complexe et semblerait contrer l'action analgésique de la morphine[85] mais pas de façon significative[86]. Elle serait impliquée dans la tolérance à la morphine par son activation du récepteur TLR4[87].
L'accumulation de M6G, notamment en cas d'insuffisance rénale, est associée avec une augmentation de certains effets secondaires comme la dépression respiratoire ou les nausées[88].
La morphine est également déméthylée[89].
La morphine passe la barrière placentaire et atteint le fœtus en cas de grossesse[90].
Effets indésirables[modifier | modifier le code]
La morphine possède de nombreux effets secondaires qui vont de pair avec sa grande efficacité (liste non exhaustive) :
Des troubles digestifs :
- nausées et vomissements surtout au début de l'administration ;
- prurit (rare) ;
- constipation ;
- douleur abdominale, spasmes digestifs.
Des troubles neurologiques ou d'origine neurologique (centrale) ;
- hypotension, notamment orthostatique. Les sujets âgés sont plus affectés par cet effet, du fait de la désensibilisation des barorécepteurs avec l'âge ;
- bradycardie ;
- somnolence ;
- hallucinations, surtout chez les personnes âgées ;
- sécheresse buccale (très fréquente)[91] ;
- rétention urinaire ;
- dépression respiratoire : bradypnée, respiration de cheyne-stockes, arrêt respiratoire ;
- hyperalgésie, notamment après usage prolongé[61],[62],[63],[64]. En effet, cet effet paradoxal de la morphine consiste en une sensibilité accrue à la douleur. Il est prévenu par la rotation des opioïdes, mais aussi par l'introduction d'autres antalgiques.
Des troubles hormonaux :
- retard d'éjaculation ;
- troubles de l'érection (à long terme) ;
- déséquilibre de l'axe hypothalamo-hypophysaire.
En cas d'administration de longue durée, certains symptômes comme les nausées cessent, tandis que d'autres comme la constipation, perdurent et doivent être traités.
En effet les effets secondaires de la morphine sont souvent traités :
- la nausée est souvent traitée par des antiémétiques comme la dompéridone ou la métopimazine ;
- la constipation est prévenue par l'usage de laxatifs osmotiques comme le macrogol.
Surdosage (overdose) et toxicité[modifier | modifier le code]
| Dose létale de morphine chez différentes espèces | ||
|---|---|---|
| Espèces | Voies d'administration | DL50 en mg/kg |
| Rat | orale | 170 |
| intraveineuse | 46 | |
| Souris | orale | 670 |
| intraveineuse | 200 | |
| Chien | intraveineuse | 316 |
Le surdosage de morphine, à l'instar des autres opioïdes, est une urgence médicale et un événement grave dont les symptômes sont l'apparition d'un état de somnolence, d'hypothermie et d'hypotension, et rapidement une dépression respiratoire[92]. Un myosis accompagne ces symptômes et si un état d'hypoxie s'installe, l'apparition d'une mydriase est un signe de grande gravité. Le traitement d'urgence est la naloxone, antagoniste global des récepteurs opioïdes[93].
En l'absence de traitement, et en fonction de la sévérité des symptômes, de la dose absorbée et de nombreux paramètres, la plupart des cas évoluent vers la dépression cardio-respiratoire généralisée, puis rapidement vers le décès par hypoxie cérébrale. Si le traitement est entrepris trop tard, des lésions irréversible peuvent survenir.
Le traitement débute en priorité par une ventilation assistée pour pallier la dépression respiratoire puis éventuellement l'absorption de charbon actif pour éliminer le médicament non absorbé, notamment lorsqu’une formulation à libération modifiée a été avalée. Le lavage gastrique n'est plus recommandé[94],[95],[96],[97].
Le traitement médicamenteux passe ensuite par l'utilisation d'un antagoniste des récepteurs des opiacés, en général de la naloxone, antidote spécifique de la dépression respiratoire par les opiacés. Le traitement débute à 0,2 mg de naloxone par voie intraveineuse suivie par des administrations supplémentaires de 0,1 mg toutes les deux minutes.

Lors d'un surdosage massif, on administre de la naloxone à la dose de 0,4–0,8 mg par voie intraveineuse. Les effets de la naloxone sont d'une durée relativement brève, une perfusion de naloxone peut être installée jusqu'à ce qu'une respiration spontanée revienne. Une certaine quantité de morphine (ou ses métabolites) peut persister dans le sang jusqu'à 24 heures après l'administration, et le traitement du surdosage de morphine est adapté en conséquence.
La naloxone, principal antagoniste des récepteurs de la morphine, est administrée avec précaution chez les personnes ayant une dépendance physique à la morphine, une inversion brutale ou complète des effets des opiacés pouvant précipiter un syndrome de sevrage aigu.
Des préparations pour administration intranasale sont désormais distribuées (souvent gratuitement) par les acteurs de la réduction des risques, d'accompagnement et d'information que sont les CSAPA et CAARUD, notamment au Canada et en France sous les noms de Narcan ou Nalscue. Le produit n'est cependant pas disponible en pharmacie en France[98].
La dose nécessaire pour atteindre une toxicité par surdosage dépend de la présence d'un état douloureux ou non et de son intensité. Ainsi, des cas de patients douloureux ou des toxicomanes s'administrant du sulfate de morphine par voie orale, sont connus pour avoir pris plus de 1 000 mg par jour sans présenter des signes de surdosage[99],[100].
Chez une personne normale, la dose minimum létale du sulfate de morphine est de 120 mg[101]. Or, dans des cas d'hypersensibilité, une dose de 60 mg peut s'avérer fatale. Différentes méthodes de consommation produisent des effets bien différents aux mêmes doses, avec une multiplication par 3 de la puissance des effets en cas d'injection, comparé à l'ingestion[102]. Chez des morphinomanes très dépendants (avec une grande accoutumance), une dose de 2 000–3 000 mg/j peut être tolérée[103].
Accoutumance et addiction[modifier | modifier le code]
La morphine est une substance fortement addictive, mais l'accoutumance et l'addiction sont des phénomènes qui dépendent de nombreux facteurs : l'âge, le sexe, le métabolisme, les doses employées, la durée de traitement et la susceptibilité individuelle, notamment à des facteurs d'origine génétique.
Historiquement, l'addiction à la morphine fut un fléau entre les XIXe et XXe siècles, dans le corps médical comme dans les milieux artistiques et littéraires, et fut alors intensément représentée dans l'art notamment pictural, signifiant par là son importance cruciale dans la culture de l'époque[104].
Accoutumance[modifier | modifier le code]


Comme la plupart des opioïdes, et par des mécanismes complexes et encore mal connus, les individus qui consomment de la morphine développent une accoutumance (besoin d'augmenter les doses pour obtenir des effets similaires) aux effets de la morphine comme la nausée, l'analgésie ou l'euphorie. Cette accoutumance est favorisée par et implique, selon un mécanisme circulaire, l'augmentation des doses.
Les récepteurs à la morphine se modifient, dans leur structure lors de son administration fréquente, ils sont moins efficaces pour recevoir la morphine et pour transmettre le signal[105]. Ainsi, lors de l'arrêt de la morphine, les endorphines naturelles ne suffisent plus pour activer les récepteurs comme elles le devraient. Cette accoutumance provoque des effets comportementaux comme la recherche de plus de substance pour assouvir ses besoins, ce qui est observé chez le rat[106].
L'assuétude et la résistance aux effets anti-douleur de la morphine s'observent couramment lors de son utilisation en médecine ainsi que sur des modèles animaux comme celui du rat de laboratoire par exemple lors d'expérience d'auto-administration.

La résistance à d'autres effets, comme les nausées ou la somnolence, arrivent plus rapidement et son moins bien catégorisés.
Définie comme une habituation[107] de l'organisme à la morphine, la tolérance se développe au niveau du cerveau mais surtout dans la moelle épinière et impliquerait de nombreux éléments, comme la glie (tissu de soutien, d'alimentation et de défense des neurones dans le système nerveux central), potentiellement à travers le récepteur purinergique P2X7 de type R[108], un type de récepteur notamment impliqué dans l'inflammation, la douleur chronique, la mort cellulaire et certaines maladies neurodégénératives, mais aussi à travers les récepteurs opiacés μ (mu) et δ (delta) qui interagissent également entre eux lors de l'exposition chronique à la morphine et semblent jouer un rôle important dans l'apparition de la tolérance[109]. Des récepteurs à l'inflammation comme le récepteur des glucocorticoïdes semblerait être également impliqué[110] mais aussi le récepteur TLR4 qui est impliqué dans l'immunité et l'inflammation[111].
Le mécanisme global de la tolérance à la morphine implique différentes cascades d'activation, lesquelles produisent un état global d'hyperactivité du système nerveux central, similaire à celui rencontré dans l'hyperalgésie, causé par la modification du fonctionnement de certains récepteurs aux acides aminés excitateurs[112] comme le glutamate. Ainsi, l'effet d'autres substances qui agissent sur la transmission glutaminergique (qui utilise le glutamate) pourrait en être affecté : l'effet analgésique de la kétamine (antagoniste des récepteurs NMDA du glutamate) est ainsi diminué par l'accoutumance à la morphine[113], et réciproquement, l'administration de kétamine diminuerait la tolérance à la morphine[114].
La résistance à la morphine n'impliquerait pas la glycoprotéine-P[115] mais est régulée par les PPAR (récepteur activé par les proliférateurs de peroxysomes)[116] au contraire de nombreux médicaments : c'est un mécanisme à part, complexe et multifactoriel.
D'éventuelles différences génétiques (polymorphisme) entre les récepteurs ne semblent pas être la cause de différences de sensibilité à l'accoutumance de la morphine (chez la souris)[117]. En revanche la sensibilité à la morphine varie selon les espèces de rat[118] ou de souris[119],[120] et selon les groupes ethniques chez l'homme.
Ces différences pourraient être liées à des différences dans les séquences génétiques qui codent les récepteurs aux opioïdes, ainsi que pour l'enzyme principale qui métabolise la morphine, l'UDP-Glucuronosyltransferase-2B7[121] (sujette à un polymorphisme génétique[122]).
La tolérance à la morphine serait également dépendante du sexe, avec une plus grande sensibilité chez les hommes que chez les femmes[123].
Cette accoutumance est un des critères de l'addiction qu'occasionne également la morphine. Cette addiction est en premier lieu une dépendance physique, caractérisée par l'apparition à l'arrêt de la consommation d'un syndrome de sevrage.
Syndrome de sevrage[modifier | modifier le code]
Le syndrome de sevrage à la morphine, comme celui des autres morphiniques, est dépendant de la dose, de la durée et de nombreux facteurs[124]. Il dépend principalement du récepteur opiacé μ, particulièrement μ2[125]. Il est bien documenté car de connaissance ancienne. Il dure environ huit jours (paroxysme le 3e jour) et provoque un état de souffrance physique et psychologique extrême, malgré sa moins grande dangerosité que le sevrage à l'alcool, aux benzodiazépines ou aux barbituriques, lesquels peuvent entraîner un coma, des convulsions et la mort[126]. Il peut être précipité par l'administration de naloxone, de buprénorphine ou de naltrexone et des antagonistes opioïdes en général[127].
Impliquant essentiellement le locus cœruleus, riche en systèmes catécholaminergiques, et la substance grise périaqueducale[128], riche en récepteurs opiacés, le syndrome de sevrage passe par un état d’hyper-activation du système nerveux central, notamment à travers la libération massive de catécholamines comme la noradrénaline, l'adrénaline ou la dopamine[129], qui génèrent de l'angoisse, de l'hypertension, et contribuent à l'insomnie en activant le système nerveux sympathique[130]. Il exerce également une activité sur le système immunitaire[131] et implique l'expression de protéines G spécifiques[132].
Le système des catécholamines reste profondément modifié à la suite du sevrage à la morphine et le rôle d'autres médiateurs comme les cytokines pro-inflammatoires et la sérotonine restent discutés. Il pourrait être impliqué dans le syndrome prolongé de sevrage.
Le tableau clinique comprend[133] :
- Nausées, vomissements
- Diarrhée, souvent liquide
- Insomnie, agitation nocturne, cauchemars
- hypersialorrhée (hyper-salivation)
- angoisse, hypertension, tachycardie
- lipothymie, perte de connaissance
- Confusion, désorientation, agressivité. Il n'est pas rare que l'individu se mette spontanément en position fœtale ou que l'on observe un comportement de recherche compulsive de produit. Le syndrome de sevrage conduit l'usager à reprendre de la morphine pour en faire cesser les symptômes ; il est donc un facteur important de rechute.
La sévérité du syndrome de sevrage peut être atténuée par l'emploi de certaines substances comme les benzodiazépines (employées principalement pour réduire l'état de tension musculaire, l'insomnie et l'angoisse), la clonidine[134],[135],[136],[137] (antihypertenseur utilisé notamment dans des protocoles de sevrage sous le nom de Catapressan), mais aussi le cannabis[138], les bêta-bloquants ou des hallucinogènes comme l'ibogaïne[139]. Certaines études pointent du doigt d'autres effecteurs éventuels, comme la nitroarginine[140], le baclofène (avec différence entre les genres)[141], le vérapamil[142], les sels de lithium[143], et même la curcumine, qui aurait également un effet antinociceptif[144].
Le syndrome de sevrage peut être également soulagé par l'emploi d'antagonistes du glutamate[145].

En cas de dépendance, après l'arrêt de la consommation de morphine, la tolérance aux effets s'effondre rapidement, jusqu'à atteindre progressivement les niveaux d'avant l'addiction. Le risque d'overdose est alors maximal et la mortalité élevée : c'est une « zone » temporelle très dangereuse où l'usager est très vulnérable. Ainsi, sous la pression de nombreux facteurs comme le syndrome prolongé de sevrage ou sous la pression de l'entourage, le consommateur est susceptible d'absorber à nouveau des doses anciennement habituelles, devenues très élevées. En cas d'une addiction passée à la morphine, l'accoutumance et la dépendance ne semblent pas arriver plus vite que chez un sujet sans antécédents[146].
Il arrive que le syndrome de sevrage dure plusieurs semaines ou plusieurs mois sous une forme atténuée, essentiellement psychique : le syndrome prolongé de sevrage ou PAWS, qui implique des mécanismes encore mal connus.
Mésusage et usage détourné[modifier | modifier le code]
Comme tout opiacé, la morphine provoque une dépendance physique et est susceptible de provoquer une dépendance psychologique dans certains contextes précis hors du contexte médical. Elle est habituellement prévenue par la mise en adéquation des doses avec le besoin, notamment à travers une évaluation régulière du symptôme douloureux, la prise à heure fixe, et par la rotation des opioïdes[147],[148]. En effet, lorsque l'on change de molécule en lui substituant un composé de profil similaire, au sein de la même classe thérapeutique (ici, les opiacés) et en respectant les équivalences, il s'agit d'une rotation. Par exemple, on peut substituer l'oxycodone à la morphine, puis l'hydromorphone à l'oxycodone, etc.
Son usage est fréquent parmi les populations de toxicomanes précaires, majoritairement dans des contextes de polyconsommation et de polytoxicomanie[149]. Elle est alors souvent obtenue illégalement et/ou broyée pour être injectée. Dans ce contexte de détournement récurrent, les associations promouvant la réduction des risques et l'accompagnement des toxicomanes en France ainsi que des addictologues demandent l'obtention d'une autorisation de mise sur le marché (AMM) de la morphine comme traitement de substitution, et l'autorisation de nouvelles galéniques particulièrement injectables dans un contexte de risque sanitaire important.
Historiquement, le sulfate de morphine a été utilisé dans un cadre de pénurie d'autres traitements de substitution, notamment avant la mise sur le marché de la buprénorphine, de manière particulière en France, à destination des individus dépendants aux opiacés, avec des résultats contrastés[60].
En effet, l'efficacité de la morphine comme traitement de substitution aux pharmacodépendances opioïdes est difficile à catégoriser, de surcroît en l'absence de données de qualité et de méthodologie fiable et non biaisée[150],[151].
Le risque de dépendance a été nettement surestimé, et a contribué à la mise au ban de la morphine au cours des années 1950 et l'abandon progressif de son emploi, avant qu'il ne soit remis à la norme à la fin du XXe siècle.
Il semblerait que la pharmacodépendance du sujet âgé ait été sous-estimé[152].
Thérapeutique[modifier | modifier le code]
La morphine, du fait de ses effets pharmacologiques, est un antalgique puissant, mais aussi une substance fortement euphorisante. Ses indications concernent majoritairement les situations de douleur, modérées à sévères, après une évaluation de celle-ci par le soignant, et après avoir pesé le bénéfice et le risque d'un traitement par la morphine.
Des situations de traitement particulières existent : liées à l'âge (en bas âge ou chez les personnes âgées), ou liées à une altération de la fonction d'élimination (en cas de maladie hépatique ou rénale).
Indications[modifier | modifier le code]
La mise en route d'un traitement par morphine dépend de l'indication. Elle est indiquée dans de nombreux états douloureux intenses, notamment la douleur cancéreuse. Elle est efficace dans un grand nombre de symptômes douloureux comme la douleur abdominale, la douleur de colique néphrétique, ou l'infarctus du myocarde où elle exerce en sus une action vasodilatatrice qui soulage le cœur. Concernant la douleur abdominale, la morphine fournit une analgésie sans risque d'altération de la précision diagnostique cliniquement significative[153]. Des posologies modérées de morphine en IV (4 à 6 mg) ne masquent pas les signes péritonéaux et, en diminuant l'anxiété et la souffrance, rendent souvent l'examen plus facile[154].
La morphine est aussi étudiée comme traitement dans d'autres affections.
Elle n'est en revanche pas indiquée dans la douleur neuropathique (ou elle possède une efficacité douteuse[155]), ou on lui préfère les antiépileptiques comme la prégabaline ou les benzodiazépines.
Elle est étudiée dans le traitement de l'œdème pulmonaire[156].
La morphine et les opiacés sont utilisés dans le cadre du traitement des dyspnées d'étiologies variées, d'origine cancéreuses ou non cancéreuses, notamment en soins palliatifs ou dans le cadre des soins en fin de vie[157],[158].
Elle peut exceptionnellement servir de traitement de substitution après l'échec de la buprénorphine (Subutex) et de la méthadone dans le traitement de l'héroïnomanie, même si cet usage ne correspond pas, en France, à son autorisation de mise sur le marché (AMM). Cet usage existe également en Autriche, en Suisse, en Bulgarie et en Slovénie[159].
Contre-indications[55],[160][modifier | modifier le code]
- Hypersensibilité à la morphine ;
- Insuffisances respiratoires décompensées, asthme, emphysème ou insuffisance cardiaque liée à une pneumopathie chronique ; car la morphine déprime la fonction respiratoire : c'est là un de ces plus marquants effets.
- Insuffisance hépatique et rénale majeure, car elle diminue la clairance de la morphine, donc son élimination et peut donc conduire à un surdosage.
- Antécédents récents de chirurgie hépatique, cholique ou biliaire ; en effet, les opiacés exercent une action spasmodique sur les sphincters.
- Insuffisance surrénalienne, hypothyroïdie ; la morphine provoque une hypotension qui peut être dangereuse dans ces cas ;
- Syndrome abdominal aigu si l'ont craint qu'elle masque un diagnostic utile ;
- Femme enceinte ou allaitante, sauf nécessité ; la plupart des opioïdes passant dans le lait maternel, le bébé pourrait présenter des signes d'origine toxique ;
- Diverticulose sigmoïdienne (car risque rupture des diverticules par la production de spasmes) ;
- Traumatismes crâniens ; le risque d'hypertension intracrânienne est particulièrement dangereux dans cette situation, et les effets secondaires de la morphine (vomissements, myosis, hypotension) peuvent masquer des signes importants pour le diagnostic ;
- Troubles convulsifs, alcoolisme aigu, delirium tremens consécutif au sevrage alcoolique.
Des antécédents de toxicomanie ne contrindiquent pas le traitement par la morphine si celui-ci est nécessaire.
Situations particulières[modifier | modifier le code]
Le traitement d'un enfant par la morphine est une situation particulière en raison d’un métabolisme encore immature. De plus, le traitement est peu étudié chez l'enfant. Il semble toutefois qu'une prise par voie rectale est efficace, notamment en gels[161].
Bien que le flux sanguin et l'activité enzymatique soit affectés par l'âge, le métabolisme par glucurono-conjugaison l'est moins. [réf. nécessaire]
En revanche, au cours du vieillissement, la fonction rénale suit une diminution progressive. Le flux sanguin rénal, la filtration glomérulaire, la sécrétion tubulaire, et la réabsorption tubulaire diminuent, ce qui impose une adaptation de la posologie (les doses peuvent par exemple être diminuées). Ce déclin peut être majoré par les maladies cardiovasculaires, le diabète et l'hypertension artérielle. La clairance de la créatinine ou le débit de filtration glomérulaire est un bon indicateur de cette fonction rénale, contrairement à la créatininémie, soumise à une importante variabilité. [réf. nécessaire]
La maladie rénale chronique (MRC), caractérisée par de multiples dysfonctions, représente par exemple une contre-indication relative au traitement à la morphine, car elle est éliminée sous forme de M6G — un métabolite actif — par le rein. Ce métabolite peut donc s'accumuler en cas de MRC et provoquer des surdosages.
Titration[modifier | modifier le code]
- Dans le cas du traitement d'une douleur aigüe (fracture ouverte lors d'une évacuation vers les centres de soins, réduction de luxation très douloureuse comme la hanche ou l'épaule), on réalise une titration de la dose de morphine. On commence par diluer l'ampoule de 10 mg dans une seringue de 10 ml de sérum physiologique puis on réalise une première injection dont la dose est précisément 0,1 mg/kg (soit 7 mg pour une personne de 70 kg) puis on renouvelle l'injection à demi dose (soit 0,05 mg/kg) toutes les cinq minutes jusqu'à obtenir un effet analgésique suffisant. Le niveau de la douleur s'évalue au départ et par la suite grâce à des échelles visuelles ou numériques. Toute injection morphinique par voie intraveineuse doit être réalisée sous surveillance stricte du patient comprenant son état de conscience, sa fréquence ventilatoire et si possible sous monitorage de la tension, de la fréquence cardiaque et de la saturation artériolaire en oxygène étant donné le risque de dépression respiratoire.
- Dans le cas de douleurs chroniques, la mise en route du traitement par morphine vient en remplacement d'un autre traitement antalgique. On estime que la dose de départ correspond à environ 1 mg/kg et par jour, c’est-à-dire que pour un adulte de 60 kg, la dose initiale débutera à 60 mg/j sous forme orale, 30 mg/j en injection sous-cutanée, etc. Le titrage s'effectue progressivement en fonction de la réponse antalgique ressentie par le patient. Les doses sont augmentées régulièrement par palier de 60 mg quotidiens. Après trois jours à une dose (par exemple 60 mg/j p.o.), si la réponse antalgique est insuffisante, la dose est augmentée de 60 mg pour les trois jours suivant et ainsi de suite jusqu'à la satisfaction du patient. Il est à noter qu'il n'y a pas de dose plafond (limite) pour l'administration de la morphine, ce sont les effets indésirables qui en limitent l'usage. Un patient très endolori peut commencer à une dose de 20 mg aux quatre heures pour finir avec une dose de 80 mg aux quatre heures. À cause du phénomène de tolérance (le corps s'habitue au médicament et celui-ci est moins efficace), la dose doit être augmentée régulièrement et cela même si la douleur n'a pas augmenté.
Chimie[modifier | modifier le code]
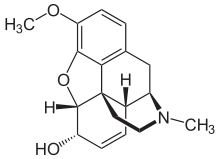
La morphine est un alcaloïde de masse moléculaire 285 daltons.
De formule brute C17H19NO3, c'est une molécule complexe et structurée dans l'espace, en effet, elle possède cinq carbones asymétriques en position 4, 4a, 7, 7a et 12. Elle possède donc théoriquement trente-deux stéréoisomères différents.
En pratique, seul l'isomère (-) est actif, tandis que l'isomère (+) est dénué de toute activité, principalement parce que son carbone 4 est S.
La proximité de structure avec les endorphines comme la met-enképhaline est flagrante, et repose essentiellement sur le groupe hyroxy en 3 et l'oxygène qui substitue les carbones 4 et 5.

Elle se présente sous la forme d'un mélange d'isomères, poudre blanche cristalline et alcaloïde, qui fond à 255 °C, faiblement soluble dans l'eau froide (149 mg/L) mais plus soluble dans l'eau bouillante et facilement soluble dans les alcools comme l'éthanol ou le méthanol[162].
-
La structure 2D de la morphine, numérotée et lettrée.
-
La structure dans l'espace de la morphine.
-
Vue 3D de la molécule de morphine.
Biosynthèse[modifier | modifier le code]
La morphine est biosynthétisée dans la capsule du pavot, à partir de la Tyrosine, un acide aminé[163].

Extraction et synthèse[modifier | modifier le code]
Industriellement la morphine peut être obtenue de deux façons :
- à partir de pavot Œillette : on utilise la capsule égrenée et l'extrémité de la tige du pavot Œillette (Papaver somniferum nigrum) récolté « vert » pendant l'été. En France, la plante est cultivée essentiellement en Champagne-Ardenne. Les parties de la plante sont séchées, puis la morphine est extraite en milieu hydro-alcoolique avec d'autres opiacés. Elle sera séparée par une précipitation sélective avant d'être purifiée ;
- à partir de l'opium : l'opium est issu de pavots (Papaver somniferum), cultivés en Inde, par évaporation du latex qui s'écoule d'incisions faites sur la capsule. La morphine (et d'autres alcaloïdes) est obtenue par extraction aqueuse acide depuis l'opium qui en contient à peu près 10 %. Elle est ensuite obtenue seule par une précipitation sélective.
La synthèse totale de la morphine a été proposée par Robert Robinson en 1925, récipiendaire du prix Nobel de chimie 1947, et réalisée pour la première fois par Marshall D. Gates Jr. (en) en 1952, en 31 étapes, avec un rendement très faible (0,06 %). C'est un exemple de réaction de Diels-Alder.
D'autres synthèses ont depuis été réalisées par de nombreuses équipes comme celles de Evans[164] ou Fuchs[165].
-
La synthèse de Gates.
-
La synthèse de Rice et Keller, qui reproduit en partie la synthèse naturelle de la morphine du pavot.
Sels[modifier | modifier le code]
La morphine est souvent utilisée sous forme de sel afin de faciliter son utilisation et son absorption par l'organisme dans les formes non injectables.
Il existe deux sels, sulfate et chlorhydrate de morphine, qui une fois dans le corps seront sous forme de morphine base.
Le sulfate de morphine est obtenu par réaction de la morphine en solution hydro-alcoolique (eau + éthanol) avec de l'acide sulfurique dilué. Une réaction similaire dans l'acide chlorhydrique est utilisée pour l'obtention du chlorhydrate de morphine.
Le sulfate a la particularité d'être un pentahydrate incluant deux molécules de morphine.
| DCI | Sulfate de morphine | Chlorhydrate de morphine |
| Nom IUPAC | sulfate de di(7,8-didéshydro-4,5α-époxy-17-méthylmorphinane-3,6α-diol) pentahydraté | chlorhydrate de 7,8-didéshydro-4,5α-époxy-17-méthylmorphinane-3,6α-diol trihydraté |
| Formule brute | C34H40N2O10S, 5H2O | C17H20ClNO3, 3H2O |
| Numéro CAS | ||
| Masse molaire | 759 g/mol | 375,8 g/mol |
| Aspect | poudre cristalline blanche | poudre cristalline blanche ou aiguilles incolores, ou masses cubiques |
| Solubilité | soluble dans l’eau, très peu soluble dans l’éthanol, pratiquement insoluble dans le toluène | soluble dans l’eau, très peu soluble dans l’éthanol, pratiquement insoluble dans le toluène |
Source : Pharmacopée européenne 5.5, EDQM, 12/2005 ; The Merck index, 13e éd.
Impuretés[modifier | modifier le code]
De par la complexité de la composition de l'opium et de la ressemblance des produits qui le composent, on retrouve systématiquement certains autres alcaloïdes dans la morphine que l'on considère comme des impuretés. Leur teneur dans la morphine est limitée à 1 % (0,2 % pour chaque impureté et 0,4 % pour la pseudomorphine)[166] :
- codéine (impureté A de la pharmacopée européenne) ;
- pseudomorphine (impureté B de la pharmacopée européenne) ;
- oripavine (impureté C de la pharmacopée européenne) ;
- 10R-hydroxymorphine (impureté D de la pharmacopée européenne) ;
- morphinone (impureté E de la pharmacopée européenne) ;
- thébaïne ;
- N-oxyde de morphine (en) ;
- apomorphine.
Législation[modifier | modifier le code]
La morphine est inscrite au Tableau I de la convention unique sur les stupéfiants de 1961 et son usage est réglementé dans de nombreux pays[167].
En Belgique, au Canada et en France, la morphine et ses sels sont des stupéfiants. De ce fait, la morphine est soumise à la réglementation du médicament stupéfiant, avec des règles particulières pour la prescription (ordonnance particulière limitée dans le temps — vingt-huit jours en France), la délivrance (le pharmacien doit la noter sur un cahier spécial), l'usage (uniquement pour le malade) et la détention (considéré comme une drogue).
Comme tout narcotique, la morphine est une substance dopante et, dans certains pays, il est interdit aux sportifs participant aux compétitions d'en utiliser[réf. nécessaire].
Sociologie[modifier | modifier le code]
Perception[modifier | modifier le code]
La perception de la morphine, souvent négative, peut mener à des défauts de soin, en générant par exemple une certaine peur. Les patients peuvent considérer qu'il s'agit d'un « dernier recours » ou qu'il serait réservé à la fin de vie[168].
Cette vision a subi depuis la fin des années 1990 une profonde mutation, issue des plans publics de lutte contre la douleur. La consommation de morphine a par exemple triplé entre 1999 et 2001 à l'Assistance publique - Hôpitaux de Paris (AP/HP)[169].
Des difficultés dans la prise en charge de la douleur persistent, du fait notamment des mentalités et des comportements. Une enquête réalisée par l’AP/HP montre que 50 % à 55 % des malades présents un jour donné ont souffert d’une douleur intense au cours des dernières 24 heures et seulement 1/3 de ces patients a connu un réel soulagement[169].
L'évaluation de la douleur étant parfois subjective et souvent mal réalisée, les prescriptions sont souvent insuffisantes.
Stéréotypes[modifier | modifier le code]
La morphine et son usage en thérapeutique nourrit de nombreux stéréotypes, même parmi le personnel soignant[170], ce qui conduisit à une moins bonne prise en charge de la douleur.
En effet, il n'existe pas de preuves scientifiques pour dire que la morphine adéquatement utilisée administrée en fin de vie accélère la mort[171] et le risque de dépendance reste marginal lors d'une utilisation thérapeutique.
La morphine dans la culture[modifier | modifier le code]
On a vu que les artistes sont en bonne place parmi les morphinomanes. Certains, drogués ou non, en ont fait un thème parfois récurrent de leur production.
Dans la littérature[modifier | modifier le code]

Couverture illustrée par Manuel Orazi.
À la fin du XIXe siècle, la morphine est une véritable mode littéraire.
Charles Baudelaire publie en 1869 Les Paradis artificiels, mais à dire vrai il n’y cite que l’opium en général, à côté du hachich.
Jules Verne, certes plus connu pour des voyages moins artificiels, dédie en 1886 un sonnet À la morphine, qu’il conclut ainsi :
« Ah ! Perce-moi cent fois de ton aiguille fine
Et je te bénirai cent fois, Sainte Morphine,
Dont Esculape eut fait une divinité. »
De nombreux livres dont la morphine est un personnage central sont publiés à cette époque[172] :
- La Comtesse Morphine, de Marcel Mallat (1885) ;
- Morphine, de Claude Farrère (1889) ;
- Les Possédés de la morphine, de Maurice Talmeyer (1892) ;
- Le Royaume de l’oubli, de Daniel Borys (1909)…
Certains ne s’en remettront pas : le poète symboliste Édouard Dubus s’effondre à 31 ans dans la rue en 1895, seringue en poche. Son confrère Stanislas de Guaita, qui préconise « l’hygiène morphique » en meurt lui aussi en 1897, à 36 ans[172].
En 1927, l'écrivain et médecin russe Mikhaïl Boulgakov s'inspire de son expérience personnelle pendant la Première Guerre mondiale lors de son retrait du front en 1917 et publie la longue nouvelle Morphine, dans laquelle le médecin Poliakov sombre dans la morphine. Boulgakov défend alors le mérite pour un médecin de tester sur lui-même certains médicaments. Le réalisme clinique est inédit, et d'un dénouement tragique, le suicide[45]. Il y décrit minutieusement les conséquences des injections qui détruisent sa mémoire, le plonge dans la mélancolie, provoque des hallucinations morbides, etc. dans un témoignage « poignant » [46],[47],[48].
Jean Cocteau, qui subit une cure de désintoxication en 1928, la suit son journal, qu’il publiera, Opium : Journal d'une désintoxication (1930)[172].
Dans la peinture[modifier | modifier le code]


La mode de la fin du XIXe siècle transparaît également dans la peinture :
Albert Besnard livre en 1887 le portrait de Deux femmes dépendantes de la morphine (voir ci-dessus : Accoutumance).
Peu après, Georges Moreau de Tours travaille sur le même thème : Les Morphinées ou Les Toxicomanes de la morphine[173].
Le peintre et écrivain catalan Santiago Rusiñol, hospitalisé à Barcelone en 1900 pour soigner sa dépendance, peint deux œuvres célèbres : La Morphine en 1894, et Avant la morphine à la même époque.
Ernst Ludwig Kirchner, plasticien expressionniste, prend comme beaucoup d’autres de la morphine pour raison médicale. Il en tire un tableau torturé, Autoportrait sous morphine (1917).
Plus récemment (2016), Andrew Littell donne une vision saisissante du sevrage avec Sevrage chimique soudain et involontaire (voir ci-dessus : Syndrome de sevrage)[174].
Formes pharmaceutiques[modifier | modifier le code]
La morphine existe sous différentes formes galéniques selon l'indication et le patient :
- voie parentérale
- injection intraveineuse,
- injection sous-cutanée,
- injection intraveineuse en perfusion,
- injection péridurale,
- injection intrathécale,
- les pompes à morphine sont de plus en plus utilisées en soins post-opératoires ou en soins palliatifs ; analgésie contrôlée par le patient ;
- voie orale
- comprimé ou gélule,
- comprimé ou gélule à libération prolongée (LP) : utilisés dans le traitement des douleurs chroniques. Il existe des versions en gélule à deux prises par jour (BID) et plus récemment des versions à une prise par jour (OAD, de l'anglais : Once a day)[175]. Dans les deux cas, le comprimé ou la gélule ou son contenu a subi un traitement afin d'obtenir une libération étalée dans le temps,
- sirop,
- solution buvable, notamment en gouttes
- autres voies
- suppositoire (non disponible seule en France, disponible en Suisse et au Canada), notamment au sein de préparations contenant de l'opium, du paracétamol ou de la caféine.
La dose requise dépend de la voie d'administration, la morphine par voie orale subissant un premier passage hépatique, seulement 30 % de la dose ingérée sont utilisés par le corps. Il existe donc des tableaux d'équivalence (pour l'adulte) :
| Voie orale | Sous-cutanée | Intraveineuse | Péridurale | Intrathécale |
| 1 mg kg−1 j−1 | 0,5 mg kg−1 j−1 | 0,3 mg kg−1 j−1 | 0,1 à 0,05 mg kg−1 j−1 | 0,02 à 0,005 mg kg−1 j−1 |
Termes apparentés[modifier | modifier le code]
- Morphinomanie : terme composé de morphine et de manie, du grec mania pour « folie, passion ». Il désigne une consommation régulière et non contrôlée de morphine, amenant un état de dépendance.
- Morphinomane : désigne la personne atteinte de morphinomanie.
Divers[modifier | modifier le code]
La morphine fait partie de la liste modèle des médicaments essentiels de l'Organisation mondiale de la santé (liste mise à jour en avril 2013)[176].
Notes et références[modifier | modifier le code]
- Masse molaire calculée d’après « Atomic weights of the elements 2007 », sur www.chem.qmul.ac.uk.
- (en) David R. Lide, Handbook of Chemistry and Physics, , 89e éd., chap. 8 (« Aqueous Solubility and Henry’s Law Constants of Organic Compounds »), p. 106.
- Fiche Sigma-Aldrich du composé Morphine sulfate salt pentahydrate, consultée le 13 mai 2014.
- Pierre-Arnaud Chouvy, « Le pavot à opium et l'homme. Origines géographiques et premières diffusions d'un cultivar (The opium poppy and mankind. Geographic origins and early diffusion of a cultivar) », Annales de Géographie, vol. 110, no 618, , p. 182–194 (DOI 10.3406/geo.2001.1768, lire en ligne, consulté le ).
- Christian Warolin, « La pharmacopée opiacée en France des origines au XIXe siècle », Revue d'histoire de la pharmacie, vol. 97, no 365, , p. 81–90 (DOI 10.3406/pharm.2010.22139, lire en ligne, consulté le ).
- Aurélie Lecacheux, Morphine et morphiniques dans la gestion de la douleur péri-opératoire chez les carnivores domestiques, (lire en ligne).
- Jacques Pélissier Médecin et E. Viel, Douleur et médecine physique et de réadaptation, Elsevier Masson, , 413 p. (ISBN 978-2-294-00074-4, lire en ligne).
- Claude Ecoffey et Daniel Annequin, La douleur chez l'enfant, Lavoisier, , 162 p. (ISBN 978-2-257-20471-4, lire en ligne).
- Le potentiel d'abus de la morphine est un phénomène complexe, impliquant de très nombreux facteurs
- H. N. Bhargava, V. M. Villar, N. H. Rahmani et A. K. Larsen, « Studies on the possible role of pharmacokinetics in the development of tolerance to morphine in the rat », General Pharmacology, vol. 23, no 6, , p. 1199–1204 (ISSN 0306-3623, PMID 1487129, lire en ligne, consulté le ).
- Anne Espinasse, Christine Abelard, M. Tribodet, La production de thébaïne, codéine et morphine à partir du genre Papaver, Agronomie, EDP Sciences, 1981, 1 (3), p. 243-248, hal-00884250 lire en ligne.
- (en) Paul M. Dewick, Essentials of Organic Chemistry : For Students of Pharmacy, Medicinal Chemistry and Biological Chemistry, John Wiley & Sons, , 704 p. (ISBN 978-1-118-68196-1, lire en ligne), p. 162.
- Akpevwe Onoyovwe, Jillian M. Hagel, Xue Chen et Morgan F. Khan, « Morphine biosynthesis in opium poppy involves two cell types: sieve elements and laticifers », The Plant Cell, vol. 25, no 10, , p. 4110–4122 (ISSN 1532-298X, PMID 24104569, PMCID PMC3877807, DOI 10.1105/tpc.113.115113, lire en ligne, consulté le ).
- G. W. Kirby, « Biosynthesis of the morphine alkaloids », Science (New York, N.Y.), vol. 155, no 3759, , p. 170–173 (ISSN 0036-8075, PMID 5332945, lire en ligne, consulté le ).
- ANDRÃ BARBIER, « UNODC - Bulletin on Narcotics - 1950 Issue 3 - 003 », sur unodc.org (consulté le ).
- Gérard Badou, « Pavot : le triangle d'or français », sur lexpress.fr, .
- Franck Daninos, « L'opium légal produit en France », sur larecherche.fr, .
- Trépardoux Francis, « Le pavot et l'opium, un panorama historique : Alexandre Boussageon : « Pavot d'ombre, pavot de lumière », in Terre Sauvage, no 116 », Revue d'Histoire de la Pharmacie, vol. 85, no 316, (lire en ligne, consulté le ).
- Le Capitulaire de Villis établit par Charlemagne au 9e siècle recommandait l'usage de certaines plantes médicinales
- Christian Warolin, « La pharmacopée opiacée en France des origines au XIXe siècle », Revue d'histoire de la pharmacie, vol. 97, no 365, , p. 81–90 (DOI 10.3406/pharm.2010.22139, lire en ligne, consulté le ).
- Gabriel Andral, Dictionnaire de médecine et de chirurgie pratique, Gabon, Méquignon-Marvis, (lire en ligne).
- Jean-Louis Brachet, De l'emploi de l'opium dans les phlegmasies des membranes muqueuses séreuses et fibreuses, Gabon, (lire en ligne).
- Journal universel des sciences médicales, (lire en ligne).
- L’opium, la morphine et la douleur, Dr Évelyne Pichard, Institut Gustave-Roussy.
- « Morphine - Société Chimique de France », sur societechimiquedefrance.fr (consulté le ).
- Jean Flahaut, « Les Derosne, pharmaciens parisiens, de 1779 à 1855 », Revue d'histoire de la pharmacie, vol. 93e année, no 346, , p. 221-234 (lire en ligne, consulté le ).
- Bachoffner Pierre, « Sertürner et la morphine », Revue d'Histoire de la Pharmacie, vol. 71, no 258, (lire en ligne, consulté le )
- (en) Walter Sneader, Drug discovery : a history, Hoboken, N.J, Wiley, , 468 p. (ISBN 978-0-471-89979-2 et 978-0-471-89980-8, OCLC 57682419, lire en ligne), p. 90-91.
- Bachoffner Pierre, « Sertürner et la morphine », Revue d'histoire de la pharmacie 1re année, no 258, , p. 199-200 (lire en ligne).
- Josette Fournier, « Découverte des alcaloïdes. Des marqueurs pour l'histoire de la chimie organique », Revue d'histoire de la pharmacie, vol. 89, no 331, , p. 315–332 (DOI 10.3406/pharm.2001.5245, lire en ligne, consulté le ).
- Patrice Queneau, « Stupéfiante morphine ! Deuxième partie : morphine et endorphines », Médecine, vol. 4, no 7, , p. 332-3 (DOI 10.1684/med.2008.0317, lire en ligne).
- François Chast, « La morphine « par voie externe » prescrite à Heinrich Heine par David Gruby », Revue d'histoire de la pharmacie, vol. 86, no 320, , p. 391–396 (DOI 10.3406/pharm.1998.4699, lire en ligne, consulté le ).
- Dorveaux Paul, « Le sirop pectoral de Charlard chanté par Casimir Delavigne », Bulletin de la Société d'histoire de la pharmacie, 9e année, no 29, 1921, p. 281-285, http://www.persee.fr/web/revues/home/prescript/article/pharm_0995-838x_1921_num_9_29_1383.
- (en) http://www.chem.ed.ac.uk/about/professors/gregory.html.
- Christian Warolin, « Pierre-Jean Robiquet (Rennes, 14 janvier 1780-Paris, 29 avril 1840) », Revue d'histoire de la pharmacie 87e année, no 321, , p. 97-110 (DOI 10.3406/pharm.1999.4935, lire en ligne).
- Patrick Maugeais, « Sainte Morphine, fléau de l'humanité », Histoire, économie et société, 1988, 7e année, no 4. Toxicomanies : alcool, tabac, drogue, p. 587-608, http://www.persee.fr/web/revues/home/prescript/article/hes_0752-5702_1988_num_7_4_2396.
- Jacques Beaulieu, « De Morphée aux champs de bataille », Médecine, vol. 12, no 3, (ISSN 1777-2044, DOI 10.1684/med.2016.18, lire en ligne, consulté le ).
- Patrick Maugeais, « Sainte Morphine, fléau de l'humanité », Histoire, économie et société, vol. 7, no 4, , p. 587–608 (DOI 10.3406/hes.1988.2396, lire en ligne, consulté le ).
- Crestois Paul, « Jules Verne et la morphine », Revue d'Histoire de la Pharmacie, vol. 68, no 245, (lire en ligne, consulté le ).
- Laurent Tailhade (1854-1919), La « Noire Idole », A. Messein, (lire en ligne).
- Georges Pichon, Le morphinisme : impulsions délictueuses, troubles physiques et mentaux des morphinomanes, leur capacité et leur situation juridique : cause, déontologie et prophylaxie du vice morphinique : par le Dr G. Pichon,…, O. Doin, (lire en ligne)
- Georges Pichon, Folies passionnelles : études philosophiques et sociales : par le docteur Georges Pichon,…, E. Dentu, (lire en ligne).
- Ange Troussaint (1855-19..), « La Direction du service de santé en campagne, directeurs et chefs de service dans les principales situations de guerre depuis la mobilisation jusque après la bataille / Médecin principal de 1re classe Troussaint,… », sur Gallica, (consulté le ).
- Paul Dorveaux, « Le sirop pectoral de Charlard chanté par Casimir Delavigne », Bulletin de la Société d'histoire de la pharmacie, vol. 9, no 29, , p. 281–285 (DOI 10.3406/pharm.1921.1383, lire en ligne, consulté le ).
- Guinard L, « Le Sommeil de la morphine », Publications de la Société Linnéenne de Lyon, vol. 17, no 1, (lire en ligne, consulté le ).
- Gulland, Robinson, J. Chem. Soc., Londres, 1923;23:980.
- Gulland, Robinson, Mem. Proc. Manchester Lit. Phil. Soc. 1925;69:79.
- http://www.poppies.org/news/99501963210146.shtml.
- Raynal Cécile, « Détournement d'indication de la Novocaïne sur l'Annapurna [Nouvelle question, XLI Pharmacie et alpinisme] », Revue d'Histoire de la Pharmacie, vol. 91, no 338, (lire en ligne, consulté le ).
- J. F. Dalayeun, J. M. Norès et S. Bergal, « Physiology of beta-endorphins. A close-up view and a review of the literature », Biomedicine & Pharmacotherapy (Biomédecine & Pharmacothérapie), vol. 47, no 8, , p. 311–320 (ISSN 0753-3322, PMID 7520295, lire en ligne, consulté le ).
- C H Hawkes, « Endorphins: the basis of pleasure? », Journal of Neurology, Neurosurgery, and Psychiatry, vol. 55, no 4, , p. 247–250 (ISSN 0022-3050, PMID 1316428, lire en ligne, consulté le ).
- V. J. Harber et J. R. Sutton, « Endorphins and exercise », Sports Medicine (Auckland, N.Z.), vol. 1, no 2, , p. 154–171 (ISSN 0112-1642, PMID 6091217, lire en ligne, consulté le ).
- Ji-Sheng Han, « Acupuncture and endorphins », Neuroscience Letters, vol. 361, nos 1-3, , p. 258–261 (ISSN 0304-3940, PMID 15135942, DOI 10.1016/j.neulet.2003.12.019, lire en ligne, consulté le ).
- (en) Loris A Chahl, « Experimental and Clinical Pharmacology: Opioids - mechanisms of action », Australian Prescriber, vol. 19, no 3, , p. 63–65 (DOI 10.18773/austprescr.1996.063, lire en ligne, consulté le ).
- « FMPMC-PS - Pharmacologie - Niveau DCEM1 », sur chups.jussieu.fr (consulté le ).
- Samantha R. Uhrig, Mark G. Papich, Butch KuKanich et Khursheed R. Mama, « Pharmacokinetics and pharmacodynamics of morphine in llamas », American Journal of Veterinary Research, vol. 68, no 1, , p. 25–34 (ISSN 0002-9645, PMID 17199415, DOI 10.2460/ajvr.68.1.25, lire en ligne, consulté le ).
- (en) Gregory D. Busse, D. J. Triggle, State University of New York at Buffalo Staff et Pharmaceutical Sciences Staff, Morphine, Infobase Publishing, , 102 p. (ISBN 978-1-4381-0211-5, lire en ligne).
- (en) Wayne O. Evans et Richard P. Smith, « Some effects of morphine and amphetamine on intellectual functions and mood », Psychopharmacologia, vol. 6, no 1, , p. 49–56 (ISSN 0033-3158 et 1432-2072, DOI 10.1007/BF00710914, lire en ligne, consulté le ).
- P. Leone, D. Pocock et R. A. Wise, « Morphine-dopamine interaction: ventral tegmental morphine increases nucleus accumbens dopamine release », Pharmacology, Biochemistry, and Behavior, vol. 39, no 2, , p. 469–472 (ISSN 0091-3057, PMID 1946587, lire en ligne, consulté le ).
- Rémi Mengarduque, La substitution de l’héroïne par la morphine, Sciences pharmaceutiques, 2015, HAL Id : dumas-01217359, lire en ligne.
- Perry G. Fine, « Opioid insights:opioid-induced hyperalgesia and opioid rotation », Journal of Pain & Palliative Care Pharmacotherapy, vol. 18, no 3, , p. 75–79 (ISSN 1536-0288, PMID 15364634, lire en ligne, consulté le ).
- D. Andrew Tompkins et Claudia M. Campbell, « Opioid-induced hyperalgesia: clinically relevant or extraneous research phenomenon? », Current Pain and Headache Reports, vol. 15, no 2, , p. 129–136 (ISSN 1534-3081, PMID 21225380, PMCID PMC3165032, DOI 10.1007/s11916-010-0171-1, lire en ligne, consulté le ).
- George R. Wilson et Gary M. Reisfield, « Morphine hyperalgesia: a case report », The American Journal of Hospice & Palliative Care, vol. 20, no 6, , p. 459–461 (ISSN 1049-9091, PMID 14649563, DOI 10.1177/104990910302000608, lire en ligne, consulté le )
- Sukanya Mitra, « Opioid-induced hyperalgesia: pathophysiology and clinical implications », Journal of Opioid Management, vol. 4, no 3, , p. 123–130 (ISSN 1551-7489, PMID 18717507, lire en ligne, consulté le ).
- Marcel Chauvin, « Hyperalgésie : Quelle est la prévention, et quel est son impact clinique ? », Le Congrès, , p. 5-11 (lire en ligne [PDF]).
- J. F. Helm, R. P. Venu, J. E. Geenen et W. J. Hogan, « Effects of morphine on the human sphincter of Oddi », Gut, vol. 29, no 10, , p. 1402–1407 (ISSN 0017-5749, PMID 3197985, PMCID PMC1434014, lire en ligne, consulté le ).
- Stephen Colameco et Joshua S. Coren, « Opioid-Induced Endocrinopathy », The Journal of the American Osteopathic Association, vol. 109, no 1, , p. 20–25 (ISSN 0098-6151, DOI 10.7556/jaoa.2009.109.1.20, lire en ligne, consulté le ).
- (en) Jason A. Morell et McKenzie C. Ferguson, « Ask the Expert: Should You Test For and Treat Opioid-induced Hypogonadism? », Practical Pain Management, (lire en ligne, consulté le ).
- Raghava G Reddy, Theingi Aung, Niki Karavitaki et John A H Wass, « Opioid induced hypogonadism », The BMJ, vol. 341, (ISSN 0959-8138, PMID 20807731, PMCID PMC2974597, DOI 10.1136/bmj.c4462, lire en ligne, consulté le ).
- Michael J. Brennan, « The effect of opioid therapy on endocrine function », The American Journal of Medicine, vol. 126, no 3 Suppl 1, , S12–18 (ISSN 1555-7162, PMID 23414717, DOI 10.1016/j.amjmed.2012.12.001, lire en ligne, consulté le )
- Stephen Colameco et Joshua S. Coren, « Opioid-induced endocrinopathy », The Journal of the American Osteopathic Association, vol. 109, no 1, , p. 20–25 (ISSN 1945-1997, PMID 19193821, lire en ligne, consulté le ).
- Howard S. Smith et Jennifer A. Elliott, « Opioid-induced androgen deficiency (OPIAD) », Pain Physician, vol. 15, no 3 Suppl, , ES145–156 (ISSN 2150-1149, PMID 22786453, lire en ligne, consulté le ).
- Yue Hao, Jing Yu Yang, Ming Guo et Chun Fu Wu, « Morphine decreases extracellular levels of glutamate in the anterior cingulate cortex: an in vivo microdialysis study in freely moving rats », Brain Research, vol. 1040, nos 1-2, , p. 191–196 (ISSN 0006-8993, PMID 15804441, DOI 10.1016/j.brainres.2005.01.072, lire en ligne, consulté le ).
- P. C. Singhal, P. Sharma, V. Sanwal et A. Prasad, « Morphine modulates proliferation of kidney fibroblasts », Kidney International, vol. 53, no 2, , p. 350–357 (ISSN 0085-2538, PMID 9461094, DOI 10.1046/j.1523-1755.1998.00758.x, lire en ligne, consulté le ).
- E. Tubaro, G. Borelli, C. Croce et G. Cavallo, « Effect of morphine on resistance to infection », The Journal of Infectious Diseases, vol. 148, no 4, , p. 656–666 (ISSN 0022-1899, PMID 6355311, lire en ligne, consulté le ).
- (en) Long-Hui Cao, Hui-Ting Li, Wen-Qian Lin et Hong-Ying Tan, « Morphine, a potential antagonist of cisplatin cytotoxicity, inhibits cisplatin-induced apoptosis and suppression of tumor growth in nasopharyngeal carcinoma xenografts », Scientific Reports, vol. 6, no 1, (ISSN 2045-2322, DOI 10.1038/srep18706, lire en ligne, consulté le ).
- (en) Kalpna Gupta, Smita Kshirsagar, Liming Chang et Robert Schwartz, « Morphine Stimulates Angiogenesis by Activating Proangiogenic and Survival-promoting Signaling and Promotes Breast Tumor Growth », Cancer Research, vol. 62, no 15, , p. 4491–4498 (ISSN 0008-5472 et 1538-7445, PMID 12154060, lire en ligne, consulté le ).
- Banafsheh Afsharimani, Peter Cabot et Marie-Odile Parat, « Morphine and tumor growth and metastasis », Cancer Metastasis Reviews, vol. 30, no 2, , p. 225–238 (ISSN 1573-7233, PMID 21267766, DOI 10.1007/s10555-011-9285-0, lire en ligne, consulté le ).
- pmhdev, « Morphine, Rapid Release (By mouth) », mmdn/DNX0366, (lire en ligne, consulté le ).
- P. J. Hoskin, G. W. Hanks, G. W. Aherne et D. Chapman, « The bioavailability and pharmacokinetics of morphine after intravenous, oral and buccal administration in healthy volunteers », British Journal of Clinical Pharmacology, vol. 27, no 4, , p. 499–505 (ISSN 0306-5251, PMID 2719903, PMCID PMC1379730, lire en ligne, consulté le ).
- (en) Michael W. Jann, Scott R. Penzak et Lawrence J. Cohen, Applied Clinical Pharmacokinetics and Pharmacodynamics of Psychopharmacological Agents, Springer, , 601 p. (ISBN 978-3-319-27883-4, lire en ligne).
- L. L. Christrup, « Morphine metabolites », Acta Anaesthesiologica Scandinavica, vol. 41, no 1 Pt 2, , p. 116–122 (ISSN 0001-5172, PMID 9061094, lire en ligne, consulté le ).
- Gavin J. Kilpatrick et Terry W. Smith, « Morphine-6-glucuronide: actions and mechanisms », Medicinal Research Reviews, vol. 25, no 5, , p. 521–544 (ISSN 0198-6325, PMID 15952175, DOI 10.1002/med.20035, lire en ligne, consulté le ).
- R. Osborne, P. Thompson, S. Joel et D. Trew, « The analgesic activity of morphine-6-glucuronide », British Journal of Clinical Pharmacology, vol. 34, no 2, , p. 130–138 (ISSN 0306-5251, PMID 1419474, PMCID 1381529, DOI 10.1111/j.1365-2125.1992.tb04121.x, lire en ligne, consulté le ).
- (en) Marianne Ekblom, Marie Gårdmark et Margareta Hammarlund-Udenaes, « Pharmacokinetics and pharmacodynamics of morphine-3-glucuronide in rats and its influence on the antinociceptive effect of morphine », Biopharmaceutics & Drug Disposition, vol. 14, no 1, , p. 1–11 (ISSN 1099-081X, DOI 10.1002/bdd.2510140102, lire en ligne, consulté le ).
- R. T. Penson, S. P. Joel, K. Bakhshi et S. J. Clark, « Randomized placebo-controlled trial of the activity of the morphine glucuronides », Clinical Pharmacology and Therapeutics, vol. 68, no 6, , p. 667–676 (ISSN 0009-9236, PMID 11180027, DOI 10.1067/mcp.2000.111934, lire en ligne, consulté le ).
- Samira Khabbazi, Nan Xie, Wenjun Pu et Yannick Goumon, « The TLR4-Active Morphine Metabolite Morphine-3-Glucuronide Does Not Elicit Macrophage Classical Activation In Vitro », Frontiers in Pharmacology, vol. 7, (ISSN 1663-9812, PMID 27909407, PMCID PMC5112272, DOI 10.3389/fphar.2016.00441, lire en ligne, consulté le ).
- (en) Piotr K. Janicki, « Pharmacology of morphine metabolites », Current Pain and Headache Reports, vol. 1, no 4, , p. 264–270 (ISSN 1531-3433 et 1534-3081, DOI 10.1007/BF02938295, lire en ligne, consulté le ).
- (en) A. E. Takemori et G. J. Mannering, « Metabolic N- and O-Demethylation of Morphine- and Morphinan-Type Analgesics », Journal of Pharmacology and Experimental Therapeutics, vol. 123, no 3, , p. 171–179 (ISSN 0022-3565 et 1521-0103, PMID 13564392, lire en ligne, consulté le ).
- (en) Eva Gerdin, Anders Rane et Bo Lindberg, « Transplacental transfer of morphine in man », Journal of Perinatal Medicine, vol. 18, no 4, , p. 305–312 (ISSN 0300-5577, DOI 10.1515/jpme.1990.18.4.305, lire en ligne, consulté le ).
- Paul Glare, Declan Walsh et Denice Sheehan, « The adverse effects of morphine: a prospective survey of common symptoms during repeated dosing for chronic cancer pain », The American Journal of Hospice & Palliative Care, vol. 23, no 3, , p. 229–235 (ISSN 1049-9091, PMID 17060284, DOI 10.1177/1049909106289068, lire en ligne, consulté le ).
- « Vidal - Morphine (sulfate) Lavoisier 50 mg/ml sol inj - Surdosage », sur vidal.fr (consulté le ).
- L. C. Yu, P. Hansson et T. Lundeberg, « Opioid antagonists naloxone, beta-funaltrexamine and naltrindole, but not nor-binaltorphimine, reverse the increased hindpaw withdrawal latency in rats induced by intrathecal administration of the calcitonin gene-related peptide antagonist CGRP8-37 », Brain Research, vol. 698, nos 1-2, , p. 23–29 (ISSN 0006-8993, PMID 8581488, DOI 10.1016/0006-8993(95)00752-c, lire en ligne, consulté le ).
- Épuration digestive lors des intoxications aiguës. Référentiels - Recommandations et Consensus - Toxicologie, 1996, lire en ligne.
- S. Achour, GH. Jalal, N. Rhalem et R. Soulaymani, Le Lavage gastrique, Centre antipoison et de pharmacovigilance du Maroc, lire en ligne.
- Bond G.R., The role of activated charcoal and gastric emptying in gastrointestinal decontamination: a state-of-the-art review, Ann. Emerg. Med., 2002, 39, 273-86.
- Olivier Brissaud, Laurent Chevret et Isabelle Claudet, Intoxications graves par médicaments et/ou substances illicites admises en réanimation : spécificités pédiatriques, Médecine thérapeutique / Pédiatrie, 2008, 11(6):331-339, DOI 10.1684/mtp.2008.0185, lire en ligne.
- « Toujours pas de Nalscue en pharmacie d’officine… », sur Fédération Addiction, (consulté le ).
- Gossel, T.A. et J.D. Bricker. Principles of Clinical Toxicology, 3e éd., New York, NY, Raven Press, 1994, p. 421.
- Dr H. Peyrière, Données d’addictovigilance, Usage du sulfate de morphine en tant que traitement de substitution aux opiacés, Centre d’addictovigilance du CHU Montpellier, ANSM - Commission des stupéfiants et psychotropes, , lire en ligne.
- « Morphine - DrugBank », sur drugbank.ca, (version du sur Internet Archive).
- Hôpitaux universitaires Genève, Recommandations pratiques pour une bonne utilisation de la morphine intraveineuse en cas de douleur (lire en ligne).
- Macchiarelli L., Arbarello Cave Bondi P. Di Luca NM et Feola T., Medicina Legale (compendio), Italie, Turin, Minerva Medica Publications, , II éd.
- Patrick Maugeais, « Sainte Morphine, fléau de l'humanité », Histoire, économie et société, vol. 7, no 4 « Toxicomanies : alcool, tabac, drogue », , p. 587-608 (lire en ligne, consulté le ).
- Li He, Jamie Fong, Mark von Zastrow et Jennifer L. Whistler, « Regulation of opioid receptor trafficking and morphine tolerance by receptor oligomerization », Cell, vol. 108, no 2, , p. 271–282 (ISSN 0092-8674, PMID 11832216, lire en ligne, consulté le ).
- C. A. Sannerud et A. M. Young, « Modification of morphine tolerance by behavioral variables », The Journal of Pharmacology and Experimental Therapeutics, vol. 237, no 1, , p. 75–81 (ISSN 0022-3565, PMID 3958974, lire en ligne, consulté le ).
- T. B. Baker et S. T. Tiffany, « Morphine tolerance as habituation », Psychological Review, vol. 92, no 1, , p. 78–108 (ISSN 0033-295X, PMID 3983304, lire en ligne, consulté le ).
- (en) Dong Zhou, Meng-Ling Chen, Yu-Qiu Zhang et Zhi-Qi Zhao, « Involvement of Spinal Microglial P2X7 Receptor in Generation of Tolerance to Morphine Analgesia in Rats », Journal of Neuroscience, vol. 30, no 23, , p. 8042–8047 (ISSN 0270-6474 et 1529-2401, PMID 20534852, DOI 10.1523/JNEUROSCI.5377-09.2010, lire en ligne, consulté le ).
- Pal Riba, Yong Ben, Andrew P. Smith et Susanna Furst, « Morphine tolerance in spinal cord is due to interaction between mu- and delta-receptors », The Journal of Pharmacology and Experimental Therapeutics, vol. 300, no 1, , p. 265–272 (ISSN 0022-3565, PMID 11752125, lire en ligne, consulté le ).
- Grewo Lim, Shuxing Wang, Qing Zeng et Backil Sung, « Spinal glucocorticoid receptors contribute to the development of morphine tolerance in rats », Anesthesiology, vol. 102, no 4, , p. 832–837 (ISSN 0003-3022, PMID 15791114, lire en ligne, consulté le )
- M. R. Hutchinson, A. L. Northcutt, T. Hiranita et X. Wang, « Opioid activation of toll-like receptor 4 contributes to drug reinforcement », The Journal of Neuroscience: The Official Journal of the Society for Neuroscience, vol. 32, no 33, , p. 11187–11200 (ISSN 1529-2401, PMID 22895704, PMCID PMC3454463, DOI 10.1523/JNEUROSCI.0684-12.2012, lire en ligne, consulté le )
- J. Mao, D. D. Price et D. J. Mayer, « Mechanisms of hyperalgesia and morphine tolerance: a current view of their possible interactions », Pain, vol. 62, no 3, , p. 259–274 (ISSN 0304-3959, PMID 8657426, lire en ligne, consulté le ).
- A. D. Finck, E. Samaniego et S. H. Ngai, « Morphine tolerance decreases the analgesic effects of ketamine in mice », Anesthesiology, vol. 68, no 3, , p. 397–400 (ISSN 0003-3022, PMID 3344994, lire en ligne, consulté le )
- N. Shimoyama, M. Shimoyama, C. E. Inturrisi et K. J. Elliott, « Ketamine attenuates and reverses morphine tolerance in rodents », Anesthesiology, vol. 85, no 6, , p. 1357–1366 (ISSN 0003-3022, PMID 8968183, lire en ligne, consulté le ).
- Carsten Skarke, Marwan Jarrar, Katharina Erb et Helmut Schmidt, « Respiratory and miotic effects of morphine in healthy volunteers when P-glycoprotein is blocked by quinidine », Clinical Pharmacology and Therapeutics, vol. 74, no 4, , p. 303–311 (ISSN 0009-9236, PMID 14534517, DOI 10.1016/S0009-9236(03)00220-0, lire en ligne, consulté le ).
- Giordano de Guglielmo, Marsida Kallupi, Giulia Scuppa et Serena Stopponi, « Analgesic tolerance to morphine is regulated by PPARγ », British Journal of Pharmacology, vol. 171, no 23, , p. 5407–5416 (ISSN 1476-5381, PMID 25048682, PMCID PMC4294048, DOI 10.1111/bph.12851, lire en ligne, consulté le ).
- T. M. Gant, P. Riba et N. M. Lee, « Morphine tolerance in mice is independent of polymorphisms in opioid receptor sequences », Brain Research Bulletin, vol. 55, no 1, , p. 59–63 (ISSN 0361-9230, PMID 11427338, lire en ligne, consulté le ).
- « Genetic differences in morphine sensitivity, tolerance and withdrawal in rats », Brain Research, vol. 806, no 2, , p. 232–237 (ISSN 0006-8993, DOI 10.1016/S0006-8993(98)00768-9, lire en ligne, consulté le ).
- C. L. Cunningham, D. R. Niehus, D. H. Malott et L. K. Prather, « Genetic differences in the rewarding and activating effects of morphine and ethanol », Psychopharmacology, vol. 107, nos 2-3, , p. 385–393 (ISSN 0033-3158, PMID 1352057, lire en ligne, consulté le ).
- O. Hoffmann, A. Plesan et Z. Wiesenfeld-Hallin, « Genetic differences in morphine sensitivity, tolerance and withdrawal in rats », Brain Research, vol. 806, no 2, , p. 232–237 (ISSN 0006-8993, PMID 9739144, lire en ligne, consulté le ).
- P. Klepstad, O. Dale, F. Skorpen et P. C. Borchgrevink, « Genetic variability and clinical efficacy of morphine », Acta Anaesthesiologica Scandinavica, vol. 49, no 7, , p. 902–908 (ISSN 0001-5172, PMID 16045647, DOI 10.1111/j.1399-6576.2005.00772.x, lire en ligne, consulté le ).
- C. R. Bhasker, W. McKinnon, A. Stone et A. C. Lo, « Genetic polymorphism of UDP-glucuronosyltransferase 2B7 (UGT2B7) at amino acid 268: ethnic diversity of alleles and potential clinical significance », Pharmacogenetics, vol. 10, no 8, , p. 679–685 (ISSN 0960-314X, PMID 11186130, lire en ligne, consulté le ).
- R. M. Craft, J. A. Stratmann, R. E. Bartok et T. I. Walpole, « Sex differences in development of morphine tolerance and dependence in the rat », Psychopharmacology, vol. 143, no 1, , p. 1–7 (ISSN 0033-3158, PMID 10227072, lire en ligne, consulté le ).
- (en) J. BlÄsig, A. Herz, K. Reinhold et S. ZieglgÄnsberger, « Development of physical dependence on morphine in respect to time and dosage and quantification of the precipitated withdrawal syndrome in rats », Psychopharmacologia, vol. 33, no 1, , p. 19–38 (ISSN 0033-3158 et 1432-2072, DOI 10.1007/BF00428791, lire en ligne, consulté le ).
- (en) Hans W. D. Matthes, Rafael Maldonado, Frédéric Simonin et Olga Valverde, « Loss of morphine-induced analgesia, reward effect and withdrawal symptoms in mice lacking the µ-opioid-receptor gene », Nature, vol. 383, no 6603, , p. 819–823 (ISSN 1476-4687, DOI 10.1038/383819a0, lire en ligne, consulté le ).
- Mohamed Ben Amar et Louis Léonard, Les psychotropes : pharmacologie et toxicomanie, PUM, , 894 p. (ISBN 978-2-7606-1843-5, lire en ligne).
- J. W. van der Laan, C. J. van 't Land, J. G. Loeber et G. de Groot, « Validation of spontaneous morphine withdrawal symptoms in rats », Archives internationales de pharmacodynamie et de thérapie, vol. 311, , p. 32–45 (ISSN 0003-9780, PMID 1789712, lire en ligne, consulté le ).
- (en) R. Maldonado, L. Stinus, L. H. Gold et G. F. Koob, « Role of different brain structures in the expression of the physical morphine withdrawal syndrome. », Journal of Pharmacology and Experimental Therapeutics, vol. 261, no 2, , p. 669–677 (ISSN 0022-3565 et 1521-0103, PMID 1578378, lire en ligne, consulté le ).
- Silvina L. Diaz, Alma K. Kemmling, Modesto C. Rubio et Graciela N. Balerio, « Morphine withdrawal syndrome: involvement of the dopaminergic system in prepubertal male and female mice », Pharmacology, Biochemistry, and Behavior, vol. 82, no 4, , p. 601–607 (ISSN 0091-3057, PMID 16325246, DOI 10.1016/j.pbb.2005.10.012, lire en ligne, consulté le ).
- (en) Rafael Maldonado, Luis Stinus et George F. Koob, Neurobiological Mechanisms of Opiate Withdrawal, Springer Science & Business Media, , 204 p. (ISBN 978-3-662-22218-8, lire en ligne).
- (en) Jennifer Kelschenbach, The Effects of Morphine Withdrawal on Immune Functioning, University of Minnesota, (lire en ligne).
- T. Rubino, M. Parenti, G. Patrini et P. Massi, « Morphine withdrawal syndrome and G protein expression: a study of the time course in the rat central nervous system », The European Journal of Neuroscience, vol. 7, no 11, , p. 2334–2340 (ISSN 0953-816X, PMID 8563982, lire en ligne, consulté le ).
- M. Farrell, « Opiate withdrawal », Addiction (Abingdon, England), vol. 89, no 11, , p. 1471–1475 (ISSN 0965-2140, PMID 7841858, lire en ligne, consulté le ).
- J. E. Kelsey, J. S. Aranow et R. T. Matthews, « Context-specific morphine withdrawal in rats: duration and effects of clonidine », Behavioral Neuroscience, vol. 104, no 5, , p. 704–710 (ISSN 0735-7044, PMID 2244979, lire en ligne, consulté le ).
- Su-qing Chen, Hai-feng Zhai, Yan-ying Cui et Jie Shi, « Clonidine attenuates morphine withdrawal and subsequent drug sensitization in rhesus monkeys », Acta Pharmacologica Sinica, vol. 28, no 4, , p. 473–483 (ISSN 1671-4083, PMID 17376286, DOI 10.1111/j.1745-7254.2007.00526.x, lire en ligne, consulté le ).
- H. D. Kleber, M. S. Gold et C. E. Riordan, « The use of clonidine in detoxification from opiates », Bulletin on Narcotics, vol. 32, no 2, , p. 1–10 (ISSN 0007-523X, PMID 6907020, lire en ligne, consulté le ).
- A. M. Washton et R. B. Resnick, « Clonidine in opiate withdrawal: review and appraisal of clinical findings », Pharmacotherapy, vol. 1, no 2, , p. 140–146 (ISSN 0277-0008, PMID 6765486, lire en ligne, consulté le ).
- (en) Olga Valverde, Florence Noble, Françoise Beslot et Valérie Daugé, « Δ9‐tetrahydrocannabinol releases and facilitates the effects of endogenous enkephalins: reduction in morphine withdrawal syndrome without change in rewarding effect », The European Journal of Neuroscience, vol. 13, no 9, , p. 1816–1824 (ISSN 1460-9568, DOI 10.1046/j.0953-816x.2001.01558.x, lire en ligne, consulté le ).
- (en) ED Dzoljic, CD Kaplan et MR Dzoljic, « Effect of ibogaine on naloxone-precipitated withdrawal syndrome in chronic morphine-dependent rats. », Archives internationales de pharmacodynamie et de therapie, vol. 294, (ISSN 0003-9780, lire en ligne, consulté le )
- « Inhibition of the morphine withdrawal syndrome by a nitric oxide synthase inhibitor, NG-nitro-L-arginine methyl ester », Life Sciences, vol. 52, no 22, , PL245–PL249 (ISSN 0024-3205, DOI 10.1016/0024-3205(93)90472-F, lire en ligne, consulté le ).
- Silvina L. Diaz, Virginia G. Barros, Marta C. Antonelli et Modesto C. Rubio, « Morphine withdrawal syndrome and its prevention with baclofen: Autoradiographic study of mu-opioid receptors in prepubertal male and female mice », Synapse (New York, N.Y.), vol. 60, no 2, , p. 132–140 (ISSN 0887-4476, PMID 16715492, DOI 10.1002/syn.20279, lire en ligne, consulté le ).
- (en) F. Bongianni, V. Carla', F. Moroni et D.e. Pellegrini-Giampietro, « Calcium channel inhibitors suppress the morphine-withdrawal syndrome in rats », British Journal of Pharmacology, vol. 88, no 3, , p. 561–567 (ISSN 1476-5381, DOI 10.1111/j.1476-5381.1986.tb10236.x, lire en ligne, consulté le ).
- A. R. Dehpour, H. Farsam et M. Azizabadi-Farahani, « Inhibition of the morphine withdrawal syndrome and the development of physical dependence by lithium in mice », Neuropharmacology, vol. 34, no 1, , p. 115–121 (ISSN 0028-3908, PMID 7623960, lire en ligne, consulté le ).
- Majid Motaghinejad, Mohammad Yasan Bangash, Pantea Hosseini et Seyed Morteza Karimian, « Attenuation of Morphine Withdrawal Syndrome by Various Dosages of Curcumin in Comparison with Clonidine in Mouse: Possible Mechanism », Iranian Journal of Medical Sciences, vol. 40, no 2, , p. 125–132 (ISSN 0253-0716, PMID 25821292, PMCID PMC4359932, lire en ligne, consulté le ).
- M. E. Fundytus, J. Ritchie et T. J. Coderre, « Attenuation of morphine withdrawal symptoms by subtype-selective metabotropic glutamate receptor antagonists », British Journal of Pharmacology, vol. 120, no 6, , p. 1015–1020 (ISSN 0007-1188, PMID 9134211, PMCID PMC1564564, DOI 10.1038/sj.bjp.0701000, lire en ligne, consulté le ).
- (en) Eddie Wei et Horace Loh, « Biological Sciences: Morphine Physical Dependence unaltered by Previous Dependence on Morphine », Nature, vol. 238, no 5364, , p. 396–397 (ISSN 1476-4687, DOI 10.1038/238396a0, lire en ligne, consulté le ).
- Netgen, « Rotation des opioïdes : de la théorie à la pratique », sur Revue médicale suisse (consulté le ).
- « Soins palliatifs et douleurs rebelles : rotation des morphiniques, alternatives », sur pediadol.org (consulté le ).
- L’usage de sulfate de morphine par les usagers de drogues en France Tendances récentes 2012-2013, TREND, Observatoire français des drogues et toxicomanies, lire en ligne.
- Marianne Storogenko, « Le sulfate de morphine, substitution hors cadre », sur pistes.fr (consulté le ).
- Anne-Claire Brisacier et Cédric Collin, Les traitements de substitution aux opiacés en France : données récentes, TREND, OFDT, lire en ligne.
- Amélie Daveluy et Françoise Haramburu, « Pharmacodépendance chez le sujet âgé », Gérontologie et société, vol. 26 / no 105, no 2, , p. 45–58 (ISSN 0151-0193, DOI 10.3917/gs.105.0045, lire en ligne, consulté le ).
- E. John Gallagher, David Esses, Conroy Lee et Michael Lahn, « Randomized clinical trial of morphine in acute abdominal pain », Annals of Emergency Medicine, vol. 48, no 2, , p. 150–160, 160.e1–4 (ISSN 1097-6760, PMID 16953529, lire en ligne, consulté le ).
- « Douleurs abdominales aiguës - Troubles gastro-intestinaux », sur Édition professionnelle du Manuel MSD (consulté le ).
- Tess E. Cooper, Junqiao Chen, Philip J. Wiffen et Sheena Derry, « Morphine for chronic neuropathic pain in adults », The Cochrane Database of Systematic Reviews, vol. 5, 05 22, 2017, p. CD011669 (ISSN 1469-493X, PMID 28530786, DOI 10.1002/14651858.CD011669.pub2, lire en ligne, consulté le ).
- (en) C. Ellingsrud et S. Agewall, « Morphine in the treatment of acute pulmonary oedema — Why? », International Journal of Cardiology, vol. 202, , p. 870–873 (ISSN 0167-5273 et 1874-1754, DOI 10.1016/j.ijcard.2015.10.014, lire en ligne, consulté le ).
- (en) Dirk Schrijvers et Frank van Fraeyenhove, « Emergencies in Palliative Care », The Cancer Journal, vol. 16, no 5, , p. 514–520 (ISSN 1528-9117, DOI 10.1097/PPO.0b013e3181f28a8d, lire en ligne, consulté le ).
- Fatima Naqvi, Frank Cervo et Suzanne Fields, « Evidence-based review of interventions to improve palliation of pain, dyspnea, depression », Geriatrics, vol. 64, no 8, , p. 8–10, 12–14 (ISSN 0016-867X, PMID 20722311, lire en ligne, consulté le ).
- « Wayback Machine », (version du sur Internet Archive).
- « Fiches modèles OMS d'information à l'usage des prescripteurs: Médicaments utilisés en anesthésie: Analgésiques opioïdes et antagonistes: Morphine », sur apps.who.int (consulté le ).
- Stefan Lundeberg, Pirkko Hatava, Michael Lagerkranser et Gunnar L. Olsson, « Perception of pain following rectal administration of morphine in children: a comparison of a gel and a solution », Paediatric Anaesthesia, vol. 16, no 2, , p. 164–169 (ISSN 1155-5645, PMID 16430413, DOI 10.1111/j.1460-9592.2005.01760.x, lire en ligne, consulté le ).
- (en) Pubchem, « morphine », sur pubchem.ncbi.nlm.nih.gov (consulté le ).
- G. W. Kirby, « Biosynthesis of the morphine alkaloids », Science (New York, N.Y.), vol. 155, no 3759, , p. 170–173 (ISSN 0036-8075, PMID 5332945, lire en ligne, consulté le ).
- « Studies directed towards the total synthesis of morphine alkaloids », Tetrahedron Letters, vol. 23, no 3, , p. 285–288 (ISSN 0040-4039, DOI 10.1016/S0040-4039(00)86810-0, lire en ligne, consulté le )
- J. E. Toth, P. R. Hamann et P. L. Fuchs, « Studies culminating in the total synthesis of (dl)-morphine », The Journal of Organic Chemistry, vol. 53, no 20, , p. 4694–4708 (ISSN 0022-3263, DOI 10.1021/jo00255a008).
- Pharmacopée européenne 5.5, EDQM, décembre 2005.
- Organisation des Nations Unies / United Nations ONU / UNO, Convention unique sur les stupéfiants de 1961 (avec tableaux) et Acte final (avec résolutions jointes en annexe) de la conférence des Nations Unies pour l'adoption d'une convention unique sur les stupéfiants. Faits tous deux à New York le 30 mars 1961, (lire en ligne).
- (en) « The Perception Of Morphine And Its Impact On Patient Behavior », sur Science 2.0, (consulté le ).
- Peyrard Colette, « Douleur et morphine : Évolution des idées et des pratiques », InfoKara, 2006/1, vol. 21, p. 10-11, DOI 10.3917/inka.061.0010, lire en ligne.
- (en) Joseph M. Merrill, Anne Dale et Jack I. Thornby, « Thanatophobia and opiophobia of hospice nurses compared with that of other caregivers », American Journal of Hospice and Palliative Medicine, vol. 17, no 1, , p. 15–23 (ISSN 1049-9091, DOI 10.1177/104990910001700107, lire en ligne, consulté le ).
- S. A. Schug, D. Zech, S. Grond et H. Jung, « A long-term survey of morphine in cancer pain patients », Journal of Pain and Symptom Management, vol. 7, no 5, , p. 259–266 (ISSN 0885-3924, PMID 1624812, lire en ligne, consulté le ).
- Patrick Maugeais, « Sainte Morphine, fléau de l'humanité », Histoire, économie & société, vol. 7, no 4, , p. 587–608 (DOI 10.3406/hes.1988.2396, lire en ligne, consulté le )
- Jean-Jacques Yvorel, « De la morphinée à la junkie : les visages de la droguée », Criminocorpus, Mauvaises filles. Déviantes et délinquantes XIXe – XXIe siècle, Communications, en ligne le 27 mars 2018 (consulté le 25 mai 2021), lire en ligne.
- (en) « Artist to show his work in major exhibition in Poland », sur Falmouth Packet (consulté le )
- Afssaps, « Résumé des caractéristiques du produit - Zomorph L.P. 200 mg, gélule à libération prolongée »(Archive.org • Wikiwix • Archive.is • Google • Que faire ?), .
- WHO Model List of Essential Medicines, 18th list, avril 2013.
Voir aussi[modifier | modifier le code]
Articles connexes[modifier | modifier le code]
Liens externes[modifier | modifier le code]
- Ressources relatives à la santé :
- Notices dans des dictionnaires ou encyclopédies généralistes :







