Maltraitance sur mineur

La maltraitance sur mineur (ou maltraitance à enfant) désigne de mauvais traitements envers toute personne de moins de 18 ans « entraînant un préjudice réel ou potentiel pour la santé de l’enfant, sa survie, son développement ou sa dignité »[1]. L'Organisation mondiale de la santé (OMS) inclut dans ces mauvais traitements toute violence ou négligence, physique ou affective, y compris les sévices sexuels et l'exploitation commerciale[1].
Selon l'OMS, la maltraitance touche un enfant sur quatre, et environ 20 % des femmes et 5 à 10 % des hommes disent avoir subi des violences sexuelles dans leur enfance. La maltraitance a des conséquences néfastes, souvent graves et durables, sur la santé physique et mentale des victimes. Elle est punie par la loi dans la plupart des pays.
Définition[modifier | modifier le code]
Selon les Nations unies, la maltraitance des enfants se définit comme : « Toute forme de violences, d'atteinte ou de brutalités physiques et mentales, d'abandon ou de négligence, de mauvais traitements ou d'exploitation, y compris la violence sexuelle »[2].
Selon l'ODAS (Observatoire Décentralisé d'Action Sociale, 1993) : « L'enfant maltraité est celui qui est victime de violence physique, cruauté mentale, abus sexuels, négligences lourdes ayant des conséquences graves sur son développement physique et psychologique ». « L'enfant en péril est celui qui connaît des conditions d'existence qui risquent de mettre en danger sa santé, sa sécurité, sa moralité, son éducation, ou son entretien, mais qui n'est pour autant pas maltraité (négligence)... »[3].
Types[modifier | modifier le code]

La maltraitance sur mineur peut prendre plusieurs formes[4]. Les quatre principaux types sont physiques, sexuels, psychologiques/émotionnels et la négligence[5]. Les violences sexuelles et physiques induisent la violence psychologique, mais ne s'excluent pas entre elles.
Négligence[modifier | modifier le code]
La négligence enfantine survient lorsqu'un adulte responsable ne parvient pas à donner d'une manière adéquate les différents, mais essentiels, besoins physiques (nourriture, habillement ou hygiène), émotionnels (aucune attention ou affection), éducationnels (aucune aide aux devoirs ou aux travaux scolaires) ou médicaux (aucun soin médical apporté ou trop de visites chez le médecin). Il existe un bon nombre de conséquences liées à la maltraitance, notamment chez les enfants incapables d'interagir avec les autres enfants[6].
Le refus continuel d'apporter ce qui est nécessaire aux besoins de l'enfant est considéré comme une négligence chronique[7].
Maltraitance physique[modifier | modifier le code]
La maltraitance physique est une agression physique d'un enfant par un adulte. Elle peut impliquer fessée, gifle, coups de poing, coups de pied, claques, coups (martinet, fouet, ceinture et autres objets), tirage de cheveux ou d'oreilles, étranglements, secouement de l'enfant (voir plus bas bébé secoué), etc.
La transmission de toxines chez l'enfant par la mère (par exemple dans le syndrome d'alcoolisation fœtale) est considérée comme maltraitance physique dans certaines juridictions.
La plupart des pays considèrent qu'infliger des blessures corporelles à un enfant, ou que diverses actions qui placent l'enfant à un haut risque de danger voire mortel, est illégal. Au-delà, il existe plusieurs variantes. La distinction entre discipline enfantine et maltraitance est souvent mal établie. Que ce soit chez les professionnels, ou le grand public, les comportements abusifs sont mal perçus[8].
Bébé secoué[modifier | modifier le code]
Chaque année, au moins 180 à 200 enfants secoués en seraient victimes en France, chiffres certainement sous-évalués[9],[Note 1]. Au moins 10 % des bébés ainsi secoués en meurent, au moins 75 % gardent des séquelles neurologiques à vie, et dans 50 % des cas il y a récidive. Les soignants ont donc l'obligation de dénoncer le fait aux autorités pour protéger l'enfant.
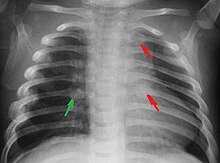
Typiquement, ce syndrome est le résultat du fait qu'un nourrisson (enfant de moins d'un an) est secoué énergiquement d'avant en arrière pour le faire arrêter de pleurer. Son cerveau bouge dans sa tête encore mal soutenue, ce qui crée une hémorragie cérébrale puis une hypertension intracrânienne avec un risque de privation d'oxygène. Ce traumatisme crânien entraîne des séquelles d'autant difficiles à diagnostiquer que l'enfant est jeune et que les lésions sont diffuses, c'est pourquoi on parle d'un « handicap invisible » encore plus souvent que chez l'adulte »[10].
Fractures[modifier | modifier le code]
Les enfants physiquement maltraités peuvent souffrir de fractures, particulièrement aux côtes[11].
Abus sexuels[modifier | modifier le code]
L'abus sexuel sur mineur (ASM) est une forme de maltraitance durant laquelle un adulte ou un adolescent plus âgé abuse sexuellement un enfant[12],[13]. Les formes d'ASM impliquent l'enfant à s'engager, de gré ou de force, dans des activités sexuelles (sans se soucier des conséquences), dans une exhibition sexuelle des parties génitales de l'enfant, voire dans de diverses formes de pornographie (notamment forcer un enfant à participer à de la pédopornographie)[12],[14],[15]. Vendre sexuellement les services d'un enfant peut être perçu comme une forme de maltraitance sexuelle[16].
Les conséquences psychologiques des victimes de cette forme d'abus peuvent impliquer culpabilité, reviviscence, cauchemars, insomnie, peur de tout ce qui est associé à la maltraitance (objets, odeurs, visite chez le médecin, etc.), faible estime de soi, problèmes sexuels, douleur chronique, toxicomanie, automutilation, idées suicidaires, complaintes somatiques, dépression[17], trouble de stress post-traumatique[18], anxiété[19], autres troubles mentaux (incluant trouble de la personnalité borderline[20], et trouble dissociatif de l'identité[20]), peur d'une nouvelle victimisation à l'âge adulte[21], boulimie[22], en plus d'autres problèmes[23].
Approximativement, 15 à 25 % des femmes, et 5 à 15 % des hommes ont été sexuellement abusés lorsqu'ils étaient enfants[24],[25],[26].
Abus psychologique/émotionnels[modifier | modifier le code]
De toutes les formes de maltraitance, l'abus émotionnel est la plus difficile à déterminer. Ce type d'abus pourrait impliquer dégradations, destructions des biens personnels, torture ou maltraitance d'un animal domestique, critiques excessives, demandes excessives ou inappropriées, violentes communications ou humiliations quotidiennes[27].
Les victimes d'abus émotionnels souhaitent le plus souvent être écartées de leur agresseur, internaliser ou externaliser les émotions en insultant l'agresseur. De l'abus émotionnel peut résulter à des troubles affectifs anormaux, une tendance pour les victimes de s'autocritiquer vis-à-vis de ce qui leur a été infligé, une impuissance apprise et un comportement habituellement passif[27].
Les facteurs de risque[modifier | modifier le code]
Selon les experts de la Fédération française de psychiatrie, les facteurs de risque associés à la maltraitance englobent des situations de nature « personnelle », « sociale » ou « des éléments d’histoires individuelles ». Ces éléments peuvent déclencher, activer ou encore susciter divers types de maltraitance[28]. La Dr. Caroline Peter Kress souligne qu’il existe des éléments qui sont directement liés à une probabilité plus élevée de mauvais traitements. Cependant, il n’existe pas de profil défini de parent maltraitant ou d’enfant victime de maltraitance[29].
Divers types de facteurs de risques sont abordés par les experts. Cependant, plusieurs publications scientifiques sur le sujet de la maltraitance abordent le facteur de risque de la transmission intergénérationnelle de la maltraitance[30]. L’enfant contrairement à l’adulte, n’est pas en mesure de reconnaître la maltraitance. Soumis à une éducation, ces enfants n’ont pas d’autres références. Autrement dit, leur expérience éducative est limitée à celle qu’ils ont connue. C’est pourquoi il est difficile pour ces enfants de différencier les comportements « normaux » ou « anormaux » d’un parent. C’est à ce moment, que ces enfants seront à risque de développer certains troubles et de reproduire les comportements violents qu’ils ont vécus. D’après les psychologues, ces enfants reproduisent les modèles des relations qu’ils ont appris. Ces comportements influencent les enfants à adopter les mêmes modèles éducatifs. Dans ce cas, la violence est montrée comme mode de communication[31]. Environ le tiers des enfants victimes d’abus deviendront un jour des parents maltraitants, selon Jay Belsky un psychologue américain et d’autres experts[32]. Le Dr Paul Schatz souligne que les enfants aux antécédents personnels de violence ont plus de chance d’être à nouveau confronté à la maltraitance, que ce soit en tant que victime ou coupable[33].
De plus, d’autres facteurs de risque, tels que le handicap physique/mental, sont souvent des conséquences de la prématurité, qui peut également être un indicateur de maltraitance infantile. Une étude américaine réalisée dans le Nebraska entre les années 1994 et 1995 indique que les enfants handicapés ont 3 à 4 fois plus de risques d’être victimes de maltraitance. Les troubles de comportement et les troubles d’apprentissage sont également des facteurs de risque. L’étude de Patrick Sullivan et de John F. Knutson dans les années 2000 montre qu’un enfant qui possède un trouble de comportement à une augmentation du risque d’être maltraité de 37,4%, tandis qu’un enfant qui possède un trouble de l’apprentissage augmente le risque d’être maltraité de 16,4%[34].
Selon le docteur Caroline Peter Kress, lorsqu’elle mentionne « facteur de risque », elle entend les caractéristiques des enfants pour lesquelles un lien est statistiquement significatif avec la survenue de mauvais traitement a pu être démontré[29].
Certains experts abordent le statut socio-économique comme étant un facteur de risque en lien avec la maltraitance infantile. En effet, selon le docteur Peter Kress, les mauvais traitements pour la majorité, surviennent dans les familles ayant un faible niveau socio-économique où le chômage persiste ainsi que la pauvreté. La pauvreté en France est placée en 3e pour les facteurs de risque de maltraitance[35]. De plus, le rapport mondial de l’OMS sur la prévention de la maltraitance confirme que la pauvreté, le chômage et le manque de logement adéquat sont reconnus comme des facteurs de risque pour les enfants victimes[36]. Néanmoins, ce n’est pas une raison de supposer que ceux étant dans une classe sociale plus favorisée ne vivent pas des situations de maltraitance.
D’autres facteurs de risque sont abordés, tels que l’âge des enfants, l’âge des parents, le sexe, les troubles mentaux, la transmission intergénérationnelle et beaucoup d’autres.
Prévalence[modifier | modifier le code]
D'après l'Organisation mondiale de la santé (OMS), les mauvais traitements infligés aux enfants constituent un problème majeur de santé publique partout dans le monde, avec près de 40 millions d'enfants concernés. « Les enfants victimes de mauvais traitements présentent toute une gamme de troubles physiques, affectifs et du développement qui peuvent les empêcher de mener une vie saine et productive. Outre des problèmes de santé, les enfants maltraités ont des difficultés scolaires, des problèmes de toxicomanie et des démêlés avec la justice. Il s'agit d'un problème de santé publique d'une importance capitale pour l'OMS et d'un défi pour le prochain millénaire » dit le Dr Nelly Thylefors, Directeur du Département de l'OMS sur la prévention des incapacités et des traumatismes et la réadaptation. Ceux qui détiennent l'autorité parentale sont punis plus sévèrement car c'est un abus d'autorité. Selon l'OMS, « Environ 20 % des femmes et 5 à 10 % des hommes disent avoir subi des violences sexuelles dans leur enfance, et 23 % des personnes déclarent avoir été physiquement maltraitées dans leur enfance »[1].
Canada[modifier | modifier le code]
Une étude canadienne, menée en 2001 par le ministère de la Santé du gouvernement du Canada, utilisant la définition de l'OMS a permis d'obtenir les résultats suivants concernant les cas de maltraitances d'enfants en milieu familial et classe la violence physique à 31 %, l'abus sexuel à 10 %, les négligences à 40 % et la violence psychologique à 19 %. Les auteurs de l’ensemble de ces violences incluent la mère biologique à 61 %; le père biologique à 38 %, le beau-père à 9 %, la belle-mère à 3 %, la famille d’accueil à 1 % et les autres membres de la famille à 7 % (total supérieur à 100 %, car un acte de maltraitance peut-être pratiqué à la fois par le père et la mère biologique, le beau-père et la mère biologique, etc.). Dans les cas d’abus sexuel, les pères sont impliqués dans 15 % des enquêtes ouvertes. Sur l’ensemble de ces enquêtes le pourcentage des plaintes se distribue selon la ventilation suivante : corroborées (20 %), présumées (20 %) et non-corroborées (60 %).
France[modifier | modifier le code]
Concernant les infanticides, en France, une étude de 2015 de l'Observatoire national de la délinquance et des réponses pénales basée sur l'exploitation des données du casier judiciaire a établi que 70 % des meurtres d'enfant sur la période de 1996-2015 ont été perpétrés par une femme, et que dans 72 % des cas l'enfant victime avait un lien familial avec son bourreau[37].
États-Unis[modifier | modifier le code]

Il est important de remarquer que la même année pour le même type d'études, les résultats obtenus aux États-Unis sont presque identiques (à ± 2 % près). Sur le sol américain, le pourcentage d’infanticide représentait un taux de 1,62 pour 100 000. Les auteurs de ces infanticides se répartissaient comme suit : mère seule (32 %), père seul (11 %), les deux parents (21 %), mère avec une autre personne que le père (16 %), père avec une autre personne que la mère (1 %), autre membre de la famille (5 %), famille d’accueil (6 %), autre proche (6 %) et inconnu (2 %)[réf. nécessaire].
Maltraitance dans le cadre familial[modifier | modifier le code]

D'après les travaux que Georges Menahem (1992-1994) a réalisés à partir de grandes enquêtes statistiques de l'Insee et de l'IRDES, les maltraitances connues durant l’enfance se traduisent dans des plus grandes fréquences à la fois des prises de risque et des troubles de santé à l’âge adulte.
Transmission d'une génération à une autre[modifier | modifier le code]
Il est souvent affirmé que les victimes de maltraitance sont plus susceptibles de devenir elles-mêmes responsables de maltraitance, une fois atteints l'âge adulte. Des études sur de grands échantillons ont cependant contesté ce point, en montrant que si les abus sexuels et la négligence étaient vraisemblablement plus sujettes à reproduction, tel n'était pas le cas de la maltraitance[38].
Maltraitance des enfants dans les institutions[modifier | modifier le code]
En orphelinat[modifier | modifier le code]
Les pouponnières en France jusque dans les années 1970 sont des services de l'hospice public qui accueillent des nourrissons abandonnés ou orphelins dont la prise en charge est sanitarisée avec des techniques dites d'« élevage », les auxiliaires de puériculture ne devant montrer aucune affectivité et leur apporter aucune attention, à la différence de la pouponnière hongroise de Lóczy par exemple[39]. La parution en 1972 du rapport de Janine Lévy et de Danièle Rapoport « Enfant en pouponnière demande assistance » dénonce cet état de fait et incite la ministre de la Santé Simone Veil à lancer l'« Opération pouponnières » en 1978 qui engage le personnel des pouponnières à pratiquer une bientraitance psychologique[40].
En milieu scolaire et parascolaire[modifier | modifier le code]
La violence en milieu scolaire a longtemps été tolérée voire encouragée par le système scolaire. Le système éducatif français perpétue cette pratique jusque dans les années 1980. Les châtiments corporels avaient pour but d'inciter aux apprentissages et de punir les élèves ne respectant pas les règles de comportement en classe. Les principaux châtiments infligés aux enfants récalcitrants étaient des fessées, des gifles, tirer les cheveux ou les oreilles.
La violence physique est interdite dès 1795, mais seulement dans les règlements de la police française[41]. C'est à partir de 1991 qu'on peut lire dans les journaux que « le maître s'interdit tout comportement, geste ou parole qui traduirait indifférence ou mépris à l'égard de l'élève… ou qui serait susceptible de blesser la sensibilité de l'enfant »[42]. En 1998, encore 2 % des étudiants déclarent avoir subi des châtiments corporels de la part d'un enseignant[43]. L'usage de la violence sur mineur est fortement contesté, donc le système scolaire français se retrouve dans les premiers à interdire les châtiments corporels[44]. Cependant, toutes les formes de châtiments subies par les élèves en contexte scolaire ne sont qu'interdites explicitement par la loi en 2019[44] et deviennent alors définitivement illégales.
En milieu médical[modifier | modifier le code]
Il existe des formes de bienveillance et de soin qui finissent par s'apparenter à de la maltraitance si la souffrance potentiellement engendrée n'est pas prise en compte, or elle est largement sous-estimée, notamment en milieu hospitalier[45]. L'une des origines du problème vient du fait qu'il a été affirmé que le bébé ne souffrait pas, qu'il n'en avait pas la capacité. Depuis 1987, cette position scientifique est invalidée[Note 2]. Jusque-là, la prise en charge de la douleur chez les plus petits se limitait en chirurgie à du gaz hilarant, même pour les interventions les plus lourdes[46].
Pendant des années, des principes de soin ont ainsi été appliqués en toute bonne conscience alors même qu'on peut aujourd'hui les qualifier de maltraitances, allant parfois jusqu'à la torture[Note 3].
Dans des centres pour personnes handicapées[modifier | modifier le code]
Maltraitance des enfants pendant les guerres[modifier | modifier le code]
Depuis 1999, le Conseil de Sécurité de l'ONU a adopté 7 résolutions sur les violations des droits de l'enfant au cours des conflits armés. Selon l'UNICEF, les violations les plus graves sont la mort ou la mutilation d'enfants, leur embrigadement et utilisation dans des forces armées, les attaques dirigées contre des écoles ou des hôpitaux, les viols et autres agressions sexuelles, les enlèvements d'enfants, et le refus d'accès de l'aide humanitaire aux enfants[47].
Selon l'OMS, dans ces conditions, « les fillettes et les jeunes filles sont particulièrement exposées aux violences sexuelles, à l’exploitation et aux sévices de la part des soldats, des forces de sécurité, des membres de leurs communautés, du personnel humanitaire et d’autres catégories de personnes »[48].
L'UNICEF considère que les gouvernements portent la responsabilité ultime de la protection des enfants, et pour mettre un terme à l'impunité des violences faites aux enfants.
Conséquences à long terme[modifier | modifier le code]
Physiques[modifier | modifier le code]
Syndrome du bébé secoué. Secouer un bébé est une forme commune de maltraitance enfantine qui peut résulter à des dommages neurologiques irréversibles (80 % des cas) ou la mort (30 % des cas)[49]. Ces dégâts sont le résultat d'une hypertension intracrânienne (pression élevée dans le squelette) après une hémorragie interne cérébrale, des dégâts à la moelle épinière et au cou, et de fractures des os et des côtes (Institute of Neurological Disorders and Stroke, 2007).
Santé physique médiocre. De nombreuses études ont démontré une relation entre de différentes formes de violences domestiques (incluant la maltraitance sur mineur) et une santé fragile (Flaherty et al., 2006 ; Felitti, 2002). Les adultes ayant fait l'expérience de maltraitances lorsqu'ils étaient enfants peuvent souffrir d'anomalies physiques comme des allergies, de l'arthrite, de l'asthme, de bronchite, de fortes pressions sanguines et d'ulcères (Springer, Sheridan, Kuo, & Carnes, 2007)[50].
Les victimes de maltraitance sur mineur souffriraient de différents types de problèmes de santé physique plus tard dans leur vie. Certains de ces problèmes rapportés incluraient notamment des maux de tête et des douleurs abdominales ou musculaires sans aucune raison apparente[51]. Même si la majorité des victimes savent ou croient que leur maltraitance est, ou peut être, la cause de leurs problèmes de santé durant l'âge adulte, elle n'est pas directement associée à leurs problèmes[51].
Le docteur Nader Perroud indique en 2014 que « la plupart des études s’intéressant à l’épigénétique et à la maltraitance infantile ont trouvé des modifications épigénétiques chez les sujets ayant vécu des maltraitances dans leur enfance corroborant ainsi ce qui avait été premièrement observé chez l’animal. [...] Toutefois, ces recherches n’en sont qu’à leur balbutiement et des études futures devront déterminer plus précisément la part réelle (en termes de variance expliquée) que joue l’épigénétique dans la médiation de l’impact environnemental sur l’émergence de troubles psychiatriques à l’âge adulte »[52]. En 2018, une étude dirigée par Andrea Roberts, spécialiste des troubles traumatiques à l’université Harvard, montre que les victimes de maltraitances lorsqu'elles étaient mineures porteraient des marques de méthylation sur l'ADN, aussi appelées « cicatrices moléculaires » ; elle suggère ainsi qu'un traumatisme subi dans l'enfance pourrait avoir des conséquences sur l'ADN, elles-mêmes potentiellement transmissibles à sa descendance. Compte tenu du fait qu'elle a été menée sur une cohorte limitée de 34 hommes adultes, ses résultats demandent confirmation avec une plus vaste étude[53],[54],[55].
Psychologiques[modifier | modifier le code]
D'après Jean-Luc Viaux, professeur émérite en psychologie, « dès qu’un adulte bute sur un rapport de force semblable à celui vécu au cours d’une enfance sous emprise, la soumission apprise engendre chez lui la violence par réaction, la dépression ou d’autres troubles psychiques graves »[56].
Selon Leonard Shengold la maltraitance et les négligences graves entraînent un « meurtre d'âme » : qui « n’est ni un diagnostic ni une maladie, mais l’expression tragique qui décrit des événements aboutissant à un crime : la tentative délibérée d’éradiquer ou de mettre à mal l’identité d’un individu. Les victimes d’un meurtre d’âme restent très largement possédées par un autre, leur âme devient l’esclave de l’autre. […] L’abus sexuel, la privation d’affection, la torture psychique et physique peuvent aboutir au meurtre d’âme ; le lavage de cerveau permet à l’esclavage émotionnel de perdurer »[57]. Shengold avance que cela entraîne une inhibition de la maturation et du développement mental des enfants ainsi que la dépendance, physique et affective, de ceux-ci à l’égard de leurs persécuteurs et à attendre également du réconfort de leur part. L’effet le plus destructeur est l’identification à l’agresseur et la compulsion de répéter les souffrances aussi bien comme tortionnaire (sadisme) et que comme victime (masochisme), tout insistant sur le fait qu'en organisant les traumatismes et en mobilisant les ressources psychiques les patients peuvent éviter le destin de la maltraitance[58].
Psychiatriques[modifier | modifier le code]
Les enfants souffrant de négligence et de maltraitance sont susceptibles de souffrir de problèmes psychiatriques[59],[60] ou d'un trouble de l'attachement affectif[61],[62],[63]. Le trouble de l'attachement est associé à des problèmes développementaux, impliquant symptômes dissociatifs[64], aussi bien que de l'anxiété et des symptômes dépressifs voire antisociaux[65],[66]. Une étude faite par Dante Cicchetti démontre que 80 % des enfants abusés et maltraités montrent des signes d'attachement désorganisé[67],[68]. Lorsque certains de ces enfants deviennent parents à leur tour, et spécialement si ceux-ci souffrent de trouble de stress post-traumatique (PDSP), de symptômes dissociatifs et d'autres conséquences de maltraitance sur mineur, ils peuvent rencontrer des problèmes dans l'éducation et le développement de leurs enfants[69],[70]. Malgré ces difficultés notables, une intervention psychosociale peut être efficace, du moins dans certains cas, pour changer la façon de penser des parents qui ont autrefois été maltraités[71].
Criminelles[modifier | modifier le code]
Les enfants victimes de maltraitances et de négligences sont à 59 % délinquants juvéniles, à 28 % délinquants en tant qu'adultes, et à 30 % susceptibles de commettre des crimes avec violence[Où ?][72].
Prises en charge[modifier | modifier le code]
Il convient de distinguer en amont les dispositifs mis en place pour faire cesser la maltraitance dès lors qu'elle est détectée.
En France, c'est la cellule départementale de recueil de traitement et d'évaluation (qui a remplacé l'aide sociale à l'enfance) et tous les professionnels qu'elle coordonne (dont la PJJ et à Paris la Brigade de protection des mineurs) qui permettent par leur intervention la prise en charge de la maltraitance dès lors qu'elle est signalée par l'école, une assistante sociale, un établissement de santé ou une association entre autres spécialisée dans la protection de l'enfance (par exemple : Enfance et Partage[73]).
An nom du secret médical, des praticiens sont suspendus pour avoir signalé des maltraitances sur enfants[74].
Au Québec[modifier | modifier le code]
Au Québec, la Direction de la Protection de la Jeunesse (DPJ) est un service d’aide offert par le gouvernement du Québec, qui a comme mission de protéger les enfants qui vivent dans une situation préjudiciable. Les personnes autorisées ont la responsabilité de faire appliquer la loi sur la protection de la jeunesse. La DPJ se retrouve en centre intégré de santé et de services sociaux, en centre jeunesse et école. Pour dénoncer un évènement concernant la maltraitance sur mineur, il suffit d’appeler[75]. Elle peut intervenir auprès des familles lorsqu'un enfant n'est pas en sécurité ou lorsque son développement est compromis, par exemple négligence, abus physiques et psychologiques[76]. L’intervenant se doit d’évaluer les circonstances. Les décisions du directeur de la jeunesse se basent sur le code de loi québécois ainsi que la convention des droits de l’enfant. Cette convention influence la prise de décision. Les codes de lois civiles et criminelles l’encadrent[77]. Les droits de l’enfant se base selon : « l’enfant, en raison de son manque de maturité physique et intellectuelle, a besoin d'une protection spéciale, et de soins spéciaux, notamment d'une protection juridique appropriée, avant, comme après la naissance »[76]. Si les parents ne répondent pas aux besoins vitaux de l’enfant, il aura doit à du soutien juridique tel qu’un avocat. Le jeune enfant ne possède pas les capacités à subsister à ses propres besoins. Il est encore dépendant de ses parents. Et donc, il peut recevoir de l’aide externe de la DPJ si ceux-ci sont négligent. Lorsque le signalement est reçu par un intervenant, il n’est pas nécessairement pris en compte. Les intervenants procèdent à une évaluation en utilisant le jugement professionnel (intuition, formation, expérience). Les outils d’évaluation se classent selon deux types : contextuel et actuariel. Depuis 2015-2016, le nombre de signalements retenus par la DPJ concernant les 0-5 ans a augmenté de 11.6%. Pour ensuite augmenter de 34 911 à 38 945[78].
La direction sur la protection de la jeunesse a comme objectif de mettre fin à la situation d’abus qui compromet la sécurité et le développement de l’enfant, aider la famille et trouver un juste milieu dans la prise des décisions communes et à la vie familiale. Si la sécurité et le développement physique et psychologique de l’enfant est compromit, la DPJ peut procéder à l’analyse de la situation sans l’accord de la famille selon le code de lois du Québec. Les centres jeunesse disposent de plusieurs services tels que les services psychosociaux, des réadaptations et plusieurs programmes d’activités éducatives et de renforcement[79]. Outre ses répercussions sociales et économiques importantes, la maltraitance entrave le développement physique, cognitif, affectif et social des victimes à court et à long termes. Pour ces raisons, le Québec offre plusieurs programmes sociaux en ce qui concerne la prise en charge des victimes et parfois même pour les abuseurs. Voici quelques exemples des programmes qui sont offerts : le programme Espace qui vise la prévention des abus sexuels, physiques et verbaux envers les enfants de 3 à 12 ans. Son bût est de diminuer les facteurs de précarité des victimes envers les abus (manque, information et dépendance). Les services intégrés en périnatalité et petite enfance représentent une récente addition aux programmes sociaux qui sont offerts pour la petite enfance. Le SIPPE est proposé aux familles avec de jeunes enfants vivant en milieu fragile. Il est destiné à soutenir la santé et le développement des nourrissons dès la fin du premier trimestre de grossesse et peut être proposé aux familles jusqu’à l’entrée au préscolaire. Ce programme vise à diminuer la transmission intergénérationnelle des problèmes sociaux, tels que la maltraitance. Il s’adresse aux jeunes femmes de moins de 20 ans enceintes déjà mères, aux mères de 20 ans et plus qui vivent dans la pauvreté et pères des enfants de 0-5 ans. Depuis les deux dernières décennies, le Québec présente de nouveaux programmes d’aide et de soutien aux enfants et membres de la famille victime de maltraitance[80]. Le Canada est aussi un grand pionnier dans le soutien aux victimes. Le gouvernement canadien s'est engagé à protéger et à améliorer les droits et le bien-être des personnes mineures au Canada et à l'échelle internationale. Ce devoir inclut une détermination accrue de mettre fin à la violence, l'exploitation et la maltraitance des enfants, où qu'elles surviennent. Le Canada a mis en place une panoplie de programmes et de stratégies pour prévenir et faire face à ces problèmes. Ces efforts continuent d'être perfectionnés et intensifiés, notamment pour protéger les enfants les plus à risque[81].
La méthode et l'approche concernant le signalement auprès de la DPJ proposées pour le contexte québécois sont influencées par divers facteurs qui ont une incidence sur les mesures adoptées pour l'enfant et sa famille. Ces facteurs comprennent des facteurs internes comme la dynamique familiale ainsi que ses caractéristiques. Les facteurs externes sont en lien avec le quartier de résidence. Puis, les facteurs liés aux caractéristiques de l'intervenant et des facteurs organisationnels tel que le temps. Lorsqu'un signalement est effectué, la prise de décision est incertaine et différente d’une situation à l’autre. Ce qui peut entraîner des erreurs et augmenter le risque de récidive si le processus est incorrect. À l'inverse, l'absence de services peut également avoir des répercussions négatives[82]. Le nombre de signalements de maltraitance sur mineur entre 0 et 12 ans est d’environ 500 enfants par année. Au Québec entre 2016-2017, près de 2500 signalements sont reçu en moyenne par jour et seulement 33% des signalement sont retenus. Selon le type de blessure, l’aide fournie à la famille ne sera pas la même. De même que pour les sanctions. Les blessures par suite des abus physiques les plus fréquentes sont les brulures, les ecchymoses, les morsures, le syndrome du bébé secoué ainsi que fracture du crâne. Plus l’enfant est jeune, plus les risques de décès sont élevés, s’il survit les séquelles sont plus importantes. Les signalements chez les nourrissons sont très rares, puisque le nouveau-né dépend des personnes qui sont en charge. Par peur de récidives de leurs abuseurs, les enfants apprennent à cacher leurs blessures et leurs craintes. Les enfants développent donc des réflexes de survie[83]
Sanctions[modifier | modifier le code]
Des sanctions sont prévues à l'égard des auteurs de maltraitance sur mineur.
En France[modifier | modifier le code]
- L’article 222-9 du Code pénal dispose : « Les violences ayant entraîné une mutilation ou une infirmité permanente sont punies de dix ans d'emprisonnement et de 150 000 euros d'amende. »
- L’article 222-13 du Code pénal dispose que lorsque les violences ont entrainé une incapacité de travail (ici, il s’agira de vérifier l’ordonnance du médecin imposant le lit ou une hospitalisation ne permettant pas à l’enfant d’aller à l’école) inférieure ou égale à huit jours ou n’ayant entrainé aucune incapacité de travail sont punies de trois ans d'emprisonnement et de 45 000 euros d’amendes lorsqu’elles sont commises :
- Sur un mineur de moins de 15 ans
- Sur une personne dont la particulière vulnérabilité, due à son âge, à une maladie, à une infirmité, à une déficience physique ou psychique ou à un état de grossesse, est apparente ou connue de leur auteur
- Avec usage ou menace d'une arme
- Avec préméditation
- Lorsque les faits sont commis à l'intérieur d'un établissement scolaire ou éducatif, ou, à l'occasion des entrées ou des sorties des élèves, aux abords d'un tel établissement
Les peines encourues sont portées à cinq ans d'emprisonnement et à 75 000 euros d'amende lorsque l'infraction définie au premier alinéa est commise sur un mineur de quinze ans par un ascendant légitime, naturel ou adoptif ou par toute autre personne ayant autorité sur le mineur.
Les peines sont également portées à cinq ans d'emprisonnement et 75 000 euros d'amende lorsque cette infraction, ayant entraîné une incapacité totale de travail inférieure ou égale à huit jours, est commise dans deux des circonstances prévues aux 1º et suivants du présent article. Les peines sont portées à sept ans d'emprisonnement et 100 000 euros d'amende lorsqu'elle est commise dans trois de ces circonstances.
- L’article 222-14 du Code pénal dispose que lorsqu’il s’agit de violences habituelles, c'est-à-dire des actes répétés aux moins deux fois, sur un mineure de 15ans ou plus, ou sur une personne de particulière vulnérabilité due à son âge, maladie, infirmité, déficience physique ou psychique, état de grossesse apparent, l’infraction est punie différemment selon le résultat obtenu
- De trente ans de réclusion criminelle lorsqu'elles ont entraîné la mort de la victime.
- De vingt ans de réclusion criminelle lorsqu'elles ont entraîné une mutilation ou une infirmité permanente ;
- De dix ans d'emprisonnement et de 150000 euros d'amende lorsqu'elles ont entraîné une incapacité totale de travail pendant plus de huit jours ;
- De cinq ans d'emprisonnement et de 75 000 euros d'amende lorsqu'elles n'ont pas entraîné une incapacité totale de travail pendant plus de huit jours.
Cas célèbres de maltraitance[modifier | modifier le code]

La maltraitance de certains enfants a été rapportée dans des autobiographies, dans la littérature ou par des médias. Certains de ces enfants sont présentés ici, par ordre chronologique.
- Aurore Gagnon : une enfant canadienne qui fut victime de maltraitance de la part de sa belle-mère et succombe à ses blessures le au Québec.
- Anne Frank : Enfant juive persécutée et tuée en 1944 sous l'occupation nazie lors de la Shoah, aux Pays-Bas. Son journal intime publié après sa mort devint un best-seller international et la maison où elle se cachait avec sa famille est devenue le Musée Anne Frank.
- Bibi Aisha : Enfant afghane, mariée à 12 ans suivant la pratique du « baad (en) »[84], torturée puis mutilée en guise de punition, en 2009. L'image de son visage mutilé fut diffusée dans la presse internationale en 2011[85].
- Iqbal Masih : Garçon pakistanais, esclave à 5 ans, tué pour son engagement contre l'esclavage à l'âge de 12 ans en 1995.
- Natascha Kampusch : Enfant autrichienne, enlevée quand elle avait 10 ans par Wolfgang Přiklopil, technicien en télécommunications. Séquestrée pendant plus de huit ans, du au , jour où elle s'est échappée. Son autobiographie 3 096 jours raconte ses années de captivité.
- Sahar Gul (en) : Enfant afghane, mariée de force à 13 ans puis torturée par son mari et sa belle famille en 2011[86].
- Michael Jackson le chanteur américain parle pour la première fois dans son livre Moonwalk, paru en 1988, de l'autorité et la violence de son père Joseph Jackson. Il déclare également « Quand j’étais gosse, il n’y avait que le travail, le travail, le travail... » à une interview d’Oprah Winfrey en 1993[87],[88].
- Malala Yousafzai : Afhgane, prix Nobel de la paix à 17 ans en 2014 (plus jeune prix Nobel), activiste pour la défense du droit des filles à l'éducation, elle survécut à une tentative d'assassinat par les Talibans.
- Lamia Haji Bachar : activiste de la communauté yézidie (Irak), enlevée et réduite en esclavage vers seize ans par le groupe terroriste État islamique, elle reçoit le Prix Sakharov en 2016 avec Nadia Murad.
- Affaire de Kuřim : une affaire de maltraitance d'enfants conduisant à la promulgation d'une loi tchèque visant à protéger l'identité des victimes en 2007.
- Sylvia Likens : adolescente américaine de seize ans, torturée, mutilée et assassinée en par Gertrude Baniszewski chez qui ses parents l'avait placée, ainsi que par les enfants de celle-ci, et par d'autres jeunes du quartier. Son calvaire fait l'objet de deux films sortis en 2007 : The Girl Next Door et An American Crime.
- Eminem le rappeur américain raconte dans les chansons Cleanin' Out My Closet (2002) et My Mom (2009), et lui reproche de l'avoir maltraité enfant et ne veut plus jamais entendre parler d'elle.
Dans les arts[modifier | modifier le code]
Littérature[modifier | modifier le code]
Les histoires d'enfants maltraités abondent dans les contes de fée et autres contes traditionnels. Parmi les contes occidentaux, Cendrillon, l'histoire d'une jeune orpheline maltraitée par sa belle-famille, donne son nom à l'effet Cendrillon, qui décrit les phénomènes de maltraitance de l'enfant par une belle-mère ou un beau-père.
- David Copperfield, roman autobiographique de Charles Dickens.
- Cosette, héroïne des Misérables de Victor Hugo.
- L'Enfant, premier tome de la trilogie autobiographique de Jules Vallès.
- Vipère au Poing, roman autobiographique de Hervé Bazin.
- Sophie de Réan est victime de sa marâtre dans Les Malheurs de Sophie.
- Dans Sans famille Rémi et Matthias sont confrontés à Maitre Garofoli.
- Poil de carotte, dans un roman autobiographique de Jules Renard.
- Une fille comme les autres (titre original : The Girl Next Door) est un roman écrit par Jack Ketchum, paru en 1989 puis le en français. Il est basé sur l'histoire de Sylvia Likens, adolescente torturée et tuée par Gertrude Baniszewski, ses enfants et des enfants du voisinage. Le livre a été adapté au cinéma dans un film titré The Girl Next Door.
- Sara Crewe est victime de Miss Michin dans La Petite Princesse (roman).
- Oliver Twist est exploité pour cambriolage par Bill Sykes.
Cinéma[modifier | modifier le code]
- When she was bad de Peter H. Hunt (1979) où la petite Robbie subit les crises de colère de sa mère, stressée par un récent déménagement.
- Bastard out of Carolina d'Anjelica Huston (1996) dans lequel la jeune Ruth subit des sévices physiques et sexuels par son beau père.
- No child of mine de Peter Kosminsky (1997) où la jeune Kerry, 13 ans, est abusée et exploitée sexuellement par nombre d'adultes, y compris sa mère, son père et son beau père.
- The Girl Next Door de Gregory Wilson (2007) sur le calvaire de Sylvia Likens
- An American Crime de Tommy O'Haver (2007) sur le calvaire de Sylvia Likens
Notes et références[modifier | modifier le code]
Notes[modifier | modifier le code]
- D'après une audition publique organisée en mai 2011 par la Société française de médecine physique et de réadaptation (Site de la Société française de médecine physique et de réadaptation (Sofmer) avec l'appui méthodologique de la Haute Autorité de santé).
- Par Kanwaljeet Anand, dans la douleur et ces effets chez le nouveau-né et le fœtus humain(en) KJS Anand, Hickey, « Pain and its effects in the human neonate and fetus. », The new Engl journal of medecine, vol. 317, no 21, , p. 1321-1329 consultation en ligne. La même année, quelques semaines plus tôt, sur le rapport entre anesthésique et stress est révélé chez les bébés (en) KJS Anand, WG Sippell et A. Aynsley-Green, « Randomized trial of fentanyl anaesthesia in preterm babies undergoing surgery: effects on stress response », Lancet, vol. 329, no 8524, , p. 62-66 (DOI 10.1016/S0140-6736(87)91907-6, lire en ligne).
- « pour éviter cet entonnoir thoracique, on va « suspendre » le thorax au « plafond » de la couveuse par un fil qui traverse la peau, passe sous le sternum et ressort à 1 cm en face. Et l’on tire vers le haut, cela pendant trois ou quatre jours. Ni pour l’opération ni pour les quelques jours de « traitement » l’enfant ne reçoit quelque antalgique que ce soit. » cité par Claude Guillon dans À la vie à la mort. Maîtrise de la douleur et droit à la mort (1997, Ed. Noêsis/Agnès Viénot) (source secondaire utilisée).
Références[modifier | modifier le code]
- La maltraitance des enfants par l'OMS.
- Article 19 de la convention internationale des droits de l'enfant (ONU, 1989).
- « Les violences envers les enfants : un silence assourdissant et une non-assistance à personnes en danger », Club de Mediapart, (lire en ligne, consulté le ).
- (en) Child Abuse and Neglect : Types, Signs, Symptoms, Help and Prevention, helpguide.org (lire en ligne).
- (en) A Coordinated Response to Child Abuse and Neglect: The Foundation for Practice, Office on Child Abuse and Neglect (HHS), États-Unis, 2003.
- (en) Link text, Effects of Child Neglect, Darlene Barriere, 2005-2011.
- (en) « Chronic Neglect », sur American Human Association (consulté le ).
- (en) Noh Anh, Helen (1994). « Cultural Diversity and the Definition of Child Abuse », in Barth, R.P. et al. Child welfare research review, Columbia University Press, 1994, p. 28. (ISBN 0231080743).
- « Recommandation : Syndrome du bébé secoué », site de la HAS.
- Dr Mathilde Chevignard, 2012, cours sur les lésions cérébrales acquises de l'enfant p. 3 (feuillet 13).
- (en) AM Kemp, F Dunstan, S Harrison et al., « Patterns of skeletal fractures in child abuse: systematic review », BMJ, vol. 337, no oct02 1, , a1518 (PMID 18832412, PMCID 2563260, DOI 10.1136/bmj.a1518, lire en ligne).
- (en) « Child Sexual Abuse », sur U.S. National Library of Medicine, .
- (en) « Guidelines for psychological evaluations in child protection matters. Committee on Professional Practice and Standards, APA Board of Professional Affairs », The American Psychologist, vol. 54, no 8, , p. 586–93 (PMID 10453704, DOI 10.1037/0003-066X.54.8.586) :
.« Abuse, sexual (child): generally defined as contacts between a child and an adult or other person significantly older or in a position of power or control over the child, where the child is being used for sexual stimulation of the adult or other person. »
- (en) J Martin, J Anderson, S Romans, P Mullen et M O'Shea, « Asking about child sexual abuse: methodological implications of a two stage survey », Child Abuse & Neglect, vol. 17, no 3, , p. 383–92 (PMID 8330225, DOI 10.1016/0145-2134(93)90061-9).
- (en) Child sexual abuse definition from the NSPCC
- (en) Patricia Leigh Brown, « In Oakland, Redefining Sex Trade Workers as Abuse Victims », The New York Times, (lire en ligne, consulté le ) :
.« Once viewed as criminals and dispatched to juvenile centers, where treatment was rare, sexually exploited youths are increasingly seen as victims of child abuse, with a new focus on early intervention and counseling. »
- (en) Roosa M.W., C. Reinholtz et Angelini P.J., « The relation of child sexual abuse and depression in young women: comparisons across four ethnic groups », Journal of Abnormal Child Psychology, vol. 27, no 1, , p. 65–76 (PMID 10197407, lire en ligne)
- (en) Widom C.S. (1999). "Post-traumatic stress disorder in abused and neglected children grown up", American Journal of Psychiatry. 156(8):1223-1229.
- (en) Levitan, R. D., N. A. Rector, Sheldon, T., & Goering, P. (2003). "Childhood adversities associated with major depression and/or anxiety disorders in a community sample of Ontario: Issues of co-morbidity and specificity," Depression & Anxiety; 17, 34-42.
- (en) Journals.lww.com
- (en) Terri L. Messman-Moore et Patricia J. Long, « Child Sexual Abuse and Revictimization in the Form of Adult Sexual Abuse, Adult Physical Abuse, and Adult Psychological Maltreatment », 15 Journal of Interpersonal Violence, vol. 489, no 5, , p. 2000 (DOI 10.1177/088626000015005003, lire en ligne)
- (en) Jpedhc.org
- (en) S. Dinwiddie, AC Heath, MP Dunne, KK. Bucholz et PA Madden, « Early sexual abuse and lifetime psychopathology: a co-twin-control study », Psychological Medicine, vol. 30, no 1, , p. 41–52 (PMID 10722174, DOI 10.1017/S0033291799001373, lire en ligne)
- (en) Whealin, Julia, « Child Sexual Abuse », sur National Center for Post Traumatic Stress Disorder, US Department of Veterans Affairs,
- (en) D. Finkelhor, « Current information on the scope and nature of child sexual abuse », The Future of Children, Princeton University, vol. 4, no 2, , p. 31–53 (PMID 7804768, DOI 10.2307/1602522, JSTOR 1602522, lire en ligne)
- (en) K.M. Gorey et D.R. Leslie, « The prevalence of child sexual abuse: integrative review adjustment for potential response and measurement biases », Child Abuse & Neglect, vol. 21, no 4, , p. 391–8 (PMID 9134267, DOI 10.1016/S0145-2134(96)00180-9)
- (en) « Child Abuse », sur The National Center for Victims of Crime.
- Horassius Nicole et Mazet Philippe, Conséquences des maltraitances sexuelles, John Libbey Eurotext, (ISBN 978-2-7420-1295-4, lire en ligne)
- Caroline Peter Kress, « Connaissance des facteurs de risque de maltraitance infantile en médecine général. »,
- Geneviève Pagé et Jacques Moreau, « Intervention et transmission intergénérationnelle : services manquants, intervenants dépassés : l’intervention en protection de la jeunesse et la transmission intergénérationnelle de la maltraitance. », sur Érudit, (consulté le )
- Rachel Darzacq, « Maltraitances infantiles : comment les repérer? Une étude qualitative auprès des médecins généralistes des Landes. »,
- Geneviève Pagé et Jacques Moreau, « Intervention et transmission intergénérationnelle », Service social, vol. 53, no 1, , p. 61–73 (ISSN 1708-1734, DOI 10.7202/017988ar, lire en ligne, consulté le )
- Paul Schatz, Enfance en danger : détection, prise en charge et devenir., Université de Strasbourg - Faculté de médecine de Strasbourg, (lire en ligne)
- Caroline Peter Kress, Connaissance des facteurs de risque de maltraitance infantile en médecine générale., Université de Strasbourg - Faculté de médecine de Strasbourg,
- Caroline Peter Kress, « Connaissance des facteurs de risque de maltraitance infantile en médecine général. »
- Paul Schatz, « Enfance en danger : détection, prise en charge et devenir. »
- Thibaut Chevillard, « Pourquoi les meurtres d'enfants sont-ils majoritairement commis par des femmes? », 20 minutes, (lire en ligne, consulté le ).
- E. Underwood, « Measuring child abuse's legacy », Science 27 March 2015: Vol. 347 no. 6229 p. 1408 ; DOI: 10.1126/science.347.6229.1408.
- Marie-Anne Chancelier, « Rupture aggravée ou passerelle : une pouponnière sociale au cœur des enjeux d'affiliation », CAFDES, 2001.
- Danièle Rapoport, L'enfance maltraitée : du silence à la communication, Éditions Karthala, , p. 142.
- Daniel Faggianelli, Les violences à l'école, Presses universitaires de France, (ISBN 978-2-13-058828-3 et 2-13-058828-X, OCLC 779887290, lire en ligne)
- « Écoles maternelles et élémentaires », sur Ministère de l'Education Nationale et de la Jeunesse (consulté le )
- Jacques, Impr. des PUF), La violence en milieu scolaire, Presses universitaires de France, impr. 1999 (ISBN 2-13-049944-9 et 978-2-13-049944-2, OCLC 490519557, lire en ligne)
- « « L’école a aboli les châtiments corporels bien avant la famille » », La Croix, (ISSN 0242-6056, lire en ligne, consulté le )
- La prise en charge de la douleur chez l'enfant lors de son passage dans des lieux de soins ambulatoires, p. 9 (6e feuillet du [PDF]).
- « Douleur de l'enfant : une reconnaissance tardive » Article La Recherche no 336, année 2000.
- (en) « children in armed conflict », sur unicef.org.
- « La maltraitance des enfants », sur Organisation mondiale de la Santé (consulté le ).
- (en) Morad Y, Wygnansky-Jaffe T, Levin AV (2010) Retinal haemorrhage in abusive head trauma. Clin Exp Ophthalmol 38:514-520.
- (en) Factsheet.
- (en) Takele Hamnasu, MBA. Impact of Childhood Abuse on Adult Health. Amberton University.
- Nader Perroud, « Maltraitance infantile et mécanismes épigénétiques », L'Information psychiatrique, vol. 90, , p. 733-739 (lire en ligne, consulté le ). Via Cairn.info.
- (en) Andrea L. Roberts, Nicole Gladish, Evan Gatev et al., « Exposure to childhood abuse is associated with human sperm DNA methylation », Translational Psychiatry, (lire en ligne, consulté le ).
- Nina Pareja, « La maltraitance des enfants pourrait bien laisser des traces sur l'ADN », sur Slate, (consulté le ).
- Natacha Triou, « La maltraitance des enfants laisserait des "cicatrices moléculaires" dans l'ADN des victimes », sur France Culture.fr, (consulté le ).
- Jean-Luc Viaux, « Fessées, gifles, cris : les enfants humiliés font des adultes fragilisés », The Conversation, (lire en ligne)
- Leonard Shengold, Meurtre d’âme, le destin des enfants maltraités, Calman-Lévy, 1998 "in" Judith Dupont, « Leonard Shengold », Le Coq-héron, vol. 210, no 3, , p. 106-108 (lire en ligne, consulté le )
- Jean-François Rabain, « Meurtre d'âme. Le destin des enfants maltraités », Carnet/Psy, no 37, (lire en ligne)
- (en) L Gauthier, G Stollak, L Messé et J Aronoff, « Recall of childhood neglect and physical abuse as differential predictors of current psychological functioning », Child Abuse & Neglect, vol. 20, , p. 549–59 (PMID 8832112, DOI 10.1016/0145-2134(96)00043-9)
- (en) R Malinosky-Rummell et DJ Hansen, « Long-term consequences of childhood physical abuse », Psychological Bulletin, vol. 114, , p. 68–79 (PMID 8346329, DOI 10.1037/0033-2909.114.1.68)
- (en) K. Lyons-Ruth et D. Jacobvitz, « Attachment disorganization: unresolved loss, relational violence and lapses in behavioral and attentional strategies », dans J. Cassidy, P. Shaver, Handbook of Attachment, New York, Guilford Press, , p. 520–554
- (en) J. Solomon (dir.) et C. George (dir.), Attachment Disorganization, New York, Guilford Press, (ISBN 1-57230-480-4)
- (en) M. Main et E. Hesse, « Parents' Unresolved Traumatic Experiences are related to infant disorganized attachment status », dans M.T. Greenberg, D. Ciccehetti, E.M. Cummings, Attachment in the Preschool Years: Theory, Research, and Intervention, University of Chicago Press, , p. 161–184.
- (en) Carlson, E.A., « A prospective longitudinal study of attachment disorganization/disorientation », Child Development, vol. 69, no 4, , p. 1107–28 (PMID 9768489)
- (en) K. Lyons-Ruth, « Attachment relationships among children with aggressive behavior problems: the role of disorganized early attachment patterns », Journal of Consulting and Clinical Psychology, vol. 64, no 1, , p. 64–73 (PMID 8907085, DOI 10.1037/0022-006X.64.1.64)
- (en) K Lyons-Ruth, L Alpern et B Repacholi, « Disorganized infant attachment classification and maternal psychosocial problems as predictors of hostile-aggressive behavior in the preschool classroom », Child Development, Blackwell Publishing, vol. 64, no 2, , p. 572–85 (PMID 8477635, DOI 10.2307/1131270, JSTOR 1131270).
- (en) V. Carlson, D. Cicchetti et al., Child Maltreatment : Theory and research on the causes and consequences of child abuse and neglect, Cambridge University Press, , « Finding order in disorganization: Lessons from research on maltreated infants' attachments to their caregivers », p. 135–157
- (en) M. Greenberg, D Cicchetti et M. MCummings, Attachment in the Preschool Years, University of Chicago Press, (ISBN 0-226-30629-1), « An organizational perspective on attachment beyond infancy », p. 3–50
- (en) Schechter DS, Coates, SW, Kaminer T, Coots T, Zeanah CH, Davies M, Schonfield IS, Marshall RD, Liebowitz MR, Trabka KA, McCaw J, Myers MM, « Distorted maternal mental representations and atypical behavior in a clinical sample of violence-exposed mothers and their toddlers », Journal of Trauma and Dissociation, vol. 9, no 2, , p. 123–149 (PMID 18985165, PMCID 2577290, DOI 10.1080/15299730802045666)
- (en) DS Schechter, A Zygmunt, SW Coates, M Davies, KA Trabka, J McCaw, A. Kolodji et JL Robinson, « Caregiver traumatization adversely impacts young children's mental representations of self and others », Attachment & Human Development, vol. 9, no 3, , p. 187–205 (PMID 18007959, PMCID 2078523, DOI 10.1080/14616730701453762)
- (en) DS Schechter, MM Myers, SA Brunelli, SW Coates, CH Zeanah, M Davies, JF Grienenberger, RD Marshall, JE McCaw, KA Trabka et MR Liebowitz, « Traumatized mothers can change their minds about their toddlers: Understanding how a novel use of video feedback supports positive change of maternal attributions », Infant Mental Health Journal, vol. 27, no 5, , p. 429–448 (PMID 18007960, PMCID 2078524, DOI 10.1002/imhj.20101).
- (en) Child Abuse Statistics.
- « Guide juridique Agir contre la Maltraitance ».
- « Enfants maltraités : Une pédopsychiatre toulousaine suspendue après avoir fait un signalement », sur 20 Minutes, (consulté le ).
- « Enquête | DPJ vue de l’intérieur » (consulté le )
- « Convention relative aux droits de l'enfant | CDPDJ », sur Commission des droits de la personne et des droits de la jeunesse (consulté le )
- architecture de gestion de l'information législative-legal information management system Irosoft, « - Version », sur www.legisquebec.gouv.qc.ca (consulté le )
- Marie Paquette, « Le signalement de la maltraitance par les éducateurs en milieux de garde préscolaires : les défis de la prise de décision sous incertitude », Thèse, Université du Québec à Trois-Rivières, (lire en ligne, consulté le )
- Luc Demers, « Le système de protection au Québec : l’organisation des services en soutien aux enfants en difficulté et à leur famille », Santé, Société et Solidarité, vol. 8, no 1, , p. 81–89 (ISSN 1634-8176, DOI 10.3406/oss.2009.1322, lire en ligne, consulté le )
- Sarah Dufour et Claire Chamberland, « Agir au mieux pour prévenir et contrer la maltraitance envers les enfants du Québec », Santé, Société et Solidarité, vol. 8, no 1, , p. 119–127 (ISSN 1634-8176, DOI 10.3406/oss.2009.1328, lire en ligne, consulté le )
- Agence de santé publique du Canada, organisme de publication., Canada : un pays pionnier : feuille de route du Canada pour mettre fin à la violence à l'égard des enfants. (ISBN 978-0-660-31200-2 et 0-660-31200-X, OCLC 1117447986, lire en ligne)
- Isabelle Beaumier, Ève-Line Bussières, Institut national d'excellence en santé et en services sociaux et Bibliothèque numérique canadienne, L'efficacite d'outils d'evaluation du risque d'abus physique envers les enfants, (ISBN 9782550739883, OCLC 944921122, lire en ligne)
- « La violence et la maltraitance envers les enfants », sur INSPQ (consulté le )
- UNICEF, Analyse de situation des enfants en Afghanistan, Pays-Bas, UNICEF, (lire en ligne)
- (en-GB) Andrew Anthony, « Afghanistan's propaganda war takes a new twist », The Guardian, (ISSN 0261-3077, lire en ligne, consulté le )
- Graham Bowley, « Wed and Tortured at 13, Afghan Girl Finds Rare Justice », The New York Times, (ISSN 0362-4331, lire en ligne, consulté le )
- « La relation complexe de Joe Jackson avec Michael et Janet Jackson et le reste de l'immense famille du patriarche », sur E! News, fri jun 29 01:47:00 pdt 2018 (consulté le )
- Prisma Média, « Michael Jackson: de l'enfance volée au destin brisé - Gala », sur Gala.fr (consulté le )
Voir aussi[modifier | modifier le code]
Bibliographie[modifier | modifier le code]
- Othilie Bailly, L'Enfant dans le placard, éditions J'ai Lu (1999).
- Marie Borin, Félicité, Éditions de l’Âge d’Homme, 2005. Hommage à l’enfance martyre, il reçoit en 2006, le Prix Littéraire Charles Brisset.
- Jacqueline Cornet, Faut-il battre les enfants ? Relations entre les accidents et la violence éducative, Hommes et perspectives, Revigny, 1997 (ISBN 2911616073)
- Yves-Hiram Haesevoets, Regard pluriel sur la maltraitance des enfants. Préface d’Hervé Hasquin. Vade Mecum didactique. Kluwer Éditions, Bruxelles, 2003.
- Jean Labbé, La maltraitance des enfants en Occident : Une histoire d'hier à aujourd'hui, Quebec, Presses de l'Université Laval / Hermann Editeurs, (ISBN 978-2-7637-4059-1)
- Maryse Marpsat, Jean-Marie Firdion (eds), La rue et le foyer. Une recherche sur les sans-domiciles et les mal-logés dans les années 90, Travaux et Documents de l'INED numéro 144, 2000
- Olivier Maurel, La fessée : Questions sur la violence éducative
- Georges Menahem, Troubles de santé à l'âge adulte et difficultés familiales durant l'enfance, Population, 4, INED, 1992
- Georges Menahem, Problèmes de l'enfance, statut social et santé des adultes, biblio no 1010, IRDES, Paris, 1994
- Alice Miller, L’enfant sous terreur, Aubier, 1986
- Alice Miller, La souffrance muette de l’enfant, Aubier, 1990
- Laurent Mucchielli, Familles et Délinquances : Un bilan pluridisciplinaire des recherches francophones et anglophones, Paris, CESDIP, 2000, no 86
- Dave Pelzer, Le moins que rien, JC Lattès, 2001
- Danièle Sommelet, L’enfant et l’adolescent : un enjeu de société, une priorité du système de santé - Rapport de mission sur l’amélioration de la santé de l’enfant et de l’adolescent, Ministère de la santé, Paris, 2007
- Anne Tursz, Adolescents, risques et accidents, Centre International de l'Enfance, Paris, 1987
- Anne Tursz, La maltraitance dans l’enfance : peut-on mesurer la magnitude du problème en France ?, Pédiatrie sociale, Éditions Doin, Paris, 2004
Articles connexes[modifier | modifier le code]
- Types
- Abus sexuel sur mineur en France
- Sanction scolaire
- Violence conjugale
- Violences éducatives ordinaires
- Forgotten Australians (en)
- Sollicitation d'enfants à des fins sexuelles
- Infanticide
- Home Children
- Enlèvement d'enfant
- Pédopornographie
- Internet Crimes Against Children Task Force (en)
- Trafic d'enfants
- Aide à l'enfance
- Service national d'accueil téléphonique pour l'enfance en danger
- Sociétés et jeunesses en difficulté (revue)
- Syndromes et conséquences à long terme pour les victimes
- Syndrome de Silverman
- Syndrome de Münchhausen par procuration
- Trouble de la rêverie compulsive
- Observatoire de la violence éducative ordinaire
Liens externes[modifier | modifier le code]
- Numéro national Enfance en danger : http://www.allo119.gouv.fr/

