Cancer de la prostate
| Médicament | Éthinylestradiol, finastéride, flutamide (en), mitoxantrone, chlorotrianisene (en), étoposide, nilutamide, bicalutamide (en), diéthylstilbestrol, cisplatine, estradiol, leuprorelin, estramustine (en), hydroxyurée, (RS)-aminoglutéthimide (en), acétate de goséréline (en), chlorhydrate de doxorubicine (en), acétate de cyprotérone (en), acide zolédronique, radium 223 (d), cabazitaxel et nilutamide |
|---|---|
| Spécialité | Oncologie et urologie |
| CISP-2 | Y77 |
|---|---|
| CIM-10 | C61 |
| CIM-9 | 185 |
| OMIM | 176807 |
| DiseasesDB | 10780 |
| MedlinePlus | 000380 |
| eMedicine | 379996 |
| MeSH | D011471 |
| Patient UK | Prostate-cancer-pro |

Le cancer de la prostate est un cancer fréquent touchant la prostate, une glande de l'appareil reproducteur de l'homme. Le cancer se développe à partir des tissus de la prostate quand des cellules y mutent et se multiplient de façon incontrôlée. Celles-ci peuvent ensuite s'étendre (se métastaser) en migrant de la prostate jusqu'à d'autres parties du corps, particulièrement les os et les ganglions lymphatiques du pelvis.
En France il est au premier rang des cancers chez l'homme, avant les cancers du poumon et du côlon-rectum.
Le cancer de la prostate survient indépendamment de l'hypertrophie bénigne de la prostate ou adénome prostatique. C'est dans l'immense majorité des cas un adénocarcinome, surtout de type acinaire.
Le cancer de la prostate peut provoquer notamment des douleurs, des difficultés à uriner et des dysfonctionnements érectiles. Les symptômes ayant pour origine un adénocarcinome de la prostate signalent souvent un stade avancé de la maladie. D'autres maladies de la prostate provoquent les mêmes symptômes : les douleurs pelviennes en cas de prostatite et les difficultés à uriner en cas d'hypertrophie bénigne de la prostate.
C'est un cancer d'évolution lente et principalement locale . L' Institut National du Cancer [1] n'hésite pas à écrire qu'il s'agit d'un cancer dont le pronostic est bon voir très bon. Seul 15% des cancers de la prostate sont agressifs avec dissémination des métastases [2] : une étude a récemment permis d'identifier par étude génomique les caractéristiques génomiques de la forme à haut risque [3].
La question de traiter un cancer de la prostate asymptomatique et localisé de la prostate se pose comme le démontre l'étude sur 3 groupes de 500 hommes chacun. Un groupe bénéficiant d'un suivi clinique, un groupe avec radiothérapie et un groupe avec chirurgie. La mortalité à 10 ans et 15 ans est rigoureusement la même [4].
Les traitements les plus fréquents sont la chirurgie (prostatectomie radicale), la radiothérapie (radiothérapie externe et curiethérapie, notamment) et l'hormonothérapie. La chimiothérapie n’est utilisée que dans les formes métastatiques.



Épidémiologie[modifier | modifier le code]

Fréquence[modifier | modifier le code]
Les taux de ce cancer varient considérablement de par le monde. Il est moins répandu en Asie du Sud et en Extrême-Orient, plus commun en Europe et encore plus aux États-Unis. Selon la Société américaine du Cancer, ce cancer est plus rare chez les Asiatiques et plus répandu chez les personnes d'origine subsaharienne (les taux élevés pouvant aussi être influencés par l'accroissement de l'effort de détection).
Le cancer de la prostate survient le plus souvent après cinquante ans. Il est globalement le second cancer le plus fréquent chez l'homme, et, dans certains endroits[5] (dont en France[6],[7]), il prend la première place, devant le cancer des poumons (qui est cependant plus souvent mortel). De nombreux porteurs d'un cancer de la prostate n'éprouvent jamais de symptômes, ne subissent aucune thérapie et meurent pour d'autres raisons. De nombreux facteurs d'origine génétique, toxicologique et liés au régime alimentaire semblent impliqués dans le développement de ce cancer.
Les études autoptiques confirment une haute prévalence de cancers asymptomatiques et non diagnostiqués de la prostate chez les hommes dès 30 ans[8]. Cette prévalence augmente avec l'âge, atteignant environ la moitié des hommes de type caucasien au-delà de 80 ans[8]. On retrouve des foyers de cellules cancéreuses dans 30 à 70 % des cas lors d'études autoptiques réalisées chez des hommes de 70 à 80 ans ; le cancer de la prostate reste néanmoins le plus souvent asymptomatique.[réf. nécessaire]
Son incidence augmente (en partie apparente à cause d'un meilleur dépistage). C'est ainsi en France le cancer dont l'incidence a le plus augmenté de 1980 à 2005 (+6,3 %), avec une augmentation annuelle encore accrue de 2000 à 2005 (+8,5 %). Il explique à lui seul environ 70 % de l'augmentation totale du cancer chez l'homme en France sur ces 25 dernières années. Ceci s'explique pour une grande partie, mais pas totalement, par un meilleur dépistage (Cf. dosage plus systématique du PSA ou « Prostate-specific antigen » en France, depuis la fin des années 1990. Ce dosage nécessite cependant une vérification car l'AFSSAPS n'a trouvé en 2005 que 7 dispositifs de dosage fiables et « acceptables » sur 37 commercialisés)[9].
En 2005 aux États-Unis, on estime que 230 000 nouveaux cas de ce cancer sont apparus et 30 000 décès sont dus à celui-ci[10].
En France, le dernier rapport de 2023 de l' Institut National du Cancer donne les chiffres suivants [1]:
- 59 885 nouveaux cas en 2018 en France métropolitaine
- Taux d'incidence : -1,1 % par an en moyenne entre 2010 et 2018
- Âge médian au diagnostic en 2018 : 69 ans
- Prévalence estimée à 643 156 personnes en 2017
- 8 100 décès en 2018
- Taux de mortalité : -3,7 % par an en moyenne entre 2010 et 2018
- Âge médian au moment du décès : 83 ans
- Survie nette standardisée à 5 ans des hommes diagnostiqués entre 2010 et 2015 : 93 % (stable)
Géographie du cancer de la prostate[modifier | modifier le code]
Il existe d'importantes différences géographiques dans l'expression de ce cancer, qui semble plus fréquent chez les Noirs, ou lorsque la famille possède une histoire pathologique avec ce type d'affection. De 1983 à 2002, alors que les décès par cancer étaient globalement plus élevés en métropole qu’aux Antilles, les décès par cancer de la prostate et de l’estomac ont été deux fois plus fréquents aux Antilles qu’en métropole (alors que les cancers colorectaux et du poumon étaient trois fois moins fréquents)[11]. La pollution par le Chlordécone est un facteur explicatif, dans le cas des Antilles. En effet, une étude a montré que près de 90 % des Antillais étaient contaminés par l'insecticide[12]. À l'inverse le faible taux constaté au Japon pourrait s'expliquer à la fois par des raisons génétiques et par l'alimentation (le thé vert et/ou le soja ou par d'autres aliments riches en sélénium). Ces derniers semblent en effet protéger la plupart des Japonais vivant au Japon (alors que ceux qui vivent aux États-Unis ne le sont pas[13]).
Causes, facteurs de risque[modifier | modifier le code]
Ses causes sont encore mal comprises, et pourraient souvent être multiples :
- Une prédisposition génétique et la responsabilité de certains gènes semblent possible, mais faiblement corrélées avec la survenue de la maladie[14].
En particulier, une mutation sur le chromosome 8 pourrait expliquer la plus grande fréquence de ce cancer chez les Noirs américains[15] ; - Un lien avec la testostérone biodisponible semble fréquent. Charles Brenton Huggins (inventeur de l'hormonothérapie du cancer)[16]) a d'abord (à partir des années 1940 et sur la base d'études du cancer métastatique de la prostate) conclu que ce cancer était induit par un excès de testostérone (ou facilité par cette hormone). Mais plus récemment (années 2010) les données disponibles laissent penser qu'une cause plus fréquente est un déficit en testostérone[17],[18],[19]. Un faible taux de testostérone avant l'opération de ce cancer a été liée en 2010 à un risque accru d'agressivité de la tumeur[20],[21] ;
- La taille adulte plus élevée est corrélée avec un risque plus élevé de cancer de la prostate[22] ;
- Des facteurs nutritionnels ont été évoqués[23]. Certains aliments semblent augmenter le risque de cancer de la prostate ;
D'après plusieurs études, la consommation de lait de vache augmenterait ce risque après 50 ans[24],[25] mais d'autres études jugent que ce lien n'est pas significatif[26] ou serait faible[note 1]. L'augmentation du risque semble lié à l'augmentation du taux d'IGF-1 dans le sang, lui-même corrélé à la consommation de lait[27]. Certaines études suggèrent que la caséine pourrait aussi avoir un effet sur le cancer de la prostate[28]. Un apport alimentaire excessif en acide phytanique venant des laitages, et notamment du beurre a aussi été relié (2012) à un risque élevé de cancer de la prostate[29] ; pour ces raisons, au nom du principe de précaution, certaines études suggèrent de limiter la consommation de produits laitiers chez les hommes[30]. La surconsommation de calcium semble être un facteur de risque établi. Plusieurs études scientifiques retiennent le lait comme facteur de risque pour les cancers hormono-dépendants comme ceux de la prostate, des ovaires et du sein[24],[31],[32].
D'autres aliments semblent jouer un rôle protecteur ; les lycopènes par exemple[33],[34],[35], les fruits secs, les légumineuses[36];
- De même, l'exercice physique pourrait avoir un effet légèrement protecteur[37];
- Un effet perturbateur endocrinien de certains produits (pesticides notamment) pourrait être en cause ;
- L'exposition aux pesticides, en particulier le chlordécone, est un facteur possible, car les populations agricoles sont sur-représentées pour ce cancer[38], qui reste cependant étiologiquement mal compris, et qui nécessite donc encore des recherches[38], notamment sur les relations et interactions gène–environnement[38]. Le cadmium très présent dans les engrais phosphatés pourrait aussi être en cause[38];
- Une infection virale pourrait être parfois impliquée (à moins qu'elle ne soit favorisée par le processus de cancérisation ou une baisse de l'immunité ayant également favorisé le cancer) ;
le rétrovirus XMRV (Xenotropic MLV - Related Virus, variant du MLV (Virus de la leucémie murine responsable d'une leucémie chez la souris) et pouvant infecter l'homme, a été détecté en 2006 dans certaines tumeurs de la prostate[40]. Il appartient au genre des gammarétrovirus déjà associé à des leucémies et certains cancers chez des rongeurs, félins et primates.
Selon une étude américaine publiée en 2010 et ayant porté sur 334 échantillons de tissus de prostate humaine, des protéines semblant provenir de ce virus ont été trouvées dans 23 % des tissus cancéreux (contre 4 % des échantillons « sains »). Et ils étaient plus présents dans les tumeurs les plus agressives[41][source insuffisante]. Reste à identifier si le virus est la cause ou une des causes de ces cancers ou s'il infecte la prostate des malades parce que ceux-ci présentent une immunité préalablement affaiblie. S'il est en cause, on pourra disposer de biomarqueurs supplémentaires pour ce cancer, voire de nouvelles pistes de prévention ;
- Le travail de nuit est aussi évoqué (comme pour d'autres cancers dits « hormonaux »[42]).
- Des bactéries anaérobies pourraient être associées au déclenchement[43]. Ainsi l'état cancéreux peut être caractérisé par l'étude du microbiome du liquide prostatique[44].
- Une importante ingestion de nitrate au cours de la vie d'adulte par la consommation d'eau du robinet et d'eau en bouteille pourrait également être un facteur de risque[45]. Cependant, l'ingestion de trihalométhanes n'a pas été associée au risque de cancer de la prostate[46].
Symptomatologie et détection[modifier | modifier le code]
Ce cancer est le plus souvent asymptomatique, c'est-à-dire qu'il est découvert alors qu'il n'entraîne aucune manifestation lui étant propre. Il est le plus souvent découvert :
- Lors d'analyses sanguines incluant l'étude du PSA (antigène spécifique de la prostate, dont la valeur prédictive et l'utilisation, sans bénéfice prouvé en matière de santé publique, ont récemment été remises en cause). Le PSA est une protéine normalement sécrétée par les cellules prostatiques, mais une cellule cancéreuse en sécrète 10 fois plus qu'une cellule normale. Cette propriété a suscité de nombreux espoirs en matière de dépistage. Le taux sanguin de PSA peut toutefois être augmenté par de très nombreux autres facteurs (le volume prostatique, les infections et/ou inflammations, des contraintes mécaniques (toucher rectal, autre)...) ou diminué par certains traitements de l'hypertrophie bénigne (finastéride). Les seuils de significativité sont donc difficiles à établir. Il est admis, toutefois, qu'un taux de PSA compris entre 4 et 10 ng/ml est douteux, mais qu'il est nettement significatif au-delà. Certains auteurs ont proposé de rapporter le taux au poids effectif de la prostate, ou d'apprécier le rapport PSA libre / PSA total, ou encore la cinétique de croissance du taux sur 2 ans.
Marqueur encore incertain pour le dépistage, le taux de PSA est en revanche un indicateur essentiel pour le suivi et le traitement des cancers déclarés ; - Lors d'un toucher rectal ; réalisé à titre systématique, ou en raison de symptômes liés à une autre maladie (en particulier l'hypertrophie bénigne de la prostate) ;
- Fortuitement, sur des pièces de résection prostatique lors du traitement chirurgical de l'adénome prostatique.
Lorsqu'il est symptomatique, le cancer de la prostate est le plus souvent à un stade avancé. Il peut entraîner :
- une rétention aiguë d'urine ;
- une hématurie ;
- une impuissance sexuelle (dysfonction érectile) ;
- une altération de l'état général ;
- des douleurs et/ou le dysfonctionnement ou la défaillance d'autres organes liés à la présence de métastases.
Diagnostic[modifier | modifier le code]
L'orientation diagnostique repose sur deux éléments clés : le dosage sanguin du PSA suivi d'un toucher rectal. L'anormalité de l'un ou de ces deux éléments laisse soupçonner un cancer de la prostate. Il sera confirmé ou infirmé par l'analyse sous microscope d'échantillons de la prostate (biopsies prostatiques transrectales échoguidées).
Seule la positivité de la biopsie autorise à planifier et à commencer le traitement spécifique de ce cancer. Une scintigraphie osseuse à la recherche de métastases osseuses et un TDM abdomino-pelvien ou une IRM abdomino-pelvienne pour préciser l'extension de la tumeur dans la loge prostatique ainsi que d'éventuelles métastases ganglionnaires pelviennes, rétropéritonéales ou hépatiques.
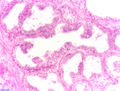
Histologie[modifier | modifier le code]
Le diagnostic est obtenu par des biopsies prostatiques multiples, réalisées de manière échoguidée et par voie transrectale. Elle permet également de réaliser le score de Gleason, de grande valeur pronostique.
-
Adénocarcinome prostatique
-
Adénocarcinome prostatique
-
Adénocarcinome ; tissus indifférenciés
-
Invasion périneurale par un adénocarcinome prostatique. HE, x400
Clinique[modifier | modifier le code]
L'examen clinique fondamental est le toucher rectal. L'élastographie ultrasonore (échographie évoluée) est une technique complémentaire qui peut être préconisée autant en raison du faible coût de l'examen, de son absence d'effet secondaire et de sa sensibilité, dès que le taux d'antigène prostatique spécifique est hors norme[47],[48].
Le signe le plus spécifique est une induration de la partie périphérique de la glande. Cette induration peut être nodulaire, elle peut également intéresser tout un lobe voire l'ensemble de la glande palpable. Une consistance hétérogène ou une asymétrie sont des signes beaucoup moins spécifiques, qui peuvent aussi bien traduire un simple adénome, notamment lorsque la prostate est de grande taille.
Échographie avec biopsies transrectales[modifier | modifier le code]

Il n'existe actuellement aucun examen d'imagerie de pratique courante susceptible de détecter seul un foyer d'adénocarcinome prostatique avec une sensibilité et une spécificité satisfaisantes.
Contrairement à une idée encore largement répandue, et bien que cet examen soit ainsi encore souvent prescrit, l'échographie endorectale, seule, n'a pas d'utilité pour le diagnostic positif du cancer de la prostate, au regard du désagrément qu'elle est susceptible d'occasionner. Elle prend, en revanche, tout son intérêt lorsqu'elle sert à guider des biopsies prostatiques. Les autres modalités d'imagerie (scanner, IRM) ont un intérêt dans le bilan d'extension.
Technique[modifier | modifier le code]
Une sonde d'échographie endorectale munie d'un guide d'aiguille est introduite dans le rectum. Les biopsies sont effectuées avec des aiguilles munies d'un mandrin encoché. Le mandrin pénètre le premier. L'aiguille vient le recouvrir, pour trancher et emprisonner ainsi le fragment de prostate situé dans l'encoche. Les mouvements du mandrin et de l'aiguille sont automatisés par un système de ressorts et le prélèvement est effectué en quelques centièmes de seconde. L'écran de l'échographe, muni d'un repère représentant le trajet de l'aiguille, permet, ainsi, des tirs biopsiques très précis.
Le nombre des biopsies, et l’endroit où elles doivent se faire, ne sont pas bien codifiés et de nombreux protocoles ont été proposés : le but est d'obtenir un échantillonnage aussi représentatif que possible. Actuellement, il est fréquemment réalisé 5 à 6 prélèvements par lobe, soit 10 à 12 au total. Ces nombres peuvent être diminués ou augmentés en fonction de la taille de la prostate, de la tolérance du patient, ou bien s'il s'agit d'une deuxième série de biopsies.
Préparation et déroulement[modifier | modifier le code]
Il s'agit d'un examen fréquemment réalisé en ambulatoire, c’est-à-dire sans hospitalisation, ou lors d'une hospitalisation “de jour”. Une préparation rectale (lavements) est souvent préconisée. De nombreux centres proposent désormais une antibioprophylaxie systématique (court traitement antibiotique en vue de limiter les complications infectieuses). La prise concomitante d'un traitement anticoagulant est en principe contre-indiquée et cet éventuel traitement peut faire l'objet d'un arrêt ou d'une modification temporaires.
Tolérance[modifier | modifier le code]
La tolérance à l'examen est particulièrement variable d'un patient à l'autre. Chaque tir biopsique est en lui-même très peu douloureux. En revanche, leur répétition, et surtout la présence et les mouvements de la sonde sont les principaux facteurs d'inconfort. Les désagréments de cet examen justifient parfois le recours à une anesthésie locale ou générale.
L'anesthésie locale avec un gel anesthésique (gel de lidocaïne) n'a jamais fait la preuve de son efficacité. L'anesthésie locale par injection de lidocaïne de chaque côté de la prostate (nerfs pudendaux) a montré dans de nombreuses études une amélioration de la tolérance de l'examen, toutefois incomplète, du fait de sa faible efficacité sur l'inconfort lié à la présence de la sonde.
Une anesthésie « générale » légère par mélange équimolaire oxygène-protoxyde d'azote (“MEOPA”) a récemment été évaluée et semble très efficace dans cette indication. Elle est d'autant plus intéressante que facile à mettre en œuvre car ne nécessite pas la présence d'un anesthésiste et semble pratiquement dénuée d'effets indésirables. L'anesthésie générale « classique » est rarement pratiquée, réservée aux patients ayant beaucoup souffert au cours d'une première série de biopsies prostatiques.
Suites[modifier | modifier le code]
Les douleurs éventuelles disparaissent en quelques dizaines de minutes. Peuvent survenir de façon assez fréquente de petits saignements par l'anus et dans les urines, pendant 24 à 72 heures sans aucune gravité. De petits filets sanguins peuvent également se mêler au sperme, pendant plusieurs jours, encore une fois sans aucune conséquence.
Complications[modifier | modifier le code]
Elles sont rares et exceptionnellement graves. On ne citera que les principales : saignements plus abondants, complications infectieuses (prostatite).
Anatomopathologie[modifier | modifier le code]
Le cancer entreprend la portion périphérique de la glande, au contraire de l'hypertrophie prostatique bénigne qui intéresse la zone centrale, périurétrale.
Des études ont montré que des fibres nerveuses (issues de prolongements d'axones de neurones préexistants dans le système nerveux périphérique) peuvent infiltrer les adénocarcinomes de la prostate, contribuant aux phases précoces du développement tumoral et à sa progression[49]. Par ailleurs, le système parasympathique cholinergique régule l’invasion tumorale et l'émission de métastases, en activant le récepteur muscarinique de type 1 (Chrm1) du microrenvironnement tumoral[50]. En 2019, le même laboratoire découvre que des neurones peuvent être créés au sein même du microenvironnement tumoral[51]. Ils y sont produits par des cellules neurales souches provenant du cerveau et acheminées par la circulation sanguine. En effet, on trouve dans les tumeurs, des cellules exprimant une protéine, la doublecortine (DCX), généralement exprimée par les cellules progénitrices neuronales, lors du développement embryonnaire et, chez l’adulte, dans les deux zones du cerveau où les neurones se renouvèlent : le gyrus denté dans l’hippocampe et la zone sous-ventriculaire. Une corrélation entre sévérité du cancer et taux de cellules DCX+ est observée. Il a été mis en évidence chez la souris, que la présence de tumeur est associée à des anomalies de perméabilité de la barrière hématoencéphalique de la zone sous-ventriculaire, permettant la migration dans le sang de cellules DCX+ depuis cette zone sous-ventriculaire. Ces cellules se retrouvent dans la tumeur et les nodules métastatiques où « elles se différencient en neuroblastes puis en neurones adrénergiques producteurs d’adrénaline » ce qui pourrait favoriser la vascularisation et le développement des tumeurs[52].
La gravité de l'évolution est corrélée avec l'aspect microscopique (score de Gleason), le niveau de PSA et l'extension de la maladie[53].
Bilan d'extension[modifier | modifier le code]
L'extension de la maladie doit être déterminée au mieux afin d'adapter les traitements. Il faut donc rechercher la présence de métastases osseuses, pulmonaires et hépatiques, sachant que les métastases osseuses sont les plus fréquentes. Il faut rechercher des métastases ganglionnaires dans le bassin et le rétropéritoine (autour de l'aorte abdominale). il faut enfin essayer de préciser l'extension de la tumeur dans la prostate, en particulier savoir si celle-ci dépasse la capsule prostatique ou non.
Les moyens d'imagerie utilisables en routine ont globalement une faible capacité à bien montrer (échographie, scanner, IRM) ou à localiser précisément (scintigraphie) les lésions d'origine prostatique, en raison notamment du caractère faiblement vascularisé de ce cancer.
- L'IRM pelvi-prostatique est le moins mauvais examen pour déterminer l'extension locale.
- L'IRM ou les scanners de nouvelle génération (volumiques) sont pratiqués pour rechercher l'atteinte des ganglions, mais seuls les ganglions dont la taille est augmentée sont détectés. De nouveaux produits de contraste en IRM, dits « super-para-magnétiques » pourraient améliorer la détection des ganglions atteints[réf. souhaitée].
- La scintigraphie conventionnelle aux diphosphonates technétiés (99m-Tc) permet de détecter d'éventuelles métastases osseuses.
- La tomographie par émission de positons (TEP-TDM, PET-scan) au fluorodésoxyglucose (FDG) n'a pas d'indication, du fait du caractère très peu ou non hypermétabolique du cancer de la prostate. En revanche, la TEP à la fluorocholine (FCH) permet de localiser des zones tumorales notamment en cas de récidive biologique après traitement radical, et en particulier de rechercher d'éventuelles métastases.
- Une analyse de sang permet de vérifier l'état des fonctions rénales et hépatiques.
Classification[modifier | modifier le code]
TNM[modifier | modifier le code]
La classification TNM des cancers définie par l'OMS s'applique également au cancer de la prostate :
T1 et T2 : cancers localisés à la prostate et ne s'étendant pas au-delà de la capsule (absence d'atteinte des ganglions, absence de métastase, c'est-à-dire N0M0).
- T1 est un stade dont la découverte est uniquement histologique (non visible à l'imagerie et non palpable).
- T1a : moins de 5 % de cellules cancéreuses sur les prélèvements
- T1b : plus de 5 %
- T1c : découverte par élévation du PSA
- T2 : cancers palpables au toucher rectal.
- T2a : cancers occupant moins de 50 % d'un des deux lobes prostatiques
- T2b : plus de 50 %
- T2c : atteinte des deux lobes.
- T3 : extension du cancer aux tissus périphériques (franchissement de la capsule prostatique).
- T3a : franchissement de la capsule
- T3b : envahissant une ou deux vésicules séminales
- T4 : extension aux organes adjacents : vessie, rectum, paroi pelvienne.
- N0 ou N1 : absence ou présence d'atteinte(s) ganglionnaire(s).
- M0 ou M1 : absence ou présence de métastase(s) :
- M1a : métastases ganglionnaires non régionales
- M1b : métastases osseuses
- M1c : métastases viscérales
Score de Gleason[modifier | modifier le code]
La structure tissulaire des cancers de la prostate varie des formes différenciées (cellules cancéreuses ressemblant aux cellules saines), dite de grade 1, aux formes les moins différenciées (cellules cancéreuses présentant beaucoup de caractères atypiques par rapport aux cellules saines), dite de grade 5.
Plusieurs grades peuvent se rencontrer au sein d'un même tissu. Le score de Gleason est calculé de la façon suivante : on additionne les deux grades les plus représentés de la tumeur. Le premier chiffre représentant le score du contingent le plus représenté. Ainsi 4+3 est plus péjoratif que 3+4
Si la somme est de 6 ou moins, le cancer est dit bien différencié, donc de meilleur pronostic ; 7 : le cancer est moyennement différencié ; 8 ou plus : le cancer est peu différencié, donc de moins bon pronostic.
Aux stades T1 ou T2, N0, M0, le score de Gleason est bien corrélé à la probabilité de survie sans traitement[54].
Classification de D'Amico[modifier | modifier le code]
La classification de D'Amico, qui s'applique aux cancers prostatiques non métastatiques, est la plus utilisée en pratique clinique courante, à la fois pour l'orientation thérapeutique et pour le pronostic. Elle utilise à la fois la classification TNM, le score de Gleason, et le taux de PSA, et permet une classification en trois groupes :
- Groupe I (risque faible) : PSA < 10 ng/mL et score de Gleason ≤ 6 et stade TNM ≤ T2a
- Groupe II (risque intermédiaire) : PSA entre 10 et/ou 20 n/mL et/ou score de Gleason de 7 et/ou stade T2b
- Groupe III (risque élevé) : PSA > 20 ng/mL ou score de Gleason ≥ 8 ou stade ≥ T2c
Traitement[modifier | modifier le code]
L'âge, la santé générale de l'homme aussi bien que la mesure de propagation, l'aspect sous le microscope et la réponse du cancer à un traitement initial sont importants pour prévoir l'issue de la maladie.
Comme le cancer de la prostate est une maladie d'hommes âgés, beaucoup mourront pour d'autres raisons avant que le cancer de prostate ait pu s'étendre ou causer des symptômes. Cela rend difficile le choix du traitement. Décider si on traitera ou non un cancer localisé de la prostate (une tumeur limitée à l'intérieur de la prostate) dans l'intention de le guérir est un arbitrage qu'on doit faire entre les effets favorables et nuisibles qu'on attend au point de vue de la survie du patient et de sa qualité de vie.
Le traitement doit donc être discuté au cas par cas suivant l'extension du cancer, l'état général du patient et les maladies associées. Une simple surveillance peut être ainsi conseillée chez le patient âgé ou chez les porteurs d'une forme très localisée.
Un rapport conjoint de l'Institut national du cancer, l'institut de veille sanitaire, le réseau Francim des registres des cancers et des Hôpitaux de Lyon, a montré que la survie des patients atteints de trois types de cancers, dont le cancer de la prostate, avait augmenté entre la période 1989-1993 et la période 2005-2010[55].
Traitements médicaux[modifier | modifier le code]
Hormonothérapie[modifier | modifier le code]
Le taux de testostérone est corrélé à la multiplication des cellules cancéreuses.
Un traitement bloquant ou réduisant fortement la production de cette hormone freine très efficacement l'évolution de ce cancer, avec des effets secondaires nombreux, mais rarement graves. Ceci permet d'éviter la pulpectomie (ablation des tissus testiculaires), qui n'est presque plus utilisée depuis les années 1990.
L'hormonothérapie, autrefois réservé aux formes évoluées ou métastatiques, a vu ses indications étendues au traitement des tumeurs récusées pour la chirurgie (du fait de la taille de la tumeur, du risque de chirurgie non complète…) et pour lesquelles le taux de rechute après radiothérapie demeurait important. Le contrôle plus global de la maladie, en additionnant radiothérapie et hormonothérapie pour trois ans, permet d'améliorer notablement le nombre de patients pour lesquels la maladie demeure indétectable.
Certains médicaments anti-androgènes sont administrés en injection sous-cutanée tous les trois mois ; d'autres le sont par voie orale.
L'acétate d'abiratérone (Zytiga) développé par l'équipe de De Bono à Londres, a montré, chez les malades dont la maladie progressait à nouveau après une première chimiothérapie (docétaxel), un avantage indéniable par rapport au placebo, avec une excellente tolérance et un allongement de la survie[56]. Un effet similaire, quoique non totalement significatif statistiquement, est également démontré avant l'introduction de la chimiothérapie, permettant de contrôler la maladie plus longtemps avant d'y recourir.
L'enzalutamide (Xtandi), dont le mode d'action s'apparente à ses devanciers (flutamide, bicalutamide) mais en y ajoutant une affinité très forte pour le réacteur androgénique ainsi qu'une action intra-cellulaire propre, a obtenu des résultats comparables à l'abiratérone pour le cancer métastatique résistant à la castration et précédemment traité par chimiothérapie avec le docétaxel[57]. D'autres résultats semblent également favorables avant l'utilisation de la chimiothérapie (demande d'AMM en cours)[réf. souhaitée].
L'arsenal thérapeutique s'enrichit peu à peu, au point qu'en 2020 on pensait que la difficulté dans le futur serait de sélectionner le meilleur traitement et la bonne séquence thérapeutique en fonction du patient[58].
Mais un autre problème serait à résoudre : certains cancers de la prostate deviennent résistants et se développent à nouveau en raison d'un phénomène identifié dans un article de Science en 2021: chez la souris castrée (et chez des patients suivant un traitement anti-androgénique), certaines bactéries intestinales (communes) synthétiseraient naturellement des androgènes à partir de molécules précurseurs (ce qui ajoute une dimension nouvelle aux problèmes de la perturbation endocrinienne). Ces androgènes bactériens passent facilement dans le sang. Ils exacerbent alors la croissance du cancer de la prostate, malgré l'hormonothérapie[59].
Éliminer expérimentalement toutes les bactéries intestinales d'un rongeur mâle atteint de cancer de la prostate ralentit la croissance de la tumeur et l'apparition d'une résistance à l'hormonothérapie. Inversement, transplanter un microbiote fécal de patients ayant un cancer prostatique hormono-résistant à une souris présentant naturellement un taux d'androgènes faible et aucune résistance au traitement hormonal, favorise alors chez elle la croissance tumorale. Les effets hormonaux du microbiote intestinal sont encore à explorer, mais on sait déjà que des bactéries du genre Ruminococcus (déjà associé à une maladie auto-immune, le lupus érythémateux disséminé)[60] induisent une résistance à l'hormonothérapie, alors que la bactérie Prevotella stercorea semble au contraire associé à un bon pronostic[59][source secondaire souhaitée].
Des traitements pourraient donc dans le futur associer des antibiothérapies à des greffes fécales ou utiliser d'autre stratégie de manipulation du microbiome encore à mettre au point (par exemple, des aliments favorables aux "bonnes" bactéries pourraient être recommandés pour prévenir la résistance aux traitements, voire des alicaments tels qu'un yaourt enrichi en ces 'bonnes bactéries' pourraient selon le Pr Johann de Bono être développés)[59].
Chimiothérapie[modifier | modifier le code]
Jusqu'au début des années 2000, l'utilisation des chimiothérapies cytotoxiques, dans les cancers de prostate métastatiques, et dont le traitement habituel par hormonothérapie devenait inefficace (jugé en particulier sur l'augmentation répétée du PSA malgré une suppression androgénique), s'est avéré un échec. L'avènement du docetaxel (Taxotere°) a modifié les possibilités thérapeutiques, entrouvertes par la mitoxantrone (Novantrone°) quelques années plus tôt. Pour la première fois, une molécule utilisée à un stade avancé de la maladie, parvenait à améliorer la survie et la qualité de vie des patients. Trois études contrôlées confirment ces résultats. Depuis juin 2010, le cabazitaxel (Jevtana°) a montré dans un large essai comparatif, sa supériorité face à la mitoxantrone, chez des malades dont le cancer progressait après ou pendant une première chimiothérapie par docetaxel. Il dispose d'une AMM en France mais n'est pas encore utilisable en routine faute de remboursement à ce jour. D'autres sont en cours pour intégrer la chimiothérapie plus précocement dans l'histoire de la maladie : pour des tumeurs localement avancées, en cas de progression biologique mais avant l'apparition des métastases, et pourquoi pas, dès après la chirurgie, pour traiter d'éventuelles micro-métastases.
Chirurgie[modifier | modifier le code]
Elle repose sur la prostatectomie, dite radicale ou totale. Elle consiste en l'ablation de la prostate et des vésicules séminales et peut être précédée d'un prélèvement des ganglions de drainage de la prostate. La chirurgie peut être réalisée par voie ouverte (incision chirurgicale au niveau de l'abdomen ou au niveau du périnée), par voie cœlioscopique abdominale, ou bien à l'aide de l'appareil Da Vinci ; la chirurgie est réservée aux cancers localisés à la prostate et offre de grandes chances de guérison si le cancer est effectivement localisé et peu ou moyennement agressif (agressivité estimée par le score de Gleason) ; elle peut entraîner une incontinence urinaire, le plus souvent temporaire et des troubles de l'érection. Il n'y a pas de supériorité d'une technique par rapport à une autre en ce qui concerne les résultats carcinologiques et les résultats fonctionnels urinaires et sexuels.
Cœlioscopie[modifier | modifier le code]
La prostatectomie cœlioscopique fut utilisée par une équipe américaine qui publia en 1997 qu'elle abandonnait après 8 cas tant l'intervention était difficile. Ce sont les équipes françaises qui, fin 1997 et début 1998 reprirent le flambeau et montrèrent que cette technique était faisable. Trois chirurgiens opérant en France, Richard Gaston, Guy Vallancien et Bertrand Guillonneau, développèrent la technique en la standardisant[61]. La technique est réalisable par voie transpéritonéale ou par voie sous péritonéale selon préférences de l'opérateur. Elle est maintenant reconnue dans le monde entier. Les avantages de la prostatectomie cœlioscopique sont: le séjour hospitalier plus court (5 jours contre 8 en moyenne selon les statistiques du PMSI 2004, la douleur post opératoire moindre voire quasi nulle, le taux de transfusion d'environ 2 à 3 % contre en moyenne 15 % pour la chirurgie ouverte. Les rétrécissements de la suture entre la vessie et le canal de l'urètre sont plus rares (1,5 %). La reprise de l'activité est rapide après environ une semaine..
Robot médical[modifier | modifier le code]

Commercialisé depuis 2003, le Da Vinci est un robot médical doté de quatre bras et opéré à distance par un chirurgien. Début 2011, 80 % des prostatectomies réalisées aux États-Unis sont faites à l'aide d'un Da Vinci, contre 20 % en France.
Cryoablation[modifier | modifier le code]
Le tissu prostatique cancéreux peut être détruit par application locale d'un gaz très froid. La cryosonde (refroidie le plus souvent à l'azote liquide) est introduite en endourétral jusqu'à la prostate, la bonne position de la cryode peut être vérifiée par diverses techniques et notamment une endoscopie menée par un trocart sus pubien, transvésical. Un cycle de congélation et de décongélation sera mis en œuvre durant quelques minutes et répété si nécessaire, une sonde urétrovésicale est posée en fin de technique et permettra l'évacuation progressive des tissus nécrosés par l'application du froid, certains pratiquent une résection transurétrale des tissus mortifiés par la cryothérapie pour accélérer le processus.
Une autre technique passe par la pose d'aiguilles particulières par voie périnéale et sous contrôle échographique.
Ultrasons focalisés de haute intensité (HIFU)[modifier | modifier le code]
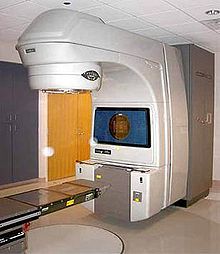
Cette technique est récente et non invasive[62]. Son utilisation en première intention est particulièrement bien adaptée à certaines indications et notamment les patients atteints de cancer localisé de la prostate non candidats à la chirurgie, soit en raison de leur âge (plus de 70 ans), soit en raison de facteurs de comorbidité (antécédents, obésité, troubles cardiaques, etc.). En seconde intention, ce traitement a fait les preuves de son utilité dans le cas de patients en situation d'échec après radiothérapie. Le principe consiste à focaliser des faisceaux d'ultrasons de haute intensité dans la prostate de manière à obtenir un effet d'ablation thermique de celle-ci.
Radiothérapie[modifier | modifier le code]
Elle peut être externe ou par implantation directe de composants radioactifs dans le corps même de la prostate (on parle alors de curiethérapie).
Soins de support et soins palliatifs[modifier | modifier le code]
Les soins de support et soins palliatifs sont importants. Au stade avancé de leur maladie, les patients présentent très souvent des douleurs liées aux métastases osseuses. Ces douleurs justifient très rapidement d'un traitement par morphine. La fatigue, l'anémie, les troubles de la libido, les troubles urinaires sont fréquents et doivent être pris en compte.
Les traitements de la douleur, en utilisant la gamme habituelle des antalgiques (classés par paliers de un à trois, selon leur puissance, trois représentant les antalgiques opiacés) ne doivent jamais être oubliés en tête de liste des traitements palliatifs. Même s'ils ne sont pas spécifiques des cancers de la prostate, ces traitements sont très fréquemment employés, compte tenu de la grande fréquence des métastases osseuses à un moment donné de l'évolution, et de l'importance des douleurs qu'elles peuvent générer.
Les biphosphonates, par voie orale (clodronate) ou injectable (zoledronate, pamidronate, ibandronate) sont d'une utilité statistiquement démontrée comme supérieure au placebo, dans le traitement des métastases osseuses. L'irradiation des métastases osseuses douloureuses ou des masses compressives peut régulièrement, surtout dans le premier cas, apporter une amélioration symptomatique durable.
La scintigraphie au samarium (Quadramet) est affaire de spécialistes, reposant sur l'administration, en médecine nucléaire, comme sur le principe de la scintigraphie osseuse diagnostique au technétium 99m, d'un isotope qui se distribue presque exclusivement dans le tissu osseux. De ce fait, et grâce à sa durée d'action, il peut apporter un soulagement dans 50 à 70 % des cas, et pour plusieurs mois. Mais son accès n'est pas forcément aisé: le patient doit être en bon état général et avec un hémogramme satisfaisant. De plus, la chimiothérapie doit être interrompue pendant plusieurs semaines pour cette procédure.
L'anémie provient de la castration hormonale et aux stades avancés de la chimiothérapie. Elle peut être prévenue par des injections d'érythropoïétine. Il faut systématiquement rechercher une carence martiale.
Les signes urinaires sont dus soit aux séquelles des traitements par chirurgie ou par radiothérapie. Ils proviennent parfois d'une évolution locale incontrôlée de la maladie. ils peuvent être extrêmement invalidants, qu'il s'agisse de rétention urinaire ou de douleurs pelviennes parfois intenses.
Prévention et dépistage[modifier | modifier le code]
Prévention[modifier | modifier le code]
Il n'existe pas de traitement préventif avec une efficacité clairement démontrée.
Le finastéride a été testé et semble diminuer l'incidence de ce cancer : cependant les patients traités par finastéride présenteraient des cancers avec des scores de Gleason plus élevés et des effets sexuels indésirables plus importants que des patients non-traités, ce qui annule l'effet positif de ce type de prévention[63].
Plusieurs études et une méta-analyse récente laissent penser que les personnes buvant régulièrement du café auraient un moindre risque de développer ce cancer (risque diminué de 12 %), mais le café pris en excès peut affecter le système cardiovasculaire[64],[65],[66],[67],[68].
Dépistage[modifier | modifier le code]
Les difficultés du dépistage du cancer de la prostate sont multiples, et l'enjeu non résolu est de différencier les formes potentiellement évolutives et dangereuses des formes quiescentes atteignant probablement un homme sur deux en fin de vie.
Le dépistage dans sa forme actuelle ne repose que sur deux examens intrinsèquement très insuffisants (dans l'optique de ce dépistage) : le dosage du taux de PSA et le toucher rectal (ce dernier pouvant retrouver un nodule ou une induration localisée). Ces examens ont une spécificité et une sensibilité faible. Plus récemment, une analyse du gène PCA3, suivi de biopsies a été proposée.
Les campagnes de dépistage ainsi réalisées permettent certes de détecter un grand nombre de « porteurs » de cellules cancéreuses, mais le risque de « surtraitement » et de morbidité afférente reste difficile à évaluer. En outre, il existe des données contradictoires quant à une possible diminution de la mortalité ou une amélioration de la qualité de vie chez les personnes ainsi détectées traitées chirurgicalement[69] ou prises en charge spécifiquement[70],[71].
En 2012, Jean-Luc Harousseau, président de la Haute Autorité de Santé en France, déclare[réf. nécessaire] : « Pour les personnes âgées, il n'y a pas d'arguments actuellement pour recommander un dépistage, y compris dans une population considérée comme à haut risque. ». La HAS appuie ses conclusions sur la difficulté de définir les populations considérées comme « à haut risque », et aussi d'établir une « balance bénéfices/risques » ; les risques étant : pertes de sang et infections lors des biopsies de confirmation de diagnostic, ainsi que le surtraitement (traiter des cancers qui ne seraient pas développés « laissant la moitié des patients soit impuissants, soit incontinents », selon Catherine Hill, épistémologiste à l'Institut Gustave-Roussy près de Paris). La HAS « insiste sur l'importance de l'information » à fournir aux hommes qui envisagent d'entreprendre un dépistage individuel, « afin que chaque homme puisse choisir de se faire dépister ou non en connaissance de cause »[72]. Certains médecins tels Michaël Peyromaure, professeur d'urologie à l'hôpital Cochin à Paris, se sont insurgés contre cette décision[73]. L'AFU (Association française d'urologie) recommande quant à elle un toucher rectal et une mesure du taux de PSA chaque année pour les hommes de 50 à 75 ans.
La recherche en 2010 s'oriente vers la détection des formes particulièrement agressives du cancer de la prostate ; il apparaît que ces formes agressives génèrent la présence de composés organiques volatils dans les urines des patients qui en sont atteints. Un chien entraîné à la détection de ces composés obtient des résultats performants avec une sensibilité et une spécificité de 91 %[74].
Cependant le , une étude randomisée européenne sur le dépistage du cancer de la prostate (en anglais : European Randomised study of Screening for Prostate Cancer, ERSPC) révèle une réduction importante de la mortalité liée au cancer de la prostate attribuable au test PSA, avec une nette augmentation de l’effet absolu à 13 ans par rapport aux résultats après 9 et 11 ans[75].
En 2018, un test urinaire détectant les ARN messagers de trois gènes impliqués dans l'initiation et le développement de ce cancer s'est révélé performant pour détecter les formes graves (HGPCa) ou l'absence de cancer[76],[77] chez les patients présentant un taux modérément élevé de PSA (2–10 ng/ml).
Divers ; pistes de recherche[modifier | modifier le code]
- L'enzyme PAP, sécrétée dans le sang au cours du cancer de la prostate[78],[79] semble avoir des propriétés analgésiques importantes[80]. En effet, alors que les effets de la morphine se font ressentir plusieurs heures, les effets liés à cette enzyme dureraient plusieurs jours.
- Des études in vitro et in vivo faites sur des modèles de cancer de la prostate montrent que deux facteurs de transcription (TWIST1 et HOXA9, impliqués dans l'embryogenèse de la prostate), sont réactivés lors de la croissance tumorale, favorisant le processus métastatique[81]
- Un espoir de vaccin ([82]) s'est évanoui. Une immunothérapie est approuvée pour ce cancer (sipuleucel-T) mais elle est chère et n'apporte que quelques mois de survie au patient.
- La médecine s'oriente vers des combinaisons de thérapies, et, les tumeurs de la prostate étant à leur stade le plus dangereux quand elles s'échappent de la glande elle-même, d'intenses efforts visent les cancers métastatiques résistant aux traitements standards[83].
Notes et références[modifier | modifier le code]
Notes[modifier | modifier le code]
- Par exemple, 32 % d'augmentation de risque de cancer de la prostate pour 35 g de protéines laitières, soit 1,25 L de lait ou 125 g d'emmental
Références[modifier | modifier le code]
- Institut National du Cancer, « Le cancer de la prostate », (consulté le )
- (en) Prof David Wedge of Manchester Cancer Research Centre, « Study offers hope in identifying high-risk prostate cancer patients », sur The Guardians, (consulté le )
- Dan J. Woodcock, Atef Sahli, Ruxandra Teslo et Vinayak Bhandari, « Genomic evolution shapes prostate cancer disease type », Cell Genomics, vol. 4, no 3, , p. 100511 (ISSN 2666-979X, PMID 38428419, PMCID PMC10943594, DOI 10.1016/j.xgen.2024.100511, lire en ligne, consulté le )
- (en) Freddie C. Hamdy, Jenny L. Donovan, J. Athene Lane et Chris Metcalfe, « Fifteen-Year Outcomes after Monitoring, Surgery, or Radiotherapy for Prostate Cancer », New England Journal of Medicine, vol. 388, no 17, , p. 1547–1558 (ISSN 0028-4793 et 1533-4406, DOI 10.1056/NEJMoa2214122, lire en ligne, consulté le )
- Herb Brody (2015) Prostate cancer, Nature 528, S117, publié 17 décembre 201 ; doi:10.1038/528S117a , voir aussi p S118)
- Les cancers en France, édition 2014. Collection État des lieux et des connaissances, ouvrage collectif édité par l’INCa, Boulogne Billancourt. Février 2015. [1]
- Incidence et mortalité des cancers en France
- Jaquelyn L. Jahn, Edward L. Giovannucci et Meir J. Stampfer, « The High Prevalence of Undiagnosed Prostate Cancer at Autopsy: Implications for Epidemiology and Treatment of Prostate Cancer in the Prostate-Specific Antigen-Era », International journal of cancer. Journal international du cancer, vol. 137, no 12, , p. 2795–2802 (ISSN 0020-7136, PMID 25557753, PMCID PMC4485977, DOI 10.1002/ijc.29408, lire en ligne, consulté le )
- Note/résumé AFFSAPS 20/12/06, consultée 2008 10 04
- (en) A. Jemal, T. Murray, E. Ward, A. Samuels, RC Tiwari, A Ghafoor, EJ Feuer et MJ Thun, « Cancer statistics, 2005 », CA Cancer J Clin, vol. 55, no 1, , p. 10–30 (PMID 15661684, DOI 10.3322/canjclin.55.1.10) Erratum in: CA Cancer J Clin. 2005 Jul-Aug;55(4):259.
- BEH n°9(INVS, Mis en ligne le 26 février 2008)
- "Sciences en et Avenirs, 2018: Le chlordécone menace la santé des antillais, pour longtemps"
- Statistiques mondiales du cancer de la prostate (Attention, elles reflètent aussi l'« efficacité et pression de détection », certains publics ou âges étant par exemple mieux suivis que d'autres)
- (en) Damber JE, Aus G, Prostate cancer Lancet. 2008;371:1710-1721
- (en) Amundadottir LT, Sulem P, Gudmundsson J et al. « A common variant associated with prostate cancer in European and African populations » Nat Genet. 2006; 38: 652-658
- Camparo, P. (2011) Charles Brenton Huggins et l’invention de l’hormonothérapie du cancer. Correspondances en onco-urologie, 2(3), 140-141.
- Lemke Coralie (2019) [SEAActu17h-20190328 Le cancer de la prostate serait dû à un manque de testostérone et non à un excès] |Science et Avenir| 28 mars 2019
- Pichon, A., Neuzillet, Y., Botto, H., Raynaud, J. P., Radulescu, C., Molinié, V.... & Lebret, T. (2015). Preoperative low serum testosterone is associated with high-grade prostate cancer and an increased Gleason score upgrading. Prostate cancer and prostatic diseases, 18(4), 382.
- Botto, H., Neuzillet, Y., Lebret, T., Camparo, P., Molinie, V., & Raynaud, J. P. (2011). High incidence of predominant Gleason pattern 4 localized prostate cancer is associated with low serum testosterone. The Journal of urology, 186(4), 1400-1405.
- Botto, H., Neuzillet, Y., Lebret, T., Camparo, P., Molinie, V., & Raynaud, J. P. (2010). Preoperative low serum testosterone levels are associated with tumor aggressiveness in radical prostatectomy treated cancer patients. Hormone molecular biology and clinical investigation, 2(1), 191-201.
- Neuzillet, Y., Raynaud, J. P., Dreyfus, J. F., Radulescu, C., Rouanne, M., Schneider, M.... & Galiano, M. (2019) Aggressiveness of Localized Prostate Cancer: the Key Value of Testosterone Deficiency Evaluated by Both Total and Bioavailable Testosterone : AndroCan Study Results. Hormones and Cancer, 10(1), 36-44| résumé.
- (en) Andersson S-O, Wolk A, Bergström R, et al. « Body size and prostate cancer : a 20-year follow-up study among 135006 Swedish construction workers » J Natl Canc Inst. 1997;89:385-389
- WCRF Report 2014 - Diet, nutrition, physical activity and prostate cancer
- Growth Factor Raises Cancer Risk
- (en) « Animal foods, protein, calcium and prostate cancer risk: the European Prospective Investigation into Cancer and Nutrition », Br. J. Cancer. 2008;98(9):1574-81.
- (en) « Dairy products, dietary calcium and vitamin D intake as risk factors for prostate cancer: a meta-analysis of 26,769 cases from 45 observational studies »
- Variation in Plasma Insulin-like Growth Factor-1 and Insulin-like Growth Factor Binding Protein-3: Personal and Lifestyle Factors (United States)
- A milk protein, casein, as a proliferation promoting factor in prostate cancer cells
- (en) Margaret E. Wright, Phyllis Bowen, Jarmo Virtamo, Demetrius Albanes et Peter H. Gann « Estimated phytanic acid intake and prostate cancer risk: A prospective cohort study » International Journal of Cancer 2012;131(6):1396–406.
- Applying the precautionary principle to nutrition and cancer
- (en) Role of Diet in Prostate Cancer Development and Progression, Journal of Clinical Oncology, vol. 23, no 32, 10 novembre 2005 : p. 8152-8160
- (en) Milk, milk products and lactose intake and ovarian cancer risk: A meta-analysis of epidemiological studies, International Journal of Cancer, vol. 118, issue 2, p. 431-441
- (en) Etminan M, Takkouche B, Caamano-Isorna F, « The role of tomato products and lycopenes in the prevention of prostate cancer: a meta-analysis of observational studies » Cancer Epidemiol Biomarkers Prev, 2004;13:340-345
- Gann PH, Ma J, Giovannucci E, Willett W, Sacks FM, Hennekens CH Stampfer MJ (1999), Lower prostate cancer risk in men with elevated plasma lycopene levels : results of a prospective analysis . Cancer Res. 1999 Mar 15; 59(6):1225-30 (résumé)
- (en) Lu QY, Hung JC, Heber D, Go VL, Reuter VE, Cordon-Cardo C, Scher HI, Marshall JR, Zhang ZF. (2001), « Inverse associations between plasma lycopene and other carotenoids and prostate cancer » Cancer Epidemiol Biomarkers Prev. 2001 ; 10(7):749-56.
- Adventist Health Study-1 - Cancer Findings
- (en) Torti DC, Matheson GO, « Exercise and prostate cancer » Sports Med, 2004;34:363-369
- L. Multigner, J.-R. Ndong, A. Oliva et P. Blanchet ; Gynécologie Obstétrique & Fertilité 2008;36(9):848-56. Treizièmes Journées nationales de la FFER (Paris, 17-19 septembre 2008) DOI 10.1016/j.gyobfe.2008.07.005 ; Treizièmes Journées nationales de la FFER (Paris, 17–19 septembre 2008) ; « Polluants environnementaux et cancer de la prostate : données épidémiologiques » Environmental pollutants and prostate cancer
- (en) Plaskon LA, Penson DF, Vaughan TL, Stanford JL, « Cigarette smoking and risk of prostate cancer in middle-aged men » Cancer Epidemiol Biomarkers Prev, 2003;12:604-609
- Source : Thierry Heidmann (virologue de l'Institut Gustave-Roussy, et du CNRS, université Paris-XI) interviewé dans l'édition du Journal Le Monde du 10 octobre 2009.
- (en) R. Schlaberg et al., PNAS, 106, 16351, 2009.
- Guénel, P. (2018). Travail de nuit et risques de cancer. Les cahiers de la Recherche. Santé, Environnement, Travail, (12), 21-22.
- Julie Kern, « Des souches bactériennes tout juste découvertes pourraient être impliquées dans le cancer de la prostate », sur Futura (consulté le )
- Xiaowei Ma, Chenfei Chi, Liancheng Fan et Baijun Dong, « The Microbiome of Prostate Fluid Is Associated With Prostate Cancer », Frontiers in Microbiology, vol. 10, (ISSN 1664-302X, DOI 10.3389/fmicb.2019.01664/full, lire en ligne, consulté le )
- (en) Carolina Donat-Vargas, Manolis Kogevinas, Gemma Castaño-Vinyals et Beatriz Pérez-Gómez, « Long-Term Exposure to Nitrate and Trihalomethanes in Drinking Water and Prostate Cancer: A Multicase–Control Study in Spain (MCC-Spain) », Environmental Health Perspectives, vol. 131, no 3, , p. 037004 (ISSN 0091-6765 et 1552-9924, PMCID PMC9994181, DOI 10.1289/EHP11391, lire en ligne, consulté le )
- pourquoidocteur.fr, « Cancer de la prostate : les nitrates dans l'eau sont un facteur de risque », sur www.pourquoidocteur.fr, (consulté le )
- "Le quotidien du médecin, Élastographie prostatique"
- "2018,Elastography in prostate gland imaging and prostate cancer detection, 6/9"
- Claire Magnon et al., Autonomic nerve development contributes to prostate cancer progression. Science. 2013 Jul 12;341(6142):1236361. doi:10.1126/science.1236361
- Laboratoire Cancer et Microenvironnement - Équipe ATIP/Avenir
- Philippe Mauffrey, Nicolas Tchitchek, Vilma Barroca, Alexis Bemelmans, Virginie Firlej, Yves Allory, Paul-Henri Roméo & Claire Magnon, Progenitors from the central nervous system drive neurogenesis in cancer, Nature 569, 672–678 (2019)
- Inserm - Comment le cerveau participe au cancer
- (en) Contemporary update of prostate cancer staging nomograms (Partin Tables) for the new millennium, Partin AW, Mangold LA, Lamm DM, Walsh PC, Epstein JI, Pearson JD. Urology 2001;58:843-8
- Revue Prescrire, no 296, juin 2008, Évolution naturelle des cancers localisés de la prostate chez les seniors
- « Cancer : la survie s'améliore en France », sur sante.lefigaro.fr (consulté le )
- (en) Johann S de Bono, Christopher J Logothetis, Arturo Molina, Karim Fizazi, Scott North, Luis Chu, Kim N Chi, Robert J Jones, Oscar B, Jr Goodman, Fred Saad, John N Staffurth, Paul Mainwaring, Stephen Harland, Thomas W Flaig, Thomas E Hutson, Tina Cheng, Helen Patterson, John D Hainsworth, Charles J Ryan, Cora N Sternberg, Susan L Ellard, Aude Fléchon, Mansoor Saleh, Mark Scholz, Eleni Efstathiou, Andrea Zivi, Diletta Bianchini, Yohann Loriot, Nicole Chieffo, Thian Kheoh, Christopher M Haqq, Howard I Scher, « Abiraterone and increased survival in metastatic prostate cancer », The New England Journal of Medicine, vol. 364, no 21, , p. 1995-2005 (ISSN 1533-4406, PMID 21612468, DOI 10.1056/NEJMoa1014618, lire en ligne, consulté le )
- Haute autorité de santé, Avis sur les médicaments, « XTANDI (enzalutamide), inhibiteur de la voie de signalisation des récepteurs », 2014
- Luc Ruidant, « Cancer de la prostate : des bactéries intestinales favoriseraient sa croissance », sur Site-UpdateSpecialiste-FR, (consulté le )
- (en) Nicolò Pernigoni, Elena Zagato, Arianna Calcinotto et Martina Troiani, « Commensal bacteria promote endocrine resistance in prostate cancer through androgen biosynthesis », Science, vol. 374, no 6564, , p. 216–224 (ISSN 0036-8075 et 1095-9203, DOI 10.1126/science.abf8403, lire en ligne, consulté le )
- « Ruminococcus gnavus, le grand méchant loup du lupus ? », sur Biocodex Microbiota Institute (consulté le )
- (en) Ashok Kumar Hemal et Mani Menon, Robotics in Genitourinary Surgery, Londres, Springer, , 685 p. (ISBN 978-1-84882-114-9, lire en ligne), p. 220.
- Cette technique a été mise au point en France et désormais utilisée en routine, est le résultat de plus de 15 ans de recherche entre l'INSERM, l'Hôpital Édouard-Herriot de Lyon et l'industriel EDAP TMS, fabricant de l'appareil Ablatherm
- (en) The influence of finasteride on the development of prostate cancer, Thompson IM, Goodman PJ, Tangen CM, Lucia MS, Miller GJ, Ford LG, N Engl J Med 2003;349:215-24
- Coffee consumption and risk of prostate cancer: A meta-analysis of prospective cohort studies. Cao et al. Carcinogenesis 2013; sous presse.
- Coffee and risk of prostate cancer incidence and mortality in the Cancer of the Prostate in Sweden Study
- Wilson KM et al. Cancer Causes Control. 2013 Aug;24(8):1575-81.
- Coffee consumption and the risk of overall and fatal prostate cancer in the NIH-AARP Diet and Health Study. Bosire C et al. Cancer Causes Control. 2013 Aug;24(8):1527-34
- Coffee and tea consumption in relation to prostate cancer prognosis. Cancer Causes Control. Geybels MS et al. 2013 Nov;24(11):1947-54
- (en) Ilic D, O'Connor D, Green S, Wilt TJ, « Screening for prostate cancer » Cochrane Database Syst Rev. 2006;3:CD004720
- (en) Andriole GL, Grubb RL III, Buys SS et al. « Mortality results from a randomized prostate-cancer screening trial » N Engl J Med, 2009;360:1310-1319
- (en) Schröder FH, Hugosson J, Roobol MJ et al. « Screening and prostate-cancer mortality in a randomized European study » N Engl J Med. 2009;360:1320-1328
- « Cancer de la prostate : le dépistage pas vraiment efficace ? » www.rtl.fr
- http://www.mon-partenaire-sante.com/revues-de-presse/2012/05/27/pour-le-depistage-systematique-du-cancer-de-la-prostate
- « Détection olfactive du cancer de la prostate par un chien » (en) lire en ligne sur www.europeanurology.com/article
- (en) Fritz H. Schröder, Jonas Hugosson, Monique J. Roobol, Teuvo L.J. Tammela, Marco Zappa, Vera Nelen, Maciej Kwiatkowski, Marcos Lujan, Liisa Määttänen, Hans Lilja, Louis J. Denis, Franz Recker, Alvaro Paez, Chris H. Bangma, Sigrid Carlsson, Donella Puliti, Arnauld Villers, Xavier Rebillard, Matti Hakama, Ulf-Hakan Stenman, Paula Kujala, Kimmo Taari, Gunnar Aus, Andreas Huber, Theo H. van der Kwast, Ron H.N. van Schaik, Harry J. de Koning, Sue M. Moss, Anssi Auvinen, « Screening and prostate cancer mortality: results of the European Randomised Study of Screening for Prostate Cancer (ERSPC) at 13 years of follow-up », The Lancet, (lire en ligne)
- La Recherche n° 542, décembre 2018, p. 54.
- James McKiernan et al., A Prospective Adaptive Utility Trial to Validate Performance of a Novel Urine Exosome Gene Expression Assay to Predict High-grade Prostate Cancer in Patients with Prostate-specific Antigen 2–10 ng/ml at Initial Biopsy, 2018
- (en) Gutman EB, Sproul EE. et AB. Gutman « Significance of increased phosphatase activity of bone at the site of osteoplastic metastases secondary to carcinoma of prostate gland » Am J Cancer 1936;28:485-95.
- (en) Gutman AB. et EB. Gutman « An "acid" phosphatase occurring in the serum of patients with metastasizing carcinoma of the prostate gland » J Clin Invest. 1938;17:473.
- (en) Mark J. Zylka, Nathaniel A. Sowa, Bonnie Taylor-Blake, Margaret A. Twomey, Annakaisa Herrala, Vootele Voikar et Pirkko Vihko « Prostatic Acid Phosphatase Is an Ectonucleotidase and Suppresses Pain by Generating Adenosine » Neuron 2008;60,1:111-122.
- Reem Malek & al. (2017), TWIST1-WDR5-Hottip regulates Hoxa9 chromatin to facilitate prostate cancer metastasis ; Cancer Research, DOI: 10.1158/0008-5472.CAN-16-2797 publié en janvier 2017 (résumé)
- Katherine Bourzac (2015), Therapy : An immune one–two punch ; NatureOutlook 528, S134–S136 ; 17 December 2015 ; doi:10.1038/528S134a ; Mis en ligne le 15 décembre 2015 ; voir page S134
- Neil Savage (2015) Metastasis: Resistance fighters ; Nature 528, S128–S129 (17 décembre 2015) Doi:10.1038/528S128a ; En ligne le 15 décembre 2015 (page S128).
Voir aussi[modifier | modifier le code]
Articles connexes[modifier | modifier le code]
- Aliments anticancer
- Perturbation cognitive post-chimiothérapie
- Bundesverband Prostatakrebs Selbsthilfe
- Chlordécone aux Antilles françaises
Liens externes[modifier | modifier le code]
- Ressources relatives à la santé :
- Notices dans des dictionnaires ou encyclopédies généralistes :