Trisomie 21
| Causes | Trisomie |
|---|
| Spécialité | Génétique médicale et neurologie |
|---|
| CISP-2 | A90 |
|---|---|
| CIM-10 | Q90 |
| CIM-9 | 758.0 |
| OMIM | 190685 |
| DiseasesDB | 3898 |
| MedlinePlus | 000997 |
| eMedicine | 943216 |
| MeSH | D004314 |
| Patient UK | Downs-syndrome-trisomy-21 |

La trisomie 21 (ou syndrome de Down) est une anomalie chromosomique congénitale provoquée par la présence d'un chromosome surnuméraire pour la 21e paire. Ses signes cliniques sont très nets, un retard cognitif est observé, associé à des modifications morphologiques particulières. C'est l'anomalie chromosomique la plus commune avec, aux États-Unis en 1996, une prévalence de 9,2 pour 10 000 naissances vivantes[1]. L'incidence est d'environ 1 pour 770 naissances[2], toutes grossesses confondues, et varie en fonction de l'âge de la mère (seul facteur de risque connu à ce jour, les mères plus âgées ayant plus souvent des enfants porteurs) : environ 1/1 500 à 20 ans, 1/900 à 30 ans et 1/100 à 40 ans[3].
L'un des traits les plus notables de la trisomie 21 (et notamment de la complète, atteinte plus importante et plus connue) est le déficit du développement cognitif (très variable, souvent qualifié de handicap mental), mais l'on constate, outre le faciès caractéristique, diverses spécificités physiques souvent handicapantes et des risques socio-émotionnels, comportementaux, psychiques ou somatiques médicaux, aussi des malformations congénitales comme des cardiopathies[4]. Le QI des personnes porteuses d'une trisomie 21 est extrêmement variable. Un certain nombre de patients souffrent de complications dites « orthopédiques » imposant l'hospitalisation[5]. Les anomalies musculo-squelettiques sont souvent source de complications. Avec les progrès de la médecine et le suivi paramédical (telle l’orthophonie), la qualité de vie des personnes trisomiques 21 s’est considérablement améliorée, ainsi que leur espérance de vie.
La trisomie 21 a également été appelée mongolisme mais ce terme, bien qu'encore utilisé familièrement, est considéré aujourd'hui comme désuet et péjoratif.
En France, l'appellation de trisomie 21 est plus souvent utilisée que celle de syndrome de Down. Cependant, au sens strict, les deux notions ne sont pas interchangeables, et la manifestation de la trisomie 21 est le syndrome de Down, provoqué par ce caryotype.
Épidémiologie
La trisomie 21 est à l'origine d'environ 10 % des déficiences intellectuelles. Généralement, la trisomie 21 (complète) est associée à une déficience intellectuelle, mais plus souvent légère ou modérée, permettant l'acquisition de la lecture et de l'écriture, et la vie en milieu ordinaire[6].
Parmi les anomalies chromosomiques observées en cours de grossesse, il s’agit de celle dont la prévalence est la plus élevée : par exemple, en France, à la fin du XXe siècle, elle était de 1 sur 770 naissances. Cette prévalence s’accroît avec l'âge de la mère[6].
Dans les années 2000, avec l'utilisation des techniques modernes de dépistage, la prévalence à la naissance en France est de 1 sur 1500 à 1 sur 2000 naissances. Selon Touraine, sans dépistage prénatal, elle serait de 1 sur 500[6]. 65 000 à 70 000 personnes atteintes de la trisomie 21 sont recensées[7].
Il s'agit d'une cause fréquente d'interruption médicale de grossesse : aux États-Unis, elle concerne entre 50 et 85 % des cas de trisomie diagnostiqués avant la naissance[8], soit 3400 grossesses interrompues en 2013[9], d'où une réduction de la prévalence à la naissance, variable selon les pays.
Néanmoins, la prévalence en population générale tend à s’accroître, en raison de l'allongement de vie des trisomiques et du recul de l'âge des mères. Par exemple, aux États-Unis, elle est passée de 50 000 personnes en 1950 (3,3 pour dix mille) à 212 000 en 2013 (6,7 pour dix mille). En Europe, elle est de 4,9 pour dix mille en 2015[9].
Clinique
On estime que, hors avortement provoqué, la gestation d'un fœtus atteint par la trisomie 21 se terminera par une fausse couche spontanée ou une mortinatalité dans 50 à 75 % des cas[10].
Les signes de la trisomie 21 évoluent avec l'âge. À la naissance, l'hypotonie musculaire globale est constante, souvent associée à une hyperlaxité des ligaments[6].
Aucune particularité morphologique n'est caractéristique à elle seule de la trisomie 21, même si leur présence ou association fait généralement penser au diagnostic[6] :
- la tête est petite et ronde avec un visage plutôt aplati et une nuque plate. Les fentes des paupières sont obliques, en haut et en dehors, les yeux sont très écartés. Il y a souvent un strabisme ou un nystagmus. Les iris, lorsqu'ils sont clairs, peuvent avoir des taches blanches caractéristiques en périphérie, dites de Brushfield[11],[12]. La racine du nez est peu marquée en raison du moindre développement des os du nez et s'accompagne d'un épicanthus, repli cutané formant comme une troisième paupière. Les pavillons des oreilles sont petits et mous, avec des conduits auditifs souvent étroits. Le palais est parfois ogival et la langue peut sortir de la bouche (en position de repos, la langue est normalement collée au palais qui se développe sur elle, chez les trisomiques 21, elle est en position basse ce qui entraîne une insuffisance de développement du palais) ;
- le cou est parfois court et large, le thorax déformé, l'abdomen mou avec un écart des muscles abdominaux grands droits, source de hernie ombilicale, chez les garçons le pénis est souvent petit avec cryptorchidie ;
- les mains sont souvent trapues, avec une inclinaison du 5e doigt vers l'intérieur. Les doigts sont plutôt courts car les phalanges du milieu y sont en moyenne plus courtes qu'en population générale (brachymésophalangie). Dans la paume de la main, les plis peuvent être horizontaux, il existe souvent un seul pli transverse (pli palmaire transversal unique ou PPTU, caractère existant comme d'autres chez des personnes non trisomiques). L'examen à la loupe des dermatoglyphes (petits reliefs cutanés présents sur la pulpe des doigts et sur les paumes) montre aussi des figures spécifiques ;
- les pieds sont, eux aussi, courts, avec un grand espace entre les deux premiers orteils, et assez souvent une mauvaise implantation d'un ou plusieurs orteils. Il peut exister des syndactylies (fusion de deux doigts ou orteils) aux mains ou aux pieds.
À la naissance, le médecin recherche systématiquement certains types de malformations[6] :
- cardiaques (jusqu'à 50 % des nouveau-nés trisomiques) : communications inter-auriculaires, inter-ventriculaires ou auriculo-ventriculaires [10];
- oculaires : cataracte ou glaucome congénitaux ;
- digestives : sténose duodénale (rétrécissement du duodénum au niveau de l'intestin) ou maladie de Hirschsprung (chez 2 % des trisomiques, tandis que 12 % des patients atteints de Hirschsprung sont trisomiques)[10].
- orthopédiques : au niveau des hanches et des vertèbres.
Diagnostic

La trisomie 21 est une anomalie chromosomique définie par la présence d'un 3e exemplaire plus ou moins complet du chromosome 21, le plus petit des chromosomes. Dans 95 % des cas, il s'agit d'une trisomie 21 dite « libre » (par non-disjonction méiotique) et homogène. Dans 2 à 3 % des cas restants, il s'agit d'une mosaïque, et dans 2 à 3 % des cas restants également, il s'agit d'une trisomie dite « non libre », c'est-à-dire que la partie surnuméraire du chromosome 21 est fusionnée avec un autre chromosome[13].
Le diagnostic ne peut se faire que par la mise en évidence du chromosome 21 supplémentaire lors d'un examen génétique, généralement par analyse du caryotype ou par hybridation in situ en fluorescence.
La trisomie 21 doit être distinguée des autres trisomies :
- celle des chromosomes sexuels comme le syndrome XYY ou l'anomalie XXY qui ont des manifestations cliniques très différentes et peu sévères (ce sont des intersexuations chromosomiques) ;
- celle des autres autosomes (trisomie 13, trisomie 16, trisomie 18) le plus souvent non viables, notamment lorsqu'elles sont complètes et non en mosaïque, car de grande taille et comportant trop de gènes pour que la trisomie soit compatible avec la vie[14].
Trisomie libre
La présence d'un troisième chromosome 21 est la cause de la pathologie. Le mécanisme de la présence du chromosome supplémentaire est important à connaître pour le conseil génétique. La réalisation du caryotype permet de connaître le mécanisme.
La formule chromosomique de la personne atteinte de trisomie 21 est donc : « 47, 21+ ».
Le chromosome 21 supplémentaire vient presque toujours de la mère. L'origine de cette maladie génétique se situe lors de la gamétogenèse, et plus précisément lors de la répartition des chromosomes homologues au cours de la méiose.
-- Lors de l'anaphase 1 : les chromosomes homologues de la paire no 21 appariés en bivalent ne se sont pas séparés et ont migré vers un même pôle.
-- Lors de l'anaphase 2 : les deux chromatides du chromosome 21 ont migré vers un même pôle après clivage du centromère, donnant ainsi un trisome et un monosome (la monosomie humaine, au contraire de la trisomie, n'est jamais un écart viable par rapport à la répartition ordinaire des chromosomes en paires, sauf dans le cas particulier de variation du développement sexuel constitué par le syndrome de Turner, 45,X).
Trisomie non libre

Il s'agit de la fusion de deux chromosomes 21 par le mécanisme dit de translocation. Il s'agit donc d'un chromosome apparent ayant le contenu génétique de deux chromosomes. La formule chromosomique de la personne atteinte de cette forme de trisomie 21 est donc « 46,XY,+21,der(21)t(21;21) » ou « 46,XX,+21,der(21)t(21;21) ».
La trisomie 21 par translocation est dans certains cas héritée de l'un des parents. Il faut dans ce cas pratiquer un caryotype chez les parents pour identifier le porteur de l'anomalie.
Évolution et prise en charge
Diverses conditions pathologiques peuvent survenir ou s'associer à la trisomie 21, plus fréquemment qu'en population générale. Quelques-unes nécessitent d'être traitées rapidement dès la naissance, les autres une surveillance médicale tout au long de la vie[15].
La prise en charge médicale est multidisciplinaire, adaptée à chaque personne. Le suivi médical doit tenir compte du fait que la personne trisomique analyse moins ses sensations corporelles, qu'elle les exprime moins, et ne se plaint guère[6]. L'éducation des parents, informés des complications possibles, est essentielle pour détecter l'apparition de ces troubles[10].
Espérance de vie
La moyenne d'espérance de vie à la naissance des enfants trisomiques était de 9 ans en 1920, et de 12 ans en 1946[16]. Dans les années 1950, 40 % des enfants trisomiques atteignaient l'âge de 5 ans[10], et dans les années 1960 leur espérance de vie restait inférieure à 30 ans[17].
Une vaste étude sur l'espérance de vie des personnes trisomiques aux États-Unis, publiée dans The Lancet en 2002, conclut à une nette amélioration au cours de la fin du XXe siècle, passant d'une moyenne de 25 ans dans les années 1980 à une moyenne de 49 ans en 1997[18],[19]. Ces améliorations sont attribuées à l'accès à la chirurgie cardiaque, au soin des infections, et au recul de l'institutionnalisation dans l'enfance au profit d'une place parmi la famille[18]. L'espérance de vie des personnes trisomiques et noires restait cependant significativement inférieure à celle des personnes trisomiques blanches[19]. Ce constat est vraisemblablement partagé en France et dans l'ensemble du monde occidental, d'après les experts interrogés au sujet de cette étude[18].
Les progrès médicaux et la désinstitutionnalisation[18] ont permis une augmentation importante de l'espérance de vie, de l'ordre de 30 ans en 1973 jusqu'à 60 voire 70 ans en 2002[20]. Celle-ci continue d'augmenter, mais reste inférieure à celle de la population générale, notamment en raison de la prévalence de la maladie d'Alzheimer précoce et des troubles sensorimoteurs[21]. Une bonne prise en charge peut aider une personne porteuse de trisomie 21 à mener une vie pleine et productive[10].
Complications cardiovasculaires et pulmonaires
Une cardiopathie congénitale est retrouvée dans la moitié des cas, essentiellement à type de communications interauriculaires ou interventriculaires[22]. À la naissance, le pronostic dépend essentiellement de la réparation des malformations cardiaques associées. Les progrès de la chirurgie cardiaque ont contribué à l'amélioration de l'espérance de vie[23].
La maladie de moyamoya est une anomalie rare, mais qui se retrouve parmi les trisomiques, en pouvant bénéficier d'une chirurgie vasculaire[15].
La cause des décès est surtout cardiaque et pulmonaire[23], complications liées à une éventuelle hypertension pulmonaire (1 à 5% des personnes) ou au rétrécissement des voies respiratoires[15].
Croissance et problèmes orthopédiques
La croissance se déroule de la même façon qu'en population générale, mais avec des niveaux de 2 à 3 déviations standard inférieurs à la moyenne. Par exemple, la taille finale est proche de 160 cm pour les hommes et de 145 cm pour les femmes.
L'obésité est fréquente[24], survenant chez 25 % des enfants et 50 % des adultes, ce qui favorise les apnées de sommeil, le diabète, les troubles cardio-pulmonaires[15]. Ces troubles peuvent être prévenus et améliorés par une bonne diététique, l'exercice physique et une prise en charge précoce de l'hypotonie bucco-faciale et des troubles de la mastication[6].
Les troubles squelettiques sont habituels avec troubles de la marche ou de la préhension. Ils sont liés à une hypotonie et hyperlaxité qui augmentent le risque de luxation (hanche, rotule…) ou à des pieds plats[6]. La condition la plus dangereuse est l'instabilité des premières vertèbres cervicales (articulation atlanto-axoidienne) avec un risque de compression médullaire[15] ; cette situation est plutôt rare (moins de 2 % des enfants trisomiques), mais elle peut limiter une pratique sportive[6],[9].
Il existe un risque accru d'ostéoporose[25] dû à plusieurs facteurs, dont un déficit en vitamine D par défaut d'exposition solaire ou trouble de l'absorption intestinale[10].
Troubles digestifs
Les éventuelles malformations digestives, qui peuvent survenir de la bouche à l'anus, sont détectées à la naissance. Les enfants trisomiques sont plus susceptibles que les autres de présenter un reflux gastro-oesophagien, une constipation chronique, une diarrhée intermittente. Une maladie cœliaque existe chez 5 % d'entre eux, un dépistage est recommandé et, si le diagnostic est posé, un régime sans gluten doit être suivi tout au long de la vie[10].
Troubles endocriniens
L'hypothyroïdie se voit jusqu'à un tiers des cas[23]. Elle peut être congénitale ou acquise au cours de la vie, ce qui nécessite un suivi régulier en sus du dépistage à la naissance[10].
La puberté apparait le plus souvent à l'âge habituel, mais elle peut être retardée dans les deux sexes. Chez les garçons, il y a en général des troubles testiculaires, comme une cryptorchidie ou une oligospermie, avec stérilité[10] (seuls deux cas de paternité ont été publiés à la date de 2004)[26].
Chez les jeunes filles, la fertilité est préservée, avec une probabilité de transmettre l'anomalie à la descendance comprise entre 25 et 50 %[23],[6]. Soulevant des problèmes éthiques complexes, une contraception adaptée est proposée[6].
Par rapport à la population générale, la ménopause survient en moyenne quatre ans plus tôt[26]. Le risque de cancer gynécologique est moindre chez les femmes, mais chez les garçons le risque de cancer du testicule est augmenté[6].
Troubles hématologiques et tumeurs
Des troubles transitoires, comme une réaction myéloblastique, peuvent survenir de façon transitoire dans les trois premières années de vie (10 % des sujets). Si ce trouble apparait au cours de la vie fœtale, il peut entrainer un avortement spontané[10],[6].
Le risque de leucémie (autour de 2 %) est beaucoup plus élevé qu'en population générale, il s'agit le plus souvent de leucémie aigüe lymphoblastique, plus rarement de leucémie aigüe myéloïde. Le pic de fréquence se situe autour de l'âge de 3 à 5 ans, avec une bonne réponse à la chimiothérapie[15],[6], et un autre vers l'âge de 30 ans[27].
Un déficit en fer est fréquent[15].
Des études épidémiologiques suggèrent que la trisomie 21 diminuerait le risque de développer la plupart des tumeurs solides (tumeurs digestives, sein, prostate…), à l'exception (concernant les hommes) du cancer du testicule qui surviendrait plus fréquemment[15],[26].
Immunité et infections
Il n'y a pas de déficit vraiment important de l'immunité chez les patients trisomiques 21, quoiqu'un déficit en Ig A soit courant. La plus grande fréquence des infections ORL, respiratoires et cutanées est liée à d'autres causes (reflux gastro-œsophagien, carence en fer, malformations locales...)[6],[28]. Les infections doivent être reconnues et traitées rapidement[9].
Les troubles auto-immuns sont plus fréquents qu'en population générale : maladies de la thyroïde, diabète, maladie cœliaque... déjà citées ainsi que des maladies articulaires comme l'arthrite chronique juvénile, et des maladies cutanées comme la pelade, le vitiligo ou le psoriasis[15].
La trisomie 21 n'est pas une contre-indication à la vaccination, et le calendrier vaccinal recommandé doit être suivi[9].
Troubles auditifs et visuels
Les infections ORL (otites) et des anomalies de l'oreille interne favorisent une perte d'audition (hypoacousie) chez les patients trisomiques 21, ce qui peut entrainer un retard d'acquisition du langage. La détection et le traitement précoces de ces troubles permettent un meilleur développement intellectuel[10],[15].
Les problèmes visuels sont habituels. Une cataracte congénitale peut se manifester à la naissance ou se développer dans le jeune âge. Les troubles les plus fréquents sont les troubles de la réfraction, surtout la myopie, puis le strabisme et le nystagmus. La surveillance et le traitement de ces anomalies sont importants pour la qualité de vie des enfants trisomiques 21[10],[15].
Une étude publiée le dans la revue Science montre qu'une thérapie basée sur l'injection de l'hormone GnRH chez des patients atteints de trisomie 21 aurait des effets positifs sur leurs fonctions visuo-spatiales, et aussi sur d'autres fonctions cognitives[29].
Développement intellectuel et psychomoteur
Enfance
Presque tous les enfants trisomiques 21 ont des difficultés d'apprentissage et de mémorisation, de minimes à modérées, par surexpression de certains gènes liés à la trisomie, notamment DYRK1A (en), Synaptojanin 1 (en) et SIM2 (en), dont la surexpression entraîne aussi des troubles de mémoire chez la souris[10]. Cependant, la qualité du développement intellectuel de l'enfant trisomique 21 dépend en grande partie de la qualité de la prise en charge éducative précoce[15],[30]. La trisomie 21 entraîne un développement neuronal différent, avec une quantité de connexions plus faible que pour les personnes non porteuses[31].
Les étapes du développement psychomoteur sont retardées (marche acquise chez 50 % des enfants après 24 mois[32], babillage vers 15 mois en moyenne[33], assemblage de deux mots entre 2 et 5 ans). L'acquisition du vocabulaire est riche, mais celle de la grammaire est pauvre (5 % des trisomiques ne dépassent pas le stade des mots uniques). Le niveau de compréhension, notamment l'apprentissage visuel, est bien meilleur que les capacités d'expression (difficultés d'élocution)[9],[30].
Plus de deux enfants trisomiques sur trois peuvent acquérir des notions de lecture et d'écriture, alors que le calcul reste un point faible. Le quotient intellectuel peut varier entre 20 et 80 (le QI moyen en population générale est de 100 avec une déviation standard de 15, et le QI reste considéré normal par convention entre 70 et 130 ou 80 et 120). Les capacités finales de chaque enfant trisomique ne sont pas prévisibles, car liées en partie à l'apprentissage et à l'entraînement. Environ 10 % atteignent le niveau « normal faible » d'au moins 70-80, alors que la même proportion accuse un retard profond (vers 20)[30].
Une méta-analyse consacrée aux capacités de lecture des personnes avec T21 conclut que « les enfants avec trisomie 21 ont des capacités de décodage de non-mots équivalentes à celles d'enfants au développement typique, appariés pour le niveau de reconnaissance des mots, mais présentent des déficits dans les mesures de deux compétences sous-jacentes importantes, le vocabulaire et la conscience phonologique »[34]. Diverses évaluations de l'apprentissage de la lecture concluent à un effet globalement bénéfique, malgré une grande variabilité dans la réceptivité des apprenants T21[35],[36].
Théoriquement, la plupart des enfants trisomiques devraient être maintenus à l'école primaire, avec un soutien ou un encadrement spécifique, le plus souvent en classes spécialisées[6].
5 à 13 % des enfants trisomiques peuvent présenter des crises convulsives, comme le syndrome de West ou le syndrome de Lenox-Gastaut. Par rapport à la population générale le risque d'épilepsie est accru, il peut survenir à l'âge adulte avec une bonne réponse aux traitements[10].
7 à 16 % ont des troubles autistiques et environ 6 % un trouble de déficit de l'attention, ce qui nécessite un dépistage approprié et une prise en charge adaptée (thérapies comportementales, médications....)[15],[9]. À un âge plus avancé, de 11 à 14 ans, un trouble rare mais grave peut survenir, le trouble désintégratif de l'enfance.
Les personnes trisomiques sont conscientes de leur handicap et peuvent en souffrir, avec des troubles dépressifs et anxieux plus fréquents. Elles sont plus sensibles aux stress émotionnels[9].
Vie adulte
La majorité des trisomiques adultes peuvent avoir une vie semi-indépendante et autonome en milieu favorable, notamment une autonomie hygiénique, mais la plupart d'entre eux ne savent pas gérer leur argent, se déplacer seuls en milieu non familier ou répondre à des situations imprévues. Malgré leur douceur sociable fréquente, comparable comme d'autres signes à celle du syndrome de Williams et Beuren y compris par le manque de discernement en tant que facteur aggravant de vulnérabilité et de longévité affectée, mais aussi, en rapport avec cela, les troubles de réciprocité et les problèmes de discernement de la valeur des liens (positifs ou négatifs), les adolescents et adultes trisomiques tendent à avoir conscience de leurs problèmes, notamment ceux-ci, d'autant qu'ils demeurent assez intelligents, et donc à être plus anxieux, introvertis, solitaires et passifs[30]. Le milieu scolaire ordinaire est plutôt bénéfique mais peut aggraver la solitude et l'anxiété par l'exclusion, le harcèlement et la difficulté, venant essentiellement de l'extérieur, à nouer des amitiés.
Mais des adultes trisomiques peuvent travailler en milieu professionnel protégé et certains sont devenus des professionnels à succès, par exemple artistes ou acteurs[9], et les hommes et femmes trisomiques ont la capacité de mener une vie amicale et affective normale, peuvent être amoureux et sexuellement actifs[30]. Au Danemark, 1 à 2% de personnes trisomiques sont mariées ou ont un enfant[37], la parentalité biologique étant presque exclusivement féminine.
Après l'âge de 40 à 50 ans, il existe un risque plus fréquent de démence, notamment de maladie d’Alzheimer, avec un déclin cognitif plus précoce vers l'âge de 60 ans[15]. C'est l'une des causes principales de décès des trisomiques âgés[9]. Les travaux en cours sur les bases génétiques et moléculaires de la trisomie 21 sont susceptibles d'être bénéfiques non seulement pour les trisomiques eux-mêmes, mais aussi pour la collectivité tout entière[17].
Dépistage prénatal
Évolution des techniques
Au début des années 1970 le diagnostic in utero de trisomie 21 apparait possible avec le caryotypage de prélèvements fœtaux (amniocentèse, choriocentèse, ponctions de sang fœtal). Ces examens ont une précision de 99 %[15], mais ils sont de type invasif et comportent un risque non négligeable de mort fœtale de 0,5 à 1 %[27]. En raison de ce risque, cette possibilité de diagnostic n'a été proposée qu'aux femmes à probabilité élevée de naissance T21, c'est-à-dire à l'époque, en France aux seules femmes âgées de 38 ans et plus[38], de 36 ans et plus dans d'autres pays[39].

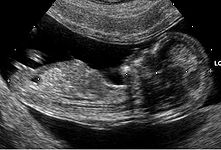
Dans les années 1980-1990, cette possibilité de diagnostic s'appuie progressivement sur des marqueurs de risques ou « signes d'appel » : dosages de facteurs sériques dans le sang maternel (alpha-foetoprotéine abaissée, hCG augmentée…). Les taux obtenus de chaque femme doivent être interprétés en fonction : de l'âge de la femme, de l'âge de la grossesse, et ce par rapport à une distribution « normale ». On établit alors une courbe de risque qui permet d'évaluer une augmentation statistique du risque. En France, par arrêté du 27 mai 1997, un risque supérieur ou égal à 1/250 a été décidé comme le seuil de proposition d'un prélèvement fœtal (pour un caryotypage)[38].
Les anomalies échographiques sont également prises en compte. Il s'agit de la recherche de malformations classiques de la trisomie 21 (comme les malformations cardiaques) et aussi de «marqueurs dont le plus important est l'épaisseur de la clarté nucale. D'autres signes sont discutés car difficiles à mesurer avec des résultats variables selon les observateurs. Toutefois, à la fin des années 2000, la combinaison entre la mesure de la clarté nucale et l'âge maternel est considérée comme un marqueur puissant d'une probabilité de trisomie 21[38].
À la fin des années 1990, de nouvelles méthodes non-invasives de diagnostic prénatal apparaissent. Elles sont basées sur la présence de cellules fœtales dans le sang maternel, et la présence d'ADN fœtal libre (non lié aux cellules) dans le sérum maternel[10]. Ces présences sont très faibles, et ces examens ont d'abord été considérés comme peu fiables ou peu pratiques[27],[40].
À partir de 2011, ces nouvelles méthodes sont validées car s'appuyant désormais sur des avancées technologiques de séquençage de l'ADN, comme la PCR digitale (en) ou numérique, et le séquençage à haut débit des aneuploïdies. Elles sont mises au point pour diagnostiquer avec plus de précision une trisomie 21, ce qui permet de réduire le recours à des gestes invasifs comme l'amniocentèse ou la biopsie[15],[41].
La recherche d'ADN fœtal circulant dans la circulation maternelle est remboursée depuis janvier 2019 par l'assurance maladie française ; c'est le dépistage non-invasif de la trisomie 21 appelé TGNI (Test Génétique Non Invasif)[42] ou NIPT (Non-Invasive Prenatal Testing) en anglais.
Les politiques de dépistage prénatal évoluent avec l'apparition de nouvelles techniques, suscitant à chaque étape, des discussions techniques, socio-économiques et éthiques. Ces politiques sont variables selon les pays, et dépendent de nombreux facteurs[43],[44] :
- facteurs biomédicaux : fiabilité des nouveaux tests, évaluation de leur utilité et efficacité ;
- facteurs économiques : coût et remboursement éventuel des nouveaux tests (accès et disponibilité, selon les ressources et le système de santé d'un pays) ;
- facteurs socio-culturels : le dépistage prénatal ouvre la possibilité d'une interruption médicale de grossesse, ce qui met en jeu des croyances religieuses et culturelles, des valeurs familiales et des normes sociales (concernant le handicap et la neurodiversité). D'où l'importance du conseil génétique qui, de façon idéale, doit délivrer une information « précise, complète, à jour et loyale » permettant aux parents une réelle autonomie de choix (le choix de recourir ou non au dépistage, le choix d'interrompre ou non une grossesse) sans subir de pressions[38],[45].
Procédures
En France
Depuis l'arrêté du 23 mai 2009, le dépistage prénatal s'effectue principalement par un dépistage combiné au 1er trimestre (âge maternel, clarté nucale, marqueurs sériques). Il existe des options supplémentaires lorsque le délai du trimestre est dépassé, par exemple le dépistage séquentiel intégrant des données du 1er et 2e trimestre. Ces examens ne sont réalisés qu'avec le consentement de la patiente, que par des biologistes et des échographistes agréés. Le calcul du niveau de risque s'effectue par logiciel agréé CE[46].
Jusqu'en 2017, si le risque calculé est supérieur à 1 sur 250, un examen à visée diagnostique, invasif, (amniocentèse) était proposé à la femme enceinte pour analyse du caryotype fœtal (diagnostic prénatal par ponction de liquide amniotique à partir de 19 semaines). Lorsque l'âge gestationnel est très avancé (vers la 30e semaine) un prélèvement de sang fœtal en ponctionnant le cordon ombilical peut être réalisé.
Depuis 2017, la recherche d'ADN fœtal est recommandée pour les femmes ayant un niveau de risque entre 1/1000 et 1/51 pour affiner la précision du dépistage avant un éventuel diagnostic invasif de confirmation. Pour celles qui ont un risque égal ou supérieur à 1/50, le diagnostic invasif est proposé d'emblée, la patiente ayant la possibilité de demander une recherche d'ADN fœtal[47].
En principe, la politique française de dépistage repose sur une garantie de d'assurance-qualité des procédures techniques et leur réévaluation permanente, une égalité d'accès à ces procédures (remboursement des tests par la sécurité sociale) et le libre choix éclairé des femmes enceintes, ce qui passe aussi par la formation des professionnels de santé pour les accompagner au mieux[48].
Autres pays
Le dépistage prénatal de la trisomie 21 est adopté par la plupart des pays développés. Il s'agit le plus souvent d'un dépistage combiné au 1er trimestre, comme en France. Le seuil de probabilité du risque peut varier selon les pays (par exemple 1 sur 150 au Royaume-Uni). La majorité des pays ont une limite d'âge de grossesse pour les interruptions de grossesse pour trisomie 21 qui va au delà de 12 semaines[43].
Il en est de même pour le financement public de ces programmes en progression sur la période 1990-2021. Pour l'Europe (région de l'OMS comprenant l'ex-URSS, la Turquie et Israël), ce financement public était assuré pour 51% des pays en 1990 et 74 % en 2021[43].
Dans la plupart des pays européens, les femmes enceintes n'ont pas d'obstacles financiers si elles souhaitent un dépistage ou une interruption sélective de grossesse. La Pologne fait exception en passant d'un financement complet à aucun financement en raison de nouvelles lois restreignant l'avortement sélectif. Il n'y a pas d'obstacles financiers en Australie et en Nouvelle-Zélande. Aux États-Unis, la couverture n'est que partielle, et l'accès au dépistage reste inégalitaire[43].
Depuis les années 2010, l'introduction des tests génétiques non invasifs modifient les politiques de dépistage. En 2011, Hong-Kong est la première région qui les utilisent, comme tests de deuxième ligne (après un seuil de risque supérieur à 1/250), suivi du Japon en 2013 comme test de première ligne ou de seconde ligne (selon indications médicales)[44].
L'utilisation de ces nouveaux tests varie (en première ou en deuxième ligne) selon les pays et les régions : par exemple, en Ontario, 1,5 % des femmes l'utilisent en première ligne alors qu'elles sont 42 % aux Pays-Bas. Pour l'utilisation en deuxième ligne (comme en France), le seuil d'éligibilité (calcul de risque) est différent selon les pays : par exemple 1/51 à 1/1000 (France en 2017, Suède en 2016), 1/200 à 1/350 (Canada en 2016), 1/100 à 1/2500 (Russie en 2020)[44].
Ces différences peuvent tenir aux structures de santé, à des facteurs économiques et financiers ainsi qu'à des facteurs sociétaux. Au fur et à mesure que ces tests se répandent, leur coût diminue en devenant de plus en plus disponibles, et à la portée de nouveaux pays qui ont tendance à les introduire en première ligne[44].
Les conséquences de ces politiques de dépistage sur les interruptions sélectives de grossesse et la prévalence de la trisomie 21 font l'objet d'études et de discussions. Elles paraissent en partie être liées aux différences de conseil génétique selon les pays et les régions. Par exemple, l'accent peut être mis sur une information « précise, complète et à jour » alors que d'autres pays mettent en avant une information « adaptée » ou « équilibrée ». Aux États-Unis et aux Pays-Bas, des études indiquent que l'information dispensée est parfois perçue comme biaisée, incomplète ou obsolète[43].
Évaluations
Le but des examens de dépistage est d'abord de séparer les femmes enceintes en deux sous-populations : une population dont le risque est jugé bas et pour laquelle il doit être abstenu de réaliser tout prélèvement invasif en expliquant néanmoins que l'anomalie peut être présente, et une population estimée à haut risque pour laquelle un examen invasif va être proposé au couple après information concernant le risque lié à la méthode de diagnostic employée.
Le principe de l'évaluation consiste à calculer la probabilité de trisomie 21 afin de décider si le risque de la ponction est tolérable. Sur proposition médicale, c'est alors aux futurs parents de décider de pratiquer une amniocentèse, qui permettra le diagnostic. Le seuil de tolérance est un choix par convention, dépendant des études disponibles (recommandations des sociétés savantes et agences gouvernementales, selon les pays)[47].
Avec l'introduction des tests génétiques non invasifs, l'évaluation du risque de trisomie 21 devient plus précise, ce qui devrait réduire l'utilisation des tests invasifs de diagnostic (carytotype fœtal)[47].
Plusieurs études conduites aux États-Unis ou au Royaume-Uni dans les années 1990 ont montré que 90 à 93 % des grossesses ayant donné lieu au diagnostic de trisomie 21 ont été interrompues[49],[50]. En France, le pourcentage d’interruption de grossesse à la suite d'un diagnostic prénatal de trisomie 21 est de 96 %[51].
Aux États-Unis, sur la période 1995-2011, les deux tiers des femmes enceintes découvrant que leur fœtus présente le syndrome de Down décident d'avorter. Cette proportion varie selon les milieux, en fonction des croyances religieuses, du lieu de vie ou encore du niveau de revenu[52]. La chercheuse Laura Hercher remarque que « L'accès aux tests prénataux a ainsi modifié l'incidence de la trisomie 21 au point d'en faire un marqueur géographique et de classe. Comme les familles aisées ont de moins en moins d'enfants qui en sont atteints, il est de plus en plus associé à d'autres milieux[53]. »
Pour la période 1990-2015, aux États-Unis, le nombre des naissances vivantes d'enfants trisomiques a augmenté de 38 %, alors que les interruptions de grossesse pour trisomie 21 ont augmenté de 114 %. En Europe pour la même période, les naissances de trisomiques ont augmenté de 44 % mais les interruptions de grossesse pour le même motif de 347 %[43].
Dans l'ensemble, l'augmentation de l'âge maternel (l'âge des femmes enceintes) tend à contre-balancer les effets du dépistage prénatal, mais la prévalence des naissances de trisomiques est très variable selon le pays et la période étudiés[9].
Pour la période 2011-2023, pour les pays ayant introduit les tests génétiques non invasifs, 89 % des femmes enceintes ainsi dépistées à haut risque optent pour un test invasif de diagnostic, 69 % choisissent une interruption de grossesse, et 8 % donnent naissance à un enfant trisomique. Il s'agit de résultats d'ensemble avec une très grande hétérogénéité selon les pays (différences socio-culturelles et de systèmes de santé)[44].
Histoire
En 1997, des archéologues grecs (équipe Diamandopoulos) décrivent dans le Journal of the History of Neuroscience une statuette découverte près de Thessalonique vieille de sept-mille ans. Celle-ci présente plusieurs caractéristiques qui évoquent le syndrome de Down, ce qui ferait d'elle la plus ancienne représentation sculptée de la maladie[54].
- Âge du fer, Rome : Equus Domitiani 2, fouille de 1909, conservée à l’antiquarium du Forum romain : squelette d'une jeune fille (121 cm, âge dentaire 13–14 ans) tuée par un coup violent à la tempe, probablement un sacrifice[55].
- Environ 2800 avant J.-C. sur le tell de Yunatsite, dans la Bulgarie actuelle, les os d'un nourrisson enterré dans une urne sous le plancher d'une maison montrent qu'il souffrait de trisomie 21[56],[57].
- Environ 1100 avant J.-C., sur l'île d'Égine en Grèce antique : l'analyse de l'ADN des os d'un individu enterré près d'une maison révèlent une abondance inhabituelle de chromosome 21, ce qui montre qu'il souffrait de trisomie 21. Il porte un collier de perles rares et très travaillées[56],[57]..
- 550 av. J.-C., Tauberbischofsheim, Allemagne : restes d'une femme de 18–20 ans[58].
- Règne de Jayavarman VII (1181-1220), Cambodge : plusieurs sculptures de la terrasse des éléphants à Angkor Thom représenteraient des personnes ayant le morphotype des trisomiques 21[59].
- 1475, Qilakitsoq, Groenland : momie 2 : enfant de quatre ans à quatre ans et demi présentant des anomalies osseuses fréquentes chez les trisomiques 21. F. Dunand suppose qu'il a été abandonné par eugénisme[60]. Philippe Charlier en doute, s'étonnant que l'on ait attendu si longtemps[55], la dysmorphie étant visible dès le plus jeune âge.
XIXe siècle et première moitié du XXe siècle : description clinique
La première description clinique évoquant une trisomie 21 est faite en 1838 par le médecin français Jean-Étienne Esquirol dans son ouvrage Des maladies mentales considérées sous le rapport médical, hygiénique et médico-légal[61] dans lequel il décrit certains signes cliniques observés chez des individus atteints par la trisomie 21. Il forge aussi le terme de diathèse furfuracée, en avançant le fait que la peau des trisomiques aurait une texture « farineuse ».
Le médecin français Édouard Séguin dresse également, en 1846, une description clinique de la trisomie 21 dans son Traitement moral, hygiène et éducation des idiots[62]. S'inspirant des travaux de Jean-Étienne Esquirol, il parle alors d’idiotie furfuracée pour désigner les phénomènes physiques caractéristiques d'un état particulier de retard mental.
Aux États-Unis, Séguin collabore avec Samuel Gridley Howe, pionnier en 1848 des écoles expérimentales ou centres éducatifs pour handicapés mentaux[16].
Syndrome de Down

La première étude clinique formelle sur la trisomie 21 est celle d'un médecin aliéniste britannique, John Langdon-Down (1828-1896) dans son mémoire publié en 1866 et intitulé Observations on a ethnic classification of idiots[63] (en français : Observations sur une classification ethnique des idiots).
En s'inspirant de la classification des races de Johann Friedrich Blumenbach (1752-1840), Langdon-Down distingue chez les idiots une variété « éthiopienne », une variété « malaise », une variété « américaine » et une variété « mongolienne » (que d'autres appelleront aussi « tartare » ou « kalmouk »)[64],[65].
Cette dernière désigne en fait les individus atteints par la trisomie 21 qu'il décrit ainsi :
Un très grand nombre d'idiots congénitaux sont typiquement mongols […] Les cheveux ne sont pas noirs, comme chez les vrais Mongols, mais de couleur brune, raides et étriqués. La face est plate et large, et dénuée de proéminence. Les joues sont rondes et élargies latéralement. Les yeux sont placés en oblique, et les canthi internes sont anormalement distants l'un de l'autre. La fissure palpébrale est très étroite. Le front est plissé transversalement […] Les lèvres sont larges et épaisses avec des fissures transversales. La langue est longue, épaisse, et râpeuse. Le nez est petit. La peau a une teinte légèrement jaunâtre, déficiente en élasticité, donnant l'apparence d'être trop large pour le corps […] il ne peut y avoir aucun doute que ces caractéristiques ethniques sont le résultat d'une dégénérescence […] Le type mongolien d'idiotie représente plus de 10 pour cent des cas qui se sont présentés à moi. Ce sont toujours des idiots congénitaux, et jamais la conséquence d'accidents après la vie intra-utérine […] Ils ont une capacité considérable d'imitation […] Ils sont comiques […] Ils sont habituellement capables de parler ; le langage est simplet et indistinct, mais peut être amélioré grandement par une méthode bien dirigée de gymnastique de la langue. La faculté de coordination est anormale, mais pas si défectueuse qu'elle ne puisse être grandement renforcée.

La description clinique de John Langdon-Down se révèle d'une grande justesse, à tel point que son nom a servi à désigner la maladie (syndrome de Down). Distinguer le mongolisme, c'est aussi pour Langon-Down, reconnaître des possibilités éducatives que l'on ne soupçonnerait pas au départ, même si leur espérance de vie était très en dessous de la moyenne de son époque[16].
Si Langdon-Down est reconnu comme le pionnier de l'éducation et des soins aux « mongoliens »[66],[67], ses conclusions médicales sont en partie fausses puisqu'il écrit aussi dans son mémoire : « Il ne peut y avoir aucun doute : ces caractéristiques ethniques sont le résultat d’une dégénérescence ». Ici, Down se réfère une théorie de la dégénérescence, influençé par les écrits de Charles Darwin, il y voit une évolution à rebours, ces patients représentant un retour à un type primitif[64].
En 1908, le docteur Adolphe Bloch commet la même erreur que John Langdon Down dans son article « Sur le mongolisme infantile dans la race blanche et sur d’autres anomalies qui sont des caractères normaux dans diverses races » publié dans Bulletins et Mémoires de la Société d’anthropologie de Paris où il cherche à établir des comparaisons entre les singularités « aberrantes » des Européens mongoliens et les caractères physiologiques normalement observés chez les individus de « race jaune » :
Les Mongoliens sont des dégénérés, au même titre que les autres idiots, c'est-à-dire que le faciès dit mongolique, comme toutes les autres anomalies, provient le plus souvent d'une maladie ancestrale, comme la tuberculose, le nervosisme, l’alcoolisme ou la syphilis, qui peut se transformer par l’hérédité et ne manifester son influence que par le trouble qu’elle apporte au développement régulier du fœtus. (cité par Bruno Deniel-Laurent dans son essai Éloge des phénomènes[68]).
Autres hypothèses
L'hypothèse raciale ou évolutive à rebours est loin de faire l'unanimité. L'un des fils de Down, Reginald Langdon-Down, lui-même médecin, suggère que les manifestations du syndrome de Down sont accidentelles et individuelles[64],[65].
Dans les années 1870 et 1880, des auteurs soulignent les similitudes entre le syndrome de Down et le crétinisme par hypothyroïdie[69]. D'autres que ces enfants sont « non finis », par la persistance de caractères anatomiques propres à telle ou telle phase du développement fœtal. Au tournant du XXe siècle, de nombreuses études sont publiées recensant l'ensemble des manifestations cliniques, notamment les troubles neuropathologiques et la fréquence des malformations cardiaques. Le lien entre le syndrome et l'âge avancé de la mère est reconnu, ainsi que le fait que ce syndrome est plus fréquent chez les derniers-nés de familles nombreuses[64].
Durant la première moitié du XXe siècle, une multitude de causes et de théories sont proposées : facteurs familiaux (syphilis maternelle, tuberculose, alcoolisme ou épilepsie chez les parents), troubles endocriniens (thyroïde, surrénales, hypophyse), toxiques (produits ou procédés contraceptifs ou abortifs), mauvaise implantation, choc émotionnel en début de grossesse etc.[64]
Origine chromosomique
Hypothèses
À partir de 1929, Raymond Turpin, chef du service de pédiatrie de l'hôpital Trousseau de Paris, réunit des observations en envisageant une origine génétique de la maladie. Chez les parents et germains de « mongoliens », il note la fréquence accrue de certains signes (langue fissurée, pli palmaire transverse…), ce qui le conduit à formuler l'hypothèse d'un gène pléiotrope en concluant à l'origine génétique de la maladie, contrairement aux tenants d'une origine embryologique[70].
En 1934, il envisage une anomalie chromosomique analogue à la mutation Bar de la drosophile, ce qui n'était pas vérifiable à l'époque, les moyens d'étude du caryotype humain n'existant pas encore[70]. Dans les années 1930, plusieurs auteurs suggèrent, de façon indépendante, des hypothèses chromosomiques comme le Néerlandais Petrus Johannes Waardenburg (en) (1932), l'américain Adrian Bleyer (1934) ou l'italien Guido Fanconi (1938) qui sont les premiers à envisager un accident de la disjonction chromosomique, mais ces suggestions passent inaperçues[71].
Publication de la découverte en 1959
En 1953 et 1956, Turpin renforce son équipe avec l'arrivée de Jérôme Lejeune, chercheur au CNRS, puis de Marthe Gautier, pédiatre experte en culture tissulaire, technique qu'elle venait d'acquérir aux États-Unis. Ces travaux de recherches sont favorisés par l'existence, dans le service de Turpin, d'une consultation spéciale pour enfants mongoliens[70].
En août 1956, le premier congrès international de génétique humaine se tient à Copenhague. Plusieurs chercheurs présentent les premiers caryotypes humains obtenus à partir de culture tissulaire, avec la détermination définitive du nombre des chromosomes humains (46 et non 48 comme on le pensait auparavant[40]). Turpin donne alors comme objectif prioritaire de recherches à son équipe l'étude du caryotype des mongoliens[70].
En juillet 1958, l'équipe met en évidence la présence d'un chromosome surnuméraire, apparenté au plus petit des autosomes. Le , Turpin présente une communication orale devant l'Académie des sciences pour annoncer sa découverte, elle est suivie de la publication d'une note le 16 mars 1959, signée par Jérôme Lejeune, Marthe Gautier et Raymond Turpin, présentant neuf cas d'enfants mongoliens dotés de 47 chromosomes au lieu de 46[70],[72].
Cette découverte est immédiatement reconnue par la communauté scientifique avec un grand retentissement international. C'est la première anomalie chromosomique décrite chez l'homme, et c'est la première maladie pour laquelle est mise en évidence la relation entre le génotype et le phénotype. Ceci à cinq jours près, car le 31 janvier 1959, des chercheurs anglais, dont Patricia Jacobs, publient leur découverte d'une autre trisomie chromosomique, la XXY à l'origine du syndrome de Klinefelter[70]. Cependant, la paternité de la découverte d'une trisomie a été sujette à controverse[73], la publication de Gautier et Lejeune ne mentionnant qu'un chromosome surnuméraire, sans préciser une trisomie particulière.
Durant l'année 1959, la trisomie mongolienne est confirmée par des chercheurs anglais, américains et suédois. En avril 1960, une commission internationale, dite de Denver, propose de classer les chromosomes humains en numéros selon leur taille et leur aspect, c'est ainsi que le numéro 21 a été attribué aux chromosomes de la trisomie mongolienne[70].
En 1961, dans son numéro du 8 avril, la revue The Lancet publie une lettre ouverte signée par 19 chercheurs et experts internationaux, dont les Français Lejeune et Turpin, déplorant que les termes mongolisme, mongolien, et mongoloïde ont des « connotations trompeuses » en devenant « embarrassants »[74],[75]. C'est en effet trompeur, car les mongoliens n'ont pas de gènes asiatiques, et c'est embarrassant vu la part croissante des chercheurs chinois et japonais dans ce domaine. D'autres appellations sont proposées, principalement syndrome de Down par les anglophones, et trisomie 21 par les francophones. Cette lettre ouverte est aussi reprise par le American Journal of Human Genetics en décembre 1961[76]. En France, le mongolisme est donc renommé par Jérôme Lejeune, « trisomie 21 », « tri » voulant dire « trois » et « some » voulant dire « chromosome », c’est-à-dire « trois chromosomes 21 ».
L'Organisation mondiale de la santé abandonne l'usage des termes mongolisme et mongolien en 1965, faisant ainsi suite à une requête informelle de la délégation de la République populaire mongole, pour adopter la dénomination officielle de Down syndrome ou syndrome de Down[65],[74].
Au début des années 1960, les chercheurs découvrent aussi l'existence de formes plus rares de syndrome de Down (trisomie en mosaïque et trisomie non libre par translocation)[16].
Avancées de la fin du XXe siècle
Ces avancées s'effectuent de façon concomitante dans deux domaines : le dépistage prénatal et la génétique moléculaire.
À partir de 1969, l'amniocentèse est utilisée pour l'analyse du caryotype fœtal. Ce type de prélèvement invasif est facilité par le développement de l'échographie obstétricale[40]. Dans les années 1980, des méthodes d'analyses non invasives apparaissent progressivement : marqueurs sériques et signes échographiques qui permettent de suspecter une trisomie 21[77]. À la fin des années 1990, une nouvelle approche diagnostique apparait, basée sur diverses méthodes d'analyse de l'ADN fœtal[27],[40].
En 1993, une étude suggère que les gènes liés aux caractéristiques importantes du syndrome de Down se trouvent dans une région critique du bras long du chromosome 21, définie en 1997 comme DCR-1 (Down Critical Region-1) bientôt subdivisée en sous-régions. Dans le cadre du Projet Génome Humain, le séquençage du chromosome 21 est publié en 2 000, c'est le second chromosome humain décodé après le chromosome 22[17].
Recherches au XXIe siècle
L'utilisation de modèles souris (souris transgéniques) permet de reproduire en grande partie un syndrome de Down chez l'animal. Chez la souris, les gènes homologues de la trisomie 21 humaine sont situés principalement sur son chromosome 16, mais aussi sur les 10 et 17. Plusieurs lignées de souris trisomiques ont été mises au point, une des plus utilisées est celle de la souris Ts65Dn dont on a pu démontrer un déficit important d'apprentissage et de mémoire[9],[17].
Ces modèles souris permettent de « disséquer » les gènes liés à différents phénotypes de trisomie 21, comme l'apparition de maladie d'Alzheimer chez les trisomiques âgés, les malformations cardiaques ou la protection contre des tumeurs solides. 200 à 300 gènes seraient potentiellement responsables de 25 phénotypes de Down[9],[17].
La trisomie 21 se définit alors comme surexpression de certains gènes, situés sur une région (21q21 à 21q22.3) du bras long du chromosome 21, dont les plus importants contrôlent le développement des structures cérébrales et cardiaques. Ce qui ouvre des perspectives thérapeutiques par recours à des inhibiteurs de la surexpression des gènes en cause[27],[17].
Les recherches en cours tentent, non pas tant de supprimer les chromosomes en trop, mais d'annuler leur influence. Ces recherches restent pour essentiel menées in vitro ou sur des modèles souris. Elles visent soit à inactiver des gènes, soit à inhiber les produits de ces gènes, par exemple l’enzyme du gène DYRK1A (Dual specificity tyrosine-phosphorylation-regulated kinase 1A) (en)[9],[78].
Développements internationaux
Collaborations scientifiques
Le diagnostic génétique prénatal non invasif et les soins aux trisomiques tendent à s'harmoniser à l'échelle internationale, du moins dans les pays développés. La prise en compte plus précise des variations individuelles de trisomie 21 entraîne des changements de paradigmes, par exemple[79] :
- Les trisomiques 21 ne sont plus considérés comme un groupe homogène indistinct, chaque trisomique doit bénéficier d'une approche individuelle personnalisée lui permettant d'exprimer le maximum de ses capacités. La plupart des problèmes médicaux peuvent être traités efficacement.
- Cette approche n'est plus seulement biomédicale, ou de génétique médicale, mais multidisciplinaire car le développement neurocognitif dépend beaucoup de l'environnement familial et du contexte psychosocial.
Ces nouvelles approches nécessitent de vastes essais cliniques pour être validées, d'où une collaboration internationale pour harmoniser et mettre en commun les moyens et les méthodes. En Europe et aux États-Unis, quinze sites conduisent des essais cliniques, coordonnés par des plateformes telles que Horizon21 DS Consortium[80], d'autres initiatives se font sous l'égide d'organismes privés et publics collaborant avec des universités comme avec l'industrie pharmaceutique. En 2019, le NIH américain alloue un budget de 70 millions $ (contre 29 millions $ en 2001) à la recherche sur le syndrome de Down et ses comorbidités[16].
Aspects socioculturels

La société occidentale a construit une représentation sociale de la trisomie 21 mêlant informations objectives et fantasmes autour de ces personnes[81]. Dans le cadre d'un article consacré aux représentations des enseignants d'école maternelle, l'association Fait 21 signale que le stéréotype le plus fréquent à leur égard décrit « les personnes porteuses de trisomie 21 toutes semblables, affectueuses, amateurs de musique, grassouillettes, toujours heureuses et contentes »[81]. Si ces stéréotypes peuvent sembler positifs, leur impact sur l'épanouissement de la personne avec T21 est en réalité négatif[81].
Lorsque l'adulte éducateur pense que l'enfant n'arrivera pas à un niveau d'autonomie sur un point précis, la probabilité est plus forte que l'enfant en effet n'y arrive pas (cet effet est décrit en psychologie comme l'effet pygmalion). Ce facteur accentue fortement les disparités entre les personnes trisomiques, les adultes éducateurs, parents en général, ayant des difficultés à imaginer jusqu'où leur enfant peut aller.[réf. souhaitée]
Les difficultés des enfants trisomiques avec l'appentissage du langage, bien connues, peuvent être travaillées via une interaction régulière et le maintien d'attitudes communicatives, aussi bien en termes de langage verbal que de communication non verbale[82].
Il est nécessaire pour les familles de solliciter le conseil de spécialistes qui les aideront à susciter et à encourager les progrès intellectuels et physiques (rééducation musculaire, activités physiques adaptées) du sujet. Il y a autant d'approches que de pays, et en France même plusieurs pratiques se mélangent. En conséquence, les tentatives de généralisation peuvent porter à polémique. Il est généralement admis que des rééducations précoces en orthophonie et kinésithérapie sont utiles. Au Brésil, il est préconisé jusqu'à 4 heures de kinésithérapie par semaine pour le bébé porteur de trisomie 21, de façon qu'il puisse aller à l'école au même âge que les autres et avec les mêmes capacités motrices. Cette approche est vue comme très contraignante pour l'enfant en France.[réf. nécessaire]
Certains trisomiques sont capables de s'intégrer à la société de façon autonome à l'âge adulte. Certains ont un QI dit « normal » (supérieur à 70)[réf. nécessaire].
Scolarisation
À la suite des travaux de Lambert et Rondal en 1979, décrivant l'importance primordiale de l'accès à l'éducation sur le développement des enfants trisomiques, il est conseillé, autant que possible, que leur scolarisation s'effectue en milieu dit « ordinaire »[81]. De nombreuses études montrent en effet que le contact de l'école et d'enfants typiques a une influence extrêmement positive sur le développement général et sur le quotient intellectuel des enfants trisomiques 21[réf. nécessaire].
Une série d'entretiens avec des enseignants d'école maternelle en France, publiés en 2011, montre que, si la majorité (82 %) sont favorables à leur scolarisation en milieu ordinaire, 35 % d'entre eux ont des connaissances fantasmatiques de l'enfant avec T21, 42 % stigmatisent (parfois sans le vouloir) ces enfants, et 17 % pensent qu'ils sont violents[81]. 6 % de ces enseignants refusent catégoriquement d'accueillir un enfant trisomique dans leur classe[81].
Des parents témoignent ainsi dans la presse française que le maintien de leurs enfants T21 en milieu ordinaire relève d'un combat contre l'administration[83] ; par ailleurs, l'association Trisomie 21 France estimait en 2019 qu'environ la moitié des enfants trisomiques sont orientés en Institut médico-éducatif (IME) dès leur sortie de l'école maternelle, et que seulement 20 % d'entre eux atteignent l'éducation en second degré (collège et lycée) en milieu ordinaire[84].
Journée mondiale de la trisomie 21
En 2005, l'Association Française pour la Recherche sur la Trisomie 21 (AFRT) organise la première journée Journée mondiale de la trisomie 21 en choisissant le 21 mars (en anglais : 3/21) pour symboliser les trois chromosomes 21 ; elle invite des chercheurs, associations de familles et professionnels à un colloque cette année-là[85]. En , l'Assemblée générale des Nations unies proclame le Journée mondiale de la trisomie 21 ; elle est depuis 2012 célébrée chaque année dans le monde entier[86].
Les Nations Unies déclarent que la lutte contre les stéréotypes nuisibles aux personnes avec T21 est l'un des objectifs majeurs de cette journée mondiale[86].
Dans le cadre de la journée mondiale de 2014, la diffusion de la campagne européenne « Chère Future Maman » (Dear Future Mum), créée par 15 associations européennes du domaine[87], provoque une polémique consécutive à sa diffusion et à son retrait à la télévision française, au motif qu'elle est susceptible de troubler les femmes qui ont recouru à l'interruption médicale de grossesse[88].
Controverses liées à l'eugénisme
Le développement croissant des techniques de dépistage prénatal et le recours fréquent à l'interruption médicale de grossesse (96 % des fœtus trisomiques détectés par amniocentèse en France font l'objet d'un avortement) posent des questions d'ordre éthique, liées à l'eugénisme[89],[90],[91]. Pour la juriste Catherine Bachelard-Jobard, dans le contexte de dépistage et de réduction des naissances d'enfants T21, « on est sans doute très proche de la définition de l'eugénisme »[89]. Le médecin français Jacques Milliez pose en 1999 la question de savoir si le dépistage systématique évoque « un eugénisme douteux » puisqu'il viserait à « supprimer une catégorie humaine ciblée », et signale que la moitié des fœtus détectés viennent au monde. Il ajoute qu'il existe un consensus sociétal en faveur de la décision d'interruption de grossesse, empêchant les femmes enceintes ou les couples de se poser la question de la pertinence de leur choix individuel[92]. Dans le cadre d'une réflexion autour d'une potentielle disparition future des personnes trisomiques, la journaliste Pauline Arrighi souligne qu'aucun enfant trisomique 21 n'est venu au monde en Islande depuis 2017[93].
Jean-Marie Le Méné, président de la Fondation Jérôme-Lejeune, connue pour ses positions anti-avortement, considère ainsi que « la multiplication de tous les eugénismes individuels produit un eugénisme collectif[94]. » L’écrivain Bruno Deniel-Laurent, dans Éloge des phénomènes, un essai engagé publié en 2014, conclut que le sort réservé aux personnes trisomiques 21 en France relève d'un « eugénisme d’État »[95].
Stigmatisation des parents et des personnes trisomiques
Une série d'entretiens semi-directifs menés par la sociologue de la santé Carine Vassy avec des parents français d'enfants trisomiques conclut que la T21 est source de stigmatisation, tant envers eux qu'envers leurs enfants[96]. Cette stigmatisation débute dès la grossesse, car « les futurs parents qui n’avortent pas après un diagnostic prénatal de trisomie 21 ont un comportement déviant par rapport à la norme, et ils s’exposent à des commentaires critiques, voire culpabilisants »[96]. Une partie des médecins refusent de prendre en charge des patients trisomiques « même pour une maladie banale qui n’est pas directement liée à la trisomie » en le justifiant par un manque d'expertise ; la trisomie « est parfois utilisée comme explication universelle de tous les problèmes de santé de l’enfant »[96]. La stigmatisation se manifeste aussi à l'inscription en halte-garderie ou en crèche, puis pour la scolarisation en école maternelle, s'accentuant à l'entrée en école primaire, en exposant les parents à de nombreuses pertes de temps pour obtenir des aides scolaires ou négocier une décision d'orientation qu'ils contestent[96]. Vassy et Jaravine en concluent que « des professionnels du soin et de l’école tiennent des propos stigmatisants, et donc contribuent à créer le phénomène qu’ils redoutent, à savoir une vie de souffrances pour les personnes handicapées. Les personnes handicapées peuvent au contraire juger leur qualité de vie bonne, voire très bonne, et l’un des facteurs-clés en est la qualité des relations humaines avec leur environnement social »[96].
Usages insultants de la notion de « mongolisme »
Selon la docteure en psychologie Laurence Joselin et le pédopsychiatre Roger Salbreux, dans la littérature de langue française, la trisomie 21 « apparaît comme la pathologie qui caractérise et symbolise le handicap intellectuel » ; de plus le seul nom considéré comme approprié pour la désigner est bien « trisomie 21 », certains albums insistant « sur le fait que « mongolien » ou « débile » étaient utilisés autrefois, mais ne s’emploient plus »[97]. Les deux auteurs soulignent aussi que « dans les albums contemporains, le terme mongolien, en usage jusque dans les années 2000, apparaît ensuite uniquement sous forme d’injure, mais il n’est pas le seul »[97].
Les mots « mongol » et « mongolien » ainsi que leurs variantes (« gogole », « gogolito », etc) sont donc régulièrement utilisé comme des insultes dans la langue française, en faisant référence de manière « peu délicate » à la trisomie 21[98],[99]. En 2005, l'association Fait 21 (Fédération des associations pour l'intégration sociale des porteurs d'une trisomie 21) déplore ces usages, alors non-limités aux cours d'écoles, mais présents également dans des émissions de télévision françaises grand public comme La Ferme, sur TF1 ; l'association estime que ces usages « renvoient à un aspect incurable de la trisomie, à l'idiotisme, et donnent écho aux écrits des années 20 qui considéraient les mongoliens comme une sous-race »[98]. Ces usages insultants existent aussi au Canada francophone[100].
L'usage du terme « trisomique » pour insulter et qualifier une personne d'attardée est également sujet à débats[101].
Représentations dans l'art

- Le peintre Andrea Mantegna (1431-1506) a eu quatorze enfants, dont un aurait été trisomique 21, et qui pourrait figurer dans plusieurs de ses œuvres, par exemple dans La Vierge à l'Enfant entre saint Jérôme et saint Louis de Toulouse[102].
- Dans un tableau peint en 1515, L’Adoration de l’enfant Jésus, un peintre anonyme, élève du maître flamand Jan Joest van Kalkar, représente un ange ayant des traits physiques évoquant une trisomie 21[102].
- Dans un tableau de Jacob Jordaens (1593-1678), le mangeur de porridge (vers 1660)[102],[103].
- En 1998, le photographe russe Rauf Mamedov (az) (né en 1956 en Azerbaïdjan) revisite la Cène peinte par Léonard de Vinci. Les personnages existants sont remplacés par des trisomiques.
Représentation au cinéma ou à la télévision
- Corky, un adolescent pas comme les autres (1989-1993), série télévisée américaine créée par Michael Braverman
- L'Hôpital et ses fantômes (1994 - 1997) , série danoise réalisée par Lars Von Trier
- Le Huitième Jour (1996), film belge réalisé par Jaco Van Dormael
- Florian - Un enfant à aimer (1999), téléfilm allemand réalisé par Dominique Othenin-Girard
- Des tas de choses (2004), court-métrage documentaire suisse réalisé par Germinal Roaux
- Yo, también (2010), film espagnol réalisé par Álvaro Pastor et Antonio Naharro
- Café de Flore (2012), film franco-québécois réalisé par Jean-Marc Vallée
- Sweetheart (Deux sœurs amoureuses) (2012), court-métrage britannique réalisé par Eva Riley
- El carro azul (de) (La Voiture bleue) (2014), court-métrage germano-cubain réalisé par Valerie Heine
- L'École de la vie (2016), documentaire chilien réalisé par Maite Alberdi
- Mention particulière (2017), téléfilm français réalisé par Christophe Campos
- Champions (Campeones) (2018), film espagnol réalisé par Javier Fesser
- Glee (2009), série télévisée américaine créée par Fox Broadcasting Company
- The Peanut Butter Falcon (2020)
- Mes premières fois (2020), série télévisée américaine, avec Lily D. Moore dans le rôle de Rebecca
- Un p'tit truc en plus (2024), long métrage français avec plusieurs acteurs trisomiques 21[104]
Représentation en littérature
- Ce n'est pas toi que j'attendais (2014), roman graphique autobiographique de Fabien Toulmé
Personnes notoires

Politiques et apparentés
- Le cas de la reine Claude de France (1499-1524) est discuté.
- Alexandrine de Prusse (1915-1980), petite-fille de l'empereur Guillaume II.
- Anne de Gaulle[105].
- Pablo Pineda, première personne trisomique à obtenir une licence en psycho-pédagogie, conseiller social à la mairie de Malaga et enseignant, élu « personnalité de l'année » 2004 par le journal El País, Coquille d'argent du meilleur acteur du Festival international du film de Saint-Sébastien pour son rôle dans le film Yo, también (2009). Il définit la trisomie comme « une caractéristique personnelle supplémentaire ».
- Mar Galcerán (María del Mar Galcerán Gadea), née le , députée espagnole et première parlementaire avec trisomie 21 ()[106].
- Angela Bachiller (en), conseillère municipale à la municipalité de Valladolid, Espagne ()[107],[108].
- Éléonore Laloux : porte-parole du Collectif les Amis d'Éléonore. Elle est intervenue dans plusieurs débats publics sur le thème de la trisomie 21. En , elle publie un livre-témoignage aux Max Milo Éditions, Triso et alors !, en collaboration avec Yann Barte.
Artistes
- Chris Burke, acteur américain connu pour avoir joué pendant quatre saisons le rôle de Corky dans la série télévisée Corky, un adolescent pas comme les autres (1989).
- Pascal Duquenne, acteur, lauréat (ex æquo avec Daniel Auteuil) du prix d'interprétation masculine au Festival de Cannes 1996 pour son interprétation dans le film Le Huitième Jour de Jaco Van Dormael. En 2011, les éditions Pictura ont publié Monotypes, un livre d'art consacré aux gravures de Pascal Duquenne[109].
- Nathalie Nechtschein, écrivaine et poétesse française, dont l'un des textes se retrouve sur l'album D'Elles de Céline Dion.
- Luke Zimmerman (en), acteur américain qui a joué dans la série La Vie secrète d'une ado ordinaire, diffusée de 2008 à 2013.
- Stephane Ginnsz, un des premiers acteurs trisomiques à obtenir le premier rôle dans un film, intitulé Duo: The True Story of a Gifted Child with Down Syndrome, sorti en 1996, racontant l'histoire d'un jeune garçon trisomique amoureux d'une violoniste et dont le rêve est de pouvoir un jour l'accompagner au piano. Ce film est recompensé la même année du prix Martin-Scorsese et du prix Warner Bros Pictures, finaliste au Festival international de films de Chicago pour les enfants et nommé pour un prix de l'Association pour personnes à handicaps sévères (en) (TASH Award) (1997).
- Jamie Brewer, actrice américaine née en 1985[110], connue pour ses rôles dans American Horror Story. En , Jamie Brewer défilait pour la créatrice Carrie Hammer sur un podium de Fashion Week.
- Lauren Potter, actrice américaine née en 1990[111]. Elle a notamment joué le rôle de Becky Jackson dans la série télévisée Glee.
- Maryam Alakbarli, artiste-peintre originaire d'Azerbaïdjan. Elle a exposé à Rome, Paris, Moscou et Deauville[112]. En 2011, elle a été admise à l'École nationale supérieure des arts décoratifs de Paris.
- Marin Gerrier (en), acteur connu pour avoir joué dans le film franco-québécois le Café de Flore de Jean-Marc Vallée.
Notes et références
- (en) MMWR Morb Mortal Wkly Rep. 1994, Olsen CL, Cross PK, Gensburg LJ, Hughes JP., 1996.
- « Trisomie 21 - Génétique », sur www.msss.gouv.qc.ca Santé et services sociaux Québec, (consulté le ).
- (en) Herman et al. « Beside estimation of Down syndrome risk during first trimester ultrasound screening » Ultrasound Obstet Gynecol. 2002; 20:468-475. Résumé, Texte complet[PDF].
- (en) Kallen B, Mastroiacovo P et Robert E., 1996.
- (en) Diamond LS, Lynne D et Sigman B, 1981.
- Renaud Touraine, « A propos d'une maladie chromosomique : la trisomie 21 », La Revue du Praticien, vol. 60, , p. 709-714.
- « Trisomie 21 : le grand remue-méninges » dans Le Journal du CNRS.
- (en) Natoli JL, Ackerman DL, McDermott S, Edwards JG, Prenatal diagnosis of Down syndrome: a systematic review of termination rates (1995-2011), Prenat Diagn, 2012;32:142-53.
- Stylianos E. Antonarakis, Brian G. Skotko, Michael S. Rafii et Andre Strydom, « Down syndrome », Nature Reviews. Disease Primers, vol. 6, no 1, , p. 9 (ISSN 2056-676X, PMID 32029743, PMCID 8428796, DOI 10.1038/s41572-019-0143-7, lire en ligne, consulté le )
- Faisal Akhtar et Syed Rizwan A. Bokhari, « Down Syndrome », dans StatPearls, StatPearls Publishing, (PMID 30252272, lire en ligne)
- Il s'agit de Thomas Brushfield (en) (1858-1937).
- « Brushfield's spots in a normal adult. EyeRounds.org: Online Ophthalmic Atlas », sur webeye.ophth.uiowa.edu (consulté le )
- Bénédicte De Freminville et Renaud Touraine, Trisomie 21, 2007, sur le site orpha.net.
- « La trisomie 21 », sur Institut Lejeune (consulté le )
- (en) Marilyn J. Bull, « Down Syndrome », The New England Journal of Medicine, vol. 382, no 24, , p. 2344–2352 (ISSN 1533-4406, PMID 32521135, DOI 10.1056/NEJMra1706537)
- Melissa J. Alldred, Alessandra C. Martini, David Patterson et James Hendrix, « Aging with Down Syndrome—Where Are We Now and Where Are We Going? », Journal of Clinical Medicine, vol. 10, no 20, , p. 4687 (ISSN 2077-0383, PMID 34682809, PMCID 8539670, DOI 10.3390/jcm10204687, lire en ligne, consulté le )
- (en) André Mégarbané, Aimé Ravel, Clotilde Mircher et Franck Sturtz, « The 50th anniversary of the discovery of trisomy 21: The past, present, and future of research and treatment of Down syndrome », Genetics in Medicine, vol. 11, no 9, , p. 611–616 (ISSN 1098-3600 et 1530-0366, DOI 10.1097/GIM.0b013e3181b2e34c, lire en ligne, consulté le )
- Sandrine Cabut, « Les trisomiques vivent deux fois plus longtemps qu'avant », sur Libération, (consulté le ).
- (en) Quanhe Yang, Sonja A Rasmussen et JM Friedman, « Mortality associated with Down's syndrome in the USA from 1983 to 1997: a population-based study », The Lancet, vol. 359, no 9311, , p. 1019–1025 (ISSN 0140-6736, DOI 10.1016/s0140-6736(02)08092-3, lire en ligne, consulté le ).
- (en) Ah Bittles et Ej Glasson, « Clinical, social, and ethical implications of changing life expectancy in Down syndrome », Developmental Medicine & Child Neurology, vol. 46, no 04, (ISSN 0012-1622 et 1469-8749, DOI 10.1017/S0012162204000441, lire en ligne, consulté le ).
- (en) Jennifer Torr, Andre Strydom, Paul Patti et Nancy Jokinen, « Aging in Down Syndrome: Morbidity and Mortality », Journal of Policy and Practice in Intellectual Disabilities, vol. 7, no 1, , p. 70–81 (ISSN 1741-1122 et 1741-1130, DOI 10.1111/j.1741-1130.2010.00249.x, lire en ligne, consulté le ).
- Dimopoulos K, Constantine A, Clift P et al. Cardiovascular complications of Down syndrome: Scoping review and expert consensus, Circulation, 2023;147:425–441
- (en) Jensen KM, Bulova PD, Managing the care of adults with Down’s syndrome, BMJ, 2014;349:g5596.
- (en) Steingass KJ, Chicoine B, McGuire D, Roizen NJ, Developmental disabilities grown up: Down syndrome, J Dev Behav Pediatr, 2011;32:548-58.
- Geijer JR, Stanish HI, Draheim CC, Dengel DR, Bone mineral density in adults with Down syndrome, intellectual disability, and nondisabled adults, Am J Intellect Develop Disabil, 2014;119:107-14.
- Aimé Ravel, « Trisomie 21 : surveillance par le généraliste : de l'adolescence à la fin de la vie », Le Concours Médical, vol. 126, no 21, , p. 1196-1198.
- Ambreen Asim, Ashok Kumar, Srinivasan Muthuswamy et Shalu Jain, « “Down syndrome: an insight of the disease” », Journal of Biomedical Science, vol. 22, no 1, , p. 41 (ISSN 1021-7770, PMID 26062604, PMCID 4464633, DOI 10.1186/s12929-015-0138-y, lire en ligne, consulté le )
- Aimé Ravel, « Trisomie 21 : surveillance par le généraliste : de 1 an à l'adolescence », Le Concours Médical, vol. 126, no 19, , p. 1086-1088.
- « Cette thérapie représente un réel espoir pour les personnes porteuses de trisomie 21 », sur Le HuffPost, (consulté le )
- Alain Verloes, « A propos d'une maladie chromosomique : la trisomie 21 », La Revue du Praticien, vol. 54, no 12, , p. 1363-1370 .
- Jason P. Weick, Dustie L. Held, George F. Bonadurer et Matthew E. Doers, « Deficits in human trisomy 21 iPSCs and neurons », Proceedings of the National Academy of Sciences of the United States of America, vol. 110, no 24, , p. 9962–9967 (ISSN 1091-6490, PMID 23716668, PMCID 3683748, DOI 10.1073/pnas.1216575110, lire en ligne, consulté le ).
- P. Winders, K. Wolter-Warmerdam et F. Hickey, « A schedule of gross motor development for children with Down syndrome », Journal of intellectual disability research: JIDR, vol. 63, no 4, , p. 346–356 (ISSN 1365-2788, PMID 30575169, DOI 10.1111/jir.12580, lire en ligne, consulté le )
- Karin Windsperger et Stefanie Hoehl, « Development of Down Syndrome Research Over the Last Decades–What Healthcare and Education Professionals Need to Know », Frontiers in Psychiatry, vol. 12, (ISSN 1664-0640, PMID 34970162, PMCID PMC8712441, DOI 10.3389/fpsyt.2021.749046, lire en ligne, consulté le )
- (en) Kari-Anne B. Næss, Monica Melby-Lervåg, Charles Hulme et Solveig-Alma Halaas Lyster, « Reading skills in children with Down syndrome: A meta-analytic review », Research in Developmental Disabilities, vol. 33, no 2, , p. 737–747 (ISSN 0891-4222, DOI 10.1016/j.ridd.2011.09.019, lire en ligne, consulté le ).
- (en) Pamela Baylis et Margaret J Snowling, « Evaluation of a phonological reading programme for children with Down syndrome », Child Language Teaching and Therapy, vol. 28, no 1, , p. 39–56 (ISSN 0265-6590 et 1477-0865, DOI 10.1177/0265659011414277, lire en ligne, consulté le ).
- (en) Angela Byrne, John MacDonald et Sue Buckley, « Reading, language and memory skills: A comparative longitudinal study of children with Down syndrome and their mainstream peers », British Journal of Educational Psychology, vol. 72, no 4, , p. 513–529 (ISSN 0007-0998 et 2044-8279, DOI 10.1348/00070990260377497, lire en ligne, consulté le ).
- (en) Jin Liang Zhu, Carsten Obel, Henrik Hasle et Sonja A. Rasmussen, « Social conditions for people with Down syndrome: A register-based cohort study in Denmark », American Journal of Medical Genetics Part A, vol. 164, no 1, , p. 36–41 (ISSN 1552-4825, PMID 24273114, PMCID PMC4490827, DOI 10.1002/ajmg.a.36272, lire en ligne, consulté le )
- Brigitte Simon-Bouy et Dominique Royère, « Dépistage de la trisomie 21 », La Revue du Praticien, vol. 62, , p. 1340-1344.
- Melissa L. Russo et Karin J. Blakemore, « A historical and practical review of first trimester aneuploidy screening », Seminars in Fetal & Neonatal Medicine, vol. 19, no 3, , p. 183–187 (ISSN 1878-0946, PMID 24333205, PMCID 6596981, DOI 10.1016/j.siny.2013.11.013, lire en ligne, consulté le ).
- (en) Malcolm A. Ferguson-Smith, « Cytogenetics and the evolution of medical genetics », Genetics in Medicine, vol. 10, no 8, , p. 553–559 (ISSN 1098-3600 et 1530-0366, PMID 18641515, DOI 10.1097/GIM.0b013e3181804bb2, lire en ligne, consulté le )
- Voir article sur medscape.fr lire en ligne.
- Le test génétique non invasif de la trisomie 13, 18 et 21 fœtale sur le site expertadn.fr lire en ligne.
- (en) Henry C. Wilmot, Gert de Graaf, Pieter van Casteren et Frank Buckley, « Down syndrome screening and diagnosis practices in Europe, United States, Australia, and New Zealand from 1990-2021 », European journal of human genetics: EJHG, vol. 31, no 5, , p. 497–503 (ISSN 1476-5438, PMID 36922634, DOI 10.1038/s41431-023-01330-y, lire en ligne, consulté le )
- (en) Elinor Sebire, Chithramali Hasanthika Rodrigo, Sohinee Bhattacharya et Mairead Black, « The implementation and impact of non-invasive prenatal testing (NIPT) for Down's syndrome into antenatal screening programmes: A systematic review and meta-analysis », PloS One, vol. 19, no 5, , e0298643 (ISSN 1932-6203, PMID 38753891, DOI 10.1371/journal.pone.0298643, lire en ligne, consulté le )
- (en) Linda L. McCabe et Edward R. B. McCabe, « Down syndrome: coercion and eugenics », Genetics in Medicine: Official Journal of the American College of Medical Genetics, vol. 13, no 8, , p. 708–710 (ISSN 1530-0366, PMID 21555947, DOI 10.1097/GIM.0b013e318216db64, lire en ligne, consulté le )
- Thierry Brillac, « Dépistage de la trisomie 21 », La Revue du Praticien médecine générale, vol. 25, no 853, 10 au 14 juillet 2011, p. 34-35
- « Place des tests ADN libre circulant dans le sang maternel dans le dépistage de la trisomie 21 foetale », sur Haute Autorité de Santé (consulté le )
- « Trisomie 21 : la HAS actualise ses recommandations concernant le dépistage prénatal de la trisomie 21 », sur Haute Autorité de Santé (consulté le )
- (en) Caroline Mansfield et al. « Termination rates after prenatal diagnosis of Down syndrome, spina bifida, anencephaly, and Turner and Klinefelter syndromes: a systematic literature review » Prenatal Diagnosis 1999 (vol. 19 no 9, p. 808–812 résumé en ligne.
- (en) David W. Britt, et al. « Determinants of parental decisions after the prenatal diagnosis of Down syndrome: Bringing in context » American Journal of Medical Genetics 1999 (vol. 93 no 5, p. 410–416), résumé en ligne.
- Le Quotidien du médecin (Antoine Dalat) 12/05/2011.
- Jaime L. Natoli, Deborah L. Ackerman, Suzanne McDermott et Janice G. Edwards, « Prenatal diagnosis of Down syndrome: a systematic review of termination rates (1995-2011) », Prenatal Diagnosis, vol. 32, no 2, , p. 142–153 (ISSN 1097-0223, PMID 22418958, DOI 10.1002/pd.2910, lire en ligne, consulté le )
- Laura Hercher, « Des riches génétiquement modifiés », sur Le Monde diplomatique,
- (en) Diamandopoulos A.A. et al. « A Neolithic case of Down syndrome » Journal of the History of Neuroscience 1997;6(1):86-9.
- Philippe Charlier, Médecin des morts : récits de paléopathologie, Paris, Fayard, , 394 p. (ISBN 978-2-213-62722-9), chap. 7, p. 93-100.
- (en-US) Adam "Ben" Rohrlach et Kay Prüfer, « Ancient DNA reveals children with Down syndrome in past societies. What can their burials tell us about their lives? », sur The Conversation, (consulté le )
- (en) Adam Benjamin Rohrlach et Maïté Rivollat, « Cases of trisomy 21 and trisomy 18 among historic and prehistoric individuals discovered from ancient DNA », Nature Communications, vol. 15, no 1, , p. 1294 (ISSN 2041-1723, DOI 10.1038/s41467-024-45438-1, lire en ligne, consulté le )
- (en) Czarnetzki A, Blin N, Putsch CM. « Down's syndrome in ancient Europe » The Lancet 2003;362(9388):1000. .
- P. Barbet, J. L. Fisher et C. Jacques, « Les Nains d'Angkor » Pour la Science, août 2007, p. 96-97.
- F. Dunand et R. Lichtenberg, Momies d'Égypte et d'ailleurs, Paris, Éditions du Rocher Champollion, .
- Des maladies mentales considérées sous le rapport médical, hygiénique et médico-légal", Paris, Jean-Baptiste Baillière, 1838, 2 volumes.
- Traitement moral, hygiène et éducation des idiots et des autres enfants arriérés ou retardés dans leur développement, Jean-Baptiste Baillière, Paris, 1846.
- (en) Down, J.L.H., « Observations on an ethnic classification of idiots », Clinical Lecture Reports, London Hospital, vol. 3, , p. 259–262 (résumé)
- (en) K.F. Kiple (dir.) et Christine E. Cronk, The Cambridge World History of Human Disease, Cambridge, Cambridge University Press, , 1176 p. (ISBN 0-521-33286-9), partie VIII, chap. 37 (« Down Syndrome »), p. 683-686.
- (en) O. Ward, « John Langdon Down: The Man and the Message », Down Syndrome Research and Practice, vol. 6, no 1, , p. 19–24 (ISSN 0968-7912, DOI 10.3104/perspectives.94, lire en ligne, consulté le )
- (en) Stefan Kutzsche, « John Langdon Down (1828-1896) - a pioneer in caring for mentally disabled patients », Acta Paediatrica, vol. 107, no 11, , p. 1851–1854 (DOI 10.1111/apa.14505, lire en ligne, consulté le )
- (en-US) « Normansfield – Langdon Down Museum » (consulté le )
- Éloge des phénomènes, Bruno Deniel-Laurent, Paris, Max Milo, 2014 (pages 15-16).
- (en) « Kalmuc idiocy : report of a case with autopsy / by John Fraser ; with notes on sixty-two cases by Arthur Mitchell. », sur Wellcome Collection (consulté le )
- Marie-Hélène Couturier-Turpin, « La découverte de la trisomie 21 », La Revue du Praticien, vol. 55, no 12, , p. 1385-1389.
- K. Codell Carter, « Early conjectures that Down syndrome is caused by chromosomal nondisjunction », Bulletin of the History of Medicine, vol. 76, no 3, , p. 528–563 (ISSN 0007-5140, PMID 12486916, DOI 10.1353/bhm.2002.0118, lire en ligne, consulté le )
- Lejeune J, Gautier M, Turpin R, « Étude des chromosomes somatiques de neuf enfants mongoliens », Comptes Rendus Hebd Seances Acad Sci, vol. 248, no 11, , p. 1721–1722 (résumé)
- Wright, David, 1965-, Down's syndrome : the history of a disability, Oxford University Press, (ISBN 978-0-19-157327-9 et 0191573272, OCLC 752614754, lire en ligne)
- N Howard-Jones, « On the diagnostic term "Down's disease". », Medical History, vol. 23, no 1, , p. 102–104 (ISSN 0025-7273, PMID 153994, PMCID 1082401, lire en ligne, consulté le )
- (en) ML Rodríguez-Hernández et Montoya, E, « Fifty years of evolution of the term Down's syndrome », Lancet, vol. 378, no 9789, , p. 402 (PMID 21803206, DOI 10.1016/s0140-6736(11)61212-9).
- Gordon Allen, C. E. Benda, J. A. Böök et C. O. Carter, « Mongolism », American Journal of Human Genetics, vol. 13, no 4, , p. 426 (ISSN 0002-9297, PMID 17948460, PMCID 1932135, lire en ligne, consulté le )
- J.M. Thoulon, « Les signes d'appel de la trisomie 21 : Vers un dépistage pendant la vie foetale », La Revue du Praticien, vol. 41, no 21, , p. 2062-2064.
- Jean A. Rondal, « Down syndrome: A curative prospect? », AIMS neuroscience, vol. 7, no 2, , p. 168–193 (ISSN 2373-7972, PMID 32607419, PMCID 7321764, DOI 10.3934/Neuroscience.2020012, lire en ligne, consulté le )
- Karin Windsperger et Stefanie Hoehl, « Development of Down Syndrome Research Over the Last Decades-What Healthcare and Education Professionals Need to Know », Frontiers in Psychiatry, vol. 12, , p. 749046 (ISSN 1664-0640, PMID 34970162, PMCID 8712441, DOI 10.3389/fpsyt.2021.749046, lire en ligne, consulté le )
- « Home », sur Horizon 21 (consulté le )
- Paul-Fabien Groud et Charles Martin-Krumm, « Impact des croyances des enseignants de maternelle sur les capacités scolaires des enfants porteurs de trisomie 21, quelle réalité ? », Carrefours de l'éducation, vol. 32, no 2, , p. 203–219 (ISSN 1262-3490, DOI 10.3917/cdle.032.0203, lire en ligne, consulté le ).
- Colette Ansenne et Françoise Fettweis, « Travail de la communication, du langage oral et écrit chez la personne porteuse d'une trisomie 21 dans le cadre d'un service d'aide précoce (de 0 à 8 ans): », Contraste, vol. N° 22 - 23, no 1, , p. 149–165 (ISSN 1254-7689, DOI 10.3917/cont.022.0149, lire en ligne, consulté le ).
- Ouest-France, « Trisomie : le parcours du combattant d’une mère », sur Ouest-France.fr, (consulté le ).
- Pierre BALIGAND, « L’inclusion scolaire encore insuffisante des enfants trisomiques », sur Ecole et Handicap, (consulté le ).
- « Journée Mondiale de la Trisomie 21, le 21 mars », sur www.journee-mondiale.com (consulté le ).
- Nations Unies, « Journée mondiale de la trisomie 21 », sur United Nations (consulté le ).
- « Chère future maman ... », RTBF, .
- « Clip sur la trisomie 21 : le Conseil d'Etat valide la censure du CSA », sur Les Échos, (consulté le ).
- Catherine Bachelard-Jobard, L'eugénisme, la science et le droit, Presses Universitaires de France, coll. « Partage du savoir », , 368 p. (ISBN 978-2-13-063850-6 et 2-13-063850-3, OCLC 907647395, lire en ligne), p. 117-133.
- « Le diagnostic prénatal engendre-t-il une nouvelle forme d'eugénisme ? », sur France Culture (consulté le ).
- P. -O. Arduin, « La France au péril d’un retour de l’eugénisme ? L’exemple du diagnostic prénatal de la trisomie 21 », Éthique & Santé, vol. 6, no 4, , p. 187–192 (ISSN 1765-4629, DOI 10.1016/j.etiqe.2009.09.003, lire en ligne, consulté le ).
- Jacques Milliez, L'euthanasie du foetus : médecine ou eugénisme ?, Paris, Odile Jacob, coll. « Médecine », , 218 p. (ISBN 2-7381-0682-X et 9782738106827, lire en ligne), p. 62 ; 153.
- Pauline Arrighi, « Faut-il craindre la disparition des personnes porteuses de trisomie 21? », Slate, (consulté le ).
- La trisomie est une tragédie grecque, éditions Salvator, 2009.
- Laurent Beauvallet, « La trisomie 21 au coeur d'un essai engagé », Ouest-France, (consulté le ).
- Carine Vassy et Doyna Jaravine, « Trisomie 21 et stigmatisation Expériences de parents: », Champ psy, vol. N° 68, no 2, , p. 53–66 (ISSN 2260-2100, DOI 10.3917/cpsy.068.0053, lire en ligne, consulté le ).
- Laurence Joselin et Roger Salbreux, « Les mots du handicap : alliés ou traîtres », Contraste, vol. 49, no 1, , p. 147–159 (ISSN 1254-7689, DOI 10.3917/cont.049.0147, lire en ligne, consulté le ).
- « Autiste, mongol, schizo...l'insulte qui blesse deux fois », Libération, (consulté le ).
- Catherine Guennec et Jean-Jacques Delattre, 200 gros mots pour enrichir votre répertoire, edi8, (ISBN 978-2-412-06616-4, lire en ligne), p. 147.
- « Des mots pour des maux », (consulté le ).
- Marie-Claude Martin, « «Charlie Hebdo»: trisomique, est-ce une insulte? », Le Temps, (ISSN 1423-3967, lire en ligne, consulté le ).
- André Stahl et Pierre Tourame, « L'ancienneté de la trisomie 21 et sa représentation dans les arts visuels », Histoire des sciences médicales, vol. 47, no 1, , p. 19-28 (lire en ligne)
- La source Stahl indique, à tort semble-t-il, qu'il s'agit du tableau Le Satyre et les Paysans. On peut comparer les deux tableaux sur Wikimedia Commons
- Amélie Quentel, « On a vu «Un p’tit truc en plus» avec deux femmes porteuses de trisomie 21 : «Ces scènes, je les ai vécues toute ma vie» », Libération (consulté le ).
- (en) Jonathan Fenby « The little girl who conquered de Gaulle » sur http://www.thetimes.co.uk, .
- Christina Thykjaer, « Espagne : Mar Galcerán est la première personne atteinte de trisomie 21 à être élue députée », sur euronews, (consulté le )
- (es) Ángela Bachiller es la primera edil con síndrome de Down, sur http://www.abc.es, article du .
- (es) « Ángela Bachiller se convierte en la primera concejal con síndrome de Down »(Archive.org • Wikiwix • Archive.is • Google • Que faire ?) (consulté le ) Sur sociedad.elpais.com, article du .
- [PDF] Présentation du livre Monotypes de Pascal Duquenne.
- (en) Actors with Down Syndrome Raise Awareness, ABCnews, .
- (en) Glee' star tapped to join Obama's committee, CNN, .
- [1], Vivre FM, .
Annexes
Bibliographie
- Bruno Deniel-Laurent, Éloge des phénomènes, Max Milo Éditions, Paris, 2014.
- Éléonore Laloux et Yann Barte, Triso et alors !, Max Milo Éditions, Paris, 2014.
- Jean-Jacques d’Amore et Delphine Vasseur, Supplément d’âme – Trisomie 21 le chromosome en +, Éditions Degeorge, Arras, 2011 ; Max Milo éditions, 2020 (ISBN 2315005035)
- Monique Cuilleret, Trisomie et handicaps génétiques associés, Éditions Masson, 2006 (ISBN 2294755987)
- Pr. Marie-Odile Réthoré, Dr. Henri Bléhaut, Dr. Sylvie de Kermadec, et alii, Trisomie 21, guide à l’usage des familles et de leur entourage, Éditions Bash, janvier 2006 (ISBN 2845040415)
- Trisomie 21 France, 100 idées pour en savoir plus sur les personnes avec trisomie 21 … et casser les idées reçues, Tom Pousse, 2017, (ISBN 2353451802)
Articles connexes
Liens externes
- Ressources relatives à la santé :
- Notices dans des dictionnaires ou encyclopédies généralistes :
- Fiche résumé de la Trisomie 21 sur Orphanet
- Trisomie 21, guide sur le site de la Haute Autorité de santé

