Verrue
| Causes | Infection à papillomavirus humain |
|---|
| Spécialité | Dermatologie |
|---|
| CISP-2 | S03 |
|---|---|
| CIM-10 | B07 |
| CIM-9 | 078.1 |
| DiseasesDB | 28410 |
| MedlinePlus | 000885 |
| eMedicine | 1133317 |
| MeSH | D014860 |
| MeSH | D014860 |
| Patient UK | Verrucae |
La verrue est une petite excroissance de la peau ou une petite lésion qui peut être induite par un microtraumatisme, et peut apparaître sur presque toutes les régions du corps. On peut la retrouver sur la main, le coude, le genou, le visage, le pied ainsi que sur les organes génitaux.
Les verrues sont des tumeurs cutanées bénignes (non cancéreuses). Elles ont pour origine l'infection de la peau par un virus, le papillomavirus humain (VPH) dont on dénombre plus de 120 génotypes différents (selon leur séquence ADN), certains donnant plus fréquemment certaines verrues. Il semble communément admis que les verrues des mains, des coudes et des genoux peuvent provenir de microtraumatismes, alors que celles des pieds seraient favorisées par le sol des piscines, des salles de sports et de leurs douches (le VPH s'introduit plus aisément dans un épiderme gorgé d'eau).
On distingue plusieurs types de verrues[1] :
- les verrues vulgaires le plus souvent dues au VPH 2, éventuellement 4,
- les verrues planes dues aux VPH 3 (planes communes) 10 et 28,
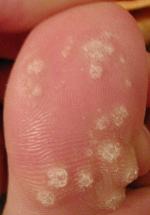
- les verrues plantaires, qui peuvent être uniques, profondes et douloureuses à la marche (myrmécie due au VPH 1) ou multiples et contiguës (mosaïque due au VPH 2),
- les papillomes verruqueux,
- les verrues génitales, les condylomes,
- et les kystes épidermoïdes à inclusions ou papillomes kystiques exclusivement dus à VPH 60.
Microscopie[modifier | modifier le code]
Le caractère principal retrouvé en histologie est une vacuolisation des kératinocytes de la couche granuleuse et des couches supérieures de l'épiderme. On note des inclusions basophiles composées par les particules virales et des inclusions éosinophiles contenant une kératine anormale[2].
Dans la verrue vulgaire, il existe une hyperplasie épidermique à limites nettes qui associe une hyperacanthose et une hyperkératose ; l'altération fondamentale qui distingue la verrue des autres papillomes est la présence de remaniements cellulaires dans le corps muqueux de Malpighi : les cellules perdent leurs ponts d'union et apparaissent volumineuses, à cytoplasme vacuolaire, à noyau foncé pycnotique[3].
Clinique[modifier | modifier le code]
Verrues vulgaires[modifier | modifier le code]

Les verrues vulgaires sont des formations tumorales épidermiques à bord net ; leur surface est rugueuse, kératosique. Leur taille varie de 1 à plusieurs millimètres[4].
Des lésions très proches l'une de l'autre peuvent être confluentes.
Elles peuvent siéger sur l'ensemble du revêtement cutané, mais on les retrouve préférentiellement sur le dos des mains et sur la face d'extension des doigts. On note parfois un phénomène de Koebner[5] (localisation des verrues sur des sites de traumatismes). Une verrue sous-unguéale ou périunguéale peut retentir sur la conformation de l'ongle et le déformer.
Les verrues des bouchers et des poissonniers sont un cas particulier : elles sont spécifiquement dues au HPV 7 alors que ce virus n'a jamais été isolé chez les animaux manipulés[6].
Verrues planes[modifier | modifier le code]
Les verrues planes sont de petites formations prenant l'allure de papules de petite taille (3 à 4 mm de diamètre en général) de couleur contrastant peu avec la peau avoisinante (rose ou chamois). Leur surface peu kératosique est lisse. Elles se situent essentiellement au niveau du visage ou des membres supérieurs.
Verrues plantaires[modifier | modifier le code]
Papillomes verruqueux[modifier | modifier le code]
Ce sont les verrues filiformes qu'on retrouve chez l'homme au niveau de la barbe ; elles sont habituellement disséminées par le rasage.
On peut en retrouver au niveau des paupières[7].
À signaler le cas particulier de la papillomatose cutanée floride : il s'agit de l'apparition rapide de nombreux papillomes verruqueux n'importe où sur l'ensemble du revêtement cutané, très souvent associée à un acanthosis nigricans. Cette entité entre dans le cadre des syndromes paranéoplasiques accompagnant ou pouvant révéler un cancer viscéral[8].
L'épidermodysplasie verruciforme se caractérise par une sensibilité anormale du revêtement cutané aux papillomavirus.
Papillomes kystiques[modifier | modifier le code]
Les kystes épidermoïdes se présentent comme des verrues plantaires, mais avec conservation des dermatoglyphes.
Verrues génitales[modifier | modifier le code]
Les condylomes (végétations vénériennes) sont sexuellement transmissibles (IST) et issues du papillomavirus humain.
Traitement[modifier | modifier le code]
Elles peuvent disparaître spontanément, c'est le cas de 60 % d'entre elles qui guérissent sans traitement dans les 2 ans qui suivent leur apparition[9], ou être traitées pour les faire disparaître.
On distingue des traitements chimiques et des traitements physiques.
Il existe, par ailleurs, des moyens moins conventionnels faisant appel à des méthodes populaires d'efficacité incertaine[10].
Traitements chimiques[modifier | modifier le code]
Ces méthodes nécessitent un décapage régulier des lésions par grattage à la lime à ongle ou avec une lame de bistouri (à jeter après usage, car risque de contamination).
Les préparations kératolytiques sont le plus couramment employées. On utilise la vaseline salicylée à des concentrations variant de 15 % à 50 % selon que la zone à traiter est plus ou moins cornée. Il est conseillé de protéger la peau avoisinante par du vernis incolore ou par un sparadrap troué (ou les deux à la fois). On trouve dans le commerce des préparations à l'acide salicylique et à l'acide lactique incorporés dans du collodion ; cette association est destinée à des verrues peu épaisses car elle est moins kératolytique que la vaseline salicylée. Le glutaraldéhyde peut être utilisé exclusivement dans les zones cornées de la plante ; il agit par dessiccation. Son emploi au niveau des zones non cornées et des doigts a induit des nécroses cutanées[6].
Appliqué régulièrement, le crayon au nitrate d'argent semble parfois efficace et rapide pour le traitement des verrues ; son application est parfois douloureuse.
On peut également utiliser le latex de certaines plantes en application locale quotidienne (chélidoine[11] ou euphorbe[12]).
Il existe par ailleurs de nombreux traitements traditionnels sans évaluation scientifique de leur efficacité.
Traitements médicamenteux[modifier | modifier le code]
Ils sont réservés aux formes réfractaires.
L'imiquimod, en crème à appliquer, a une action reconnue sur les verrues génitales[13]. Pour les autres localisations, son efficacité est variable[14].
L'injection intralésionnelle de bléomycine est efficace mais douloureuse et il existe un risque non négligeable d'acrosyndrome et de nécrose lorsqu'elle est pratiquée au niveau des doigts.
Le 5-fluorouracile en pommade peut être utilisé sur les verrues planes[2].
Traitements physiques[modifier | modifier le code]
La cryothérapie peut être faite, en cabinet médical, à l'aide d'azote liquide à −196 °C. Appliqué, au coton-tige ou pulvérisé, il provoque une gelure de la verrue et son décollement. Elle peut être faite également à domicile, avec des dispositifs à base de gaz réfrigérant, mais ne permettant d'atteindre que des températures autour de −57 °C[15]. C'est un traitement simple, rapide, mais plutôt douloureux notamment dans son utilisation plantaire, et mal supporté par les enfants et même par les adultes pour un trop grand nombre de verrues. On doit voir apparaître une phlyctène (cloque) en quelques heures. Son efficacité reste discutée : médiocre pour les pieds, il semble un peu meilleur pour les mains par rapport à un traitement kératolytique[16]. Des séances répétées sont souvent nécessaires[14]. Il est parfois nécessaire de compléter ce traitement par un traitement kératolytique.
L'électrocoagulation au bistouri électrique est en passe d'être abandonnée par les dermatologues car elle laisse des cicatrices au niveau des mains et des séquelles douloureuses pendant plusieurs mois au niveau plantaire[6].
Le traitement au laser CO2 sous anesthésie ne s'applique qu'à de rares cas (verrues profuses, résistantes aux traitements habituels)[3]. Le risque de récidive est élevé et les effets secondaires nombreux (douleurs, difficultés de cicatrisation...)[17]. Le laser à colorant a beaucoup moins d'effets secondaires et a une efficacité comparable aux traitements conventionnels[18].
Diagnostic différentiel[modifier | modifier le code]
Deux types de lésions dermatologiques peuvent prendre un aspect proche de celui des verrues :
- les Molluscum contagiosum sont des papules hémisphériques et translucides de 1 à 6 mm, avec un cratère central au sommet. Elles apparaissent sur le tronc, les aisselles, les membres et parfois sur le visage et les parties génitales. Très contagieuses, elles se disséminent par autocontamination causée par le grattage. On les traite avec une curette ;
- les verrues séborrhéiques, qui devraient être appelées « kératose séborrhéique », sont des taches marron de squames grasses. Elles affectent essentiellement les personnes âgées et se décollent assez facilement. Elles ne sont pas d'origine virale. Le traitement classique est l'azote liquide à −196 °C. En cours de traitement, il ne faut pas s'exposer au soleil. Des mutations d'un gène, FGFR3, qui code un récepteur aux facteurs de croissance, sont retrouvées dans 40 % des cas.
Notes et références[modifier | modifier le code]
- Différents types de verrues
- Boquet H. et Bagot M. « Lésions tumorales bénignes associées aux papillomavirus humains. » Encycl. Méd. Chir. Dermatologie. 98-300-A-10. Éd. Elsevier Paris, 2004.
- D. Penso-Assathiany, « Verrues », sur www.therapeutique-dermatologique.org, (consulté le )
- Verrues vulgaires sur www.doctissimo.fr.
- Phénomène de Koebner
- Dominique Penso-Assathiany. « Verrues » Akos (Traité de Médecine), no 2-0649. 2001, Éditions Scientifiques et Médicales Elsevier SAS, Paris
- Pathologies des paupières, tumeurs des paupières, p. 5
- Papillomatose cutanée floride
- (en) Beutner KR « Nongenital human papillomavirus infections. » Clin Lab Med ; 20:423-30.
- Didier Raoult, « Les verrues, ces tumeurs qui défient l'entendement », sur lepoint.fr, (consulté le ).
- (en) Gilca, Marilena, et al. « Chelidonium majus–an integrative review: traditional knowledge versus modern findings » Forschende Komplementärmedizin/Research in Complementary Medicine2010; 17(5): 241-248.
- Marie-Claude PAUME, Sauvages et toxiques : Plantes des bois, des prés et des jardins, Aix-en-Provence, France, Édisud, coll. « Je choisis le naturel ! », , 256 p. (ISBN 9782744908101), p. 103
- Beutner KR, Spruance SL, Hougham AJ, Fox TL, Owens ML, Douglas JM Jr, Treatment of genital warts with an immune-response modifier (imiquimod), J Am Acad Dermatol, 1998;38:230-9
- Lynch MD, Cliffe J, Morris-Jones R, Management of cutaneous viral warts, BMJ 2014;348:g3339
- Burkhart CG, Pchalek I, Adler M, Burkhart CN, An in vitro study comparing temperatures of over-the-counter wart preparations with liquid nitrogen, J Am Acad Dermatol, 2007;57:1019-20
- Kwok CS, Gibbs S, Bennett C, Holland R, Abbott R, Topical treatments for cutaneous warts, Cochrane Database Syst Rev, 2013;9:CD001781
- Logan RA, Zachary CB, Outcome of carbon dioxide laser therapy for persistent cutaneous viral warts, Br J Dermatol, 1989;121:99-105
- Passeron T, Sebban K, Mantoux F, Fontas E, Lacour JP, Ortonne JP. 595 nm pulse dye laser therapy for viral warts: a single-blind randomized comparative study versus placebo, Ann Dermatol Venereol, 2007;134:135-9
Liens externes[modifier | modifier le code]