Méningite
| Causes | Streptococcus pneumoniae, Neisseria meningitidis, Haemophilus influenzae, Listeria monocytogenes, virus ou cranial leak of cerebrospinal fluid (d) |
|---|---|
| Transmission | Contamination par les sécrétions respiratoires (d) et transmission aéroportée (d) |
| Symptômes | Céphalée, fièvre, nausée, photophobie, syndrome méningé (d) et vomissement |
| CISP-2 | N71 |
|---|---|
| CIM-10 | G00–G03 |
| CIM-9 | 320–322 |
| DiseasesDB | 22543 |
| MedlinePlus | 000680 |
| eMedicine |
232915 emerg/309 emerg/390 |
| MeSH | D008581 |
| Patient UK | Meningitis-pro |
La méningite est une maladie caractérisée par une inflammation des méninges, les enveloppes du névraxe (encéphale et moelle spinale). Cette inflammation peut être due à une infection par un virus ou une bactérie par exemple, et moins souvent par un médicament. La méningite peut menacer le pronostic vital en raison de la proximité immédiate de l'encéphale ; il s'agit d'une urgence. C'est essentiellement le fait des méningites bactériennes, plus rares, tandis que les méningites virales, plus fréquentes, sont en principe bénignes.
Les signes habituels de la méningite sont la céphalée (mal de tête), la raideur de nuque, la fièvre, la confusion, le vomissement, la photophobie (intolérance à la lumière) et la phonophobie (intolérance au bruit). Chez les enfants, les symptômes sont souvent moins spécifiques, avec par exemple une irritabilité ou une somnolence. Une éruption cutanée peut faire évoquer une cause particulière selon son aspect ; c'est le cas pour la méningite à méningocoque par exemple.
Une ponction lombaire permet d'affirmer le diagnostic. Elle consiste à insérer une aiguille dans le canal vertébral pour prélever du liquide cérébrospinal ; c'est le liquide situé au sein des méninges, afin de l'examiner. Le traitement initial de la méningite aiguë peut comporter un ou plusieurs antibiotiques, parfois un antiviral. Une corticothérapie peut être associée afin de prévenir une réaction inflammatoire excessive. La méningite peut laisser des séquelles non négligeables telles qu'une surdité, une épilepsie, une hydrocéphalie, un trouble cognitif, surtout lorsque le traitement n'est pas administré suffisamment rapidement. Certaines formes de la maladie peuvent être prévenues avec la vaccination contre le méningocoque, Haemophilus influenzae type B, le pneumocoque ou le virus des oreillons par exemple.
Signes cliniques[modifier | modifier le code]
Chez l'adulte, le symptôme le plus fréquent au cours d'une méningite est la céphalée intense, présente dans 90 % des cas de méningite bactérienne, suivie par la raideur de nuque (flexion passive du cou impossible en raison d'un tonus musculaire augmenté)[1]. La triade clinique classique associe raideur de nuque, fièvre élevée et confusion ; elle est complète dans seulement 45 % des cas de méningite bactérienne[1],[2]. En l'absence de ces trois signes, le diagnostic de méningite est très improbable[2]. D'autres signes sont souvent présents, tels que la photophobie ou la phonophobie. Le sujet âgé présente fréquemment une symptomatologie a minima[réf. souhaitée]. Le petit enfant montre rarement les signes précédemment cités, et peut présenter seulement une irritabilité ou une impression de malaise[3]. Il peut exister un bombement de la fontanelle avant 6 mois. D'autres signes peuvent orienter vers une méningite, comme des douleurs des membres inférieurs, des extrémités froides, une modification du teint[4],[5].
Chez l'adulte, la raideur de nuque est retrouvée dans 70 % des cas de méningites bactériennes[2]. Il peut exister d'autres signes du syndrome méningé, les signes de Kernig et de Brudzinski. Le signe de Kernig est défini par une limitation douloureuse de l'extension passive des genoux lorsque le patient est allongé sur le dos, hanches et genoux fléchis à 90°. Le signe de Brudzinski est positif lorsque survient une flexion involontaire des hanches et des genoux lors de la flexion passive du cou en position allongée. Ces deux signes, souvent recherchés, ont une sensibilité limitée[2],[6]. Cependant, ils ont une très bonne spécificité[2]. Il existe un autre test, la manœuvre d'accentuation par secousse (traduction littérale de l'anglais) qui consiste à effectuer un mouvement de rotation active et rapide du cou, dite positive si elle provoque l'augmentation de la céphalée ; lorsqu'elle est négative, la probabilité de méningite est diminuée[2].
La méningite causée par le méningocoque peut se différencier des autres lorsque survient une éruption pétéchiale (petites taches pourpres non effaçables à la vitropression) d'extension rapide et pouvant précéder les autres signes[4]. Cette éruption est localisée sur le tronc, les membres inférieurs, les conjonctives et parfois les mains. Bien que non systématique, elle est relativement spécifique de la maladie ; cependant elle est parfois présente au cours d'autres méningites bactériennes[3]. Il y a d'autres signes pouvant orienter vers une cause particulière ; ainsi la présence d'un syndrome pieds-mains-bouche ou d'un herpès génital est associée avec plusieurs méningites virales[7].
Complications précoces[modifier | modifier le code]

Plusieurs complications graves peuvent survenir au cours de l'évolution précoce de la maladie. L'infection peut conduire à un sepsis avec syndrome de réponse inflammatoire systémique (tachycardie, fièvre, polypnée), une hypotension artérielle. Cette hypotension peut survenir rapidement, notamment en rapport avec une infection à méningocoque, et définissant un sepsis sévère voire une insuffisance circulatoire aiguë ou choc septique[3]. Ensuite peut survenir une coagulation intravasculaire disséminée qui peut à la fois gêner la circulation et favoriser une hémorragie. Une gangrène peut survenir au niveau des membres au cours d'une infection à méningocoque[3]. Lorsque le méningocoque ou le pneumocoque sont en cause, une hémorragie des glandes surrénales peut conduire au syndrome de Waterhouse-Friderichsen, souvent fatal[8].
Une méningite peut induire un œdème cérébral qui peut engendrer une hypertension intracrânienne, voire un engagement cérébral. Ceci peut se traduire par une perte de conscience, une perte de réflexe pupillaire, ou une rigidité corporelle[9]. Cette inflammation peut également gêner la circulation du liquide cérébrospinal et engendrer une hydrocéphalie[9]. Une crise d'épilepsie peut survenir pour de multiples raisons, telles qu'une hypertension intracrânienne ou la présence d'une inflammation localisée[9]. Chez l'enfant cependant, une méningite se traduit fréquemment (30 % des cas) par une crise d'épilepsie précoce sans impliquer de cause particulière[10]. Une crise de caractère partiel, persistant, tardif ou difficile à contrôler par le traitement est péjoratif pour le pronostic à long terme[3].
L'inflammation des méninges peut provoquer une anomalie des nerfs crâniens (nerfs essentiellement à destination de la face et du cou et impliqués par exemple dans le mouvement des yeux, la mimique ou l'audition)[3],[2]. Des symptômes visuels et auditifs peuvent également persister à distance[3]. D'autres complications comme une encéphalite (on parle alors de méningo-encéphalite), une vascularite ou une thrombose veineuse cérébrale peuvent survenir et se traduire par une sensation de faiblesse, des troubles sensitifs ou des mouvements anormaux[3],[9].
Causes[modifier | modifier le code]

La méningite est classiquement causée par une infection, le plus souvent virale[2]. Ensuite viennent les causes bactériennes, fongiques pouvant être endogène pour les immunodéprimés, ou exogène par inhalation ce qui complique la recherche du spectre et retarde la prise en charge antibiothérapique et protozoaires[11]. D'autres causes non infectieuses peuvent provoquer une méningite[11]. L'expression « méningite aseptique » est parfois utilisée dans ce type de cas, bien qu'elle puisse également désigner une méningite virale, ou une méningite bactérienne avec un examen du LCR négatif du fait soit d'un traitement antibiotique préalable, soit d'une présence bactérienne faible (cas de la méningite secondaire à une endocardite), soit d'une bactérie difficilement identifiable (comme dans le cas de la syphilis ou de la maladie de Lyme). La méningite peut être due au paludisme ou à l'amœbose[11].
Virus[modifier | modifier le code]
De nombreux virus peuvent être responsables de méningite, comme des entérovirus, des herpesvirus (HSV2, HSV1, VZV), rubulavirus, VIH, LCMV[7].
Bactéries[modifier | modifier le code]
Les bactéries pouvant être responsables de méningite ne sont pas les mêmes en fonction de l'âge :
- chez le prématuré et le nouveau-né et nourrisson avant 3 mois, les bactéries le plus souvent retrouvées sont Streptococcus agalactiae sous-type III (de la flore vaginale), Escherichia coli K1 (de la flore intestinale), et Listeria monocytogenes sérotype IVb (responsable d'épidémies) ;
- chez l'enfant plus âgé, les bactéries fréquemment en cause sont Neisseria meningitidis (méningocoque) et Streptococcus pneumoniae (sérotypes 6, 9, 14, 18 et 23), et avant 5 ans, Haemophilus influenzae type B est retrouvé dans les pays où la vaccination n'est pas répandue[3],[10] ;
- chez l'adulte, Neisseria meningitidis et Streptococcus pneumoniae sont responsables de 80 % des cas, et Listeria monocytogenes a une part de responsabilité augmentée après 50 ans[10],[9].
Le vaccin antipneumococcique a entraîné une diminution de l'incidence de la méningite pneumococcique chez l'enfant et l'adulte[12].
Un traumatisme crânien récent peut potentiellement entraîner une brèche ostéoméningée et mettre en contact les bactéries du nez avec les méninges. De la même manière, l'implantation chirurgicale de matériel à l'intérieur du crâne comme une dérivation ventriculaire est associée à un risque accru de survenue de méningite. Dans ces cas, les bactéries susceptibles sont Staphylococcus, Pseudomonas et d'autres bactéries Gram-négatif[10]. Ces pathogènes sont également retrouvés dans les cas d'immunodépression[3]. Une infection des voies aérodigestives supérieures comme une otite moyenne ou une mastoïdite peut se compliquer de méningite dans un petit nombre de cas[10]. Les sujets porteurs d'un implant cochléaire (dans le traitement de la surdité) présentent un plus grand risque de méningite pneumococcique[13].
La méningite tuberculeuse, causée par Mycobacterium tuberculosis, est plus fréquente chez les patients originaires de pays où la tuberculose est endémique, ou chez les patients immunodéprimés comme dans le cas du SIDA[14].
Une méningite bactérienne récurrente peut être favorisée par une brèche ou par un déficit immunitaire, acquis ou congénital[15]. Une brèche permet la communication entre le contenu de la boite crânienne et l'environnement, le plus fréquemment à la suite d'une fracture au cours d'un traumatisme crânien, notamment au niveau de la base du crâne[15]. Environ 60 % des cas de méningite récurrente sont en rapport avec une brèche ostéoméningée, 35 % avec un déficit immunitaire et 5 % avec une infection d'un site anatomique proche[15].
Certains germes peuvent être responsables d'une « réaction méningée », c'est-à-dire d'une méningite qui passe au second plan en raison d'une atteinte méningée discrète et parfois de la présence d'autres localisations plus bruyantes. De tels germes peuvent être présents dans le liquide cérébrospinal : Treponema pallidum (syphilis), Leptospira interrogans (leptospirose), Borrelia burgdorferi (maladie de Lyme), * la fièvre pourprée des Montagnes Rocheuses et d'autres rickettsioses, Pseudomonas aeruginosa ou Klebsiella pneumoniae[réf. souhaitée].
Champignons[modifier | modifier le code]
Une méningite d'origine fongique survient sur terrain immunodéprimé : traitement immunosuppresseur (par exemple dans la prise en charge de Réaction Immunitaire Chronique tel le lupus, l'arthrite , etc., ou des neutropénies post médication oncologique ou extrêmement agressive avec des traitements de type anti candida endologique comme le fluconazol, ou quand l'hypothermie le nécessite Amphotéricine B comme le fungizone par exemple, à la suite d'une greffe), SIDA[16], baisse d'immunité liée à l'âge[17]. C'est une situation rare en dehors d'un tel terrain[18]. Il y eut cependant une épidémie aux États-Unis liée à l'utilisation de matériel médical souillé[19]. Le début est progressif avec des symptômes pouvant durer deux semaines avant le diagnostic[17]. L'agent le plus fréquemment en cause est Cryptococcus neoformans[20] ; ce germe est le plus fréquemment retrouvé en Afrique, toute cause de méningite incluse[21] et il est responsable de 20 à 25 % des décès relatifs au SIDA en Afrique[22]. D'autres germes peuvent être en cause : Histoplasma capsulatum, Coccidioides immitis, Blastomyces dermatitidis, ou des espèces de Candida[17].
Parasites[modifier | modifier le code]
Au cours d'une méningite parasitaire est évoquée lorsqu'il existe une prédominance d'éosinophiles au sein des leucocytes retrouvés dans le liquide cérébrospinal. Les parasites les plus souvent retrouvés sont Angiostrongylus cantonensis, Gnathostoma spinigerum, Schistosoma, Taenia solium, Toxocara, Baylisascaris procyonis, Paragonimus, et d'autres plus rares[23].
Autres causes[modifier | modifier le code]
Une méningite peut être due à plusieurs situations non infectieuses, comme un cancer (méningite dite carcinomateuse)[24] ou un médicament (principalement AINS, antibiotiques et immunoglobulines)[25]. Des maladies inflammatoires peuvent être en cause comme la sarcoïdose (neurosarcoïdose), des connectivites comme le lupus ou des vascularites comme la maladie de Behçet[11]. Un kyste épidermoïde ou un kyste dermoïde peut être responsable de méningite[11],[15]. Rarement, la migraine peut être impliquée[11].
D'autres situations sont caractérisées par une réaction méningée biologique sans réelle méningite comme le syndrome de Guillain-Barré, l'administration de produits intrarachidiens (chimiothérapie, produits de contraste, anesthésiques), le syndrome de Vogt-Koyanagi-Harada (syndrome VKH)[réf. souhaitée].
Physiopathologie[modifier | modifier le code]
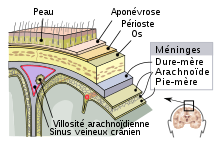
Les méninges sont des membranes superposées qui, avec le liquide cérébrospinal, enveloppent et protègent le névraxe (encéphale et moelle spinale), au sein de la boite crânienne et du canal vertébral. On distingue trois couches de tissu : la pie-mère, l'arachnoïde et la dure-mère. La pie-mère est une membrane fragile et imperméable, adhérente à la surface de l'ensemble du névraxe. L'arachnoïde est une sorte de sac qui contient le névraxe et la pie-mère, baignés dans le liquide cérébrospinal. La dure-mère est une membrane plus solide et accolée à l'arachnoïde. La dure-mère est également accolée à la paroi de la boite crânienne, mais elle est séparée de la paroi du canal vertébral par un espace graisseux.
Les germes peuvent atteindre les méninges de plusieurs manières différentes : soit spontanément par le biais de la circulation sanguine ou par continuité directe, par exemple lorsqu'il existe une communication entre les méninges et les fosses nasales ; soit secondairement du fait d'un traumatisme crânien ou d'un acte de neurochirurgie. Le plus souvent, une méningite est hématogène, secondairement au passage dans le sang d'un germe présent au niveau des muqueuses. Lorsqu'il s'agit d'une bactérie, une telle invasion est souvent facilitée par une infection virale qui altère la barrière muqueuse physiologique. Une fois dans la circulation, cette bactérie pénètre l'espace sous arachnoïdien en franchissant un point de faiblesse de la barrière hémato-encéphalique, par exemple au niveau d'un plexus choroïde. Ainsi, une méningite survient chez un quart des nouveau-nés atteints de septicémie à streptocoque B ; c'est moins souvent le cas chez l'adulte[3]. Lorsque la contamination des méninges est directe, elle peut être liée à la présence d'un dispositif à demeure, à une fracture du crâne ou à une infection des voies aériennes supérieures avec formation d'un chenal vers l'espace sous-arachnoïdien ; rarement, une pathologie congénitale de la dure-mère est en cause[3].
L'inflammation diffuse de l'espace sous-arachnoïdien au cours d'une méningite n'est pas directement lié à l'existence d'une infection, mais plutôt à la présence d'une réponse immunitaire à la suite de cette infection. Lorsque les cellules immunitaires du système nerveux central (astrocytes et microgliocyte) détectent des molécules caractéristiques des bactéries, ils sécrètent une quantité importante de cytokines, médiateurs qui recrutent d'autres cellules pour participer à la réponse immunitaire. La perméabilité de la barrière hémato-encéphalique est augmentée, provoquant un œdème cérébral dit « vasogénique » (augmentation de volume du cerveau lié à du passage de liquide en provenance des vaisseaux sanguins). De nombreux leucocytes envahissent le liquide cérébrospinal, menant à une réaction inflammatoire des méninges et à un œdème interstitiel. L'inflammation touche également les parois des vaisseaux, ce qui diminue la circulation sanguine et provoque un œdème dit « cytotoxique ». Cet œdème, issu de trois mécanismes de formation différents, aboutit à une augmentation de la pression intracrânienne ; ceci, avec la diminution de pression artérielle souvent associée, conduit à une diminution de la vascularisation du cerveau, et les neurones privés d'oxygénation meurent par apoptose[3].
L'administration d'un traitement antibiotique au cours d'une méningite bactérienne peut initialement aggraver le phénomène décrit ci-avant, en provoquant le relâchement de molécules issues de la destruction de bactéries. Certains traitements concomitants, comme les corticoïdes, ont pour but d'amoindrir ce processus[3],[9].
Examens complémentaires[modifier | modifier le code]
Biologie sanguine et imagerie[modifier | modifier le code]

Une ponction veineuse est effectuée afin de rechercher des marqueurs d'inflammation (élévation de la CRP, hyperleucocytose) et d'effectuer une hémoculture[10],[26].
L'examen complémentaire essentiel à l'identification d'une méningite est l'analyse du liquide cérébrospinal obtenu par ponction lombaire[27]. Toutefois une telle ponction est contre-indiquée en cas de masse cérébrale (tumeur, abcès) ou d'hypertension intracrânienne, pouvant entraîner un engagement cérébral. En cas de situation à risque (traumatisme crânien, déficit immunitaire, signe neurologique focal, signe clinique d'hypertension intracrânienne), une imagerie cérébrale préalable est recommandée, avec un scanner ou une IRM[10],[26],[28]. C'est une situation concernant potentiellement environ 45 % des cas adultes[9]. Lorsqu'une imagerie est effectuée avant la ponction ou que celle-ci se montre difficile à réaliser, il est suggéré d'administrer un traitement antibiotique immédiatement afin de ne pas retarder le délai de mise en route du traitement[10], surtout si une telle attente est prévue pour dépasser 30 minutes[26],[28]. Souvent, lorsque l'imagerie n'est pas faite initialement, elle est faite plus tard dans les cas où il existe une complication[3].
Dans les formes sévères, l'ionogramme sanguin peut montrer une hyponatrémie, fréquente en cas de méningite bactérienne et en rapport avec plusieurs facteurs, notamment la déshydratation, le SIADH et un remplissage vasculaire important[9],[29].
Ponction lombaire[modifier | modifier le code]

La ponction lombaire est un geste médical permettant un prélèvement de liquide cérébrospinal. Le patient est positionné soit en décubitus latéral, soit en position assise, rachis en flexion. Une aiguille adéquate est insérée après avoir effectué une anesthésie locale. Ce geste permet de mesurer la pression d'ouverture de l'espace sous arachnoïdien, en utilisant un manomètre dès que l'aiguille est en place. Sa valeur est normalement comprise entre 6 et 18 cm d'eau[27] ; elle est habituellement élevée en cas de méningite bactérienne[10],[26], ou à cryptocoque[30]. La description macroscopique du liquide peut orienter vers la nature de l'infection : un aspect opaque indique un niveau élevé de protéines, hématies, leucocytes ou bactéries, ce qui peut suggérer une origine bactérienne[10].
| Type de méningite | Glycorachie | Protéinorachie | Formule |
|---|---|---|---|
| Bactérienne aiguë | basse | élevée | neutrophile, souvent > 300 /mm3 |
| Virale aiguë | normale | normale ou élevée | lymphocytaire, < 300 /mm3 |
| Tuberculeuse | basse | élevée | panachée < 300 /mm3 |
| Fongique | basse | élevée | < 300 /mm3 |
| Carcinomateuse | basse | élevée | habituellement lymphocytaire |
L'échantillon de liquide cérébrospinal est analysé en laboratoire afin de déterminer la numération de cellules (globules rouges et globules blancs), la protéinorachie et la glucorachie[10]. Une coloration de Gram est également effectuée afin de mettre en évidence une bactérie, présente à l'examen direct dans 60 % des cas seulement, moins souvent en cas d'antibiothérapie préalable (20 %) ou lorsque Listeria est en cause. La culture a une sensibilité plus élevée, de l'ordre de 75 %, mais ce résultat peut demander jusqu'à 48 heures de délai[10]. Parmi les leucocytes, le type majoritaire permet d'orienter le diagnostic plutôt vers une forme bactérienne si les neutrophiles prédominent, ou vers une forme virale si les lymphocytes prédominent[10]. Cependant, une telle analyse n'est pas fiable au début de la maladie. Rarement, une prédominance d'éosinophiles peut suggérer une étiologie parasitaire ou fongique[23].
La valeur normale de la glycorachie est définie en fonction de la glycémie ; elle est supérieure à 40 % de la valeur de la glycémie (60 % chez le nouveau-né). La glycorachie est classiquement diminuée (hypoglycorachie) en cas de méningite bactérienne, avec un ratio inférieur à 40 %[27] (60 % chez le nouveau-né[10]). Le dosage de lactate oriente vers une méningite bactérienne lorsqu'il est élevé, tout comme le compte de leucocytes[27]. SI ce taux est inférieur à 35 mg·dL-1 en l'absence d'antibiothérapie préalable, une origine bactérienne semble moins probable[32].
D'autres tests plus spécialisés peuvent être effectués pour aider à différencier les différentes causes possibles. Un test d'agglutination au latex peut être positif lorsque Streptococcus pneumoniae, Neisseria meningitidis, Haemophilus influenzae, Escherichia coli ou Streptococcus agalactiae sont en cause ; cependant son utilisation doit être réservée lorsque les autres examens n'ont pas permis de conclure. Il en est de même pour le test au lysat de limule qui peut être positif en cas de méningite bactérienne[10]. La PCR qui permet de détecter la présence d'ADN spécifique d'un microbe donné est très sensible et spécifique et peut permettre de connaître par exemple l'agent responsable d'une ménigite virale parmi enterovirus, herpes simplex virus 2 ou le virus des oreillons[7]. La sérologie permet l'identification d'anticorps et peut être utilisée dans la méningite virale par exemple[7].
En cas de suspicion de tuberculose, le prélèvement de LCS est analysé avec une coloration de Ziehl-Neelsen, de faible sensibilité, et mis en culture spécifique ; la PCR est parfois utilisée[14]. La suspicion de crypotcoccose nécessite un examen avec un coloration à l'encre de Chine ; une autre technique de recherche d'antigène spécifique est une technique plus sensible, notamment en cas de SIDA[33],[34].
Lorsque le patient a reçu des antibiotiques avant la ponction lombaire, la situation peut être celle d'une méningite « décapitée », c'est-à-dire que l'analyse du liquide peut être faussement évocatrice d'une méningite virale en raison de l'action partielle du traitement initié. Dans un tel cas, le traitement antibiotique doit être poursuivi sauf si la cause d'une méningite non bactérienne est mise en évidence, par exemple en cas de PCR enterovirus positive[7].
Si classiquement il est dit qu'« il n'y a pas de contre-indication à la ponction lombaire dès l'instant où le diagnostic de méningite est suspecté[35] », cet examen est contre-indiqué dans les cas suivants qui nécessitent une imagerie cérébrale : risques d’engagement cérébral élevé : signes de localisation neurologique, score de Glasgow < 11, crises d’épilepsie partielle ou totale ; anomalie de l’hémostase ou patient sous anticoagulation[réf. souhaitée].
Autopsie[modifier | modifier le code]

Le diagnostic de méningite peut être porté après la mort lorsqu'une autopsie est réalisée, montrant une inflammation de la pie mère et de l'arachnoïde avec des neutrophiles pouvant gagner le système nerveux central via les nerfs ou les vaisseaux méningés, parfois entourés de pus[36].
Prévention[modifier | modifier le code]
Pour certaines causes de méningites, des mesures de protection sont disponibles, par exemple à long terme avec la vaccination, ou à court terme avec un antibiotique. Des mesures simples peuvent également être employées.
Mesures simples[modifier | modifier le code]
Les méningites infectieuses sont contagieuses, bien que moins que le rhume ou la grippe[37]. Le mode de transmission est principalement de type "gouttelettes", c'est-à-dire que la contagion se fait à proximité immédiate, soit par contact direct, soit par l'inhalation de particules en suspension transitoire du fait de la toux par exemple[37]. La méningite virale à entérovirus peut être transmise par contamination dite "orofécale", c'est-à-dire que la maladie se répand avec les mains sales[37]. Ainsi, l'évitement du contact rapproché et le lavage des mains peuvent aider à prévenir la transmission.
Vaccination[modifier | modifier le code]

Depuis les années 1980, de nombreux pays appliquent chez les enfants un programme de vaccination systématique contre Haemophilus influenzae type B, permettant de pratiquement éliminer la méningite à hémophilus chez les enfants concernés. Du fait de son coût, ce vaccin n'est pas disponible dans plusieurs pays où l'incidence est élevée[38],[39]. La vaccination contre les oreillons a également permis une diminution drastique du nombre de cas de méningites dues au virus des oreillons dans les pays où elle a été mise en place[7].
Les vaccins antiméningococciques éprouvés sont dirigés contre les méningocoques des groupes A, C, W135 et Y[40]. Dans les pays où le vaccin contre le méningocoque C a été introduit, le nombre de cas de méningites liées à ce pathogène a considérablement diminué[38]. La vaccination contre le méningocoque C a une efficacité de plus de 90 %[41]. En France, depuis 2010, le vaccin anti-méningocoque C conjugué est recommandé par les autorités sanitaires[42]. Le vaccin quadrivalent est obligatoire pour les personnes désirant un visa pour se rendre en pèlerinage à la Mecque[43]. Dans certains pays (Nouvelle-Zélande, Cuba, Norvège et Chili), des vaccins contre des souches locales de méningocoque B ont été développés ; certains ont de bons résultats[40].
En Afrique jusqu'à récemment, la prévention de la méningite à méningocoque était basée sur la détection précoce des cas et la vaccination de la population à risque par le vaccin bivalent A/C ou trivalent A/C/W135[44] ; cependant l'introduction d'un vaccin monovalent A a été démontré efficace, et a été décrite comme un modèle de partenariat pour le développement de produits à destination de populations à ressources limitées[45],[46].
La vaccination contre le pneumocoque avec le vaccin conjugué heptavalent permet de réduire significativement l'incidence de la méningite pneumococcique[38],[47]. Le vaccin polysaccharidique à 23 valences, réservé à certains sujets (par exemple ceux ayant subi une splénectomie), ne provoque pas une réponse immunitaire significative chez toutes les personnes[47]. La vaccination par le BCG dans l'enfance permet de réduire le risque de survenue de méningite tuberculeuse, quand bien même cette efficacité diminue à l'âge adulte[38].
Antibiotiques[modifier | modifier le code]
L'antibioprophylaxie est utilisé en traitement préventif. Dans le cas de la méningite à méningocoque, pour les sujets contact proches d'un cas, un traitement par rifampicine, ciprofloxacine ou ceftriaxone peut réduire le risque de développer la maladie à court terme[26],[48]. Les cas de résistance à la rifampicine ont été décrits en augmentation grâce à son utilisation, ce qui a poussé certains à envisager d'autres molécules[48]. Les antibiotiques sont fréquemment utilisés en prévention dans les cas de fracture de la base du crâne, et il n'y a pas de preuve suffisante en faveur ou en défaveur de cette attitude[49]. C'est le cas qu'il y ait ou non une fuite de LCS[49].
Prise en charge[modifier | modifier le code]
La méningite est une affection potentiellement mortelle ; en l'absence de traitement adéquat, le taux de décès est élevé[10]. Un délai de traitement long est associé à un pronostic péjoratif[9]. Ainsi, l'instauration d'un traitement par antibiotique à large spectre ne devrait pas attendre les résultats des examens complémentaires de confirmation du diagnostic[28]. Si une méningite à méningocoque est suspectée lors d'une consultation de médecine de ville, l'administration de benzylpénicilline est recommandée avant le transfert à l'hôpital[4]. En France, il est possible d'utiliser la ceftriaxone, en raison de son spectre large, « couvrant » une grande majorité des agents de méningites, de sa disponibilité d'injection intramusculaire et de la possibilité de recours chez l'allergique à la pénicilline[35]. L'administration de soluté de remplissage intraveineux est recommandé en cas d'hypotension ou choc[28]. Étant donné que la méningite comporte un risque de complications précoces sévères, une surveillance médicale régulière est requise pour les dépister précocement[28] et transférer le patient en unité de soins intensifs au besoin[9].
La mise sous ventilation mécanique peut être indiquée s'il existe une altération prononcée de la conscience ou en cas d'insuffisance respiratoire. S'il y a des signes d'hypertension intracrânienne, un monitorage de la pression intracrânienne est souhaitable afin de prendre des mesures thérapeutiques afin d'optimiser la pression de perfusion cérébrale, par exemple en diminuant la pression intracrânienne par l'administration de mannitol intraveineux[9]. Les crises d'épilepsie sont traitées par des anticonvulsivants[9]. En cas d'hydrocéphalie, il est possible de recourir à la mise en place d'un système de drainage du LCS tel que la dérivation ventriculaire[9].
Méningite bactérienne[modifier | modifier le code]
Antibiotique[modifier | modifier le code]

Un traitement antibiotique empirique doit être entrepris sans délai, avant même d'avoir les résultats des examens complémentaires. Le choix de la molécule utilisée dépend de l'épidémiologie bactérienne locale des méningites. Par exemple, au Royaume-Uni, une céphalosporine de troisième génération telle que le céfotaxime ou la ceftriaxone est recommandée[26],[28]. Aux États-Unis, il est recommandé d'associer une céphalosporine de troisième génération et la vancomycine, en raison de résistance accrue de streptocoque aux céphalosporines[10],[9],[26]. Le chloramphénicol, seul ou associé à l'ampicilline, semble tout aussi efficace[50].
Un tel traitement peut être adapté en fonction de l'âge du patient et de la possibilité d'existence d'un brèche ostéoméningée (notion de traumatisme crânien ou d'intervention neurochirurgicale préalable)[10]. Chez les jeunes enfants, les sujets de plus de 50 ans, et les sujets immunodéprimés, il est recommandé l'addition d'ampicilline à une céphalosporine de troisième génération afin de couvrir Listeria monocytogenes[10],[26]. Lorsque le résultat de l'examen bactériologique direct est connu et qu'il permet d'orienter vers un germe particulier, il est possible de modifier l'antibiothérapie pour cibler le germe suspecté[10]. Le résultat de la culture du LCS est plus long à obtenir, avec en général un délai de 24 à 48 heures. Une fois connu, le traitement antibiotique peut être adapté au germe identifié et à son spectre de résistance[10]. Pour qu'un antibiotique soit actif au cours d'une méningite, il faut non seulement qu'il soit actif vis-à-vis du germe en cause, mais aussi qu'il diffuse dans le LCS en quantité suffisante. Cette diffusion dépend de la capacité intrinsèque de la molécule à passer la barrière hémato-encéphalique, qui varie d'une molécule à l'autre.
L'efficacité des principaux antibiotiques utilisés au cours de la méningite n'a pas été évaluée sur des sujets humains pour des raisons éthiques ; les données d'efficacité sont donc issues de tests sur des lapins de laboratoire[10]. La méningite tuberculeuse nécessite un traitement antibiotique prolongé pour une durée totale d'un an voire plus[14].
Corticoïde[modifier | modifier le code]

Un traitement adjuvant par corticoïdes (habituellement la dexaméthasone) a plusieurs bénéfices démontrés tels que la diminution du risque de surdité[51] et un meilleur pronostic neurologique à court terme[52] chez les adolescents et les adultes dans des pays à revenus élevés et à prévalence du VIH faible[53]. Certaines études sont en faveur d'un effet sur la réduction de la mortalité[53] tandis que d'autres ne retrouvent pas une telle association[52]. Les corticoïdes apparaissent également bénéfiques dans la méningite tuberculeuse chez les sujets non infectés par le VIH[54].
Il est recommandé de commencer la corticothérapie juste avant l'antibiothérapie et de la poursuivre pour 4 jours[26],[28],[55]. Étant donné que l'efficacité de ce traitement est essentiellement réservée aux cas de méningite pneumococcique, certaines recommandations préconisent de l'arrêter lorsqu'un autre germe que le pneumocoque est identifié[10],[26]. Le mécanisme d'action supposé est la suppression d'une hyperactivité inflammatoire[56].
Chez l'enfant, l'utilité de la corticothérapie dans les pays à faibles revenus n'est pas confirmée, contrairement à ceux des pays à hauts revenus, sans que les raisons soient évidentes[52]. Dans les pays à hauts revenus, l'utilité des corticoïdes est plus importante en cas de méningite à Haemophilus influenzae[10],[57]. La corticothérapie est donc recommandée lorsque H. influenzae est en cause, et reste controversée dans les autres cas[10].
Méningite virale[modifier | modifier le code]
La méningite virale requiert habituellement un traitement uniquement symptomatique, car la plupart des virus responsables de méningites n'ont pas de traitement spécifique. Par ailleurs, une méningite virale est le plus souvent bénigne. Herpes simplex virus et varicella zoster virus peuvent être traitées par des antiviraux tels que l'aciclovir, bien qu'il n'existe pas d'essai thérapeutique spécifique[7]. Les cas de méningites virales peu symptomatiques peuvent être affranchies d'une hospitalisation et bénéficier d'un traitement symptomatique associant hydratation, repos et antalgie[58]. En revanche, en cas de méningo-encéphalite herpétique, un traitement antiviral s'impose.
Méningite fongique[modifier | modifier le code]
La méningite fongique, par exemple la cryptococcose, qui explique les radiographie thoracique systèmatique en Europe des sujets immunodéprimés mais aussi les bilans sanguins type sérologie anti candida, peut être traitée par une administration prolongée d'antifongique tel que l'amphotéricine B ou la flucytosine[33],[59], ou prévenu si prise de pénicilline par une prise simultanée d'un spectre anti fongique type fluconazol, cela prévient tous les risques de complication de type fongique en même temps pernicieux comme la kératite mycosique, ou la bascule en mycélium, ou dans la sphère ORL c'est la raison de examen cytopathologique des aldénoidectomies (confirmation de spectre) et administration pendant 24H de amphotéricine B chez l'adulte [en France c'est approximativement 1/3 des patients (RIC) en réa, et 50 % des résultats de recherche de spectre, les autres spectres pouvant être inhalés (spore de champignon en milieu humide dans les cas d'insalubrité, voir gale)]. Une hypertension intracrânienne est fréquente dans ce type de méningite, aussi il est recommandé de réaliser des ponctions lombaires évacuatrices itératives (quotidiennes idéalement)[33] ou un drainage[30].
Pronostic[modifier | modifier le code]

Non traitée, la méningite bactérienne est presque toujours fatale. A contrario, la méningite virale a le plus souvent une évolution favorable spontanément. La mortalité d'une méningite bactérienne, lorsqu'elle est traitée, dépend de l'âge avec une mortalité estimée de 20 à 30 % chez les nouveau-nés, 2 % chez l'enfant plus grand, et 20 à 40 % chez l'adulte[3],[9]. Le risque de décès dépend d'autres facteurs tels que le germe en cause et le temps nécessaire pour l'éliminer du LCS[3], le retentissement global sur l'organisme, une altération de la conscience ou un taux de leucocyte faible dans le LCS[9]. La méningite à Haemophilus influenzae ou à méningocoque est de meilleur pronostic qu'une méningite due au streptocoque de groupe B, au coliforme ou au pneumocoque[3]. Chez l'adulte également, le méningocoque a une moindre mortalité que le pneumocoque[9].
Chez l'enfant, les séquelles potentielles, résultant d'une lésion du système nerveux, sont nombreuses : surdité, épilepsie, trouble de l'apprentissage ou du comportement, ou déficit intellectuel[3]. Elles sont relevées chez 15 % des survivants[3]. Certaines atteintes auditives sont réversibles[61]. Chez les adultes, les séquelles sont notées dans un tiers des cas. Les principales sont la surdité (14 %) et les troubles cognitifs (10 %)[9].
Épidémiologie[modifier | modifier le code]

- ceinture de la méningite
- zone épidémique
- zone avec cas sporadiques
Bien que la méningite soit une maladie à déclaration obligatoire dans de nombreux pays, l'incidence exacte est inconnue[7]. En 2010 il était estimé que le nombre de décès était de 420 000[62].
L'incidence annuelle de la méningite bactérienne est estimée à trois cas pour 100 000 personnes dans les pays occidentaux. La méningite virale est plus fréquente avec une incidence annuelle de 11 cas pour 100 000 personnes, le plus souvent l'été. Dans d'autres pays comme le Brésil par exemple, l'incidence est plus élevée, estimée à 46 pour 100 000[2]. L'Afrique subsaharienne est une région caractérisée par la survenue d'importantes épidémies de méningite à méningocoque depuis plus d'un siècle[63], ce qui fait que cette région est surnommée « ceinture de la méningite ». Les épidémies surviennent habituellement à la saison sèche (entre décembre et juin) et par vagues pendant 2 à 3 années consécutives, régressant à chaque saison des pluies[64]. Des taux d'attaques de 100 à 800 cas pour 100 000 sont observés au cours de telles situations[65], par ailleurs caractérisées par un faible accès aux soins médicaux. Le méningocoque est le germe principal de ces épidémies[2]. L'épidémie rapportée la plus importante a eu lieu en 1996-1997 avec plus de 250 000 cas et 25 000 morts[66].
La méningite à méningocoque survient par épidémie en collectivité regroupant de nombreuses personnes comme dans les casernes militaires, les campus universitaires[3] ou le pèlerinage à la Mecque[43]. Bien que les caractéristiques des épidémies africaines de la ceinture de la méningite ne soient pas bien comprises, de nombreux facteurs associés sont retrouvés. Ces facteurs comprennent les caractéristiques médicales (susceptibilité immunitaire d'une population), démographiques (déplacements de populations), socio-économiques (surpopulation, pauvreté) et climatiques (sécheresse, tempêtes de sable), et la présence d'autres infections (respiratoires)[65].
Il existe des différences de distribution des causes de méningite. Par exemple, concernant le méningocoque, les groupes B et C sont responsables de la plupart des cas en Europe, tandis que le groupe A est largement prédominant en Afrique (80 à 85 % des cas)[65],[67],[68].
Historique[modifier | modifier le code]
Certains suggèrent qu'Hippocrate connaissait l'existence de la méningite[2] et il semble que le méningisme était connu par des médecins du Moyen Âge tels qu'Avicenne[69]. La première description de la méningite tuberculeuse, appelée alors œdème cérébral, est souvent attribuée au médecin écossais Robert Whytt dans un rapport posthume apparu en 1768, bien que le lien avec le germe et la maladie n'ait été établi qu'au siècle suivant[69],[70].
L'existence d'épidémies de méningites serait relativement récente[71]. La première épidémie majeure rapportée date de 1805 à Genève[71],[72]. De nombreuses autres épidémies ont été décrites peu après en Europe et aux États-Unis, tandis que la première épidémie rapportée en Afrique date de 1840. Les épidémies africaines sont devenues plus fréquentes au siècle suivant, la première datant de 1905-1908 et s'étendant du Nigeria au Ghana[71].
La première mention d'une bactérie causant une méningite remonte à 1887, quand le bactériologiste autrichien Anton Weichselbaum (en) décrivit le méningocoque[73]. La mortalité était alors très élevée, supérieure à 90 %. En 1906, une sérothérapie a été mise au point à partir de chevaux, puis développée par le scientifique américain Simon Flexner, ce qui a permis de réduire la mortalité de la méningite à méningocoque[74],[75]. En 1944, la pénicilline était le premier antibiotique efficace contre la méningite[76]. À la fin du XXe siècle, l'introduction du vaccin dirigé contre Haemophilus influenzae a permis la diminution des cas de méningite associée[39]. En 2002, il a été montré que l'adjonction de corticoïdes améliorait le pronostic des méningites bactériennes[56],[52],[75].
Recherche[modifier | modifier le code]
Selon une étude prospective, une exposition d'enfants de moins de 5 ans au tabagisme passif entraîne un doublement des infections à méningocoque, et un triplement lors d'une exposition in utero au tabagisme[77].
Source[modifier | modifier le code]
- (en) Cet article est partiellement ou en totalité issu de l’article de Wikipédia en anglais intitulé « meningitis » (voir la liste des auteurs).
Notes et références[modifier | modifier le code]
- (en) van de Beek D, de Gans J, Spanjaard L, Weisfelt M, Reitsma JB, Vermeulen M, « Clinical features and prognostic factors in adults with bacterial meningitis », The New England Journal of Medicine, vol. 351, no 18, , p. 1849–59 (PMID 15509818, DOI 10.1056/NEJMoa040845, lire en ligne [PDF])
- (en) Attia J, Hatala R, Cook DJ, Wong JG, « The rational clinical examination. Does this adult patient have acute meningitis? », Journal of the American Medical Association, vol. 282, no 2, , p. 175–81 (PMID 10411200, DOI 10.1001/jama.282.2.175)
- (en) Sáez-Llorens X, McCracken GH, « Bacterial meningitis in children », Lancet, vol. 361, no 9375, , p. 2139–48 (PMID 12826449, DOI 10.1016/S0140-6736(03)13693-8)
- (en) Theilen U, Wilson L, Wilson G, Beattie JO, Qureshi S, Simpson D, « Management of invasive meningococcal disease in children and young people: Summary of SIGN guidelines », BMJ (Clinical research ed.), vol. 336, no 7657, , p. 1367–70 (PMID 18556318, PMCID 2427067, DOI 10.1136/bmj.a129)
- (en) Management of invasive meningococcal disease in children and young people, Édimbourg, Scottish Intercollegiate Guidelines Network (SIGN), (ISBN 978-1-905813-31-5, lire en ligne)
- (en) Thomas KE, Hasbun R, Jekel J, Quagliarello VJ, « The diagnostic accuracy of Kernig's sign, Brudzinski neck sign, and nuchal rigidity in adults with suspected meningitis », Clinical Infectious Diseases, vol. 35, no 1, , p. 46–52 (PMID 12060874, DOI 10.1086/340979, lire en ligne)
- (en) Logan SA, MacMahon E, « Viral meningitis », BMJ (Clinical research ed.), vol. 336, no 7634, , p. 36–40 (PMID 18174598, PMCID 2174764, DOI 10.1136/bmj.39409.673657.AE)
- (en) Varon J, Chen K, Sternbach GL, « Rupert Waterhouse and Carl Friderichsen: adrenal apoplexy », J Emerg Med, vol. 16, no 4, , p. 643–7 (PMID 9696186, DOI 10.1016/S0736-4679(98)00061-4)
- (en) van de Beek D, de Gans J, Tunkel AR, Wijdicks EF, « Community-acquired bacterial meningitis in adults », The New England Journal of Medicine, vol. 354, no 1, , p. 44–53 (PMID 16394301, DOI 10.1056/NEJMra052116)
- (en) Tunkel AR, Hartman BJ, Kaplan SL, Bruce A. Kaufman, Karen L. Roos, W. Michael Scheld et Richard J. Whitley, « Practice guidelines for the management of bacterial meningitis », Clinical Infectious Diseases, vol. 39, no 9, , p. 1267–84 (PMID 15494903, DOI 10.1086/425368, lire en ligne)
- (en) Ginsberg L, « Difficult and recurrent meningitis », Journal of Neurology, Neurosurgery, and Psychiatry, vol. 75 Suppl 1, no 90001, , i16–21 (PMID 14978146, PMCID 1765649, DOI 10.1136/jnnp.2003.034272, lire en ligne)
- (en) Hsu HE, Shutt KA, Moore MR, Bernard W. Beall, Nancy M. Bennett, Allen S. Craig, Monica M. Farley, James H. Jorgensen et Catherine A. Lexau, « Effect of pneumococcal conjugate vaccine on pneumococcal meningitis », N Engl J Med, vol. 360, no 3, , p. 244–256 (PMID 19144940, DOI 10.1056/NEJMoa0800836)
- (en) Wei BP, Robins-Browne RM, Shepherd RK, Clark GM, O'Leary SJ, « Can we prevent cochlear implant recipients from developing pneumococcal meningitis? », Clin. Infect. Dis., vol. 46, no 1, , e1–7 (PMID 18171202, DOI 10.1086/524083, lire en ligne)
- (en) Thwaites G, Chau TT, Mai NT, Drobniewski F, McAdam K, Farrar J, « Tuberculous meningitis », Journal of Neurology, Neurosurgery, and Psychiatry, vol. 68, no 3, , p. 289–99 (PMID 10675209, PMCID 1736815, DOI 10.1136/jnnp.68.3.289, lire en ligne)
- (en) Tebruegge M, Curtis N, « Epidemiology, etiology, pathogenesis, and diagnosis of recurrent bacterial meningitis », Clinical Microbiology Reviews, vol. 21, no 3, , p. 519–37 (PMID 18625686, PMCID 2493086, DOI 10.1128/CMR.00009-08)
- (en) Raman Sharma R, « Fungal infections of the nervous system: current perspective and controversies in management », International journal of surgery (London, England), vol. 8, no 8, , p. 591–601 (PMID 20673817, DOI 10.1016/j.ijsu.2010.07.293)
- (en) Sirven JI, Malamut BL (trad. de l'anglais), Clinical neurology of the older adult, Philadelphie, Wolters Kluwer Health/Lippincott Williams & Wilkins, , 2e éd., 383 p. (ISBN 978-0-7817-6947-1, lire en ligne), p. 439
- (en) Honda H, Warren DK, « Central nervous system infections: meningitis and brain abscess », Infectious disease clinics of North America, vol. 23, no 3, 2009 sep, p. 609–23 (PMID 19665086, DOI 10.1016/j.idc.2009.04.009)
- (en) Kauffman CA, Pappas PG, Patterson TF, « Fungal infections associated with contaminated methyprednisolone injections—preliminary report », New England Journal of Medicine, vol. Online first, no 26, , p. 2495–500 (PMID 23083312, DOI 10.1056/NEJMra1212617)
- (en) Kauffman CA, Pappas PG, Sobel JD, Dismukes WE, Essentials of clinical mycology, New York, Springer, , 2e éd., 553 p. (ISBN 978-1-4419-6639-1, lire en ligne), p. 77
- (en) Kauffman CA, Pappas PG, Sobel JD, Dismukes WE, Essentials of clinical mycology, New York, Springer, (ISBN 978-1-4419-6639-1, lire en ligne), p. 31
- (en) Park BJ, Wannemuehler KA, Marston BJ, Govender N, Pappas PG, Chiller TM, « Estimation of the current global burden of cryptococcal meningitis among persons living with HIV/AIDS », AIDS, vol. 23, no 4, , p. 525–530 (PMID 19182676, DOI 10.1097/QAD.0b013e328322ffac)
- (en) Graeff-Teixeira C, da Silva AC, Yoshimura K, « Update on eosinophilic meningoencephalitis and its clinical relevance », Clinical Microbiology Reviews, vol. 22, no 2, , p. 322–48 (PMID 19366917, PMCID 2668237, DOI 10.1128/CMR.00044-08, lire en ligne)
- (en) Gleissner B, Chamberlain MC, « Neoplastic meningitis », Lancet Neurol, vol. 5, no 5, , p. 443–52 (PMID 16632315, DOI 10.1016/S1474-4422(06)70443-4)
- (en) Moris G, Garcia-Monco JC, « The Challenge of Drug-Induced Aseptic Meningitis », Archives of Internal Medicine, vol. 159, no 11, , p. 1185–94 (PMID 10371226, DOI 10.1001/archinte.159.11.1185, lire en ligne)
- (en) Chaudhuri A, Martinez–Martin P, Martin PM, R. Andrew Seaton, P. Portegies, M. Bojar, I. Steiner et Force Efns Task, « EFNS guideline on the management of community-acquired bacterial meningitis: report of an EFNS Task Force on acute bacterial meningitis in older children and adults », European Journal of Neurolology, vol. 15, no 7, , p. 649–59 (PMID 18582342, DOI 10.1111/j.1468-1331.2008.02193.x)
- (en) Straus SE, Thorpe KE, Holroyd-Leduc J, « How do I perform a lumbar puncture and analyze the results to diagnose bacterial meningitis? », Journal of the American Medical Association, vol. 296, no 16, , p. 2012–22 (PMID 17062865, DOI 10.1001/jama.296.16.2012)
- (en) Heyderman RS, Lambert HP, O'Sullivan I, Stuart JM, Taylor BL, Wall RA, « Early management of suspected bacterial meningitis and meningococcal septicaemia in adults », The Journal of infection, vol. 46, no 2, , p. 75–7 (PMID 12634067, DOI 10.1053/jinf.2002.1110, lire en ligne) – formal guideline at British Infection Society & UK Meningitis Research Trust, « Early management of suspected meningitis and meningococcal septicaemia in immunocompetent adults », British Infection Society Guidelines, (consulté le )
- (en) Maconochie I, Baumer H, Stewart ME, « Fluid therapy for acute bacterial meningitis », Cochrane Database of Systematic Reviews, no 1, , p. CD004786 (PMID 18254060, DOI 10.1002/14651858.CD004786.pub3)
- (en) Perfect JR, Dismukes WE, Dromer F et al, « Clinical practice guidelines for the management of cryptococcal disease: 2010 update by the infectious diseases society of america », Clinical Infectious Diseases, vol. 50, no 3, , p. 291–322 (PMID 20047480, DOI 10.1086/649858, lire en ligne)
- (en) Drew Provan, Andrew Krentz, Oxford Handbook of Clinical and Laboratory Investigation, Oxford, Oxford University Press, , 814 p. (ISBN 0-19-856663-8, lire en ligne)
- (en) K Sakushima, « Diagnostic accuracy of cerebrospinal fluid lactate for differentiating bacterial meningitis from aseptic meningitis: a meta-analysis », The Journal of infection, vol. 62, no 4, 2011 apr, p. 255–62 (PMID 21382412, DOI 10.1016/j.jinf.2011.02.010)
- (en) Bicanic T, Harrison TS, « Cryptococcal meningitis », British Medical Bulletin, vol. 72, no 1, , p. 99–118 (PMID 15838017, DOI 10.1093/bmb/ldh043, lire en ligne)
- (en) Sloan D, Dlamini S, Paul N, Dedicoat M, « Treatment of acute cryptococcal meningitis in HIV infected adults, with an emphasis on resource-limited settings », Cochrane Database of Systematic Reviews, no 4, , p. CD005647 (PMID 18843697, DOI 10.1002/14651858.CD005647.pub2)
- A. Gérard, Centre hospitalier universitaire de Nancy, Médecine d'urgence 2000, p. 37-46. 2000 Éditions scientifiques et médicales Elsevier SAS, et SFAR « Méningites »
- (en) Warrell DA, Farrar JJ, Crook DWM, Oxford Textbook of Medicine Volume 3, Oxford University Press, , 4e éd., 1115–29 p. (ISBN 0-19-852787-X), « 24.14.1 Bacterial meningitis »
- (en) « CDC – Meningitis: Transmission », Centers for Disease Control and Prevention (CDC), (consulté le )
- (en) Segal S, Pollard AJ, « Vaccines against bacterial meningitis », British Medical Bulletin, vol. 72, no 1, , p. 65–81 (PMID 15802609, DOI 10.1093/bmb/ldh041, lire en ligne)
- (en) Peltola H, « Worldwide Haemophilus influenzae type b disease at the beginning of the 21st century: global analysis of the disease burden 25 years after the use of the polysaccharide vaccine and a decade after the advent of conjugates », Clinical Microbiology Reviews, vol. 13, no 2, , p. 302–17 (PMID 10756001, PMCID 100154, DOI 10.1128/CMR.13.2.302-317.2000, lire en ligne)
- (en) Harrison LH, « Prospects for vaccine prevention of meningococcal infection », Clinical Microbiology Reviews, vol. 19, no 1, , p. 142–64 (PMID 16418528, PMCID 1360272, DOI 10.1128/CMR.19.1.142-164.2006, lire en ligne)
- (en) P. De Wals, B. Duval, G. De Serres, N. Boulianne, M. Dionne, « Public health: the control of meningococcal disease in Quebec », Médecine sciences, vol. 19, no 10, , p. 1011-1015 (PMID 14613016), Tableau en français
- Haut Conseil de la santé publique, "Le calendrier des vaccinations et les recommandations vaccinales 2012 selon l’avis du Haut Conseil de la santé publique", Bulletin Epidémiologique Hebdomadaire, vol.14-15, 2012, p. 168-169 (consultée le )
- (en) Wilder-Smith A, « Meningococcal vaccine in travelers », Current Opinion in Infectious Diseases, vol. 20, no 5, , p. 454–60 (PMID 17762777, DOI 10.1097/QCO.0b013e3282a64700)
- (en) WHO, « Detecting meningococcal meningitis epidemics in highly-endemic African countries », Weekly Epidemiological Record, vol. 75, no 38, , p. 306–9 (PMID 11045076, lire en ligne [PDF])
- (en) DM Bishai, « Product development partnerships hit their stride: lessons from developing a meningitis vaccine for Africa », Health affairs (Project Hope), vol. 30, no 6, 2011 jun, p. 1058–64 (PMID 21653957, DOI 10.1377/hlthaff.2011.0295)
- (en) F Marc LaForce, « Epidemic meningitis due to Group A Neisseria meningitidis in the African meningitis belt: a persistent problem with an imminent solution », Vaccine, vol. 27 Suppl 2, 2009 jun 24, B13–9 (PMID 19477559, DOI 10.1016/j.vaccine.2009.04.062)
- (en) Weisfelt M, de Gans J, van der Poll T, van de Beek D, « Pneumococcal meningitis in adults: new approaches to management and prevention », Lancet Neurol, vol. 5, no 4, , p. 332–42 (PMID 16545750, DOI 10.1016/S1474-4422(06)70409-4)
- (en) A Zalmanovici Trestioreanu, « Antibiotics for preventing meningococcal infections », Cochrane database of systematic reviews (Online), no 8, 2011 aug 10, p. CD004785 (PMID 21833949, DOI 10.1002/14651858.CD004785.pub4)
- (en) BO Ratilal, « Antibiotic prophylaxis for preventing meningitis in patients with basilar skull fractures », Cochrane database of systematic reviews (Online), no 8, 2011 aug 10, p. CD004884 (PMID 21833952, DOI 10.1002/14651858.CD004884.pub3)
- (en) K Prasad, « Third generation cephalosporins versus conventional antibiotics for treating acute bacterial meningitis », Cochrane database of systematic reviews (Online), no 4, 2007 oct 17, p. CD001832 (PMID 17943757, DOI 10.1002/14651858.CD001832.pub3)
- (en) van de Beek D, « Adjunctive dexamethasone in bacterial meningitis: a meta-analysis of individual patient data », Lancet Neurol, vol. 9, no 3, , p. 254–63 (PMID 20138011, PMCID 2835871, DOI 10.1016/S1474-4422(10)70023-5)
- (en) Brouwer MC, McIntyre P, de Gans J, Prasad K, van de Beek D, « Corticosteroids for acute bacterial meningitis », Cochrane Database of Systematic Reviews, no 9, , p. CD004405 (PMID 20824838, DOI 10.1002/14651858.CD004405.pub3)
- (en) Assiri AM, Alasmari FA, Zimmerman VA, Baddour LM, Erwin PJ, Tleyjeh IM, « Corticosteroid administration and outcome of adolescents and adults with acute bacterial meningitis: a meta-analysis », Mayo Clin Proc, vol. 84, no 5, , p. 403–9 (PMID 19411436, PMCID 2676122, DOI 10.4065/84.5.403)
- (en) Prasad K et Singh MB, « Corticosteroids for managing tuberculous meningitis », Cochrane database of systematic reviews (Online), no 1, 2008 jan 23, p. CD002244 (PMID 18254003, DOI 10.1002/14651858.CD002244.pub3)
- [PDF] 17e Conférence de consensus en thérapeutique anti-infectieuse
- (en) de Gans J, van de Beek D, « Dexamethasone in adults with bacterial meningitis », The New England Journal of Medicine, vol. 347, no 20, , p. 1549–56 (PMID 12432041, DOI 10.1056/NEJMoa021334, lire en ligne [PDF])
- (en) McIntyre PB, Berkey CS, King SM, U. B. Schaad, T. Kilpi, G. Y. Kanra et C. M. O. Perez, « Dexamethasone as adjunctive therapy in bacterial meningitis. A meta-analysis of randomized clinical trials since 1988 », Journal of the American Medical Association, vol. 278, no 11, , p. 925–31 (PMID 9302246, DOI 10.1001/jama.1997.03550110063038)
- (en) « Meningitis and Encephalitis Fact Sheet », National Institute of Neurological Disorders and Stroke (NINDS), (consulté le )
- (en) Gottfredsson M, Perfect JR, « Fungal meningitis », Seminars in Neurology, vol. 20, no 3, , p. 307–22 (PMID 11051295, DOI 10.1055/s-2000-9394)
- (en) « Mortality and Burden of Disease Estimates for WHO Member States in 2002 » [xls], World Health Organization (WHO),
- (en) Richardson MP, Reid A, Tarlow MJ, Rudd PT, « Hearing loss during bacterial meningitis », Archives of Disease in Childhood, vol. 76, no 2, , p. 134–38 (PMID 9068303, PMCID 1717058, DOI 10.1136/adc.76.2.134, lire en ligne)
- (en) R Lozano, M Naghavi, K Foreman, S Lim, K Shibuya, V Aboyans, J Abraham, T Adair et R Aggarwal, « Global and regional mortality from 235 causes of death for 20 age groups in 1990 and 2010: a systematic analysis for the Global Burden of Disease Study 2010 », Lancet, vol. 380, no 9859, 2012 dec 15, p. 2095–128 (PMID 23245604, DOI 10.1016/S0140-6736(12)61728-0)
- (en) Lapeyssonnie L, « Cerebrospinal meningitis in Africa », Bulletin of the World Health Organization, vol. 28, no Suppl, , SUPPL:1–114 (PMID 14259333, PMCID 2554630)
- (en) Greenwood B, « Manson Lecture. Meningococcal meningitis in Africa », Trans. R. Soc. Trop. Med. Hyg., vol. 93, no 4, , p. 341–53 (PMID 10674069, DOI 10.1016/S0035-9203(99)90106-2)
- (en) World Health Organization, Control of epidemic meningococcal disease, practical guidelines, 2nd edition, WHO/EMC/BA/98, vol. 3, , 1–83 p., PDF (lire en ligne)
- (en) WHO, « Detecting meningococcal meningitis epidemics in highly-endemic African countries », Weekly Epidemiological Record, vol. 78, no 33, , p. 294–6 (PMID 14509123, lire en ligne [PDF])
- Organisation mondiale de la Santé. Lutte contre les épidémies de méningite à méningocoque : Guide pratique OMS (WHO/EMC/BA/98). http://www.who.int/csr/resources/publications/meningitis/whoemcbac983f.pdf
- Campagne G, Schuchat A, Djibo S, Ousséini A, Cissé L, Chippaux JP. "Epidemiologie de la méningite bactérienne, Niamey (Niger), 1981-1996," Bulletin de l’Organisation mondiale de la Santé, 1999; 77(6):499-508. http://whqlibdoc.who.int/recueil_articles/1999/RA_1999_1_85-94_fre.pdf
- (en) Arthur Earl Walker, Edward R. Laws, George B. Udvarhelyi, The Genesis of Neuroscience, Thieme, , 219–21 p. (ISBN 1-879284-62-6, lire en ligne), « Infections and inflammatory involvement of the CNS »
- (en) Whytt R, Observations on the Dropsy in the Brain, Édimbourg, J. Balfour,
- (en) Greenwood B, « 100 years of epidemic meningitis in West Africa – has anything changed? », Tropical Medicine & International health: TM & IH, vol. 11, no 6, , p. 773–80 (PMID 16771997, DOI 10.1111/j.1365-3156.2006.01639.x, lire en ligne [PDF])
- Vieusseux G, « Mémoire sur le Maladie qui a regne à Génève au printemps de 1805 », Journal de Médecine, de Chirurgie et de Pharmacologie (Bruxelles), vol. 11, , p. 50–53
- (de) Weichselbaum A, « Ueber die Aetiologie der akuten Meningitis cerebro-spinalis », Fortschrift der Medizin, vol. 5, , p. 573–583
- (en) Flexner S, « The results of the serum treatment in thirteen hundred cases of epidemic meningitis », J Exp Med, vol. 17, no 5, , p. 553–76 (PMID 19867668, PMCID 2125091, DOI 10.1084/jem.17.5.553, lire en ligne)
- (en) Swartz MN, « Bacterial meningitis—a view of the past 90 years », The New England Journal of Medicine, vol. 351, no 18, , p. 1826–28 (PMID 15509815, DOI 10.1056/NEJMp048246)
- (en) Rosenberg DH, Arling PA, « Penicillin in the treatment of meningitis », Journal of the American Medical Association, vol. 125, no 15, , p. 1011–17 (DOI 10.1001/jama.1944.02850330009002) reproduced in Rosenberg DH, Arling PA, « Penicillin in the treatment of meningitis », Journal of the American Medical Association, vol. 251, no 14, , p. 1870–6 (PMID 6366279, DOI 10.1001/jama.251.14.1870)
- (en) Murray RL, Britton J, Leonardi-Bee J. « Second hand smoke exposure and the risk of invasive meningococcal disease in children: systematic review and meta-analysis » BMC Public Health 2012;12:1062. DOI 10.1186/1471-2458-12-1062
Voir aussi[modifier | modifier le code]
Articles connexes[modifier | modifier le code]
- Épidémie de méningites à Dieppe (entre 2003 et 2013, due à une souche de méningocoque B)
Liens externes[modifier | modifier le code]
- Ressources relatives à la santé :
- Notices dans des dictionnaires ou encyclopédies généralistes :
- sur le site de l'Organisation mondiale de la santé
- sur le site de l'Institut Pasteur
- sur le site du Centers for Disease Control and Prevention, organisme américain gouvernemental
- Fondation canadienne de recherche sur la méningite, organisme privé
- site du Projet Vaccins Méningite

