Lithiase biliaire

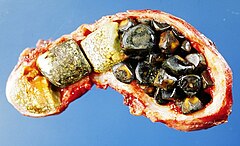
La lithiase biliaire, ou cholélithiase, est une maladie caractérisée par la présence de calcul biliaire, corps cristallin formé par accrétion ou concrétion de composants normaux ou anormaux de la bile dans la vésicule ou les voies biliaires.
Composition des calculs[modifier | modifier le code]
Il peut y avoir un ou de multiples calculs biliaires, parfois plus de 100, mesurant de moins d'1 mm (soit la taille d'un grain de sable) jusqu'à plus de 4 cm (la taille d'une balle de golf)[1],[2]. La composition des calculs peut varier et dépend de l'âge, du régime alimentaire et de l'ethnie[3]. On peut diviser les calculs biliaires d'après leur composition, ce qui donne les types suivants :
- Calculs composés de cholestérol
Environ un tiers[4] des calculs sont principalement composés de cholestérol. Leur couleur varie du blanc au vert foncé ou au brun en passant par le jaune clair, avec un petit point sombre au centre. Ils sont ovales, il n'y en a souvent qu'un seul, qui mesure entre 2 et 3 cm de long. Ils doivent être composés d'au moins 80 % de cholestérol (en pourcentage du poids total) (70 % selon le système de classification japonais)[5].
- Calculs composés de bilirubine
Environ un quart[4] des calculs sont composés principalement de bilirubine, un pigment biliaire produit par la dégradation de l'hémoglobine. Ils sont petits, sombres (pouvant paraître noirs), et généralement nombreux. On les appelle aussi calculs pigmentés ou calculs noirs. En plus de la bilirubine, ils contiennent également du phosphate de calcium, présent dans la bile ; cela les rend visibles à la radio. Ils contiennent moins de 20 % de cholestérol (30 % selon le système de classification japonais)[5].
- Calculs mixtes
Les calculs mixtes, ou calculs bruns, contiennent typiquement entre 20 et 80 % de cholestérol (entre 30 et 70 % selon le système de classification japonais)[5]. Leurs autres composants communs sont le carbonate de calcium, le phosphate de palmitate, la bilirubine et les autres pigments biliaires (le bilirubinate de calcium, le palmitate de calcium et le stéarate de calcium). Leur contenu en calcium les rend visibles à la radio. Ils surviennent typiquement à la suite d'une infection du cholédoque, qui engendre une libération de β-glucuronidase (produite par les hépatocytes touchés et par les bactéries présentes), lequel hydrolyse les glucuronides de bilirubine et augmente la quantité de bilirubine libre présente dans la bile.
Historique[modifier | modifier le code]
La maladie semble concerner l'être humain depuis ses origines. Des calculs biliaires ont ainsi été retrouvés chez certaines momies.
Elle a été décrite pour la première fois en 1507 par Benevenius. Paracelse en a fait également une description.
En 1882, Langenbuch fait la première extraction chirurgicale d'un calcul de la vésicule.
La première opération de la vésicule par cœlioscopie (intervention par mini-incision de la peau et visualisation grâce à un tube de fibres optiques) est faite en 1982 par le Pr Périssat à Bordeaux, et vulgarisée à partir de 1987[6].
Épidémiologie[modifier | modifier le code]
La lithiase biliaire concerne 10 à 15 % de la population occidentale[7] et devient symptomatique dans 10 % des cas dans les 5 ans[8]. On estime en France que 3 à 4 millions de personnes sont porteuses de calculs biliaires.[réf. nécessaire] Ils deviennent symptomatiques chez 100 000 à 200 000 personnes tous les ans, et entraînent plus de 70 000 cholécystectomies par an.[réf. nécessaire]
Facteurs de risque[modifier | modifier le code]
La femme est plus souvent touchée que l'homme : les hormones favorisent la formation des calculs. La grossesse est particulièrement propice à la lithogenèse. La fréquence des lithiases augmente avec l'âge[9]. Il existe également une participation génétique[10]. Les calculs sont plus fréquents chez les Amérindiens et plus rares chez les Asiatiques, les Africains et les Afro-Américains[11].
Il existe une relation nette entre l'alimentation et la lithiase biliaire. Selon une étude disputée[12] concernant 80 patients au Népal, les non-végétariens ont 9 fois plus d'incidence de lithiase biliare que les végétariens[13]. Les facteurs nutritionnels qui augmentent le risque de lithiase biliaire comprennent la constipation ; un faible nombre de repas quotidiens ; une faible consommation de boissons[14] ; une faible consommation des nutriments suivants : folate, magnésium, calcium, et vitamine C[15] ; et, au moins pour les hommes, une forte consommation de glucides, une charge glycémique et un index glycémique élevés[16]. La consommation de vin et de pain complet peut faire diminuer le risque de lithiase biliaire[17]. L'alcoolisme serait protecteur, au contraire de l'hypertriglycéridémie[18].
L'obésité[19] ainsi qu'un diabète sont également plus souvent observés. Les personnes en perte de poids rapide[20], comme les personnes ayant subi une opération de type chirurgie bariatrique, sont à risque de former des calculs : le corps métabolisant des graisses durant une perte de poids rapide, il s’ensuit une sécrétion accrue de cholestérol dans la bile par le foie.
Les patients prenant de l'orlistat, un médicament pour perdre du poids commercialisé sous les noms d'Alli ou Xenical, ont des risques accrus de lithiase bilaire[21]. Au contraire, l'acide ursodéoxycholique (UCDA), un des acides biliaires, mais également un médicament commercialisé sous le nom d'Ursodiol, semble prévenir la formation de calculs biliaires durant la perte de poids[22]. Un régime riche en graisses durant la perte de poids semble également prévenir la lithiase biliaire[22].
Plusieurs maladies liées à la digestion peuvent en favoriser la formation, telles que l'intolérance au lactose, au gluten (maladie cœliaque), la maladie de Crohn.[réf. nécessaire]
On peut retrouver également des calculs biliaires dans les cas où une hémolyse (destruction des globules rouges) importante existe : maladies hémolytiques chroniques type Minkowsky-Chauffard, ou aiguës type paludisme[réf. nécessaire].
Des médicaments peuvent favoriser la production de lithiases vésiculaires : octréotide, progestatifs, statine, etc.[réf. nécessaire]
Anatomie[modifier | modifier le code]
La vésicule se situe sous le foie, auquel elle adhère par l'intermédiaire du lit vésiculaire. Elle fait partie du système excréteur de la bile, avec les voies biliaires intra-hépatiques et la voie biliaire principale (ou cholédoque), qui amène la bile dans le duodénum, au niveau de la papille duodénale, ou sphincter d'Oddi, où elle rejoint le canal de Wirsung, canal excréteur du pancréas. Elle y est reliée par l'intermédiaire du canal cystique. Son rôle est de stocker de la bile entre les repas, et de l'évacuer quand le bol alimentaire passe dans le duodénum : ainsi la digestion des graisses est facilitée. Cette fonction n'est pas indispensable chez l'être humain, car son alimentation est variée : ainsi l'absence de vésicule n'entraîne habituellement pas de trouble digestif[réf. nécessaire].
Clinique[modifier | modifier le code]
De nombreux calculs vésiculaires sont découverts par hasard, lors d'un examen fait pour autre chose (par exemple une échographie pendant la grossesse). Ces calculs asymptomatiques ne nécessitent pas de traitement, ni de surveillance particulière. Le patient doit simplement en être averti. En effet, aucun critère n'existe pour prévoir les complications de ces calculs biliaires.
Seule exception : la présence de microlithiases, tout petits calculs de moins d'1 mm qui font courir un danger particulier, de migration facilitée vers la voie biliaire principale et le pancréas[23]. Une ablation de la vésicule est utile dans ce cas pour éviter des complications sévères.
La lithiase peut se manifester par une colique hépatique. Cette dernière est une douleur sous-costale droite, avec irradiations vers l'épaule droite et inhibition respiratoire, qui survient souvent après un repas copieux, et dure de 15 minutes à 4 heures. Il n'y a pas de fièvre, pas de jaunisse (ou ictère) associée. On peut retrouver dans le même temps des nausées, des migraines. La douleur correspond à la mise en tension de la vésicule, bouchée par un calcul. Quand ce dernier est évacué, la douleur disparaît rapidement.
Complications[modifier | modifier le code]
L'une des complications est la cholécystite aiguë. Elle se manifeste par l'apparition d'une fièvre aux alentours de 38,5 °C, accompagnant la douleur de colique hépatique qui ne s'arrête pas. Elle correspond à l'infection de la bile vésiculaire, quand l'obstacle au niveau du canal cystique ne se lève pas. Son évolution peut se faire vers la gangrène vésiculaire, puis l'ouverture de la vésicule dans le ventre (biliopéritoine). La cholécystite chronique peut se constituer au bout de quelques épisodes de cholécystite et de colique hépatique non convenablement traités : la vésicule se rétracte, la paroi s'épaissit, la vésicule est entourée d'inflammation.
Le cancer de la vésicule biliaire en est une complication exceptionnelle et correspond à la cancérisation de la vésicule autour d'un calcul ancien.
Le calcul peut s'enclaver au niveau du collet vésiculaire ou dans le canal cystique en cas de cystique long, à trajet parallèle au cholédoque et avec un abouchement bas dans le cholédoque : il est alors responsable d'une occlusion de ce dernier et d'un ictère ; ce cas clinique est appelé « syndrome de Mirizzi[24] ».
Le calcul peut passer le canal cystique et atteindre le cholédoque : c'est la lithiase de la voie biliaire principale. Elle peut être asymptomatique (le calcul « nage » dans la voie biliaire principale) ou être responsable d'une jaunisse (ictère), souvent fluctuante. Si la bile au-dessus du calcul de la voie biliaire principale s'infecte, on arrive à l'angiocholite : la douleur biliaire s'installe, puis une fièvre à 40 °C, puis un ictère massif. C'est un état très grave, avec risque vital engagé : le patient peut développer un choc septique, une insuffisance rénale aiguë, des troubles de la coagulation, une défaillance multi-viscérale.
Le calcul peut aussi migrer vers les voies biliaires intra-hépatiques et s'y fixer : c'est la lithiase intrahépatique, souvent peu symptomatique.
Avant de gagner le duodénum, le calcul peut s'engager dans le canal de Wirsung et provoquer une pancréatite aiguë biliaire : l'inflammation du pancréas peut créer des lésions plus ou moins graves, les plus sévères engageant le pronostic vital.
Enfin, en cas de cholécystite chronique, le calcul peut éroder le fond de la vésicule et la paroi du duodénum. Le calcul migre alors dans le tube digestif et se coince au niveau de la valvule iléo-cæcale : c'est l'iléus biliaire. Il s'agit d'un tableau d'occlusion du grêle, survenant au décours d'épisodes biliaires.
Diagnostic[modifier | modifier le code]
Sur une prise de sang, on recherchera des signes de dysfonctionnement hépatique qui apparaissent en cas de complication de la lithiase biliaire (transaminases, bilirubine, phosphatases alcalines, gamma-GT), et un retentissement sur la coagulation : TP, facteur V. On vérifiera aussi l'existence de signes d'inflammation (CRP). Une prise de sang normale n'élimine toutefois pas un problème biliaire.
Imagerie[modifier | modifier le code]
La radiographie de l'abdomen sans préparation (ASP) met en évidence les calculs radio-opaques (20 % des cas environ).
L'échographie abdominale est l'examen de choix. Elle montre les calculs vésiculaires et leurs complications : épaississement de la paroi vésiculaire dans la cholécystite, dilatation de la voie biliaire principale ou des voies biliaires intra-hépatiques. En revanche, elle visualise mal le pancréas, le duodénum. Elle peut ne pas montrer le calcul, si l'échographie n'est pas faite strictement à jeun. En règle générale, sa spécificité et sa sensibilité sont très bonnes[25].
La tomodensitométrie (ou scanner) montre moins bien le calcul. Par contre, elle permet de mieux visualiser le pancréas, les complications duodénales et la présence de lithiases intra-hépatiques.
La cholangiographie par résonance magnétique ou bili-IRM étudie les liquides en stase de l'abdomen : bile, liquide pancréatique, sans utiliser de produit de contraste, et sans anesthésie. Les seules contre-indications de l'examen sont une claustrophobie, ou la présence de corps étrangers métalliques. Elle peut montrer des calculs plus gros que 3 mm.
L'échoendoscopie utilise une sonde d'échographie située au bout d'un endoscope : en la plaçant dans le duodénum, cet examen permet de voir la voie biliaire principale, la vésicule, le pancréas, une partie du foie. C'est un examen nécessitant une anesthésie générale.
La cholangiopancréatographie rétrograde endoscopique (CPRE) est plus invasive : elle consiste à opacifier les voies biliaires grâce à un cathéter introduit dans la papille duodénale par voie endoscopique, sous anesthésie générale[26]. Elle peut déboucher sur des gestes thérapeutiques : sphinctérotomie, extraction d'un calcul de la voie biliaire principale, drainage naso-biliaire, mise en place d'une endoprothèse. Il existe un risque d'hémorragie et de pancréatite aiguë après ce geste.
La cholécystographie orale et la cholangiographie intraveineuse sont des examens anciens, qui ne sont plus réalisés du fait de risques allergiques importants liés aux produits utilisés.
En pratique, devant une colique hépatique ou une cholécystite non grave, une échographie et une biologie suffiront. Si la biologie est très perturbée, on pourra proposer une bili-IRM, ou une écho-endoscopie (le chirurgien préfèrera éventuellement proposer une cholangiographie per-opératoire). En cas d'angiocholite, ou de pancréatite avec signes biliaires, la CPRE sera préférée, pour bénéficier de ses possibilités thérapeutiques.
Traitement[modifier | modifier le code]
Les calculs asymptomatiques ne nécessitent aucun traitement ni aucun régime[11].
La cholécystectomie consiste en l'ablation chirurgicale de la vésicule (pas seulement du calcul), dès l'apparition des premiers symptômes. Cette intervention faite fréquemment par cœlioscopie, est le plus souvent anodine, même si elle peut donner lieu à de très rares complications graves. Les autres traitements sont proposés soit aux patients déjà cholécystectomisés, soit aux patients dont l'état général précaire ou le grand âge ne permettent pas d'envisager l'intervention chirurgicale. Dans les cas non compliqués chez la personne âgée, un traitement des symptômes (douleurs) peut se discuter[27].
Options médicales[modifier | modifier le code]
Le traitement médical vise à soulager le patient de ses symptômes, avant l'intervention chirurgicale : antalgiques et antispasmodiques dans la colique hépatique, antibiotiques dans la cholécystite aiguë, réanimation dans l'angiocholite.
La dissolution des calculs par des acides biliaires pris par voie orale est connue depuis 1937 et pratiquée depuis les années 70 avec différents médicaments. Son inconvénient est de fabriquer des microlithiases, avec un risque accru de complications graves. Elle ne présente donc pas d'intérêt dans le traitement de la lithiase, qu'elle soit symptomatique ou non.
La lithotripsie (fragmentation des calculs par ondes de choc sonore externes) a été pratiquée pour la première fois en 1986. Elle présente le même risque théorique de microlithiase. Elle est surtout indiquée dans les lithiases intrahépatiques, et quelques situations post-opératoires complexes.
La dissolution des calculs et la lithotripsie ont un taux d'échecs notable et un risque de récidive, ce qui fait que ces deux techniques ne sont proposés qu'en deuxième intention[11].
Options chirurgicales[modifier | modifier le code]
La cholécystectomie est l'ablation chirurgicale de la vésicule biliaire. Elle se fait par incision sous-costale ou médiane, ou par cœlioscopie. Dans ce dernier cas, le ventre est gonflé avec du CO2 (gaz transparent, non toxique, et que l'organisme sait éliminer par les poumons), puis on introduit une caméra et des instruments pour enlever la vésicule. Dans le même temps opératoire est réalisée une cholangiographie per-opératoire, pour contrôler la voie biliaire principale. La cœlioscopie a un aussi bon résultat qu'une ablation classique (« à ciel ouvert »), mais la durée d'hospitalisation en est plus courte ainsi que la convalescence[28].
En cas de lithiase de la voie biliaire principale, il convient de l'extraire, soit par le canal cystique, soit en ouvrant le cholédoque. On peut, si la voie biliaire est trop inflammatoire, laisser un drainage (Pedinnelli ou Escat, Kehr, ou endoprothèse) ou réaliser une dérivation biliaire, vers le duodénum ou l'intestin grêle.
L'intervention chirurgicale peut être faite rapidement ou de manière différée, aucune de ces deux attitudes n'ayant montré une supériorité par rapport à l'autre[29].
Une option chirurgicale conservatrice existe, elle consiste à retirer la lithiase en conservant la vésicule. Cette intervention est pratiquée uniquement en Chine[30] avec un endoscope spécifique. Cette technique n'est pas pratiquée en occident car, la vésicule étant conservée, il existe un risque de récidive.
Cette intervention est indiquée dans le cas de patients dont la lithiase est liée à une infection parasitaire à Clonorchis sinensis (plus courante en Asie), un traitement de l'infection par Clonorchis sinensis prévenant la formation de nouvelle lithiase[31].
Options endoscopiques[modifier | modifier le code]
Lors de la cholangiopancréatographie rétrograde endoscopique, des gestes thérapeutiques peuvent être réalisés : sphinctérotomie, extraction de calculs de la voie biliaire principale, drainage, endoprothèse.
Options radiologiques[modifier | modifier le code]
La radio est surtout utilisée pour le diagnostic. Il existe quelques situations où des gestes thérapeutiques peuvent être réalisés par le radiologue : ponction et drainage d'une cholécystite aiguë chez un patient dont l'état cardiaque ou pulmonaire n'autorise pas l'intervention chirurgicale (mais l'intérêt de cette technique reste discuté[32]), drainage biliaire trans-hépatique, souvent dans le traitement de complications post-opératoires.
Notes et références[modifier | modifier le code]
- Passeport Santé, « Calculs biliaires (lithiase biliaire) - Définition », sur passeportsante.net (consulté le ).
- « Les calculs biliaires », sur liver.ca, 2015 (consulté le 10 septembre 2016).
- (en) Naseem A. Channa, Fateh D. Khand, Tayab U Khand, Mhhammad H. Leghari et Allah N Memon, « Analysis of human gallstones by Fourier Transform Infrared (FTIR) », Pakistan Journal of Medical Sciences, no 3, (lire en ligne)
- (en) Qiao T, Ma RH, Luo XB, Yang LQ, Luo ZL, Zheng PM, « The systematic classification of gallbladder stones » PLoS One 2013;8:e74887.
- (en) Kim IS, Myung SJ, Lee SS, Lee SK et Kim MH, « Classification and nomenclature of gallstones revisited », Yonsei Medical Journal, no 44, (lire en ligne)
- (en) P Portincasa, A Moschetta, G Palasciano « Cholesterol gallstone disease » Lancet 2006 ; 368: 230–9.
- (en) G. Sanders, A. N. Kingsnorth, « Gallstones » BMJ 2007;335:295-299
- (en) I. Halldestam, E. L. Enell, E. Kullman, K. Borch, « Development of symptoms and complications in individuals with asymptomatic gallstones » Br J Surg. 2004;91:734-8
- (en) E. A. Shaffer « Gallstone disease: epidemiology of gallbladder stone disease »] Best Pract Res Clin Gastroenterol. 2006;20:981-96.
- (en) D. Katsika, A. Grjibovski, C. Einarsson, Lammert et al. « Genetic and environmental influences on symptomatic gallstone disease: a Swedish study of 43,141 twin pairs » Hepatology 2005;41:1138-43.
- Gurusamy KS, Davidson BR, Gallstones, BMJ, 2014;348:g2669
- Rojeet Shrestha, P Gyawali, BK Yadav et Bibek Poudel, « In response to the article entitled “Prevalence of different types ofgallstone in the patients with cholelithiasis at Kathmandu MedicalCollege” by Pradhan SB, Joshi MR and Vaidya A published in KUMJ2009 Vol 7, No. 3, Issue 25, 268-71 », Kathmandu University Medical Journal, vol. 7, (ISSN 1812-2027, lire en ligne, consulté le )
- Sailesh B. Pradhan, M. R. Joshi et A. Vaidya, « Prevalence of different types of gallstone in the patients with cholelithiasis at Kathmandu Medical College, Nepal », Kathmandu University medical journal (KUMJ), vol. 7, , p. 268–271 (ISSN 1812-2078, PMID 20071875, lire en ligne, consulté le )
- 4 Water | Dietary Reference Intakes for Water, Potassium, Sodium, Chloride, and Sulfate | The National Academies Press (DOI 10.17226/10925, lire en ligne), p. 124
- R. M. Ortega, M. Fernández-Azuela, A. Encinas-Sotillos et P. Andrés, « Differences in diet and food habits between patients with gallstones and controls », Journal of the American College of Nutrition, vol. 16, , p. 88–95 (ISSN 0731-5724, PMID 9013440, lire en ligne, consulté le )
- (en) C.-J. Tsai, M. F. Leitzmann, W. C. Willett et E. L. Giovannucci, « Dietary carbohydrates and glycaemic load and the incidence of symptomatic gall stone disease in men », Gut, vol. 54, , p. 823–828 (ISSN 1468-3288, PMID 15888792, PMCID 1774557, DOI 10.1136/gut.2003.031435, lire en ligne, consulté le )
- (en) Misciagna, Giovanni, Leoci, Claudio, Guerra, Vito, Chiloiro, Marisa, Elba, Silvana, Petruzzi, José, Mossa, Ascanio, Noviello, Maria R., Coviello, Angelo et Minutolo, Marino Capece, « Epidemiology of cholelithiasis in southern Italy. Part II: Risk factors. », European Journal of Gastroenterology & Hepatology, no 8, , p. 585–93 (DOI 10.1097/00042737-199606000-00017, lire en ligne)
- Banim PJ, Luben RN, Bulluck H, Sharp SJ et al. The aetiology of symptomatic gallstones quantification of the effects of obesity, alcohol and serum lipids on risk. Epidemiological and biomarker data from a UK prospective cohort study (EPIC-Norfolk), Eur J Gastroenterol Hepatol, 2011;23:733-40
- Shaffer EA, Epidemiology and risk factors for gallstone disease: has the paradigm changed in the 21st century?, Curr Gastroenterol Rep, 2005;7:132-40
- NHS Choices, « Should you lose weight fast? - Live Well - NHS Choices », sur nhs.uk (consulté le ).
- (en) Office of the Commissioner, « Safety Information - Xenical (orlistat) capsules »(Archive.org • Wikiwix • Archive.is • Google • Que faire ?), sur fda.gov (consulté le ).
- (en) Stokes, Caroline S., Gluud, Lise Lotte, Casper, Markus et Lammert, Frank, « Ursodeoxycholic Acid and Diets Higher in Fat Prevent Gallbladder Stones During Weight Loss: A Meta-analysis of Randomized Controlled Trials », Clinical Gastroenterology and Hepatology, no 12, (ISSN 1542-3565, DOI 10.1016/j.cgh.2013.11.031, lire en ligne)
- (en) N. G. Venneman, E. Buskens, M. G. Besselink et al. « Small gallstones are associated with increased risk of acute pancreatitis: potential benefits of prophylactic cholecystectomy? » Am J Gastroenterol. 2005;100:2540-50.
- Le syndrome de Mirizzi
- Ross M, Brown M, McLaughlin K et al. Emergency physician-performed ultrasound to diagnose cholelithiasis: a systematic review, Acad Emerg Med, 2011;18:227-35
- « CPRE (cholangiopancréatographie rétrograde endoscopique) - Société can »(Archive.org • Wikiwix • Archive.is • Google • Que faire ?), sur cancer.ca (consulté le ).
- Schmidt M, Sondenaa K, Vetrhus M, Berhane T, Eide GE, A randomized controlled study of uncomplicated gallstone disease with a 14-year follow-up showed that operation was the preferred treatment, Dig Surg, 2011;28:270-6
- (en) F. Keus, J. A. de Jong, H. G. Gooszen, C. J. van Laarhoven, « Laparoscopic versus open cholecystectomy for patients with symptomatic cholecystolithiasis » Cochrane Database Syst Rev. 2006;(4):CD006231.
- (en) K. S. Gurusamy, K. Samraj, « Early versus delayed laparoscopic cholecystectomy for acute cholecystitis » Cochrane Database Syst Rev. 2006 ;(4):CD005440.
- (en) Tie Qiao, Wan-Chao Huang, Xiao-Bing Luo et Yang-De Zhang, « Design and application of a new series of gallbladder endoscopes that facilitate gallstone removal without gallbladder excision », The Review of Scientific Instruments, vol. 83, , p. 015115 (ISSN 1089-7623, PMID 22299994, DOI 10.1063/1.3673472, résumé)
- (en) Tie Qiao, Rui-hong Ma, Xiao-bing Luo et Pei-ming Zheng, « Microscopic Examination of Gallbladder Stones Improves Rate of Detection of Clonorchis sinensis Infection », Journal of Clinical Microbiology, vol. 51, , p. 2551-2555 (ISSN 0095-1137, PMID 23698535, PMCID PMC3719603, DOI 10.1128/JCM.00946-13, lire en ligne, consulté le )
- Gurusamy KS, Rossi M, Davidson BR, Percutaneous cholecystostomy for high-risk surgical patients with acute calculous cholecystitis, Cochrane Database Syst Rev, 2013;8:CD007088.
