Pancréatite chronique
| Spécialité | Gastro-entérologie |
|---|
| CIM-10 | K86.0-K86.1 |
|---|---|
| CIM-9 | 577.1 |
| OMIM | 167800 |
| DiseasesDB | 9559 |
| MedlinePlus | 000221 |
| eMedicine | 181554 |
| MeSH | D050500 |
La pancréatite chronique est une maladie inflammatoire chronique du pancréas. Elle se caractérise par la formation de calcifications dans le corps pancréatique, d'où le nom qui lui est souvent donné de pancréatite chronique calcifiante. Elle évolue en trois phases, durant chacune cinq ans environ : d'abord par poussées douloureuses, souvent déclenchées par un excès alimentaire ; puis complications à type de pseudo-kyste, avec possibilité d'ictère, d'hypertension portale, de compression digestive, ou de douleurs chroniques ; enfin destruction du parenchyme pancréatique avec insuffisance pancréatique exocrine et diabète.
Causes[modifier | modifier le code]
Les causes ou facteurs favorisants les plus fréquents de pancréatite chronique sont :
- l'alcoolisme chronique. Cependant, seuls 10 % des alcooliques chroniques développent cette maladie, ce qui fait évoquer la nécessité d'autres facteurs[1].
- des causes nutritionnelles (incidence rare en Europe) ;
- l’hyperparathyroïdie (quelle qu’en soit la cause) ;
- les anomalies génétiques (parfois dues à une mutation du gène codant la protéine CFTR dans le cadre d’une mucoviscidose atténuée). D'autres gènes ont été mis en cause, dont le PRSS1 produisant une forme de trypsine résistante à la dégradation, et des mutations sur la SPINK1 codant un facteur dégradant la trypsine[2]. Ces facteurs semblent cependant des facteurs favorisants que causal de la maladie[3] ;
- les formes post-radiothérapie ;
- les formes auto-immunes constituent moins de 5 % des cas[4]. Elles peuvent viser uniquement le pancréas ou entrer dans le cadre d'une atteinte multi-viscérale.
Aucune cause connue n'est retrouvée dans un certain pourcentage des cas (formes idiopathiques). Il s'agit de la majeure partie des cas en Inde. Les formes tropicales en constituent une forme particulière chez l'homme jeune, avec de gros calculs biliaires, compliquées de diabète[5].
L'alcoolisme et les formes idiopathiques constituent l'essentiel des causes. Parmi les autres causes rares, on peut citer une origine infectieuse (VIH, virus ourlien, coxsackie, echinococcus, Cryptosporidium), une origine médicamenteuse (valproate de sodium, phénacétine, thiazide, estrogène, azathioprine)[3].
D'autres facteurs sont favorisants, ainsi le tabagisme[6]. Le rôle de l'inhalation de certains hydrocarbures volatils est évoqué[7].
Épidémiologie[modifier | modifier le code]
L'incidence standardisée pour la population mondiale est estimée à 7,7 nouveaux cas pour 100 000 habitants par an pour les hommes, de 1,2 nouveaux cas pour 100 000 hab par an pour les femmes. En France, la prévalence est de 26 cas pour 100 000 habitants avec près de quatre fois plus d'hommes que de femmes[8]. Les chiffres japonais sont comparables[9]. L'incidence s'établit à 15,3 nouveaux cas pour 100 000 hab par an en Guadeloupe et 27,6 nouveaux cas pour 100 000 habitants par an à La Réunion, constituant un problème de santé publique[10]. La prévalence est 4 à 8 fois plus importante en Inde qu'en Europe, les causes idiopathiques prédominant dans le premier cas[11].
Clinique et physiopathologie[modifier | modifier le code]
La tendance actuelle est de dire que les pancréatite aiguë et chronique forment une seule et même maladie, la première évoluant parfois vers la seconde[3].
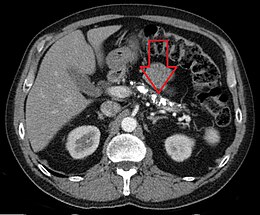
Les calcifications du pancréas sont typiques de la pancréatite chronique. Elles sont vues au mieux sur un scanner sans injection.
La douleur évolue par poussées aiguës éventuellement déclenchées par une prise d'alcool. Elle peut être chronique, majorée par toute prise alimentaire. Elle est de siège épigastrique, avec irradiation dorsale. Le patient consulte le plus souvent pour des douleurs épigastriques, qui ont suivi un excès de boissons alcoolisées. Il peut y avoir une irradiation dorsale. On retrouve parfois une inappétence, des vomissements, un ralentissement du transit associés. Les douleurs sont parfois liées à des poussées inflammatoires aiguës dans un contexte chronique : elles sont alors rapidement régressives après mise au repos du tube digestif et antalgiques par voie intra-veineuse. Elles peuvent être aussi en rapport avec une mise en tension du canal de Wirsung (obstrué soit par une calcification, soit par un pseudo-kyste), et deviennent alors chroniques avec crise douloureuse suivant chaque repas, et amaigrissement important.
Le patient peut présenter des complications secondaires à des pseudo-kystes dans 40 % des cas. Ces lésions peuvent apparaître secondairement à une nécrose focalisée dans les suites d'une pancréatite aiguë, ou se déterminer en amont d'un obstacle canalaire secondaire à une calcification pancréatique. Ce pseudo-kyste est une lésion liquidienne, dans le corps du pancréas ou à son contact, qui peut par son volume entraîner une compression sur les organes de voisinage : cholédoque, duodénum, veine porte ; avec les signes cliniques associés : ictère, vomissements post-prandiaux, hypertension portale. Par ailleurs ce pseudo-kyste peut se compliquer par lui-même : surinfection, saignement intra-kystique, etc.
Une cholestase par compression de la voie biliaire principale peut également révéler la pancréatite chronique, sous forme de prurit simple, d'ictère, voire de poussées d'angiocholite. Elle sera rattachée à la pancréatite chronique du fait de la présence de calcifications pancréatiques. Elle peut être reliée à une compression par un pseudo-kyste, à une fibrose pancréatique, à un noyau d'inflammation pancréatique. Elle survient dans environ 27 % des pancréatites chroniques.
Une compression duodénale révélée par des vomissements alimentaires et un amaigrissement survient dans environ 6 % des cas, se développant à partir de quatre mécanismes : fibrose, inflammation aiguë, pseudo-kyste, ou dystrophie kystique de la paroi duodénale.
Une thrombose veineuse peut se développer dans le système mésentérico-porte, avec hypertension portale segmentaire, et parfois rupture de varices œsophagiennes.
Des épanchements séreux (péritoine, plèvre, péricarde) peuvent survenir soit de façon aiguë lors d'une poussée de pancréatite, soit de façon chronique : ils sont dans ce cas souvent déterminés par une fistule wirsungienne (un taux élevé d'amylase et de lipase dans l'épanchement séreux oriente vers ce mécanisme).
Des complications hémorragiques peuvent survenir, avec création de pseudo-anévrysmes (compliquant souvent un pseudo-kyste) ou d'une wirsungorragie (saignement extériorisé sous forme d'un méléna ; la fibroscopie et la coloscopie sont normales ; le diagnostic sera fait sur un scanner, qui mettra en évidence la pancréatite chronique, avec ses calcifications, et la lésion causale).
Des complications spléniques peuvent également survenir comme complication aiguë de la pancréatite chronique : pseudo-kyste intra-splénique, hématome, rupture. Ces complications sont rares.
Le diabète est par contre une complication fréquente et terminale de la pancréatite chronique, résultant de la destruction progressive des îlots de Langerhans qui produisent l'insuline, dans le pancréas. Il s'agit d'un diabète insulino-dépendant, s'aggravant progressivement, souvent facilement équilibrable.
De même, une insuffisance pancréatique exocrine va apparaître en fin d'évolution de la pancréatite chronique, avec troubles de la digestion des graisses alimentaires, stéatorrhée.
Une ostéomalacie peut apparaître à la suite de la malabsorption de la vitamine D (liposoluble), responsable pour part de la minéralisation des os.
Évolution[modifier | modifier le code]
La pancréatite chronique s'éteindra souvent d'elle-même, avec la destruction complète du pancréas, en 10 à 15 ans, qui verra la fin des complications aiguës de la pancréatite : le patient n'aura alors plus de douleurs ou de pseudo-kystes. Il ne restera comme séquelle de la pancréatite, que les calcifications, le diabète, et l'insuffisance pancréatique exocrine. Par contre le patient gardera un risque supérieur de développer un adénocarcinome pancréatique, surtout dans les rares formes héréditaires[12].
La mortalité avoisine les 50 % à 20 ans dans les formes alcooliques[13]. Elle est beaucoup plus basse dans les autres formes[13].
Diagnostic différentiel[modifier | modifier le code]
- cancer du pancréas
- calcul dans le cholédoque
- ulcère de l'estomac ou du duodénum
Le diagnostic de certitude nécessite souvent un avis spécialisé (parfois collégial).
Examens complémentaires[modifier | modifier le code]
Biologie[modifier | modifier le code]
Les dosages des gamma glutamyl transpeptidase, des phosphatases alcalines et de la glycémie peuvent être perturbées. Le bilan hépatique comporte des anomalies si l'origine est alcoolique.
Imagerie[modifier | modifier le code]
L'échographie est souvent techniquement difficile en raison de la profondeur du pancréas et l'interposition de différents organes. La cholangiopancréatographie par voie rétrograde endoscopique permet de visualiser des images spécifiques sur l'arbre biliaire intra-pancréatique mais avec un risque de poussée de la maladie[3]. L'imagerie repose actuellement sur le scanner ou l'IRM[14], ce dernier examen permettant, par injection d'un produit de contraste, d'obtenir une visualisation des voies intra pancréatiques (cholangiopancréatographie par IRM[15]).
Traitement[modifier | modifier le code]
La prise en charge des pancréatites chronique a fait l'objet de la publication de recommandations. Celles, internationales, datent de 2020[16], celles, européennes, de 2017[17].
Le premier traitement est préventif : arrêter l'intoxication causale de la pancréatite aiguë pour en éviter les évolutions délétères ; le patient a donc consigne de ne pas boire de boisson alcoolisée. Un régime alimentaire pauvre en graisse ou en sucre peut aussi être indiqué (régime en plusieurs phases de réhabilitation pancréatique).
Le traitement d'une poussée douloureuse est la mise au repos du tube digestif, et l'administration d'antalgiques par voie intra-veineuse. L'alimentation peut être reprise dès que les douleurs se sont amendées. En cas de douleurs chroniques, la prescription d'antalgiques majeurs (morphinique) peut être nécessaire.
Les complications de la pancréatite chronique nécessitent des traitements soit médicaux (somatostatine ou ses analogues), soit endoscopiques (prothèses permettant l'élargissement de la voie biliaire, lithotripsie, ponction et dérivation d'un pseudo-kyste sous contrôle échoendoscopique...), ou encore chirurgicaux (dérivations du cholédoque, de l'estomac, du Wirsung, d'un pseudokyste, dans une anse grêle montée en Y ; rares indications de résection pancréatique, hémostase d'un pseudoanévrisme). le traitement chirurgical semble plus efficace que le traitement endoscopique pour le drainage de la voie pancréatique[18].
Ces indications de traitement sont prises de façon collégiale par des équipes médicales et chirurgicales habituées à de telles prises en charge.
Le traitement consiste également en la prise en compte des facteurs favorisants : traitement du syndrome de sevrage à l'alcool et ou de l'alcoolisme, consultation diététique.
Les pancréatites auto-immunes répondent à un traitement par corticoïdes.
Plusieurs anti-oxydants ont été testés avec un succès mitigé[19].
La stéatorrhée peut être traitée soit par la prise de lipase, soit par un régime appauvri en graisses. Le diabète peut nécessiter la mise sous insuline.
Notes et références[modifier | modifier le code]
- (en) Dufour MC, Adamson MD, The epidemiology of alcohol-induced pancreatitis, Pancreas, 2003;27:286-290
- (en) Chen JM, Férec C, Chronic pancreatitis: genetics and pathogenesis, Annu Rev Genomics Hum Genet, 2009;10:63-87
- (en) Braganza JM, Lee SH, McCloy FRCS RF, McMahon MJ, Chronic pancreatitis, Lancet, 2011;377:1184-1197
- (en) Pezzilli R, Etiology of chronic pancreatitis: has it changed in the last decade?, World J Gastroenterol, 2009;15:4737-4740
- (en) Barman KK, Premalatha G, Mohan V, Tropical chronic pancreatitis, Postgrad Med J, 2003;79:606-615
- (en) Yadav D, Whitcomb DC, « The role of alcohol and smoking in pancreatitis » Nat Rev Gastroenterol Hepatol. 2010;7:131-145
- (en) McNamee R, Braganza JM, Hogg J, Leck I, Rose P, Cherry N, Occupational exposure to hydrocarbons and chronic pancreatitis: a case-referent study, Occup Environ Med, 1994;51:631-637
- (en) Lévy P, Barthet M, Mollard BR, Amouretti M, Marion-Audibert AM, Dyard F. Estimation of the prevalence and incidence of chronic pancreatitis and its complications, Gastroenterol Clin Biol, 2006;30:838-844
- (en) Otsuki M, Chronic pancreatitis in Japan: epidemiology, prognosis, diagnostic criteria, and future problems, J Gastroenterol, 2003;38:315-326
- Chapitre II - Épidémiologie - 2.2.0.7 Les maladies non cancéreuses du pancréas, SNFGE, mars 2001
- (en) Garg PK, Tandon RK, Survey on chronic pancreatitis in the Asia—Pacific region, J Gastroenterol Hepatol, 2004;19:998-1004
- (en) Rosendahl J, Bödeker H, Mössner J, Teich N, Hereditary chronic pancreatitis, Orphanet J Rare Dis, 2007;2:1
- (en) Ammann RW, Diagnosis and management of chronic pancreatitis: current knowledge, Swiss Med Wkly, 2006;136:166-174
- (en) Balci NC, Smith A, Momtahen AJ et al. MRI and S-MRCP findings in patients with suspected chronic pancreatitis: Correlation with endoscopic pancreatic function testing (Epft), J Magn Reson Imaging, 2010;31:601-606
- (en) Tamura R, Ushibashi T, Takahashi S, Chronic pancreatitis: MRCP versus ERCP for quantitative caliber measurement and qualitative evaluation, Radiology, 2006;238:920-928
- Gardner TB, Adler DG, Forsmark CE, Sauer BG, Taylor JR, Whitcomb DC, ACG Clinical Guideline: Chronic Pancreatitis, Am J Gastroenterol, 2020;115:322-39
- Löhr JM, Dominguez-Munoz E, Rosendahl J et al. United European Gastroenterology evidence-based guidelines for the diagnosis and therapy of chronic pancreatitis (HaPanEU), United European Gastroenterol, 2017;5:153-99
- (en) Cahen DL, Gouma DJ, Nio Y et al. Endoscopic versus surgical drainage of the pancreatic duct in chronic pancreatitis, N Engl J Med, 2007;356:676-684
- (en) Monfared SSMS, Vahidi H, Abdolghaffari AH, Nikfar S, Abdollahi M, Antioxidant therapy in the management of acute, chronic and post-ERCP pancreatitis: a systematic review, World J Gastroenterol, 2010;15:4481-4490
Articles connexes[modifier | modifier le code]
Liens externes[modifier | modifier le code]
- Ressources relatives à la santé :