Ciguatera
| Causes | Ciguatoxine |
|---|---|
| Symptômes | Gastro-entérite, trouble neurologique et maladie cardio-vasculaire |
| Traitement | Mannitol (d) |
|---|---|
| Spécialité | Toxicologie |
| CIM-10 | T61.0 |
|---|---|
| CIM-9 | 988.0 |
| DiseasesDB | 31122 |
| MedlinePlus | 002851 |
| eMedicine |
813869 ped/403 |
| MeSH | D036841 |
La ciguatera (ou "gratte" en Nouvelle-Calédonie) est une forme particulière d’ichtyosarcotoxisme (du grec ichtyos : poisson, sarcos : chair, toxicon : toxique), c'est-à-dire une intoxication alimentaire par les chairs de poissons contaminés par la microalgue benthique Gambierdiscus toxicus présente dans les récifs coralliens. Comme de nombreuses toxines naturelles et artificielles, la ciguatoxine s'accumule dans les organismes et sa concentration augmente au fur et à mesure que l'on monte les échelons de la chaîne alimentaire, selon le principe de la biomagnification. Parmi les 400 espèces potentiellement infectées, les grands poissons prédateurs comme le barracuda, la murène, le mérou ou encore les carangues sont les plus susceptibles de provoquer un empoisonnement. Le terme ciguatera désigne également le phénomène qui en est à l’origine : la destruction des récifs coralliens.
Historique[modifier | modifier le code]
La ciguatera est une intoxication connue depuis fort longtemps puisque la première description historique semble être celle d’un médecin chinois de la dynastie des T’ang, Chen Tsang Chi vers l'an 650. À partir du XVe siècle, les progrès de la navigation ont permis aux grands aventuriers de l’époque de partir vers des terres inconnues, où ils ont découvert, à leurs frais, la ciguatera. Ainsi, Colomb, Magellan, Cortes, Vasco de Gama en font la description dans les Caraïbes ; Fernandes de Quiros, Cook, Bligh en font état dans le Pacifique.
James Cook fit la première description précise d'une intoxication à la ciguatoxine, le aux Nouvelles-Hébrides :
« Cet après-midi, un des naturels, ayant harponné un poisson, mon secrétaire l'acheta et me l'envoya après mon retour. Il était d'une nouvelle espèce, un peu comme un poisson-soleil, avec une grosse tête longue et hideuse. Ne nous doutant pas qu'il pouvait nous empoisonner, nous donnâmes l'ordre de l'apprêter pour le souper. Mais par bonheur il fallut si longtemps pour le dessiner et le décrire qu'il n'était plus temps de le faire cuire, de sorte qu'on n'apprêta que le foie et les rognons auxquels monsieur Forster et moi goûtâmes tout juste. Vers trois heures du matin, nous nous trouvâmes atteints d'une extraordinaire faiblesse et d'un engourdissement de tous les membres. J'avais presque perdu le sentiment du toucher et je ne pouvais distinguer, entre ceux que j'avais la force de soulever, les corps lourds des légers. Un quart d'eau et une plume avaient le même poids pour ma main. Nous prîmes tous les deux de l'émétique et après cela nous fîmes une suée qui nous apporta beaucoup de soulagement. Le matin, un des cochons qui avait mangé les entrailles fut trouvé mort. »
Le vocable ciguatera est quant à lui attribué au cubain Felipe Poey, qui l'emploie en 1866 pour désigner une intoxication neurodigestive consécutive à l’ingestion d’un gastéropode marin (Livona pica) dont le nom vernaculaire cubain est cigua.
Épidémiologie[modifier | modifier le code]
Environ 400 millions de personnes vivent dans les zones d’endémie et sont donc exposées à la ciguatera, et on estime à 50 000 le nombre de personnes intoxiquées chaque année. Il s’agit de la plus importante des intoxications par produits de la mer[réf. nécessaire] avec l’intoxication histaminique. Cependant, le nombre de cas déclarés est semble-t-il sous-estimé[réf. souhaitée] : diagnostic délicat, difficulté d’accès aux soins dans ces régions d’endémie, utilisation de la médecine vernaculaire, difficulté de recueil des informations. La répartition géographique s'étend entre le 35e parallèle nord et le 35e parallèle sud, sur une ceinture circumtropicale englobant l'ensemble des régions coralliennes (Pacifique, Caraïbes et Antilles, océan Indien). Son incidence croît avec la décroissance de la latitude (Juranovic et al. 1991)[source insuffisante]. Plusieurs régions françaises des départements et territoires d’Outre-Mer sont concernées par le phénomène : Réunion (incidence à 7,8/100 000), Guadeloupe (incidence à 30/100 000), Martinique (incidence à 41/100 000), Nouvelle-Calédonie (incidence à 100/100 000), Polynésie (incidence à 500/100 000). La France hexagonale et les régions situées hors zone d’endémie peuvent également connaître des cas de ciguatera mais ceux-ci sont pour la plupart des cas d’importation contractés en zone corallienne ou liés à la consommation de poissons tropicaux servis en restaurant.
Sous l'effet du réchauffement climatique, de plus en plus de cas sont répertoriés en Europe et notamment en Allemagne où depuis 2012, près de 20 patients atteints de ciguatera sont diagnostiqués chaque année[1].
Développement de Gambierdiscus toxicus[modifier | modifier le code]
Le corail est un animal hermatypique, c'est-à-dire bâtisseur de récifs du groupe des madréporaires ou sclératinaires se présentant sous de multiples formes : encroûtant, massif, colonne, ramifié, foliacé… Les polypes, formant la partie vivante de ces organismes, se logent à l’intérieur des calices calcaires qu’ils élaborent grâce au symbiotisme existant entre eux et de microalgues photosynthétiques, les zooxanthelles. C’est à l’occasion d’un stress que les polypes se débarrassent de leurs symbiotes, donnant le phénomène de « corail en fleur ». La persistance du stress aboutit à la mort des coraux qui perdent leur source d’énergie ; c’est le phénomène de « blanchissement corallien » (le pigment photosynthétique des zooxanthelles est à l’origine de la couleur du corail).
Le stress à l’origine de cet évènement peut être d’origine naturelle (onde de tempête, tsunami, tempêtes, cyclones tropicaux, séismes sous-marins, sources d’eau douce, Acanthaster planci,…) ou d’origine humaine (travaux d’aménagement des littoraux avec utilisation des coraux pour les constructions et formation de nuages de boues privant les zooxanthelles de lumière, pollution des lagons, pêche intensive, tourisme irresponsable, activités militaires…). À grande échelle, le réchauffement climatique à l’origine du réchauffement de la température des mers (le corail souffre à partir de 29 °C et meurt au-delà de 30 °C) et la surexposition aux rayonnements ultra-violets due aux trous dans la couche d’ozone pourraient également participer à la destruction des récifs.

Ces surfaces coralliennes nouvellement dégradées vont progressivement être recouvertes par des gazons algaux constitués de macroalgues sur lesquelles vont à leur tour proliférer des microalgues. Parmi celles-ci, on trouve des algues de la famille des dinoflagellés nommées Gambierdiscus. Dans le Pacifique, six espèces sont décrites : G. toxicus, G.belzeanus, G.australes, G.pacificus, G.polynesiensis, G.Yasumotoi ; seule G. toxicus est à l’origine de la ciguatera. Ses conditions optimales de croissance dépendent de la température de l’eau (entre 26 et 29 °C), de la salinité (environ 35 ‰), de la luminosité (de l'ordre de 2 000 à 3 000 lux sur une photopériode de douze heures), du pH (entre 8,2 et 8,4) et de la présence de sels nutritifs (silicates et oxydes telluriques, détritus algaux) et de vitamines (B12, biotine et thiamine). Tout éloignement de ces conditions optimales de croissance entraîne un ralentissement du temps de division. L’intervention de facteurs microbiens dans la croissance des dinoflagellés a également été suggérée par leur rôle d’intermédiaires dans le métabolisme de substances provenant des macroalgues ou par l'enrichissement du milieu en dioxyde de carbone (Legrand et al.).
On estime que le délai entre la perturbation du milieu corallien et l'apparition de cas de ciguatera est de l'ordre d'une vingtaine de mois : deux à trois mois pour que les surfaces coralliennes nouvellement mises à nu soit recouvertes de gazons algaux, quatre mois avant que les premiers dinoflagellés soient observés, huit à neuf mois avant que ceux-ci n’atteignent une densité conséquente et encore au moins trois mois pour que soient décrits les premiers cas d'intoxications humaines ; soit, au total, un délai d’un an et demi à deux ans (Caire et al. 1985). En l'absence d'entretien du phénomène, l’épidémie dure de dix à trente ans.
Production des toxines[modifier | modifier le code]
Certaines souches de Gambierdiscus toxicus (suggérant ainsi une participation génétique) dans des conditions environnementales semble-t-il différentes de celles favorisant leur croissance (présence de sels métalliques et de bactéries dans le milieu) produisent une toxine à l’origine des troubles observés au cours d’une intoxication[réf. nécessaire].
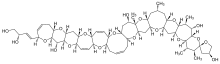



La ciguatoxine est un polyéther liposoluble, thermostable, de faible poids moléculaire, considéré comme l’une des plus puissantes biotoxines marines puisqu’il suffit d’à peine un microgramme pour tuer un homme. Les techniques de purification et de détection par chromatographie ont permis d’isoler 39 ciguatoxines différentes. Elles varient selon leur origine géographique (23 ciguatoxines du Pacifique ou P-CTX, 12 ciguatoxines des Caraïbes ou C-CTX et 4 ciguatoxines de l’Océan Indien ou I-CTX), selon les espèces pisciaires et selon leur position dans la chaîne alimentaire. Elles n’ont pas encore toutes livré leur structure moléculaire. La ciguatoxine de référence, la première découverte, la plus représentée et par conséquent la plus étudiée, est la P-CTX1B ; elle sert d’étalon dans les tests de détection en laboratoire. Les ciguatoxines pénètrent la chaîne alimentaire par l’intermédiaire des poissons brouteurs de corail et des herbivores qui broutent les algues sur lesquelles est fixé Gambierdiscus toxicus. Ces poissons sont ensuite les proies des poissons omnivores puis carnivores. Les toxines sont accumulées le long de la chaîne alimentaire[réf. souhaitée], les carnivores présentent donc des taux toxiniques plus importants que les herbivores. De plus, les toxines subissent au sein des organismes pisciaires un métabolisme oxydatif les rendant plus toxiques : les ciguatoxines décelées chez les carnivores sont donc plus nocives que celles retrouvées chez les herbivores. Les CTX étant liposolubles, elles s’accumulent préférentiellement dans certains organes comme le foie, la tête, les gonades ; on en retrouve également dans les chairs mais à des concentrations moindres : l’excès de concentration entre les viscères et le reste des tissus (surtout le muscle) est de l'ordre de 50 à 100 chez Gymnothorax javanicus (murène javanaise). Les toxines ne semblent pas avoir d’effet majeur chez les poissons ; l’accumulation des toxines est un processus lent tout comme le sont les mécanismes de détoxifications hépatiques. Les poissons les plus vieux et les plus gros sont par conséquent ceux qui présentent le plus de risque. Tous les poissons d’ambiance corallienne sont donc potentiellement ciguatoxiques, plus de 400 espèces de poissons responsables ont été décrits, appartenant à des familles et ordres variés (57 familles, onze ordres). Certains semblent cependant exempts de risque comme les poissons pélagiques qui ne chassent qu’en pleine mer : thons, espadons, marlins, mahimahi… ou des poissons vivant en eaux profondes. Des cas isolés ont pourtant été décrits après leur consommation suggérant la possibilité de transmission des toxines par des chaînes alimentaires annexes, non connues. L’humain s’intoxique donc en consommant ces poissons ; la survenue d’une symptomatologie dépendra de la concentration toxinique : 0,1 μg par exemple pour la PCTX1B[réf. souhaitée].
Diverses autres toxines synthétisée par Gambierdiscus n’ont a priori aucun rôle majeur dans la ciguatera : maitotoxines, acides gambieriques, gambierols, ciguatérine, etc.
Physiopathologie[modifier | modifier le code]
Les ciguatoxines sont des neurotoxines dont l’action sur les canaux sodiques voltage dépendants est responsable des manifestations cliniques observées au cours d’une intoxication.
La sous-unité α du canal sodique est constituée de quatre domaines homologues (I à IV) ayant chacun six segments transmembranaires [2]. La liaison entre ces segments est faite par des boucles extra- et intra-cellulaires. Le site de fixation des ciguatoxines se situe au niveau du récepteur 5 du domaine IV[2].
Les CTX agissent en maintenant ouverts les canaux sodiques à des valeurs de potentiel où normalement ils devraient être fermés, avec pour conséquence l’apparition spontanée et répétitive de potentiels d’action. L’ouverture des canaux sodiques est responsable d’un afflux massif d’ions sodium dans la cellule, entraînant un gonflement lié à l’afflux d’eau nécessaire pour conserver un équilibre osmotique trans-membranaire. Ce phénomène est particulièrement visible au niveau des nœuds de Ranvier et des terminaisons axonales.
Les manifestations nerveuses découlent donc de cette action des toxines, aussi bien sur les nerfs moteurs que sensitifs ; de même sur les jonctions neuromotrices. Les manifestations cardiaques et digestives de la maladie sont elles aussi dépendantes de l’action des ciguatoxines sur le système nerveux sympathique et parasympathique.
Signes cliniques[modifier | modifier le code]
Il n’existe pas de signe spécifique de la ciguatera, le diagnostic est donc présomptif : en zone d’endémie, c’est la survenue de symptômes compatibles avec une intoxication dans les suites d’un repas de poisson connu pour être potentiellement ciguatoxique. La plupart du temps, il n’est pas nécessaire de réaliser de test de laboratoire. Dans la majorité des cas, les symptômes apparaissent précocement après la consommation, quelquefois dans les minutes qui suivent, le plus souvent entre une et quatre heures, plus rarement au-delà de 24 heures. Ce délai dépend de la dose de toxine ingérée (qui dépend aussi de l’espèce et de la taille du poisson), de la susceptibilité individuelle et de l’exposition antérieure aux toxines.
Les hommes sont plus souvent touchés que les femmes avec un sex-ratio de 1,5 à 1,8 selon les études. Les tranches d’âge les plus fréquemment atteintes sont les 20-40 ans, probablement du fait d’une consommation plus importante quantitativement et/ou phénomène de sensibilisation (apparition de signes d’intoxication pour des doses de toxines de plus en plus faibles).
La durée de la maladie est très variable, divers facteurs interviennent :
- plus les symptômes tardent à apparaître, plus longue sera la maladie ;
- plus sévères seront les symptômes, plus longue sera la maladie ;
- le tabac semble également prolonger la durée de la symptomatologie.
La sévérité de la maladie varie également selon divers facteurs :
- une intoxication antérieure est un facteur de risque de nouvel épisode plus sévère ;
- certaines espèces pisciaires sont associées à un risque élevé de ciguatera plus sévère ;
- la consommation du foie, de la tête et des gonades augmente également le risque ;
- plus retardée sera l’apparition des premiers signes, plus sévère sera l’intoxication.
La symptomatologie peut varier selon certains facteurs :
- La zone d’endémie : les signes nerveux sont plus fréquents dans le Pacifique que dans les Caraïbes, les hallucinations sont plus courantes dans l’océan Indien.
- L’espèce pisciaire : la consommation de poissons carnivores est liée à une plus grande fréquence de symptômes cardiovasculaires alors que les poissons herbivores sont associés à des troubles gastro-intestinaux ou nerveux prédominants (vertiges, ataxie).
- L’ethnie : une étude réalisée en Nouvelle-Calédonie observait une plus grande fréquence de prurit, ataxie, douleurs abdominales, et asthénie chez les Mélanésiens. Les Européens semblaient présenter davantage d’hyperlacrymation, de raideur de nuque, d’arthralgies, et de sensation d'inversion thermique. Les Chinois présentaient plus de diarrhées et de douleurs abdominales. Une susceptibilité individuelle d’origine génétique pourrait expliquer ces variations, ainsi qu’une différence de comportement alimentaire.
- L’âge : fréquence plus importante de diarrhées, paresthésies péri-buccales, dysesthésies, faiblesse généralisée, bradycardie, dyspnée observée chez les patients plus âgés.
- Le sexe : les hommes souffrent plus souvent de diarrhée, de douleurs abdominales et de dysurie ; les femmes souffrent plus fréquemment d’arthralgies et de myalgies, de vertiges, de dysesthésies, de prurit.
Plus de 150 signes ont été décrits ; ils peuvent évoluer de manière isolée, coexister, se précéder ou se succéder d'une manière variable d'un individu à l'autre. Il est habituel de les classer en quatre grands pôles : digestif, nerveux, cardiovasculaire et général.
Signes digestifs[modifier | modifier le code]
Ils sont les premiers à apparaître mais aussi les premiers à disparaître. Ils peuvent être isolés ou au contraire être d'emblée associés à des signes nerveux :
- Douleurs abdominales diffuses.
- Nausées, vomissements.
- Diarrhée, le plus souvent aqueuse, parfois responsable de déshydratation aiguë.
- Ténesme.
- Hoquet.
Les douleurs, nausées-vomissements et diarrhées sont de loin les symptômes digestifs les plus souvent rencontrés.
Signes nerveux[modifier | modifier le code]
Ils apparaissent en quelques jours voire en quelques heures et ce sont aussi ceux qui peuvent persister le plus longtemps. Ils durent en général quelques jours à quelques semaines, parfois des mois. Ils peuvent toucher l’ensemble du système nerveux.
Atteinte du système nerveux central[modifier | modifier le code]
- Syndrome cérébelleux : une ataxie cérébelleuse peut être observée avec des troubles de la coordination et de l'équilibre.
- Fatigue chronique : asthénie, léthargie, troubles du sommeil avec cauchemars, réveils précoces, intolérance à l'exercice, manque de motivation, douleurs variées, céphalées quotidiennes, etc. Ce syndrome peut être lié aux dysfonctionnements touchant le système nerveux tout entier ou à un état dépressif associé. Sa sévérité n'est pas corrélée à la nature ni à la sévérité de l'intoxication.
- Syndrome dépressif : on ne sait pas si cette dépression est due aux effets de la toxine elle-même ou si elle est secondaire à la phase aiguë de l'intoxication ou au passage à la chronicité de certains symptômes.
- Hallucinations visuelles ou auditives : elles sont notablement plus fréquentes dans l'océan Indien.
- Céphalées, vertiges, étourdissements, ...
- Fonctions cognitives et psychologiques : ne semblent pas être atteintes.
Atteinte du système nerveux périphérique[modifier | modifier le code]
- Paresthésies : à type de picotements, engourdissements, fourmillements. Elles sont observées surtout au niveau des extrémités, du visage (péri-orales, labiales, linguales, pharyngées) et parfois en région péri-anale. Il s’agit d’un des symptômes les plus fréquemment observés.
- Dysesthésies : elles sont également fréquentes et considérées comme un des signes les plus évocateurs de la ciguatera. Le patient se plaint de sensations de brûlure ou de décharges électriques au contact d'objets froids : la douche froide paraît bouillante, les objets froids brûlent la main, ... Souvent, ce symptôme est improprement appelé « inversion de la sensation thermique » ou « inversion de la sensibilité chaud-froid » alors que les liquides ou objets chauds ne déclenchent pas de symptôme particulier. Les dysesthésies peuvent également être décrites comme une impression de percevoir toutes les boissons comme gazeuses. Selon certaines études, les dysesthésies du visage pourraient être le marqueur d'une intoxication plus sévère.
- Ataxie : par atteinte de la sensibilité profonde, elle peut être responsable d'une ataxie et expliquer des troubles de la marche.
- Faiblesse ou fatigabilité musculaire voire parésies.
- Abolition ou diminution des réflexes ostéotendineux.
- Atteinte des nerfs crâniens.
D’autres symptômes peuvent mettre en jeu le pronostic fonctionnel voire le pronostic vital :
- Troubles de la déglutition.
- Convulsions.
- Troubles de la conscience.
- Coma.
- Paralysie de la fonction respiratoire par fatigabilité des muscles inspiratoires et du diaphragme, ou par atteinte du système nerveux autonome.
- Neuropathies périphériques de type polyneuropathies. Le pronostic peut être mis en jeu par une paralysie des muscles respiratoires et des troubles de la déglutition. Ces cas peuvent faire évoquer un diagnostic comme le syndrome de Guillain-Barré. L'électromyogramme peut montrer des signes de dénervation (fasciculations, rares potentiels de fibrillation, tracés neurogènes pauvres dans les muscles déficitaires) et des signes de démyélinisation (baisse des vitesses de conduction, augmentation des latences distales). La biopsie nerveuse montre une atteinte démyélinisante et/ou une infiltration œdémateuses des fibres.
Signes cardiovasculaires[modifier | modifier le code]
Ils sont habituellement considérés comme faisant toute la gravité de l’intoxication. Lorsqu’ils sont présents, ils surviennent de façon précoce mais ils durent rarement plus d’une semaine. On observe le plus souvent :
- Bradycardie sinusale inférieure à 60 par minute.
- Hypotension artérielle.
- Hypotension orthostatique pouvant persister jusqu'à quatre semaines.
Beaucoup plus rarement sont observés une hypertension, une tachycardie, un assourdissement des bruits du cœur, des troubles du rythme à type d'extrasystoles ventriculaires ou supraventriculaires, des bradyarythmies, des troubles de la conduction à type de bloc auriculoventriculaire du premier degré. Dans les cas graves, on peut observer un état de choc lié à une défaillance cardiorespiratoire pouvant être aggravé par un état de déshydratation aigüe.
Signes généraux[modifier | modifier le code]
Certains sont couramment observés, d’autres sont anecdotiques.
- Myalgies : en particulier les gros groupes musculaires.
- Arthralgies : elles touchent surtout les grosses articulations, particulièrement les genoux, les chevilles, les épaules et les coudes.
- Prurit : il constitue l’un des maîtres-symptômes de la ciguatera, à tel point qu'il a donné son nom à la maladie en Nouvelle-Calédonie : « la gratte ». Ce sont les paumes des mains et plantes des pieds qui sont les plus souvent atteintes. Le prurit peut parfois être généralisé, notamment après l'ingestion d'alcool ou à la suite d'un exercice physique important, c’est-à-dire lorsque le flux sanguin cutané est augmenté. Les démangeaisons peuvent être très sévères et occasionner des lésions de grattage avec leur lot de complications : excoriations, abcès, cellulites, cicatrices, lichenification.
- Éruptions cutanées : lésions éruptives non spécifiques érythémato-papuleuses, avec parfois une desquamation lors de la phase de guérison.
- Frilosité, frissons sans fièvre.
- Hypersudation, hypersalivation, hyperlacrymation, rhinorrhée.
- Raideur de nuque.
- Dysurie, rétention aigüe d'urines.
- Goût métallique dans la bouche, douleurs dentaires, sensation de dents qui se déchaussent, douleurs gingivales.
- Hydrophobie.
- Dyspnée asthmatiforme.
- Flou visuel voire perte de vision transitoire, ophtalmoplégie, diplopie, douleurs rétrooculaires, injection conjonctivale, photophobie, mydriase ou myosis, ptosis.
- Prurit vulvaire, dyspareunie (certaines femmes dont les symptômes sont chroniques ressentent une recrudescence des troubles au moment de leurs règles).
- Douleurs péniennes lors de l'érection avec intensification au moment de l'éjaculation, pouvant empêcher l'homme d'avoir des relations sexuelles pendant plusieurs semaines. Douleur testiculaire, urétrite avec sensibilité du méat.
Cas particuliers[modifier | modifier le code]
- Douleurs péniennes ou douleurs vulvaires chez les partenaires sexuels de personnes intoxiquées. À chaque fois, seule cette voie de contamination était retrouvée : aucun antécédent de ciguatera, pas de repas de poisson, ...
- Chez les femmes enceintes : peu d'études existent, seulement quelques cas rapportés. Il ne semble pas y avoir d'effet tératogène des ciguatoxines chez l’humain contrairement à la tétrodotoxine. Quelques cas d'avortements ou de naissances prématurées sans autre cause évidente ont été signalés. Une mère intoxiquée en début de grossesse (16e semaine d’aménorrhée) a ressenti une augmentation des mouvements fœtaux pendant cinq heures ; à la naissance, l’enfant était en bonne santé et son examen clinique à dix mois de vie était normal. Une autre mère, intoxiquée en fin de grossesse (36e semaine d’aménorrhée) a également ressenti une augmentation des mouvements actifs fœtaux pendant une durée de 24 heures et, lors de la naissance de l'enfant par césarienne, celui-ci présentait une paralysie faciale gauche et une fatigabilité des mains. Cet enfant était normal au bout de six semaines mais il n'avait toujours pas souri.
- Chez les femmes allaitantes : on note une hyperesthésie du mamelon rendant l'allaitement douloureux et difficile. De plus, des cas de transmission de la mère à son enfant ont été observés (diarrhées, coliques, rash maculopapuleux, comportement inhabituel ou irritable du nourrisson quelques heures après la tétée).
Détection[modifier | modifier le code]
La clinique ne pouvant permettre de poser à coup sûr le diagnostic de ciguatera, il pourrait être intéressant, dans certaines circonstances (doute diagnostic, diagnostic différentiel, cas grave, ...), de pouvoir confirmer cette hypothèse diagnostique par un examen complémentaire. Or, il n’existe aucun moyen de détection simple, fiable, peu coûteux et facile à utiliser en pratique. Les examens biologiques standard peuvent seulement montrer des anomalies en rapport avec une déshydratation aigüe, il n'existe pas de syndrome inflammatoire, le bilan hépatique est normal, certains cas s'accompagnent d'une augmentation des enzymes musculaires (créatine phosphokinase).
Seuls des tests réalisés sur des restes de poissons permettent d’affirmer ou infirmer la présence de toxines ; ils ne sont réalisés que par des laboratoires spécialisés du fait de la complexité des opérations : extraction des fractions lipidiques, purifications par chromatographie HPLC, mise en évidence des toxines. Les tests sur les animaux ont été largement utilisés, notamment sur la souris qui présente une sensibilité particulière aux toxines. Des abaques ont été réalisées, permettant une analyse semi-quantitative : relation entre la quantité de toxines injectées et le temps de survie.
Des tests cellulaires ont ensuite vu le jour. Ils consistent notamment à étudier la toxicité de l’extrait sur des neuroblastomes de souris : la mise en contact de cellules traitées avec d’autres composés cytotoxiques entraînera une mort cellulaire plus rapide en présence de CTX. Ces tests sont plus sensibles que les tests sur animaux puisqu’ils permettent de détecter des concentrations de ciguatoxines de l’ordre du picogramme (sensibilité 10 000 fois supérieure).
D’autres types de tests permettent de confirmer la présence des toxines sur HPLC en les marquant par des fluorochromes ou en les analysant à la spectrophotométrie de masse (cette technique a d’ailleurs permis de découvrir la structure moléculaire de plusieurs des ciguatoxines).
Enfin, des tests immunochimiques ont été développés et sont les plus prometteurs, notamment pour l’élaboration de tests utilisables sur le terrain. Ces tests ont comme principe la réaction antigène-anticorps, où l'antigène sera constitué par les CTX. Le complexe antigène-anticorps est par la suite mis en évidence en marquant l’anticorps par une fluorescéine (immunofluorescence), un élément radioactif (radiomarquage) ou une enzyme dont l’activité est repérée par spectrophotométrie, colorimétrie ou fluorométrie (tests immuno-enzymatiques). Ce sont ces derniers qui ont été utilisés dans divers tests de détection rapides : ciguatest®, ciguacheck®. Ces différents tests consistent à mettre en contact une bandelette ou un bâtonnet (sur lesquels sont absorbés des anticorps) avec la chair du poisson puis à immerger ce matériel dans une solution de substrat chromogène. L’intensité de la coloration renseigne sur la teneur en toxines. Ils permettraient de détecter les poissons à risque pour l'homme contenant plus de 0,08 ppb d'équivalents P-CTX1B, avec une limite de détection à 0,05 ppb (en se rappelant que la symptomatologie apparaît à environ 0,1ppb). Ces tests présentent donc l’avantage de pouvoir être effectués sur le terrain mais ils présentent de nombreux faux-positifs liés à des réactions croisées avec d’autres toxines marines dont l’acide okadaïque et la brévétoxine) ; ils sont aussi relativement chers (10 $US l’unité).
Des tests plus sensibles et spécifiques sont en cours de développement : ils utilisent plusieurs anticorps monoclonaux dirigés contre les parties communes aux ciguatoxines (technique du sandwich).
Notons enfin que les populations des zones endémiques possèdent leurs propres moyens de détection, la plupart n’ont pas fait leur preuve scientifique. Ceux qui semblent les plus plausibles sont ceux qui utilisent des animaux comme le chat qui présente des vomissements, syndrome cérébelleux voire qui meurt s’il ingère un poisson ciguatoxique (la littérature mentionne également le cas d’un homme qui faisait goûter le poisson à sa belle-mère, à son insu). Se passer le foie d’un poisson ciguatoxique sur les gencives pourraient aussi entraîner des paresthésies chez un sujet déjà sensibilisé.
Traitement[modifier | modifier le code]
La plupart des traitements sont à visée symptomatique ; la diversité des traitements utilisés s’explique par la grande variété des symptômes rencontrés.
On trouve ainsi :
- Les traitements à visée digestive : antiémétiques, anti-diarrhéiques, antispasmodiques.
- Les traitements à visée nerveuse : anxiolytiques, antidépresseurs, gabapentine, ...
- Les traitements à visée cardiaque : solutés de remplissage et de réhydratation, atropine, lidocaïne, drogues vasoactives, ...
- Les traitements autres : anti-prurigineux, antalgiques, calcium, cocktails vitaminiques, corticoïdes, ...
Le mannitol était habituellement décrit comme un traitement possible. En effet, il a été démontré que à la suite de la fixation de la ciguatoxine sur le récepteur du canal sodique, il y a une entrée de Na+ car les canaux sodiques sont maintenus à ouverts. Lors de l’ajout de CTX-1b, il a été observé une augmentation du volume des nœuds de Ranvier, mais la morphologie des zones internodales ne semble pas affectée, avec une augmentation maximale après 60 à 100 minutes de traitement avec la toxine (cette augmentation étant liée à un influx d’eau intra-axonal)[3],[2]. Après ajout de 100 mM de D-mannitol sur des fibres nerveuses myélinisées d’un nerf sciatique de grenouille Rana esculenta traitée avec 10 nM CTX-1b, il y a une diminution du volume des nœuds de Ranvier et un retour à un état de base. Ceci a aussi été remarqué avec des solutions de 100 mM de saccharose et 50 mM de chlorure de tétraméthylammonium. Il a aussi été remarqué que la fréquence des potentiels d’action spontanés est augmentée lors d’une intoxication avec du CTX-1b, mais qu’après ajout de 100 mM de D-mannitol, cette fréquence diminuait, jusqu’à une suppression 30 secondes après ajout de D-mannitol. Il a été suggéré que le D-mannitol aurait un effet osmotique plus que spécifique[3]. Mais selon une étude récente [4] son efficacité est comparable à celle d'une solution physiologique. Son mécanisme d’action demeure cependant encore mystérieux. Il agit d’une part par son pouvoir osmotique et réduit ainsi l’œdème entrainé par l’afflux massif d’eau dans les neurones.
Le rôle du D-mannitol comme piège à radicaux libres (OH) a aussi été suggéré, mais le fait que des effets similaires au D-mannitol aient été observés avec du saccharose et du tétraméthylammonium rendent cette hypothèse peu probable [3]; enfin, il pourrait agir directement au niveau des récepteurs sodiques en empêchant la fixation des CTX à ce niveau. Si l’ensemble des cas rapportés dans la littérature semble plébisciter l’emploi du mannitol, la seule étude en double aveugle n’a pas montré sa supériorité contre un sérum salé isotonique. Cependant, sa relative innocuité (en respectant ses contre-indications) fait qu’il est conseillé de l’utiliser, notamment dans les cas avec atteinte nerveuse (mannitol 20 % 1 g/kg en 30 à 45 minutes, y compris chez les enfants).
Les populations locales possèdent également leurs traitements traditionnels. De nombreuses plantes sont utilisées, certaines le sont dans des régions pourtant très éloignées et ont fait l’objet d’études pharmacologiques montrant en effet une action bénéfique comme Argusia argentea ou faux-tabac.
Enfin, après une intoxication, il est conseillé d'éviter les repas à base de poisson (même ceux réputés non toxiques comme les poissons du large) ou de fruits de mer, ainsi que les boissons alcoolisées pendant trois à six mois. Sinon, on s’expose à la persistance ou la rechute des paresthésies, dysesthésies et prurit notamment. Il convient d'éviter de façon moins stricte les aliments riches en protéines animales (viandes, œufs) et végétales (céréales, légumineuses). Il est cependant illusoire d'interdire totalement la consommation de poissons dans des régions où il constitue la base de l'alimentation quotidienne et quelquefois la quasi-totalité des apports protéiques des populations.
Prévention[modifier | modifier le code]
En l'absence de traitement efficace, la prévention reste essentielle pour minimiser le nombre d’intoxications.
- Protéger l’environnement marin en général, et les fragiles systèmes coralliens notamment.
- Mieux connaître et surveiller les zones à risque.
- Obtenir des tests de détection simples, peu coûteux, fiables (sans faux-négatif pour limiter le risque d’intoxication pour le consommateur et sans faux positif pour limiter les pertes du pêcheur) et faciles à utiliser sur le terrain.
- Interdire l’importation et la vente des espèces les plus à risque. Celles faisant l’objet du plus grand nombre d’interdictions sont les barracudas. En France métropolitaine, sont également interdites à l’importation les poissons des familles des Balistidae (balistes), Tetraodontidae (poissons-ballons, poissons-porcs-épics, poissons-lunes), Acanthuridae (poissons chirurgiens).
- Informer les populations sur les espèces à risque et les organes à ne pas consommer.
- Faire confiance aux pêcheurs locaux sur les endroits et espèces à éviter.
- Donner un morceau du poisson à un chat avant de le consommer ne permet en aucun cas de savoir s'il est empoisonné (en plus d'être éthiquement douteux).[citation nécessaire]
Notes et références[modifier | modifier le code]
- Increase in ciguatera fish poisoning cases in Europe sur bfr.bund.de, le site de l’Institut allemand de détection des risques.
- Mattei C, « Ciguatoxines et brévétoxines : dissection de leurs actions neurobiologiques », Journal de la Société de Biologie,
- (en) Benoit E, « Nodal swelling produced by ciguatoxin-induced selective activation of sodium channels in myelinated nerve fibers », Neuroscience,
- (en) H. Schnorf, M. Taurarii et T. Cundy, « Ciguatera fish poisoning: a double-blind randomized trial of mannitol therapy », Neurology, vol. 58, no 6, , p. 873–80 (PMID 11914401, DOI 10.1212/WNL.58.6.873)
Annexes[modifier | modifier le code]
Articles connexes[modifier | modifier le code]
- Gambierdiscus toxicus
- Intoxication alimentaire | Ichtyosarcotoxisme | Scombrotoxisme | Tétrodotoxisme
Liens externes[modifier | modifier le code]
- Notes sur la Ciguatera sur le site du laboratoire de recherche sur les biotoxines de l'Institut Pasteur
Bibliographie[modifier | modifier le code]
- Cook J, Relations de voyages autour du monde. La Découverte ed., Paris, 2005, 455 p.
- Château-Degat M.L, Portrait épidémiologique de la Ciguatera dans le Pacifique-sud, thèse en épidémiologie, université Laval Québec (2005) http://www.theses.ulaval.ca/cocoon/meta/ 2005/22535.xml
- (en) Juranovic L, Park D « Foodborne toxins of marine origin: ciguatera » Review of Environmental Contamination and Toxicology 1991;117:51-85.
- (en) Geller R, Olson K, Senecal P « Ciguatera fish poisoning in San Francisco, California, caused by imported barracuda » The Western Journal of Medicine 1991;155(6):639-642.
- Weinberg S. Découvrir l'Océan Pacifique tropical, Édition Nathan, Paris, 2004, 447 p.
- (en) Juranovic L, Park D. « Foodborne toxins of marine origin: ciguatera » Review of Environmental Contamination and Toxicology 1991;117:51-85.
- Legrand A.M, Bagnis R. « La ciguatera : un phénomène d'écotoxicologie des récifs coralliens » Annales de l'Institut Pasteur, Actualités 1991;4:253-266.
- (en) Kaly U, Jones G, Tricklebank K. « Preliminary assessment of a severe outbreak of ciguatera at Niutao, Tuvalu » South Pacific Journal of Natural Science 1991;11:62-81.
- Quod J.P, Bourdeau P, Turquet J, Guignard A. « La ciguatera dans les DOM-TOM : aspects épidémiologiques et physiopathologiques » Recueil de Médecine Vétérinaire, numéro spécial Mer 1994;1-6.
- (en) Boydron-Le Garrec R, Benoit E, Sauviat MP, Frostin M, Laurent D. « Ciguatera: from the etiology of the phenomenon to the treatment of its symptoms » Journal de la Société de Biologie 2005;199(2):127-139.
- (en) Johnson R, Jong E. « Ciguatera: Caribbean and Indo-Pacific fish poisoning » The Western Journal of Medicine 1983;138:872-874.
- (en) Benoit E, Juzans P, Legrand A.M, Molgó J. « Nodal swelling produced by ciguatoxin-induced selective activation of sodium channels in myelinated nerve fibers » Neuroscience 1996;74(4):1121-1131.
- (en) Mattei C, Dechraoui M.Y, Molgó J, Meunier F, Legrand A.M, Benoit E. « Neurotoxins targetting receptor site 5 of voltage-dependant sodium channels increase the nodal volume of myelinated axons » Journal of Neuroscience Research 1999;55:666-673.
- (en) Katz A, Terrel-Perica S, Sasaki D. « Ciguatera on Kauai: investigation of factors associated with severity of illness » American Journal of Tropical Medicine and Hygiene 1993;49(4):448-454.
- (en) Lange R. « Ciguatera toxicity » American Family Physician 1987;35(4):177-182.
- (en) Bagnis R, Kuberski T, Laugier S « Clinical observations on 3,009 cases of ciguatera (fish poisoning) in the South Pacific » American Journal of Tropical Medicine and Hygiene 1979;28(6):1067-1073.
- (en) Angibaud G, Rambaud S « Serious neurological manifestations of ciguatera: is the delay unusually long? » Journal of Neurology, Neurosurgery and Psychiatry 1998;64:688-694.
- (en) Glaziou P, Martin P, « Study of factors that influence the clinical response to ciguatera fish poisoning » Bulletin de la Société de Pathologie Exotique 1992;85:419-420.
- (en) Fasano A, Hokama Y, Russel R, Morris J.G: « Diarrhea in ciguatera fish poisoning: preliminary evaluation of pathophysiological mechanisms ». Gastroenterology (1991) 100; 471-476.
- (en) Ruff T, Lewis R: « Clinical aspects of ciguatera: an overview » Memoirs of the Queensland Museum (1994) 34(3); 609-619.
- (en) Pearn J: « Chronic fatigue syndrome: chronic ciguatera poisoning as a differential diagnosis ». The Medical Journal of Australia (1997) 166(6); 309-310.
- (en) Pearn J: « Neurology of ciguatera » Journal of Neurology, Neurosurgery and Psychiatry (2001) 70; 4-8.
- (en) Tyk C, Tcy K: « Chronicity of neurological features in ciguatera fish poisoning » Human & Experimental Toxicology (2001) 20; 426-428.
- (en) Hung Y.M, Hung S.Y, Chou K.J, Huang N.C, Tung C.N, Hwang D.F, Chung H.S: « Short report: Persistant bradycardia caused by ciguatoxin poisoning after barracuda fish eggs ingestion in Southern Taïwan » American Journal of Tropical Medicine and Hygiene (2005) 73(6); 1026-1027.
- (en) Geller R, Benowitz N: « Orthostatic hypotension in ciguatera fish poisoning » Archives of Internal Medicine (1992) 152; 2131-2133.
- (en) Lange R: « Ciguatera toxicity » American Family Physician (1987) 35(4); 177-182.
- Stommel E, Parsonnet J, Jenkyn L: Polymyositis after ciguatera toxin exposure. Archives of Neurology (1991) 48; 874-877.
- Lange R, Lipkin M, Yang G: Can ciguatera be a sexually transmitted disease? Clinical Tocicology (1989) 27(3); 193-197.
- Pearn J, Harvey P, De Ambrosis W, Lewis R, McKay R: Ciguatera and pregnancy. The Medical Journal of Australia (1982) 1(2); 57-58.
- Senecal P.E, Osterloh J: Normal fœtal outcome after maternal ciguateric toxin exposure in the second trimester. Clinical Toxicology (1991) 29(4); 473-478.
- Boydron R : Ciguatera et détection : point et perspectives. Thèse de doctorat en pharmacie (2004) no 045P.
- Boydron-Le Garrec R, Benoit E, Sauviat M.P, Laurent D : Détection des ciguatoxines : avantages et inconvénients des différentes méthodes biologiques utilisées. Journal de la Société de Biologie (2005) 199(2) ; 115-125.
- Pearn J, Lewis R, Ruff T, Tait M, Quinn J, Murtha W, King G, Mallet A, Gillepsie N: Ciguatera and mannitol: experience with a new treatment regimen. The Medical journal of Australia (1989) 151; 77-80.
- Birinyi-Strachan L, Davies M, Lewis R, Nicholson G: Neuroprotectant effects of iso-osmolar D-mannitol to prevent Pacific ciguatoxin-1 induced alterations in neuronal excitability: a comparison with over osmotic agents and free radical scavengers. Neuropharmacology (2005) 49; 669-686.
- Schnorf H, Taurarii M, Cundy T: Ciguatera fish poisoning, a double-blind randomized trial of mannitol therapy. Neurology (2002) 58(6); 1-17.
- Boydron-Le Garrec R, Benoit E, Sauviat M.P, Lewis R.J, Molgo J, Laurent D: Ability of some plant extracts, traditionally used to treat ciguatera fish poisoning, to prevent the in vitro neurotoxicity produced by sodium channel activators. Toxicon (2005) 46; 625-634.
- Diogène G, Durand-Clément M, Puiseux-Dao S : La ciguatera, intoxication alimentaire d'origine marine et la maitotoxine composante du complexe toxinique ciguatérique. Revue Scientifique et Technique de la Défense (1992) ; 37-47.
- Sozzi G, Marotta P, Aldeghi D, Tredici G, Calvi L: Polyneuropathy secondary to ciguatoxin poisoning. Italian Journal of Neurological Science (1988) 9; 491-495.
- Derouiche F, Cohen E, Rodier G, Boulay C, Courtois S : Ciguatera et neuropathie périphérique : un cas. Revue Neurologique (2000) 156(5) ; 514-516.
- Katz A, Terrel-Perica S, Sasaki D: Ciguatera on Kauai: investigation of factors associated with severity of illness. American Journal of Tropical Medicine and Hygiene (1993) 49(4); 448-454.
- Bechtold D, Smith K: Sodium-mediated axonal degeneration in inflammatory demyelinating disease. Journal of the Neurological Sciences (2005) 233; 27-35.
- Hughes R, Cornblath D: Guillain-Barré syndrome. The Lancet (2005) 366; 1653-1666.
- Gatti C, Oehler E, Legrand AM: Severe seafood poisoning in French Polynesia: a retrospective analysis of 129 medical files. Toxicon (2008);51(5) 746-53.




