Cancer du rectum
| Médicament | Irinotécan, 5-Fluorouracile, panitumumab, bevacizumab, cetuximab, capécitabine, oxaliplatine, trifluridine (en), régorafénib, aflibercept et oxaliplatine |
|---|---|
| Spécialité | Oncologie |
| CIM-10 | C18-C20/C21 |
|---|---|
| CIM-9 | 153.0-154.1 |
| ICD-O | M8140/3 (95 % des cas) |
| OMIM | 114500 |
| DiseasesDB | 2975 |
| MedlinePlus | 000262 |
| eMedicine |
med/413 med/1994 ped/3037 |
Le cancer du rectum, comme pour le cancer du côlon, se développe à partir de la muqueuse du gros intestin. Est considérée comme un cancer du rectum toute lésion située à moins de 15 cm de la marge anale ou au-dessous du corps de la 3e vertèbre sacrée. Les caractéristiques épidémiologiques du cancer du rectum sont identiques à celle du cancer du côlon. Les moyens de prévention sont donc les mêmes. Les différences dans la stratégie thérapeutique et l'exploration proviennent exclusivement de la localisation anatomique.
Épidémiologie[modifier | modifier le code]
Les cancers coliques ont une fréquence élevée en France : chaque jour, 100 personnes apprennent qu'elles ont un cancer colorectal. Plus exactement, on découvre 33 000 nouveaux cas par an, et 16 000 personnes en meurent (données Francim, 1995). Chez les non-fumeurs, ils sont la deuxième cause de mortalité par cancer. Les hommes sont un peu plus touchés que les femmes (taux d'incidence de 40 et 27 pour cent mille, respectivement, données CIRC 2002). En Afrique et en Asie, il y a beaucoup moins de cancers colorectaux qu'en Europe du Nord ou aux États-Unis (jusqu'à 20 fois moins). De plus, les émigrants qui quittent un pays pauvre pour un pays où le risque est important, voient leur taux de cancer colorectal augmenter dans les 10-20 ans qui suivent leur migration. Ces faits suggèrent que le mode de vie, alimentation et efforts physiques, joue un rôle important sur le risque de cancer. Ceci conduit à penser qu'une prévention efficace est possible.
Causes ou facteurs de risques[modifier | modifier le code]
- L'âge : rares avant cinquante ans, les cancers colorectaux sont assez fréquents vers 65 ans
- l'hérédité : le risque d'avoir un cancer colorectal est plus élevé si un proche a (eu) un cancer colorectal. Le risque est d'autant plus fort qu'il y a plus de gens atteints dans la famille, que ce(s) cas sont proche(s) (père, mère, frère, sœur), et que ce(s) cas sont jeunes. On a identifié des familles à très haut risque, où les gens ont une mutation spécifique qui les prédispose à ce cancer. Ces familles ne représentent cependant que 5 % des cancers colorectaux :
- Polypose recto-colique familiale (en anglais FAP) où une multitude de polypes apparaissent chez TOUS les porteurs du gène Apc muté. À l'âge adulte, l'un de ces polypes dégénère forcément en cancer, sauf si on enlève le colon par une opération chirurgicale
- Syndrome de Lynch, ou cancer héréditaire du côlon sans polypose (en anglais HNPCC). Moins de polypes que dans la FAP, et risque moindre de cancer, mais surveillance nécessaire par colonoscopies régulières.
- les maladies inflammatoires chroniques du côlon, notamment la maladie de Crohn et la colite ulcéreuse : après une vingtaine d'années, le risque d'avoir un cancer est d'environ 1/3 si tout le côlon est atteint.
Diagnostic[modifier | modifier le code]
Signes fonctionnels[modifier | modifier le code]
Un cancer colorectal ne donne pas forcément des signes. C'est pourquoi, après cinquante ans, on recommande des tests de détection :
- test du sang fécal occulte tous les 3-5 ans
- Test Hemoccult
- On étale soi-même un peu de matière fécale sur un « carton » spécial, deux jours de suite. Plié, ce carton est envoyé au laboratoire pour y détecter du sang même en très petite quantité. On peut donc détecter le saignement d'un polype intestinal (pas forcément cancéreux). Si ce test est positif, on le refait, puis on doit faire une coloscopie.
Le test Hemoccult est le 1er outil de diagnostic utilisé lors des campagnes de dépistage
- Cependant, le test consistant à détecter du sang dans les selles, le patient doit s'abstenir de manger des viandes peu cuites, boudin noir et toute source extérieure de sang dans les trois jours qui précèdent le test.
- coloscopie si un proche a (eu) ce cancer. Cependant, la tumeur peut saigner dans l'intestin ou le boucher en partie (obstruction). On peut alors détecter :
- du sang dans les selles (sang fécal, apparent ou occulte, en ce cas détectable par un test)
- une constipation continue d'apparition récente. Parfois, une obstruction complète, ou une diarrhée persistante.
À l'extrême, une occlusion peut survenir, ou une perforation de la tumeur avec péritonite. La présence de signes digestifs apparus dans les mois précédant l'accident aigu, oriente vers l'origine néoplasique de la complication aiguë.
Les symptômes sont souvent moins spécifiques, par exemple :
- une anémie qui entraîne une fatigue persistante et un teint de plus en plus pâle (dû aux hémorragies intestinales)
- un amaigrissement inexpliqué
- tardivement, les métastases hépatiques peuvent donner un foie très gros à la palpation
- L'analyse spectrométrique (spectroscopie) d'un échantillon de selles grâce à un spectromètre à résonance magnétique. Cette technique (SRM) serait « capable dans 95 % des cas d'identifier à la fois la présence d'un cancer et de polypes précancéreux » selon l'Institut du Biodiagnostic de Winnipeg (Conseil national de recherches Canada). « Ce test est pour nous une méthode de dépistage. Seules les personnes dont les tests SRM seraient positifs devraient subir une coloscopie. Ce test préliminaire devrait être moins désagréable pour le patient et moins coûteux pour l'hôpital. » Cette technique est en cours d'évaluation chez l'homme.
Examen du côlon[modifier | modifier le code]
Chez ceux qui ont un risque élevé d'avoir un cancer colorectal, en raison de leur âge, de leur famille, ou de maladie inflammatoire (voir Épidémiologie ci-dessus), on recommande un examen périodique du côlon. En effet, le cancer met des années à se développer. Si on le détecte assez tôt, on peut l'enlever à temps, ce qui annule presque complètement le risque. Voici ces examens :
- Le toucher rectal : de son doigt ganté mis dans l'anus, le médecin cherche de possibles anomalies rectales. Rapide et peu coûteux, cet examen ne détecte que des anomalies aux alentours du rectum.
- Le test du sang fécal occulte (voir ci-dessus)
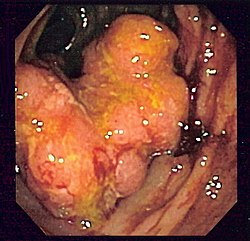
- Colonoscopie : c'est l'examen de référence. Une sonde (long flexible enrobé de plastique) est insérée par l'anus puis glissée peu à peu dans l'intestin. Il permet d'observer la muqueuse et de faire des prélèvements ; si l'on constate un polype, celui-ci est enlevé entièrement et sera analysé au laboratoire par histologie, et son exérèse diminue beaucoup le risque de cancer. La sigmoïdoscopie, un examen plus rapide et moins complet, utilise une courte sonde semi-rigide, qui permet l'exploration du rectum et du colon sigmoïde.
- Radiographie après lavement au sulfate de baryum (en anglais, DCBE) : le baryum, très lourd, est opaque aux rayons X. Par contraste, on voit les contours du côlon, et on peut identifier les polypes sur les photos. Ce système, moins invasif que la colonoscopie, est aussi moins sensible. Il est très amélioré par l'utilisation d'ordinateurs puissants, qui permettent une colonoscopie virtuelle où l'ensemble du côlon s'affiche en 3D sur des écrans de haute définition, presque en temps réel. Cette technique n'est toujours pas aussi sensible que la colonoscopie (D.C. Rockey, Lancet, décembre 2004) et ne permet pas d'enlever les polypes. Si un polype est détecté, on doit faire une colonoscopie pour l'enlever.
- D'autres types d'examens ne sont pas présentés ici, car ils sont peu utilisés, trop coûteux, trop nouveaux, ou pas assez spécifiques ou sensibles (CAT, PET, CEA…). Voir Wikipédia en anglais (en) colorectal cancer.
Examens complémentaires[modifier | modifier le code]
Comme il vient d'être expliqué, quels que soient le symptôme ou l'examen ayant suggéré la présence d'un cancer colorectal, on doit le confirmer par une colonoscopie complète du gros intestin. Elle permet d'examiner complètement la muqueuse de l'anus jusqu'à la jonction iléo-colique, au niveau du cæcum et de l'appendice, et de faire des prélèvements.
Lors de la colonoscopie, le gastro-entérologue va faire des prélèvements (biopsie, polype) qui seront ensuite examinés au laboratoire d'histologie. Le tissu est inclus dans un bloc de paraffine pour en extraire des coupes fines de quelques micromètres. Après coloration, ces coupes sont examinées au microscope par un médecin spécialisé en anatomo-pathologie (ou histologie). Cet examen permet de classer le prélèvement suivant la forme de la tumeur et le type des cellules.
On trouve le plus souvent dans l'intestin des adénomes (= polypes adénomateux). Considéré comme bénin, le polype risque d'évoluer vers un cancer si on le laisse en place, s'il est gros (plus d'un centimètre de diamètre), et/ou s'il est villeux (=avec des villosités). Les petits polypes et les polypes tubulaires présentent moins de risques. On trouve aussi des polypes hyperplasiques, considérés comme pratiquement sans risque. Enfin on trouve dans les colons des adénocarcinomes, qui sont les véritables cancers, dont les cellules dysplasiques franchissent la lamina propria. Ce premier stade de l'invasion peut évoluer pour s'étendre à d'autres organes et conduire à l'apparition de métastases, hépatiques le plus souvent, qui provoquent la mort plus fréquemment que la tumeur initiale.
Classification du cancer du rectum[modifier | modifier le code]
Les médecins ont mis en place des systèmes normalisés indiquant la gravité d'une tumeur. Après la classification de Duke (A, B, C et D), on est passé au système TNM (pour « Tumeur, Nœud lymphatique, Métastase ») et les groupes AJCC. Voir le détail de ces classifications sur Wikipédia en anglais colorectal cancer.
Classification TNM[modifier | modifier le code]
La classification TNM, mise à jour en 2002 TNM (UICC 2002)
- Tumeur
- Tis : Tumeur intra-épithéliale (carcinome in situ) ou envahissant le chorion,
- T1 : Tumeur envahissant la sous-muqueuse,
- T2 : Tumeur envahissant la musculeuse,
- T3 : Tumeur envahissant la graisse péri-rectale,
- T4 : Tumeur envahissant au moins un organe de voisinage,
- Tx : la tumeur primitive ne peut être évaluée.
- Ganglions
- N0 : pas de métastase ganglionnaire,
- Nx : ganglions non évalués,
- N1 : 1 à 3 ganglions métastatiques régionaux,
- N2 : 4 ganglions métastatiques régionaux ou plus.
- Métastases
- M0 : pas de métastase,
- M1 : métastases à distance (dont ganglions sus-claviculaires).
Stade pronostic[modifier | modifier le code]
À partir de la classification TNM, on définit quatre stades de gravité croissants :
- Stade I = pT1-T2 N0 M0 : graisse péri-rectale intacte sans métastase ganglionnaire ;
- Stade IIA = pT3 N+ MX : graisse péri-rectale atteinte sans métastase ganglionnaire ;
- Stade IIB = pT4 N0 M0 : méso-rectum franchi et/ou envahissement d’organes voisins, sans métastase ganglionnaire ;
- Stade IIIA = pT1-T2, N1 M0 ;
- Stade IIIB = pT3-T4, N1 M0 ;
- Stade IIIC = tous T, N2 M0 ;
- Stade IV = tous T, tous N, M1 : métastases à distance.
Traitement[modifier | modifier le code]
Chirurgie[modifier | modifier le code]
La chirurgie joue un rôle primordial dans la prise en charge du cancer du rectum. Il est clairement démontré que la qualité du geste chirurgical dépend de l'expérience du chirurgien. Plus celui-ci opère de cancers du rectum, moins le risque de rechute est élevé.
La nature du geste chirurgical dépend de la taille de la tumeur de sa localisation et de l'état général du patient. La chirurgie du rectum peut être grevée d'une morbidité importante (fistules, occlusions, lâchage de sutures). De plus, le risque de stomie définitive (anus artificiel) est important pour les tumeurs volumineuses ou situées près de la marge anale, le patient doit en être informé.
Pour les toutes petites tumeurs, il est possible d'effectuer une résection tumorale par voie anale. Pour les tumeurs plus volumineuses, si la taille de la tumeur et sa localisation le permettent, le geste chirurgical effectué est une résection du rectum avec ablation du mésorectum. Le mésorectum est un tissu graisseux qui entoure le rectum, entouré par une aponévrose, le fascia recti. Il est très clairement prouvé que l'ablation complète du mésorectum, avec un fascia recti non rompu diminue le risque de rechute locale.
Lorsqu'il n'est pas possible de préserver le sphincter anal, le geste chirurgical comprend l'amputation abdomino-périnéale et la pose d'une stomie définitive.
Radiothérapie[modifier | modifier le code]
La radiothérapie est recommandée en préopératoire chez tous les stades II et III car elle diminue le risque de récidive locorégionale.
Immunothérapie[modifier | modifier le code]
Une étude de phase 2, pour des cancers peu avancés, a obtenu 100 % de succès (anticorps anti PD1) [1].
Chimiothérapie[modifier | modifier le code]
Soins de support[modifier | modifier le code]
Stratégie thérapeutique[modifier | modifier le code]
Stade localisé au rectum[modifier | modifier le code]
Stade étendu localement[modifier | modifier le code]
Stade métastatique[modifier | modifier le code]
Le traitement du cancer du rectum métastatique est semblable à celui du cancer colique métastatique. La seule différence porte sur le traitement de la tumeur locale.
Du fait de sa localisation, le cancer du rectum peut entraîner des complications sévères et très inconfortables. Si la tumeur primitive reste en place, elle peut envahir l'ensemble du bassin, entrainer une occlusion digestive, un envahissement de la vessie ou du vagin, avec comme conséquence des fistules recto-vaginales ou recto-vésicales très gênantes. Elle peut surtout entraîner des douleurs intenses liées à l'atteinte des réseaux nerveux (plexus sacré, racines nerveuses du bassin). Du fait de ces complications, il est souvent proposé lorsque la maladie métastatique peut être contrôlée pendant une durée suffisante, un traitement de la tumeur locale par chirurgie et/ou radiothérapie afin de réduire le risque d'évolution locale.
Notes et références[modifier | modifier le code]
- « Cancer du rectum : une immunothérapie qui obtient 100 % de réussite », sur France Culture, (consulté le ).
Liens externes[modifier | modifier le code]
- Cancer Colorectal, Parlons-En!, le blog d'information sur le cancer colorectal de la fondation ARCAD (Aide et Recherche en Cancérologie Digestive).
- Information sur le traitement du cancer du rectum, Site d'information sur les différents traitements, en partenariat avec la Fédération Hospitalière de France et la Ligue nationale contre le cancer.


