Acné
| Causes | Variation génétique (en) |
|---|---|
| Symptômes | Pimple (en) |
| Traitement | Isotrétinoïne |
|---|---|
| Médicament | Noréthistérone, oxytétracycline, hexachlorophène, acide salicylique, minocycline, tazarotène, isotrétinoïne, adapalène, érythromycine, tétracycline, desogestrel (en), déméclocycline, acide azélaïque, clindamycine, meclocycline sulfosalicylate (d), peroxyde de benzoyle, hydrochlorothiazide / spironolactone (d), sulfamethoxazole / trimethoprim (d), doxycycline, dapsone, tazarotène, dapsone et trétinoïne |
| Spécialité | Dermatologie et médecine générale |
| CISP-2 | S96 |
|---|---|
| CIM-10 | L70.0 |
| CIM-9 | 706.1 |
| OMIM | 604324 |
| DiseasesDB | 10765 |
| MedlinePlus | 000873 |
| eMedicine | 1069804 |
| MeSH | D000152 |
| Patient UK | Acne-vulgaris |
L'acné (nom féminin) est une maladie chronique du follicule pilo-sébacé (glandes sécrétant le sébum, à la racine des poils), qui survient à l’adolescence et qui est liée à l’hypersécrétion de sébum (hyper-séborrhée) et à des anomalies de la kératinisation qui aboutit à l'obstruction du canal excréteur du follicule pilo-sébacé et à la formation de comédons.
Ces lésions, dites « rétentionnelles », peuvent se compliquer d'inflammation, secondaire à une bactérie anaérobie de la flore cutanée, Propionibacterium acnes, qui prolifère dans le sébum.
Étymologie
Le mot « acné », emprunté à l'anglais, est une forme erronée du mot grec ακμή (akmế), qui signifie « pointe », « sommet », qui a été transformé par une erreur de copiste en akne (Aestius). Il a été employé alors pour définir les points noirs et autres granules de peau.
Épidémiologie
L'acné est le plus souvent primitive et commence généralement à la puberté ; elle marque l'adolescence de 85 % des gens, toutes ethnies confondues, mais son incidence est en fait variable, la gêne occasionnée étant inconstante et les consultations loin d'être systématiques. De plus la définition de l'acné en tant que maladie est discutée (à partir de combien de boutons ?).
L'acné touche principalement les adolescents, de façon plus ou moins sévère. En général elle cesse spontanément à la fin de l'adolescence. Elle peut persister chez l'adulte, plus souvent chez la femme[1].
Causes
En l'état actuel des connaissances il n'y a aucune certitude sur les causes premières de l'acné ; la responsabilité du facteur génétique ou du stress font l'objet de controverses scientifiques ; l’hygiène, l’environnement, l’alimentation et la qualité de vie, à des degrés divers peuvent influer plus ou moins directement sur l’apparition des symptômes cutanés.
Un facteur génétique a été avancé[2],[3].
Les facteurs hormonaux sont également prépondérants : plus fréquent chez l'homme jeune, avec une relative exacerbation chez la femme durant les menstruations[4]. L'acné apparaît typiquement pendant la durée de la puberté, scène de grands bouleversements hormonaux.
Le stress est considéré comme un facteur aggravant[5] ainsi que le tabagisme[6].
Le bronzage épaissit la peau, et aggrave l'acné, malgré une amélioration transitoire en début d'exposition (due à l'effet bactéricide des rayonnements UV et à la couleur du bronzage qui diminue l'apparence des lésions). De même, l'exposition permanente à un milieu chaud et humide favorise l'éruption (« acné tropicale »)[7].
L'exposition à certains polluants, notamment ceux chlorés semble être un facteur de risque ; la catastrophe de Seveso a eu parmi ses conséquences de déclencher une épidémie d'acné chez la population touchée par les dioxines. Certains pesticides, peut-être en raison de leur caractère de perturbateur endocrinien, semblent capables de déclencher des épisodes d'acné dit « chlorique » ou chloracné. Certains médicaments favorisent également l'acné : antiépileptiques, gefitinib (anti cancéreux)[8], stéroïdes anabolisants[9].
L'alimentation pourrait être sélectivement considérée comme un facteur aggravant. En effet si manger du chocolat, de la charcuterie ou des aliments riches en lipides n'entrainerait pas d'acné[8], en revanche il semblerait exister un lien entre l'acné et la consommation d'aliments à indice glycémique élevé[10] et la consommation de lait de vache[11]. Ces produits sont soupçonnés d'agir par le biais de l'hormone IGF-1 qui stimule entre autres la synthèse d'androgènes et la prolifération des cellules des glandes sébacées.
Cependant l'efficacité du traitement par la vitamine B5 pourrait laisser penser que l'une des causes de l'acné soit une carence en vitamine B5 entraînant une déficience en co-enzyme A, essentielle à la régulation des acides gras.
Physiopathologie
L'acné est une maladie de la peau et plus précisément des follicules pilo-sébacées. Lors de cette affection, le canal pilaire se retrouve obstrué par du sebum et des cellules mortes, entrainant diverses lésions consécutives à la rétention du sébum, à l'inflammation ou à l'infection des follicules pilo-sébacés.
Hyperséborrhée
Une production excessive de sébum, d'origine hormonale et qui confère un aspect luisant à la peau.
Le sébum sert à protéger la peau des agressions extérieures, en formant un mince film lipidique à sa surface. Lors de la puberté, la brutale augmentation du taux des hormones circulantes (testostérone en particulier) provoque un excès d'activité des glandes pilosébacées (via une enzyme : la 5-alpha-réductase).
Obstruction des follicules
La prolifération chaotique des cellules favorise la surproduction de sébum et sa rétention d'où la multiplication des points blancs. L'épaississement de la partie externe de la glande peut entraîner aussi l'inflammation des follicules pileux. Cette obstruction d'une glande remplie d'un excès de sébum entraîne l'apparition d'un comédon, qui en se kératinisant et en s'oxydant va devenir un point noir.
Prolifération d'une bactérie
Propionibacterium acnes est une bactérie qui vit normalement, chez tout le monde, dans les follicules. Elle ne provoque pas d'infection, mais aggrave l'inflammation du follicule lorsqu’il y a un excès de sébum, à l'origine des boutons rouges.
Formes typiques
On recherche les lésions suivantes, souvent associées, de gravité et d'étendue variables. Les régions les plus fréquentes sont le visage, le cou, le décolleté, les épaules, le dos, correspondant aux endroits à plus grande densité de follicules pilo-sébacés[8] :
- hyperseborrhée (peau grasse) ;
- comédons et point noirs ;
- papules : les papules sont des surélévations de la peau, inflammatoires (rouges, chaudes, tuméfiées, douloureuses parfois), qui font suite à un comédon (= microkyste), de moins de 5 mm de diamètre. Elles disparaissent toutes seules, ou donnent une pustule ;
- pustules : elles contiennent un contenu jaune purulent ;
- nodules : les nodules sont des lésions inflammatoires profondes, de plus de 5 mm de diamètre. Elle finissent par se rompre et laissent une cicatrice sur la peau.
En fait, le problème n'est pas tant dermatologique que ses conséquences sur la perception de soi par le sujet atteint, avec des conséquences sur la vie sociale et sur la qualité de vie[12]. Il n'existe qu'une faible corrélation entre l'importance de l'atteinte dermatologique et ses conséquences psychologiques[13].
Formes particulières
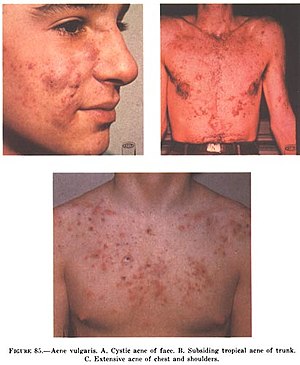
Acné nodulo-kystique
Elle associe toutes les lésions, avec des pustules en grand nombre, des cicatrices, atteignant le tronc, le dos, les fesses et parfois le dessus des grandes lèvres chez la femme.
Acné conglobata
Acné très grave, profuse, de durée prolongée. Touche l'homme préférentiellement. On distingue les lésions élémentaires, associées à des abcès, des fistules, des cicatrices creusantes ou en relief (cicatrice chéloïdienne). Elle entraîne un handicap social majeur et doit être traitée très vite et efficacement.
Autres formes
- Acné de l'enfant : néonatale (acné neonatorum), acné infantile, acné prébubertaire
- Acné juvénile (en période pubertaire)
- Acné causée par les médicaments (œstroprogestatifs, corticostéroïdes, anti-épileptiques, androgènes, lithium…)
- Acné professionnelle (huiles, cosmétiques…)
- Acné secondaire à une maladie générale (maladie hormonale, syndrome de Stein-Leventhal, hirsutisme…)
- Acné causée par une rosacée (couperose)
Traitement
Un certain nombre de recommandations ont été publiées sur la prise en charge de l'acné : Académie américaine de dermatologie en 2003[14] puis en 2007[15]. Le niveau de preuve reste cependant faible, avec des conflits d'intérêt non négligeables parmi les experts[8].
L'acné est une affection très souvent bénigne évoluant généralement vers la disparition spontanée en quelques années. Cependant l'impact psychologique et le risque possible de cicatrices peut conduire à traiter l'acné.
Des traitements médicamenteux existent.
Les crèmes ou pommades sont essentiellement à base de peroxyde de benzoyle et sont disponibles en parapharmacie (sans prescription médicale). Ils sont au moins aussi efficaces que les antibiotiques[16] et semblent plus actifs que les rétinoïdes locaux dans les formes inflammatoires[17]. Le peroxyde de benzoyle peut être irritant à des concentrations élevées, ces dernières n'étant pas plus efficaces qu'à des concentrations moindres[18].
Il existe des produits qui s'attaquent à la bactérie (Propionibacterium acnes), d'autres agissent sur les médiateurs de l'inflammation, comme la nicotinamide, une molécule présente naturellement dans de nombreux aliments. D'autre part, le zinc permet de réduire la sécrétion de sébum. Certaines pilules contraceptives s'avèrent aussi avoir un effet positif chez les jeunes filles.
Les rétinoïdes locaux sont efficaces dans les formes inflammatoires et sur les comédons. Ils sont cependant irritants en début de traitement, avec parfois un eczéma (rarement), une photosensibilité. Ils sont tératogènes (malformation possible d'un fœtus avant la naissance) et nécessitent la prise d'un contraceptif chez la femme.
Dans tous les cas, les traitements doivent être poursuivis longtemps (plusieurs mois, voire plusieurs années) et les effets restent modestes à court terme[8].
Le nettoyage fréquent de la peau est souvent recommandé. Le rôle pathogène du manque d'hygiène faciale et l'effet positif du nettoyage ne semblent toutefois pas avoir été prouvés de façon convaincante[19]. L'hygiène est probablement plus efficace pour éviter une surinfection de l'acné que pour améliorer cette dernière[19]. Par ailleurs, des études ont montré que le nettoyage du visage peut au contraire irriter la peau et exacerber l'acné[19]. Certains savons et shampoings d'usage courant, appliqués à la peau du lapin, ont montré un effet comédogène[20].
Luminothérapie
L’exposition à la lumière est utilisée depuis longtemps pour diminuer l’acné. La lumière visible est utilisée avec succès pour traiter les acnés légères à modérées, surtout les formes inflammatoires (photothérapie dynamique ou luminothérapie pénétrante); en particulier la lumière bleue intense (405-420 nm) générée par des lampes fluorescentes construites dans ce but, des ampoules dichroïques, des DEL ou des lasers. Cette lumière utilisée deux fois par semaine a entraîné une réduction des lésions d’acné de près de 64 %[21], et s’est montrée encore plus efficace quand elle est utilisée chaque jour. Le mécanisme semble être qu’une porphyrine (la coproporphyrine III) produite par la bactérie P. acnes génère des radicaux libres lorsqu’elle reçoit des rayons de 420 nm ou un peu moins[22]. Au bout de quelques jours, ces radicaux libres finissent par tuer les bactéries[23]. Comme ces bactéries ne sont pas normalement présentes sur la peau, et qu’il n’y a pas de rayons UV, ce traitement apparaît sans danger, et a été approuvé par la FDA[24],[25]. Il semble cependant que ce traitement par photothérapie soit suivi d'une rechute rapide[26].
Après le traitement, la période sans acné peut être plus prolongée qu’après une antibiothétrapie locale ou générale. Il n’est pas rare que cette période dure plusieurs mois. Le coût total est similaire à celui de nombreuses autres méthodes (comme le peroxyde de benzoyle, les traitements locaux et autres) après quelque temps d’utilisation[réf. nécessaire].
La combinaison de plusieurs traitements pourrait renforcer l'efficacité mais les tests restent rares.
Acné papulo-pustuleuse
Peroxyde de benzoyle + antibiothérapie générale (pour lutter contre Propionibacterium acnes) par des cyclines. Les résistances du germe aux antibiotiques sont cependant de plus en plus fréquentes[27].
- Contre-indications des cyclines : grossesse, association à l'isotretinoine, enfant de moins de 8 ans.
- Effets secondaires possibles : photosensibilité, troubles digestifs.
Acné grave ou acné résistante à un traitement antibiotique poursuivi trois mois
L'isotrétinoïne est une forme acide de vitamine A et un anti-inflammatoire très puissant, inhibiteur de la sécrétion de sébum. L'association aux cyclines est contre-indiquée, l'association aux crèmes est inutile. Elle est classiquement donnée sous forme de gélules. Dans certains cas, elle peut être prescrite sous forme de pommade. Son principe n'est pas encore très bien compris des scientifiques qui pensent que l'isotrétinoïne stoppe la production de sébum. L'isotrétinoïne se présente sous divers médicaments (Roaccutane : retiré du marché dans certains pays, Curacné, Procuta, Contracné, etc.). Le traitement dure entre 4 et 6 mois. Dans 80 % des cas, le patient ne présente pas de rechute. S'il y a rechute, une deuxième cure est envisageable. Cependant, plusieurs effets secondaires gênant et présent dans plus de 85% des cas en font un produit utilisé uniquement après qu'une cure d'au moins trois mois à l'aide d'antibiotique n'est pas parvenu à réduire de façon significative les lésions.
Acné chez la femme (non enceinte)
Un traitement hormonal est possible par acétate de cyprotérone + éthinylestradiol (ce qui correspond à la prescription d'une pilule contraceptive). L'œstrogène diminue la production de sébum ainsi que la sécrétion d'androgènes.
Acné chez le nourrisson
Abstention de traitement la plupart du temps, car l'acné est de courte durée (4 à 12 semaines).
Autres traitements
Le zinc a révélé une certaine efficacité dans l'acné inflammatoire[28]. Le dapsone[29], la taurine bromamine[30] semblent avoir un intérêt.
La vitamine B5 pourrait avoir un certain intérêt[31] de fortes doses de vitamine B5 pouvant améliorer l'acné et ont diminué la taille des pores. Certains produits commerciaux associent la vitamine B5 à la carnitine pour stimuler la destruction naturelle de l'excès de sébum par la coenzyme A.
La prise en charge psychologique reste un aspect important du traitement lorsque les conséquences sur la qualité de vie sont notables.
Au début du XXe siècle, différentes tentatives de vaccination eurent lieu[32],[33].
Traitements non conventionnels
D'autres traitements ont été proposés, avec une efficacité souvent douteuse[34] : Aloe vera, pyridoxine, kampo (médecine traditionnelle japonaise)… L'essence de Melaleuca alternifolia semble être prometteur[35]. Le laser ou les traitements basés sur la lumière peuvent être efficaces à court terme mais l'évaluation à moyen et long terme est insuffisante[36].
Le Dr Jean Seignalet décrit dans son livre des cas de patients ayant adopté le régime « Nutrition Seignalet » et ayant obtenu une rémission complète de l'acné[37]. Néanmoins, faute d'études de niveau de preuve suffisant (par exemple, une étude prospective et randomisée) l'éventualité d'une efficacité de ce régime reste inconnue.
Pour atténuer les cicatrices déjà existantes : les crèmes cicatrisantes dans un premier temps, puis les crèmes à effet peeling peuvent avoir un intérêt. Le temps permet en général d'améliorer l'aspect des cicatrices. Dans le cas de cicatrices importantes, il faudrait envisager des méthodes plus lourdes, comme le laser[38].
Recherche scientifique
Un vaccin visant à limiter la réponse du système immunitaire du patient contre la bactérie Propionibacterium acnes, et donc l'inflammation, a été testé avec succès sur les souris[39].
En 2007, une équipe de chercheurs a achevé le séquençage de l'ADN de P. acnes, ce qui pourrait permettre de mettre au point de nouveaux traitements à base de phagothérapie et d'éviter ainsi l'apparition de résistances que l'on rencontre avec les antibiotiques.
Notes et références
- (en) Collier CN, Harper JC, Cafardi JA et al. « The prevalence of acne in adults 20 years and older » J Am Acad Dermatol. 2008;58:56–59
- (en) V Bataille, H Snieder, A J MacGregor, P Sasieni, T D Spector « The Influence of Genetics and Environmental Factors in the Pathogenesis of Acne: A Twin Study of Acne in Women » Journal of Investigative Dermatology (2002) 119, 1317–1322
- (en) Ghodsi SZ, Orawa H, Zouboulis CC « Prevalence, severity, and severity risk factors of acne in high school pupils: a community-based study » J Invest Dermatol. 2009;129:2136–2141
- (en) Stoll S, Shalita AR, Webster GF et al. « The effect of the menstrual cycle on acne » J Am Acad Dermatol. 2001;45:957–960
- (en) Yosipovitch G, Tang M, Dawn AG et al. « Study of psychological stress, sebum production and acne vulgaris in adolescents » Acta Derm Venereol. 2007;87:135–139
- (en) Klaz I, Kochba I, Shohat T, Zarka S, Brenner S. « Severe acne vulgaris and tobacco smoking in young men » J Invest Dermatol. 2006;126:1749–52
- (en) Tucker SB « Occupational tropical acne » Cutis 1983;31:79–81. PMID 6218968
- (en) Williams HC, Dellavalle RP, Garner S. « Acne vulgaris » Lancet 2012;379:361-372
- (en) Melnik B, Jansen T, Grabbe S, « Abuse of anabolic-androgenic steroids and bodybuilding acne: an underestimated health problem » J Dtsch Dermatol Ges. 2007;5:110–117
- (en) Thiboutot DM, Strauss JS. « Diet and acne revisited » Arch Dermatol. 2002;138:1591–1592
- (en) Spencer EH, Ferdowsian HR, Barnard ND, « Diet and acne: a review of the evidence », Int J Dermatol, vol. 48, no 4, , p. 339-47. (PMID 19335417, DOI 10.1111/j.1365-4632.2009.04002.x, lire en ligne [html])
- (en) Smithard A, Glazebrook C, Williams HC, « Acne prevalence, knowledge about acne and psychological morbidity in mid-adolescence: a community-based study » Br J Dermatol. 2001;145:274–279
- (en) Law MP, Chuh AA, Lee A, Molinari N. « Acne prevalence and beyond: acne disability and its predictive factors among Chinese late adolescents in Hong Kong » Clin Exp Dermatol. 2010;35:16–21
- (en) Gollnick H, Cunliffe W, Berson D et al. « Management of acne: a report from a Global Alliance to Improve Outcomes in Acne » J Am Acad Dermatol. 2003;49:S1–37
- (en) Strauss JS, Krowchuck DP, Leyden JJ et al. « Guidelines of care for acne vulgaris management » J Am Acad Dermatol. 2007;56:651–663
- (en) Ozolins M, Eady E, Avery AJ et al. « Comparison of five antimicrobial regimens for treatment of mild to moderate inflammatory facial acne vulgaris in the community: randomised controlled trial » Lancet 2004;364:2188–2195
- (en) Hughes BR, Norris JF, Cunliffe WJ, « A double-blind evaluation of topical isotretinoin 0·05%, benzoyl peroxide gel 5% and placebo in patients with acne » Clin Exp Dermatol. 1992;17:165–168
- (en) Fakhouri T, Yentzer BA, Feldman SR. « Advancement in benzoyl peroxide-based acne treatment: methods to increase both efficacy and tolerability » J Drugs Dermatol. 2009;8:657–61. PMID 19588642
- (en) Magin P, Pond D, Smith W, Watson A, « A systematic review of the evidence for ‘myths and misconceptions’ in acne management: diet, face-washing and sunlight » Fam Pract. 2004;22:62–70
- (en) Mills O. H., « Acne detergicans », Archives of dermatology, no 111, , p. 65-68 (lire en ligne)
- (en) Kawada A, Aragane Y, Kameyama H, Sangen Y, Tezuka T, « Acne phototherapy with a high-intensity, enhanced, narrow-band, blue light source: an open study and in vitro investigation », J Dermatol Sci, vol. 30, , p. 129–35 (ISSN 0923-1811, DOI 10.1016/S0923-1811(02)00068-3)
- (en) Kjeldstad B, « Photoinactivation of Propionibacterium acnes by near-ultraviolet light », Z Naturforsch [C], vol. 39, , p. 300–2
- (en) Ashkenazi H, Malik Z, Harth Y, Nitzan Y, « Eradication of Propionibacterium acnes by its endogenic porphyrins after illumination with high intensity blue light », FEMS Immunol Med Microbiol, vol. 35, , p. 17–24
- (en) « "New Light Therapy for Acne" (archive) U.S. [[Food and Drug Administration]], [[FDA Consumer]] », (Original URL)
- (en) « 510(k) Summary: CureLight's ClearLight Phototherapy Device » [PDF], FDA, Office of Device Regulation, Center for Devices and Radiological Health, (consulté le )
- F. Ballanger-Desolneux et B. Dreno, Acné. EMC (Elsevier Masson SAS), Pédiatrie - Maladies infectieuses, 4-114-A-10, 2010 Article gratuit. Voir section traitement-traitement physique.
- (en) Simonart T, Dramaix M. « Treatment of acne with topical antibiotics: lessons from clinical studies » Br J Dermatol. 2005;153:395–403 PMID 16086756
- http://www.ncbi.nlm.nih.gov/pubmed/11586012?dopt=Abstract
- (en) Stotland M, Shalita AR, Kissling RF, Dapsone 5% gel: a review of its efficacy and safety in the treatment of acne vulgaris, Am J Clin Dermatol, 2009;10:221–227
- (en) Marcinkiewicz J, Wojas-Pelc A, Walczewska M et al. Topical taurine bromamine, a new candidate in the treatment of moderate inflammatory acne vulgaris: a pilot study, Eur J Dermatol, 2008;18:433–439
- (en) Leung L, « Pantothenic acid deficiency as the pathogenesis of acne vulgaris », Med Hypotheses, vol. 44, no 6, , p. 490–2 (PMID 7476595, DOI 10.1016/0306-9877(95)90512-X)
- http://www.freepatentsonline.com/4057627.html
- (en) Medical Home Remedies: As Recommended by 19th and 20th century Doctors! sur le site www.doctortreatments.com
- (en) Magin PJ, Adams J, Pond CD, Smith W, Topical and oral CAM in acne: a review of the empirical evidence and a consideration of its context, Complement Ther Med, 2006;14:62–76
- (en) Enshaieh S, Jooya A, Siadat AH, Iraji F, The efficacy of 5% topical tea tree oil gel in mild to moderate acne vulgaris: a randomized, double-blind placebo-controlled study, Indian J Dermatol Venereol Leprol, 2007;73:22–25
- (en) Sakamoto FH, Lopes JD, Anderson RR, Photodynamic therapy for acne vulgaris: a critical review from basics to clinical practice: part I. Acne vulgaris: when and why consider photodynamic therapy?, J Am Acad Dermatol, 2010;63:183–193
- Seignalet, L'Alimentation ou la 3e médecine, 5e édition refondue et augmentée, ISBN 286839-887-1, page 572.
- (en) Tierney EP, Kouba DJ, Hanke CW, « Review of fractional photothermolysis: treatment indications and efficacy » Dermatol Surg. 2009;35:1145–1161
- (en) J. Kim, « Acne vaccines: therapeutic option for the treatment of acne vulgaris? », J Invest Dermatol., vol. 128, no 10, , p. 2353-4. (PMID 18787542, DOI 10.1038/jid.2008.221, lire en ligne)

