Phlyctène
| Spécialité | Dermatologie |
|---|
| CISP-2 | S17 |
|---|---|
| CIM-10 | T14.0 |
| CIM-9 | 919.2 |
| DiseasesDB | 1777 |
| MedlinePlus | 003239 |
| MeSH | D001768 |
| Patient UK | Bullous-dermatoses-blisters-and-bullae |
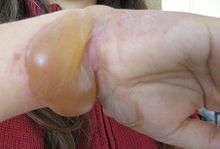

En médecine, une phlyctène, ampoule, cloche ou cloque est une lésion de la peau, élévation circonscrite de l'épiderme, due à une collection de liquide clair contenu dans une cavité néo-formée.
Elle peut être causée par des frottements répétés, une brûlure, le gel, l'exposition à des produits chimiques ou une infection, et peut être accompagnée d'une douleur localisée.
Lorsque cette bulle éclate, il ne faut pas chercher à enlever les restes de peau, sous risque d'infection[1].
Causes
[modifier | modifier le code]Une phlyctène (ampoule, cloque) peut avoir des causes diverses :
- frottement intense et long ou répété de la peau avec un objet (chaussure, outils le plus souvent) ;
- brûlure thermique du deuxième degré superficielles et profondes (y compris sous forme de coups de soleil ou de brûlure par le froid)[2] ;
- brûlure chimique ;
- brûlure radiologique (en cas d'exposition partielle (localisée) du corps à un rayonnement ionisant (notamment sur la peau), des phlyctènes apparaissent à partir d'une dose d'environ un Gray ;
- certains types d'allergies (par exemple à la suite d'une piqûre d'insecte, ou à un contact avec la sève phototoxique de certains végétaux (Apiacées, Rutacées, figuier, etc.) ;
- certaines maladies (parfois dites « bulleuses ») dont les plus courants sont la varicelle, l'herpès simplex, l'impétigo, une forme d'eczéma dénommée dyshidrose. Plus rarement, les cloques sont dues à :
- une pemphigoïde bulleuse : une maladie dermatologique causant de grosses cloques bien remplies, généralement après l'âge de 60 ans,
- un Pemphigus : autre maladie cutanée (grave) où des cloques se développent si une pression est appliquée sur la peau ; ces cloques éclatent facilement, laissant des lésions susceptibles de s'infecter ;
- une dermatite herpétiforme : dermatite associée à des cloques démangeant intensément aux coudes et genoux, sur le dos et les fesses principalement. Les cloques forment souvent des plaques de même forme et de même taille des deux côtés du corps ;
- dermatose chronique bulleuse, caractérisée par des amas de cloques sur le visage, la bouche ou les organes génitaux ;
- syndrome de rayonnement cutané ;
- épidermolyse bulleuse[3].
Soin, hygiène
[modifier | modifier le code]Il est recommandé de ne pas percer une phlyctène, y compris en cas de pus[4]. Si la bulle vient à se percer, une infection bactérienne est statistiquement plus probable. De même, il n’est pas recommandé de couper les morceaux de peau morte.
La manipulation de la phlyctène doit se faire prudemment et avec des gants stériles ou des doigts ou objets désinfectés, car elle peut parfois être source d'infections, y compris certaines graves et rapides (ex. : staphylococcie maligne, à considérer comme urgence médicale car explosive et pouvant induire une septicémie engageant le pronostic vital et fonctionnel)[5].
Liquide intérieur
[modifier | modifier le code]La poche de liquide peut contenir différents fluides[6], selon l’origine de la phlyctène :
- du sérum ou du plasma (cas le plus courant, liquide clair)
- de la lymphe
- du sang (cas plus rare)
- du pus (en cas de lésion infectée)
Diagnostics différentiels
[modifier | modifier le code]Le vocabulaire médical de dermatologie distingue théoriquement :
- La vésicule : lésion de volume variable mais petit (1 à 3 mm de diamètre) ;
- La bulle : la bulle est plus volumineuse que la vésicule ; une affection vésiculeuse peut devenir bulleuse lorsque le décollement intra-épidermique s'étend par coalescence des vésicules ;
- La pustule : le contenu de la pustule est d'emblée purulent ; à noter qu'une vésicule peut évoluer en pustule ;
- La papule : tantôt non liquidienne tantôt œdémateuse mais alors cet œdème n'est pas collecté même si son aspect translucide peut prêter à discussion ;
- L’œdème : le liquide n'est pas collecté.
Références
[modifier | modifier le code]- « Understanding Blisters -- Treatment » (consulté le )
- (en) « First Degree Burns » [archive du ], sur utah.edu, (consulté le )
- (en) Ajoy Bardhan, Leena Bruckner-Tuderman, Iain L. C. Chapple et Jo-David Fine, « Epidermolysis bullosa », Nature Reviews Disease Primers, vol. 6, no 1, , p. 78 (ISSN 2056-676X, DOI 10.1038/s41572-020-0210-0, lire en ligne, consulté le )
- (en) « Should you pop a blister? When to do it, safe methods, and tips », sur www.medicalnewstoday.com, (consulté le )
- J. Ziani, S. Elloudi, S. Benkirane et H. Baybay, « Staphylococcie maligne de la face : une série de 3 cas », Annales de Dermatologie et de Vénéréologie, vol. 146, no 12, , A204 (DOI 10.1016/j.annder.2019.09.302, lire en ligne, consulté le )
- (en-US) Eiju Uchinuma, Yasumi Koganei, Nobuyuki Shioya et Katsutoshi Yoshizato, « Biological Evaluation of Burn Blister Fluid », Annals of Plastic Surgery, vol. 20, no 3, , p. 225 (ISSN 0148-7043, lire en ligne, consulté le )

