« Maladie infectieuse émergente » : différence entre les versions
Aucun résumé des modifications |
|||
| Ligne 74 : | Ligne 74 : | ||
=== Ebola en Afrique de l'Ouest === |
=== Ebola en Afrique de l'Ouest === |
||
{{article détaillé|Épidémie de maladie à virus Ebola en Afrique de l'Ouest}} |
{{article détaillé|Épidémie de maladie à virus Ebola en Afrique de l'Ouest}} |
||
L'histoire, reconstruite a posteriori, de l'épidémie de maladie à virus Ebola en Afrique de l'Ouest, semble avoir commencée fin {{date-|décembre 2013}} dans village reculé de la [[préfecture de Guéckédou]], au sud-est de la [[Guinée]], au carrefour des [[frontière entre la Guinée et le Libéria|frontières libérienne]] et [[Frontière entre la Guinée et la Sierra Leone|sierraléonaise]]<ref>{{Lien web|langue=fr|titre=Ebola : six mois d'épidémie|url=http://www.who.int/csr/disease/ebola/ebola-6-months/guinea/fr/|éditeur=OMS |date=22 septembre 2014|consulté le=}}.</ref>. C'est la première apparition de cette maladie, connue depuis les années 1970, en dehors de l'Afrique centrale. En {{date-|janvier 2014}} les premiers cas sont observés dans la ville de [[Guéckédou]] ({{unité|350000 habitants}}). En {{date-|février 2014}} les premiers patients sont observés à [[Macenta]] ({{unité|44000 habitants}}) à plus de {{unité|100 km}} de Guéckédou. En {{date-|mars 2014}} les premiers malades sont signalés au [[Libéria]] et en mai au [[Sierra Leone]], partout la maladie est d'emblée signalée dans des villes importantes. Le diagnostic affirmant la présence chez les patients du [[virus Ebola]] n'est confirmé que le {{date-|21 mars 2014}} à [[Lyon]] (France) dans un [[P4 Jean Mérieux|laboratoire]] de [[laboratoire P4|niveau de sécurité maximal]]. Le virus isolé est d'une souche bien connue, la souche Zaïre<ref name="nejm2014">{{article |langue=en |auteur1=Amanda Tiffany |et al.=oui|titre=Emergence of Zaire Ebola Virus Disease in Guinea — Preliminary Report |périodique=[[The New England Journal of Medicine]] |date=16 avril 2014 |doi=10.1056/NEJMoa1404505}}.</ref>. |
|||
| Ligne 82 : | Ligne 82 : | ||
<ref>{{Lien web|langue = fr |titre = Rapport de situation sur la flambée de maladie à virus Ebola - 21 octobre 2015|url = http://apps.who.int/iris/bitstream/10665/191224/1/ebolasitrep_21Oct2015_fre.pdf?ua=1|site=who.int|éditeur=OMS|date = 21 octobre 2015|consulté le = 29 octobre 2015}}.</ref> |
<ref>{{Lien web|langue = fr |titre = Rapport de situation sur la flambée de maladie à virus Ebola - 21 octobre 2015|url = http://apps.who.int/iris/bitstream/10665/191224/1/ebolasitrep_21Oct2015_fre.pdf?ua=1|site=who.int|éditeur=OMS|date = 21 octobre 2015|consulté le = 29 octobre 2015}}.</ref> |
||
Dans certaines régions, la communication officielle a pu être mal comprise par la population ou interprétée comme prolongeant un discours post-colonial, en désignant par exemple la consommation de [[viande de brousse]] comme source de contamination. Similairement des autorités ou des ONG ont pu être perçues comme soutenant un {{Citation|discours dominant}} qui {{Citation|porte en germe la stigmatisation de certaines communautés, victimes de mépris ou de préjugés culturels que les messages officiels visant à prévenir la propagation de la maladie ne font que renforcer<ref name="Niang">{{article |langue=fr |auteur1=Cheikh Ibrahima Niang |année=hiver 2014 |url=http://www.cairn.info/revue-politique-etrangere-2014-4-page-97.htm |titre=Ebola : une épidémie postcoloniale |périodique=Politique étrangère |numéro=4/2014 |passage=97-109}}.</ref>.}} Ce discours invite les populations locales à s'éloigner de la forêt, qui est pourtant localement une ressource, médicamenteuse notamment. Les communautés locales savent aussi que les hôpitaux manquent d'infirmiers et médecins et ce fait a pu motiver certains refus de laisser hospitaliser des membres de la famille<ref name="Niang" />. |
|||
| ⚫ | |||
[[Fichier:Nombre des cas et des décès par bulletin de l'OMS liés à l'épidémie de maladie à virus Ébola en 2014.PNG|upright=1.65|vignette|Nombre de cas et de décès par bulletin de l'OMS.]] |
|||
| ⚫ | |||
[[Fichier:Ébola en 2014.png|upright=1.65|vignette|Nombre de cas et de décès cumulés recensés lors de l'épidémie de maladie à virus Ébola en 2014.]] |
|||
Le 26 août 2014, la [[Banque africaine de développement]] estime que l'épidémie d'Ebola pourrait coûter entre 1 et 1,5 point de PIB au Liberia, à la Sierra Leone et à la Guinée, précisant qu'il s'agit de « pays qui commençaient à se remettre difficilement des années de crise, des guerres civiles des années 1960, 80 et 90<ref>{{Lien web|langue = fr|titre = Le virus Ebola risque de coûter « beaucoup » à l'économie africaine|url = https://www.lemonde.fr/planete/article/2014/08/26/le-virus-ebola-risque-de-couter-beaucoup-a-l-economie-africaine_4477230_3244.html|éditeur= Le Monde|date = 26 août 2014|consulté le = 26 août 2014}}.</ref> ». |
Le 26 août 2014, la [[Banque africaine de développement]] estime que l'épidémie d'Ebola pourrait coûter entre 1 et 1,5 point de PIB au Liberia, à la Sierra Leone et à la Guinée, précisant qu'il s'agit de « pays qui commençaient à se remettre difficilement des années de crise, des guerres civiles des années 1960, 80 et 90<ref>{{Lien web|langue = fr|titre = Le virus Ebola risque de coûter « beaucoup » à l'économie africaine|url = https://www.lemonde.fr/planete/article/2014/08/26/le-virus-ebola-risque-de-couter-beaucoup-a-l-economie-africaine_4477230_3244.html|éditeur= Le Monde|date = 26 août 2014|consulté le = 26 août 2014}}.</ref> ». |
||
Le 12 janvier 2015, la [[Banque mondiale]] chiffre à 32,6 milliards de dollars d’ici à la fin 2015 les pertes économiques sur deux ans pour les trois pays les plus touchés (Guinée, Sierra Leone, Liberia)<ref>{{lien web |langue=fr |url=http://www.banquemondiale.org/fr/news/press-release/2015/01/12/ebola-hampering-household-economies-liberia-sierra-leone |titre=Ebola freine l’activité économique des ménages au Libéria et en Sierra Leone |éditeur=Banque Mondiale |date=12 janv. 2015}}.</ref>. |
Le 12 janvier 2015, la [[Banque mondiale]] chiffre à 32,6 milliards de dollars d’ici à la fin 2015 les pertes économiques sur deux ans pour les trois pays les plus touchés (Guinée, Sierra Leone, Liberia)<ref>{{lien web |langue=fr |url=http://www.banquemondiale.org/fr/news/press-release/2015/01/12/ebola-hampering-household-economies-liberia-sierra-leone |titre=Ebola freine l’activité économique des ménages au Libéria et en Sierra Leone |éditeur=Banque Mondiale |date=12 janv. 2015}}.</ref>. |
||
=== Insécurité alimentaire === |
==== Insécurité alimentaire ==== |
||
Le 17 décembre 2014, la [[Organisation des Nations unies pour l'alimentation et l'agriculture|FAO]] et le [[Programme alimentaire mondial|PAM]] diffusent un rapport quant aux effets de l'épidémie sur la sécurité alimentaire en Guinée, au Libéria et en Sierra Leone<ref name=FAO>{{Lien web |langue=fr |url=http://www.fao.org/resilience/actualites-evenements/histoire-detail/fr/c/273060/|titre=Ebola laisse des centaines de milliers de personnes confrontées à la faim |jour=17|mois=12|année=2014 |éditeur=Programme alimentaire mondial}}.</ref>. Il indique que {{citation|l'impact de l'épidémie d'Ebola est potentiellement dévastateur dans ces trois pays qui sont déjà aux prises avec l'insécurité alimentaire chronique et la précarité.}} L'insécurité alimentaire pourrait ainsi toucher près d'un million de personnes d'ici à mars 2015, à cause de la désorganisation des « systèmes de production alimentaire »<ref name=FAO />. |
Le 17 décembre 2014, la [[Organisation des Nations unies pour l'alimentation et l'agriculture|FAO]] et le [[Programme alimentaire mondial|PAM]] diffusent un rapport quant aux effets de l'épidémie sur la sécurité alimentaire en Guinée, au Libéria et en Sierra Leone<ref name=FAO>{{Lien web |langue=fr |url=http://www.fao.org/resilience/actualites-evenements/histoire-detail/fr/c/273060/|titre=Ebola laisse des centaines de milliers de personnes confrontées à la faim |jour=17|mois=12|année=2014 |éditeur=Programme alimentaire mondial}}.</ref>. Il indique que {{citation|l'impact de l'épidémie d'Ebola est potentiellement dévastateur dans ces trois pays qui sont déjà aux prises avec l'insécurité alimentaire chronique et la précarité.}} L'insécurité alimentaire pourrait ainsi toucher près d'un million de personnes d'ici à mars 2015, à cause de la désorganisation des « systèmes de production alimentaire »<ref name=FAO />. |
||
Version du 3 février 2019 à 16:15
Une Maladie infectieuse émergente est une maladie d'origine bactérienne, virale, parasitaire ou fongique, ou présumée telle, inattendue, affectant l'homme ou l'animal ou les deux. Elle est inattendue parce qu'elle est réellement nouvelle (nouvel agent infectieux), ou parce que son identification est récente (nouvelle capacité à faire le diagnostic), ou parce que son agent infectieux s'est modifié acquérant de nouvelles caractéristiques (nouvelle expression clinique ou épidémiologique, gravité modifiée, résistances aux traitements, etc.). Au XXe siècle, après des décennies de conviction dans la disparition prochaine des maladies infectieuses du fait de la découverte de vaccins et médicaments très efficaces soutenus par des politiques extensives d'amélioration de l'hygiène individuelle et collective, le dernier quart du siècle a au contraire dû admettre que de nouvelles maladies infectieuses (ou nouvelles formes de ces maladies) étaient inévitables comme le prédisait Charles Nicolle dès 1933.

Historique
Charles Nicolle, Prix Nobel de physiologie et de médecine en 1928, déclarait dans sa seconde année d'enseignement au Collège de France « Il y aura des maladies infectieuses nouvelles. C'est un fait fatal... nous ne saurons jamais les dépister dès leur origine... Il faut aussi bien se résigner à l'ignorance des premiers cas évidents... et ce n'est qu'après une longue période de tâtonnements qu'on dégagera le nouveau type pathologique... Pour qu'on la reconnaisse plus vite, il faudrait que l'infection nouvelle soit d'importation exotique et douée d'un pouvoir marqué de contagiosité, telle autrefois la syphilis à son débarquement en Europe[1] ».

Le concept des maladies émergentes est définit aux États-Unis à la fin des années 1980 en réponse à une demande de l'État fédéral inquiet de l'apparition de nouvelles maladies infectieuses dont l'apparition brutale du Sida[2]. On attribue à Stephen S. Morse et Ann Schluederberg l'emploi pour la première fois du terme Emergent Disease (maladie émergente) dans leur compte-rendu de la conférence tenue en à Washington consacrée aux seuls virus[3].
Le concept est ensuite repris en Europe, entraînant d'une part la mise en place de groupes de réflexions politiques[4],[5] et de préparation à la réponse[HCSP 1]; la création d'équipes de recherche spécialisées[6], et la mise en place de financements destinés à la recherche [7].
En 1995, les Centers for Diseases Control and Prévention (CDC) décident de la création d'un nouveau périodique médical totalement consacré au sujet et volontairement intitulé Emerging Infectious Diseases (maladies infectieuses émergentes) dans le but d'ancrer le concept, et la réflexion autour de celui-ci, dans les priorités sanitaires de l'administration américaine [HCSP 2].
Quelques définitions
Émergence
En français le concept d'émergence est utilisé dans plusieurs champs de la connaissance (philosophie, économie, zoologie, botanique, anatomie, physique, géologie). Dans le domaine médical il apparaît en anatomie au XIXe siècle pour décrire le point de sortie, d'apparition, d'un nerf à la surface du cerveau ou de la moelle épinière. En physique il désigne la sortie d'un rayonnement hors d'un milieu[8]. On retiendra le principe d'apparition et de soudaineté d'un phénomène [9]. Dans l'histoire récente du concept d'émergence en médecine il faut citer encore le débat entre les tenants de l'émergence de connaissances qui s'opposent aux tenants de l'émergence de maladies (ou émergence vraie), c'est cette dernière qui s'imposera progressivement[HCSP 3].
Réémergence
Anglicisme construit à partir de reemergence dont la traduction littérale est réapparition, résurgence. Encyclopædia Universalis donne comme définition : réapparition d'un phénomène disparu, oublié[10]. En santé publique il semble se limiter à la traduction littérale sans mention d'oubli préalable[HCSP 4].
Maladie émergente
Une maladie émergente peut être une maladie nouvellement identifiée, ou une maladie anciennement connue mais nouvellement modifiée. Dans le premier cas elle se caractérise par son apparition souvent brutale, une augmentation de l'incidence dans le temps et/ou l'espace, une incertitude concernant l'ampleur du phénomène. Dans le second cas, l'émergence se caractérise aussi par une expression clinique et des conditions d'expansion modifiées[HCSP 5]. Elle n’est pas nécessairement infectieuse (ou pas encore reconnue comme telle).
Maladie infectieuse émergente
Une maladie infectieuse émergente est une maladie due à un agent, de l'un des quatre groupes d'agents infectieux (bactéries, virus, parasites, agents fongiques) auxquels on ajoute les prions[HCSP 6], qui est inattendue en référence aux propriétés intrinsèques ou à la connaissance que l'on a de la biologie de son agent responsable, touchant l'homme, l'animal ou les deux[HCSP 7]. Dans la définition adoptée par la Cellule permanente des maladies infectieuses émergentes (CP-MIE) mise en place en France sous l’égide du Ministère de la Recherche en 2006 on retient de plus qu'« il peut s’agir d’une entité clinique d’origine infectieuse nouvellement apparue ou identifiée, d’une entité pathologique infectieuse connue dont l’incidence augmente dans un espace ou dans un groupe de population donné ou d’une modification qualitative et/ou quantitative des caractéristiques de l’agent, de la maladie ou de la population touchée et de son environnement. Dans une optique d’anticipation, il peut s’agir d’une maladie identifiée dont les conditions d’expression deviennent favorables. Habituellement, une incertitude réelle ou perçue quant au potentiel évolutif, quant à la maîtrise du phénomène et de son impact en santé publique humaine et/ou animale, est présente »[11].
Maladie infectieuse liée à un risque épidémique et biologique

L'élaboration progressive du concept d'émergence dans les années 1990 s'est vue compléter dans les années 2000 par l'irruption sur la scène politique et sanitaire du risque biologique, en particulier du risque biologique provoqué, à la suite de la crise provoquée par les enveloppes contaminées au bacille du charbon survenue aux États-Unis après les attentats du 11 septembre 2001. Dès lors le risque d'émergence d'une maladie infectieuse est aussi compris comme une menace politico-militaire créant un pont entre préoccupation de santé publique et de sécurité nationale[HCSP 8],[12].
Exemples illustratifs d'émergences et réémergences
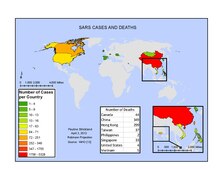
Plus de 50 nouveaux agents responsables de maladies chez l'humain ont été identifiés depuis 1975[13],[HCSP 9].
Parmi les événements sanitaires survenus depuis le début du XXIe siècle, quelques maladies illustrent divers types d'émergences et les différentes réponses apportées.
Syndrome respiratoire aigu sévère (SRAS)
Le Syndrome respiratoire aigu sévère lié au coronavirus correspond à l'émergence d'un nouveau virus, le SARS-CoV, un coronavirus apparu en novembre 2002 dans la province de Guangdong, en Chine et se diffusant en une seule vague (de au ), disparaissant ensuite sans explication. Il est responsable d'une forte mortalité humaine (774 décès pour environ 8 000 malades dans 33 pays) et a justifié une prise de précautions maximales. Il a d'abord fallu reconnaître que l’homme était confronté à une maladie inconnue, la décrire et comprendre son mode de transmission pour pouvoir proposer et mettre en place des mesures de contrôle (isolement des patients, quarantaine des contacts), découvrir son agent responsable et inventer la méthode d'identification diagnostique de celui-ci. La coordination internationale de la réponse a pu permettre de limiter l'extension de l'épidémie[HCSP 10].
Virus du Nil occidental aux États-Unis
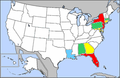
L'émergence en 1999 du virus du Nil occidental aux États-Unis, est un bon exemple d'émergence dans un pays indemne d'une maladie connue, du fait du développement des voyages intercontinentaux, suivie d'une diffusion à tout un continent. Introduit dans l'État de New York en 1999, le virus trouve sur le territoire nord-américain un écosystème favorable avec la présence d'oiseaux réceptifs[Note 1] qui constituent rapidement un énorme réservoir et de plusieurs espèces de moustiques aptes à remplir le rôle de vecteur. Plus de 4 000 cas humains sont déplorés dès 2002 et près de 10 000 cas en 2003 tandis que la quasi totalité des états sont touchés ainsi que le Canada et à un moindre degré le Mexique[15],[HCSP 11]. La maladie étant connue comme grave (elle provoque une encéphalite souvent mortelle), elle est donc d'emblée redoutée et génère des décisions politiques immédiates[16].
Entre 1999 et 2010 on estime que 3 millions de personnes ont été infectées aux États-Unis. Les incidences les plus élevées ont été observées dans les états des grandes plaines centrales[17]. La série de cartes qui suivent montrent la progression du nombre de patients à travers les États-Unis entre 1999 et 2005. La couleur de chaque état correspond au pourcentage de l'ensemble des cas survenu dans l'état dans l'année par rapport au total du pays. Zéro pour cent (0 cas) en blanc, moins de 1% en bleu, entre 1 et 5% en vert, entre 5 et 10% en jaune, et plus de 10% des cas de l'année en rouge.
-
1999
-
2000
-
2001
-
2002
-
2003
-
2004
-
2005
Chikungunya

L'émergence en 2006 à La Réunion de la fièvre à virus Chikungunya, virus réputé jusqu'alors ne conférer qu'une maladie bénigne, correspond à l'émergence dans un territoire indemne, de formes inconnues d'une maladie connue. Faussement rassurée par le caractère historiquement bénin de la maladie, et handicapé par l'absence de test de diagnostic disponible dans les laboratoires d'analyses médicales de proximité[HCSP 12] la réponse collective à l'émergence est insuffisante, longtemps non coordonnée, et au final génératrice d'une crise sanitaire, sociale et politique[18]. A l'origine de cette émergence on retrouve les voyages internationaux qui ont permis l'introduction dans l’île d'un virus jusque là absent, suivie après quelques mois d'une simple mutation du génome du virus portant sur un seul acide aminé. Cette mutation a octroyé au moustique, localement vecteur, une capacité de production de virus 100 fois plus importante qu'auparavant et donc un pouvoir de dissémination tout à coup énorme[19]. Cliniquement, la grande nouveauté de cette émergence est la découverte des formes graves, voire mortelles, de la maladie que ce soit les formes rhumatismales aiguës, subaiguës et chroniques, les aspects cardiaques et vasculaires, les complications de maladies pré-existantes, et l'impact au long terme sur la qualité de vie des patients (d'autant plus importante que d'âges avancés)[20],[21].La proportion des formes graves de la maladie n'a probablement pas augmentée. Mais elles étaient jusque là ignorées dans les toutes petites épidémies historiques (quelques dizaines à centaines de patients), et sont devenues évidentes au sein d'une épidémie de plusieurs centaines de milliers de malades[18].
Zika
Le virus Zika à été découvert de façon accidentelle en 1947 en Ouganda chez des singes rhésus captifs dans la forêt de Zika[22]. Sa récente diffusion est celle d'une émergence en plusieurs temps, avec aggravation successive de l'impact sanitaire.

La première patiente est diagnostiquée au Nigeria en 1954, elle souffre de fièvre et de maux de tête. En 20 ans seulement trois cas humains, tous bénins, seront reconnus en Afrique. Jusqu’en 2002, seulement 10 souches de virus sont isolées chez l’homme, mais le virus est retrouvé chez de nombreuses espèces animales dans toute l’Afrique et l’Asie jusqu’en Indonésie. En 2007, une première émergence d'ampleur épidémique est décrite à Yap une île de 7 500 habitants des États fédérés de Micronésie. Une cinquantaine de cas bénins sont recensés, aucun patient n’est hospitalisé, mais 73% de la population a été infectée. À ce stade la maladie émerge sans prendre d’aspect inattendu[22]. En , le virus émerge de nouveau, cette fois en Polynésie française. En 5 mois on estime que 28 000 personnes sont atteintes, soit 11% de la population. Cette fois des formes sévères de la maladie sont pour la première fois observées, particulièrement neurologiques, dont le syndrome de Guillain-Barré et surtout dès le les premiers cas groupés de microcéphalies chez des nouveaux-nés dont les mères n'avaient pourtant pas présenté de signes de maladie pendant leur grossesse. En la circulation du virus Zika est confirmée au Brésil, dès juillet le lien avec le syndrome de Guillain-Barré y est confirmé, dès octobre l'augmentation des microcéphalies est évidente[22]. En , constatant la diffusion de la maladie et de ses conséquences aux Amériques, l'Organisation mondiale de la santé en fait une « urgence de santé publique de portée internationale ». En 2017, le risque de survenue d'une microcéphalie du nouveau-né dont la mère a été infectée pendant la grossesse est estimée entre 2 et 3%[23].
Fièvre catarrhale ovine

La Fièvre catarrhale ovine (FCO, en anglais Blue tongue) est une maladie virale transmise d'un animal infecté à un autre par la piqûre d'un moucheron du genre Culicoides. Affectant surtout les moutons, elle peut affecter les bovins, les chèvres et d'autres ruminants sauvages. Il s'agit d'une maladie strictement animale. L'épizootie majeure survenue en Europe entre 2006 et 2010 est un bon exemple d' émergence liée aux changements climatiques d'une maladie animale connue.
En 2006, une épizootie de FCO provoquée par le sérotype 8 (ou BTV-8, pour bluetongue virus) a affecté pour la première fois l'Europe du Nord-Ouest. Cinq pays sont atteints en 2006, l'Allemagne, la Belgique, la France, le Luxembourg et les Pays-Bas, affectant environ 2 000 foyers. À partir de juillet 2007 l'épizootie reprend et plus de 50 000 foyers à BTV-8 sont recensés atteignant de plus la Suisse, la République tchèque et le Royaume-Uni[24]. Parallèlement aux mesures sanitaires mises en place, des campagnes de vaccination obligatoire du cheptel, ont été mises en place sur le territoire continental français du printemps 2008 jusqu’à l’automne 2010. L’impact de la vaccination et de l’acquisition d’une immunité protectrice à la suite d’une infection, s’est traduit par un effondrement du nombre de foyers : moins d’une centaine en 2009 en France, un seul en 2010, aucun en 2011. La situation sanitaire s’est progressivement améliorée dans toute l’Europe du Nord (le Royaume-Uni est indemne de FCO en 2011, l’Allemagne, la Belgique et les Pays-Bas en 2012)[24]. Initialement présente en Afrique, la FCO s’est étendue vers le Nord depuis quelques décennies, probablement à la faveur du réchauffement climatique et des échanges commerciaux. En effet, la transmission de cette maladie est liée à la présence des populations de culicoïdes, qui jouent le rôle de vecteurs et dont le développement est favorisé par des températures élevées. La maladie est dorénavant présente sur tous les continents[24].
Grippe pandémique A(H1N1) de 2009

La grippe de 2009, est un cas d'émergence d'un variant de virus connu, provoquant une pandémie mondiale. L’Organisation mondiale de la santé (OMS) déclenche le une alerte mondiale sur l'apparition de cas humains de grippe porcine au Mexique, marquant le début d'une crise sanitaire[25]. A cette date, 9 pays sont touchés ; ils sont 129 au . Le , l'OMS requalifie l'épidémie de grippe A(H1N1) en phase 6 de son échelle de gravité, c'est à dire au stade de pandémie. Au mois de mai, les données en provenance du Mexique évoquent un taux d’attaque[26] et une létalité supérieure à ceux de la grippe saisonnière. Ces éléments ne sont toutefois pas confirmés et, dès le mois de juin, il apparaît que la majorité des cas sont bénins, avec une létalité globale du même ordre que celle d’une grippe saisonnière. Deux éléments restent cependant préoccupants : les femmes enceintes et les adultes de moins de 65 ans sont touchés par des formes beaucoup plus sévères que celles de la grippe saisonnière et il reste possible qu’avec une létalité identique à celle d’une grippe saisonnière s’appliquant à un taux d’attaque important on subisse un nombre très important de décès au sein de ces populations jeunes. L'augmentation de l'incidence qui caractérise le début de l'épidémie apparaît précocement par rapport à la grippe saisonnière (par exemple, dès septembre en France) mais la perception de la gravité décroit nettement[25]. Le risque de mutation du virus à tout moment constitue néanmoins un sujet de préoccupation. En France le pic épidémique est atteint la première semaine de décembre et la décroissance est manifeste dès la fin du mois[25]. Un an après le déclenchement de l'alerte par l'OMS, 213 pays et territoires ont été touchés. Le taux d'incidence global de la pandémie mesuré par le taux de séroconversion, tous âges confondus, est estimé entre 20 et 27% de la population[27] ; le nombre de décès confirmés dans le monde entier par un laboratoire était de 18 500 morts mais compte tenue du faible accès au diagnostic virologique, une estimation globale de la mortalité a estimée celle-ci dans une fourchette allant de 151 700 à 575 400 morts[28]. Parmi les stratégies opposables à la progression de la pandémie, la prévention de la population par la vaccination généralisée a été l'objet de véritables enjeux et finalement de crises politiques du fait des coûts induits, des délais de fabrication et de mise à disponibilité, des lois de l'économie, de l'étroitesse de l'offre industrielle, des choix de stratégie de distribution et réalisation des actes vaccinaux[29],[30],[31].
Ebola en Afrique de l'Ouest
L'histoire, reconstruite a posteriori, de l'épidémie de maladie à virus Ebola en Afrique de l'Ouest, semble avoir commencée fin dans village reculé de la préfecture de Guéckédou, au sud-est de la Guinée, au carrefour des frontières libérienne et sierraléonaise[32]. C'est la première apparition de cette maladie, connue depuis les années 1970, en dehors de l'Afrique centrale. En les premiers cas sont observés dans la ville de Guéckédou (350 000 habitants). En les premiers patients sont observés à Macenta (44 000 habitants) à plus de 100 km de Guéckédou. En les premiers malades sont signalés au Libéria et en mai au Sierra Leone, partout la maladie est d'emblée signalée dans des villes importantes. Le diagnostic affirmant la présence chez les patients du virus Ebola n'est confirmé que le à Lyon (France) dans un laboratoire de niveau de sécurité maximal. Le virus isolé est d'une souche bien connue, la souche Zaïre[33].
Bilan au 18 octobre 2015 :
[34]
Dans certaines régions, la communication officielle a pu être mal comprise par la population ou interprétée comme prolongeant un discours post-colonial, en désignant par exemple la consommation de viande de brousse comme source de contamination. Similairement des autorités ou des ONG ont pu être perçues comme soutenant un « discours dominant » qui « porte en germe la stigmatisation de certaines communautés, victimes de mépris ou de préjugés culturels que les messages officiels visant à prévenir la propagation de la maladie ne font que renforcer[35]. » Ce discours invite les populations locales à s'éloigner de la forêt, qui est pourtant localement une ressource, médicamenteuse notamment. Les communautés locales savent aussi que les hôpitaux manquent d'infirmiers et médecins et ce fait a pu motiver certains refus de laisser hospitaliser des membres de la famille[35].
Conséquences économiques

Le 26 août 2014, la Banque africaine de développement estime que l'épidémie d'Ebola pourrait coûter entre 1 et 1,5 point de PIB au Liberia, à la Sierra Leone et à la Guinée, précisant qu'il s'agit de « pays qui commençaient à se remettre difficilement des années de crise, des guerres civiles des années 1960, 80 et 90[36] ». Le 12 janvier 2015, la Banque mondiale chiffre à 32,6 milliards de dollars d’ici à la fin 2015 les pertes économiques sur deux ans pour les trois pays les plus touchés (Guinée, Sierra Leone, Liberia)[37].
Insécurité alimentaire
Le 17 décembre 2014, la FAO et le PAM diffusent un rapport quant aux effets de l'épidémie sur la sécurité alimentaire en Guinée, au Libéria et en Sierra Leone[38]. Il indique que « l'impact de l'épidémie d'Ebola est potentiellement dévastateur dans ces trois pays qui sont déjà aux prises avec l'insécurité alimentaire chronique et la précarité. » L'insécurité alimentaire pourrait ainsi toucher près d'un million de personnes d'ici à mars 2015, à cause de la désorganisation des « systèmes de production alimentaire »[38].
Facteurs d’émergence, de diffusion ou d’aggravation
Liés aux agents
Liés aux vecteurs
Liés aux hôtes
Liés à l’environnement
Actualité du problème, situation, risques, émergences en cours ?
Typologie des réponses =
Surveiller pour agir, veille
Prendre en charge les premiers patients, en particulier , les 1ers cas confirmés
Protéger l’entourage, les soignants et la collectivité
Lutter contre les épidémies
Prévoir et préparer
Place des politiques
Place de la formation
Place des sciences sociales
Coordination internationale
Prise en compte nationale et internationale
En France
Aux USA
Ailleurs…
OMS
Voir aussi
Bibliographie
![]() : document utilisé comme source pour la rédaction de cet article.
: document utilisé comme source pour la rédaction de cet article.
- Haut conseil de la santé publique, Les maladies infectieuses émergentes : état de la situation et perspectives, Paris, La documentation française, , 207 p. (ISBN 978-2-11-008586-3).

- Centre d’études et de prospective du ministère de l’Agriculture, de l’Agroalimentaire et de la Forêt, « Zoonoses émergentes et réémergentes : enjeux et perspectives », Analyse, no 66, (lire en ligne, consulté le ).
- Anne Debroise, Les maladies émergentes : Quand Les Virus Voyagent, Larousse, coll. « Petite encyclopédie Larousse », , 127 p. (ISBN 978-2035848130).
- Mirko D. Grmek, « Le concept de maladie émergente », History and Philosophy of the Life Sciences, vol. 15, no 3, , p. 281-296 (lire en ligne).
- Serge Morand et Muriel Figuié, Emergence de maladies infectieuses ; Risques et enjeux de société, QUAE GIE, , 136 p. (ISBN 978-2759224906).
Articles connexes
Liens externes
- Service Public Fédéral (SPF) Santé publique, Sécurité de la Chaîne alimentaire et Environnement - Belgique
- Centers for disease control and prevention - États-Unis
- Santé Publique France
- Institut national de santé publique du Québec - Canada
- Institut de médecine sociale et préventive de Genève - Suisse
Notes et références
Notes
- Plus de 150 espèces hôtes ont été identifiées au Canada et aux États-Unis, certaines pouvant être infectées et en mourir comme les corneilles, corbeaux et geais bleus ; le ramassage et la manipulation des cadavres y étant formellement déconseillés[14].
Références
- Rapport du Haut conseil de la santé publique (cf. Bibliographie)
- p. 1-207.
- p. 38.
- p. 37-39.
- p. 36.
- p. 36.
- p. 29.
- p. 36.
- p. 38-39.
- p. 40-41
- p. 39, 42-44
- p. 39, 44-47
- p. 50
- Autres références
- Charles Nicolle, Destin des maladies infectieuses. Suivi du rôle international de la médecine et des médecins. Leçons du Collège de France, Paris, éditions France Lafayette, (1re éd. 1933), 216 p., p. 147-148.
- (en) Joshua Lederberg et Robert E. Shope, Emerging Infections: Microbial threats to health in the United States, Washington/New York, The National Academies Press, , 294 p. (ISBN 0 309 04741 2).
- (en) Stephen S. Morse et Ann Schluederberg, « Emerging Viruses: The Evolution of Viruses and Viral Diseases », The Journal of Infectious Diseases, vol. 162, no 1, , p. 1-7 (ISSN 0022-1899, lire en ligne).
- Fabienne Keller, Rapport d'information fait au nom de la délégation sénatoriale à la prospective sur les nouvelles menaces des maladies infectieuses émergentes, , 233 p. (lire en ligne), chap. 638.
- Roger Karoutchi et Fabienne Keller, Rapport d'information fait au nom de la délégation sénatoriale à la prospective sur la prévention et la gestion des crises liées aux maladies infectieuses émergentes, , 89 p. (lire en ligne), chap. 472.
- « Maladies virales émergentes : un défi pour la science. Les dossiers thématiques de l'IRD », sur Institut de recherche pour le développement (consulté le ).
- « Annexe au Plan d’action 2018 (B.11 Axe 7 : Santé – environnement comprenant le concept « One Health », pathogènes et maladies infectieuses émergentes ou ré-émergentes, résistance aux antimicrobiens », sur Agence nationale de la recherche, (consulté le ), p. 90.
- « Le trésor de la langue française informatisé », sur Analyse et traitement informatique de la langue française (consulté le ).
- « émergence », sur Larousse (consulté le ).
- « Réémergence », sur Encyclopædia Universalis (consulté le ).
- Michel Pépin et al., « Émergence des maladies infectieuses animales et humaines », Productions Animales, INRA, vol. 20, no 3, , p. 199-206 (ISSN 2273-7766).
- (en) Patrice Binder et al., « Medical management of biological warfare and bioterrorism; lesson from the recent past to the future », Comparative Immunology Microbiology and Infectious Diseases, vol. 26, , p. 401-421 (ISSN 0147-9571).
- (en) P.M. Sherman et al., « Bacterial infections: new and emerging enteric pathogens », Currents opinion in Gastroenterology, vol. 26, , p. 1-4 (ISSN 1531-7056).
- « Virus du Nil occidental », sur Centre canadien d’hygiène et de sécurité du travail (consulté le ).
- (en) A.A. Marfin et D.J. Gubler, « West Nile encephalitis: an emerging disease in the United States », Clinical Infectious Diseases, vol. 33, , p. 1713-1719 (ISSN 1537-6591).
- « West Nile virus », sur Centers for disease control and prevention (consulté le ).
- L.R. Petersen, P.J. Carson et al., « Estimated cumulative incidence of West Nile Virus infection in US adults, 1999–2010 », Epidemiology and Infection, no 141, , p. 591–595 (ISSN 0950-2688, DOI 10.1017/S0950268812001070, lire en ligne).
- Bertho Audifax, L’épidémie à virus Chikungunya à La Réunion et à Mayotte. Rapport d’information n°3242, Paris, Assemblée Nationale, , 328 p..
- (en) M. Vazeille et al., « Two Chikungunya isolates from the outbreak of La Reunion (Indian Ocean) exhibit different patterns of infection in the mosquito, Aedes albopictus », PLoS One, no 2(11): e1168, (e-ISSN 1932–6203[à vérifier : ISSN invalide], lire en ligne).
- Fabrice Simon et al., « Chikungunya infection, an emerging rheumatism among travellers returned frome Southwestern Indian Ocean: report of 47 cases », Medicine, vol. 86, , p. 123-137 (ISSN 1536-5964).
- Benjamin Queyriaux et al., « Clinical burden of chikungunya virus infection », The Lancet Infectious Diseases, vol. 8, , p. 2-3 (ISSN 1473-3099).
- Marc Gozlan, « Zika : Histoire d’un virus émergent », sur Le Monde.fr (consulté le ).
- Antonio Victor Campos Coelho et Sergio Crovella, « Microcephaly Prevalence in Infants Born to Zika Virus-Infected Women: A Systematic Review and Meta-Analysis », International Journal of Molecular Sciences, vol. 18, no 8, (ISSN 1422-0067, DOI 10.3390/ijms18081714).
- « La fièvre catarrhale ovine (FCO), ou Bluetongue. Présentation et situation en France », sur Agence nationale de sécurité sanitaire de l’alimentation, de l’environnement et du travail, (consulté le ).
- « Rapport annuel 2009 », sur InVS, (consulté le ), p. 10-21.
- « Le point sur les paramètres épidémiologiques dans l’épidémie due au nouveau virus de la grippe A(H1N1)v », Bulletin épidémiologique hebdomadaire- web, (lire en ligne, consulté le ).
- Maria D. Van Kerkhove et al., « Estimating age-specific cumulative incidence for the 2009 influenza pandemic: a meta-analysis of A(H1N1)pdm09 serological studies from 19 countries », Influenza and Other Respiratory Viruses, vol. 7, , p. 872-886 (ISSN 1750-2659, lire en ligne).
- « Les décès causés par la grippe A revus à la hausse », sur figaro.fr, .
- Rapport sur la manière dont a été programmée, expliquée et gérée la campagne de vaccination contre la grippe A (H1N1)éditeur=Assemblée nationale, , 742 p. (lire en ligne).
- Paul Benkimoun, « Stocks de vaccins antigrippe A : le gouvernement sur la sellette. Les revirements gouvernementaux ont suscité questions et critiques dans l'opposition et la majorité. », Le Monde, (lire en ligne).
- Catherine Vincent, « L'OMS sommée de s'expliquer sur la grippe A. Le Conseil de l'Europe s'interroge sur l'influence de l'industrie pharmaceutique dans la gestion de la pandémie. », Le Monde, (lire en ligne).
- « Ebola : six mois d'épidémie », OMS, .
- (en) Amanda Tiffany et al., « Emergence of Zaire Ebola Virus Disease in Guinea — Preliminary Report », The New England Journal of Medicine, (DOI 10.1056/NEJMoa1404505).
- « Rapport de situation sur la flambée de maladie à virus Ebola - 21 octobre 2015 », sur who.int, OMS, (consulté le ).
- Cheikh Ibrahima Niang, « Ebola : une épidémie postcoloniale », Politique étrangère, nos 4/2014, , p. 97-109 (lire en ligne).
- « Le virus Ebola risque de coûter « beaucoup » à l'économie africaine », Le Monde, (consulté le ).
- « Ebola freine l’activité économique des ménages au Libéria et en Sierra Leone », Banque Mondiale, .
- « Ebola laisse des centaines de milliers de personnes confrontées à la faim », Programme alimentaire mondial, .