Syndrome du bébé secoué
| CIM-10 | Y07.9 et T74.1 |
|---|---|
| CIM-9 | 995.55 |
| MedlinePlus | 000004 |
| MeSH | D038642 |
Le syndrome du bébé secoué (SBS) — ou Traumatisme crânien infligé par secouement (TCIS)[1] — est un ensemble de signes cliniques concernant un nourrisson : hématome sous-dural, hémorragie rétinienne, œdème cérébral, ce que l'on appelle parfois la « triade ».
Ils indiquent dans la plupart des cas que l'enfant a subi une violence physique, généralement que l'enfant a été secoué par un adulte. Plus précisément que la tête a été secouée en tenant le bébé par le tronc, ce mouvement de va-et-vient amplifiant le choc traumatique[2]. Ceci pouvant être associé à un impact ou l'effet d'un impact sans secouement. Ce diagnostic clinique fait l'objet d'un consensus médical que l'on retrouve dans les diagnostics différentiels proposé par la HAS en 2017[SOFMER 1].
Néanmoins, comme il sous entend une maltraitance grave, il est l'objet de controverses médico-légales visant à décorréler ce diagnostique médical d'un "diagnostique de maltraitance" en évoquant par exemple l'existence de maladies rares provoquant des symptômes similaires. L'enjeu étant que ce syndrome crée une très forte suspicion de maltraitance sur mineur qu'en France le soignant a l'obligation légale de signaler aux autorités afin qu'elles puissent procéder à une enquête, celle-ci pouvant aboutir dans certains cas à une qualification de crime et un jugement en cour d'assises[3].
En France, le ministère de la santé rappelle en 2022 que « Le syndrome du bébé secoué n’est généralement pas une violence isolée »[4]. Un bébé secoué l'a été en moyenne 10 fois[4]. Le taux de récidive est de plus de 50 %[5]. L'enfant décède dans 10 à 40 % des cas, 20% selon santé publique France en 2019. 75 % des survivants conservent des séquelles graves à vie[5], dont souvent des « handicaps invisibles »[6].
La cause du secouement est réputée être un adulte qui « craque » excédé par les pleurs de l'enfant, principe remis en cause par des mères de victimes[7]. Dans les cas reconnus, 50 % sont le fait du père, 20 % d'un beau-père, 20 % d'une personne extérieure, et 10 % sont le fait de la mère. Les enfants victimes de TCIS sont majoritairement des garçons de moins d'un an et dans deux tiers des cas de moins de 6 mois[1].
Les jeux, l'imputation à d'autres jeunes enfants ou la chute du bébé de la table à langer par exemple ne sont généralement pas des causes envisageables car le choc subi par le cerveau lorsque le bébé est secoué est comparable à celui subi lors d'un accident de voiture à 160 Km/h.
En 2022 on constate une très forte augmentation du nombre de cas, peut-être liée aux confinements :
par rapport à la période pré-pandémique (2017-2019), l’incidence de SBS est restée stable en 2020 puis a doublé en 2021 et sa mortalité a été multipliée par 9.[8]
Histoire[modifier | modifier le code]
En 1860, le médecin légiste Ambroise Tardieu donne une première description du syndrome des enfants battus dans une étude portant sur 32 cas, dont 18 mortels. Ces cas mortels sont dus à des traumatismes crâniens et lésions cérébrales infligés à de très jeunes enfants à l'intérieur même des familles[9]. Cette étude reste sans lendemain car « à cette époque l'autorité paternelle était un droit inviolable". Puis, au début du 20eme siècle, l'idée que des parents puissent maltraiter leurs enfants fut difficile à accepter par les médecins[10] ».
En 1946, le radiologue pédiatrique John Cafey signale l'association d'hématomes sous-duraux et de fractures multiples chez six enfants. Il soupçonne une origine provoquée malgré les dénégations des parents. En 1953, son élève Frédéric Silverman décrit l'ensemble des caractéristiques radiologiques définissant le syndrome de Silverman comme des sévices (maltraitance).
En 1962, Kempe et Silverman publient The Battered Child Syndrome (Le syndrome de l'enfant battu) dans un article du JAMA. Cette publication est à l'origine de l'obligation légale de les signaler aux États-Unis[11]. En 1968, Ommaya décrit des lésions cérébrales par gifles ou flagellation (whiplash).
En 1971, le neurochirurgien Guthkelch postule que des lésions cérébrales du très jeune enfant peuvent être causées par un secouement violent, il note que des parents britanniques trouvent plus acceptable et moins dangereux un « bon secouement » que des coups directs portés à la tête.
En 1972, John Caffey utilise l'expression « secouement de bébés » (shaking infants), et en 1974, il décrit un syndrome du bébé secoué, the whiplash shaken infant syndrome[12].
À partir de 1987, une discussion a lieu pour savoir si les lésions constatées peuvent s'expliquer par un secouement seul, ou associé à un impact direct, ou encore par impact direct seul[13],[14].
En 2009, l'Académie Américaine de Pédiatrie recommande l'utilisation du terme abusive head trauma (traumatisme crânien intentionnel ou non-accidentel) qui ne préjuge pas du mécanisme en cause. Ceci n'invalide pas le mécanisme du secouement seul (syndrome du bébé secoué ou SBS), lequel est replacé dans le cadre plus général des traumatismes crâniens par maltraitance.
En 2018, il existe un consensus international selon lequel le traumatisme crânien intentionnel ou non-accidentel peut relever de trois mécanismes : le secouement seul, le secouement avec impact direct, les coups directs seuls[13].
Physiopathologie[modifier | modifier le code]
Les gestes agressifs et traumatisants sont le fait de parents ou de gardiens, par exemple lorsqu'ils sont parvenus à leur « point de rupture », lorsqu'ils sont excédés par les pleurs incessants et persistants (inconsolables) d'un nourrisson[15],[16].
Plusieurs facteurs, particuliers au jeune nourrisson (principalement avant six mois), permettent de comprendre les dangers d'un secouement violent :
- une tête grosse et lourde relativement au reste du corps (12 % du poids du corps chez le nouveau-né, près de 2 % chez un adulte)[17] ;
- des muscles du cou trop faibles pour maintenir la tête ou la retenir en cas de secousse : l'âge moyen de la tenue de la tête est de 3 mois, mais ce contrôle reste encore insuffisant pour résister à des mouvements brutaux ;
- le cerveau du nourrisson ne remplit pas toute la boîte crânienne (largeur des espaces sous-arachnoïdiens, plus chez les garçons que chez les filles). Il est plus riche en eau, et encore faiblement myélinisé, ce qui le rend plus fragile que celui de l'adulte[17].
Des mouvements violents et répétés, non comparables avec ceux du jeu, peuvent donc faire que le cerveau bouge suffisamment dans la boîte crânienne pour entraîner la rupture de vaisseaux sanguins dans le cas de ce syndrome.
Mécanismes[modifier | modifier le code]
Le secouement entraîne de violents mouvements d'accélération-décélération, avec une composante rotationnelle (accélération angulaire). Le mécanisme le plus commun serait la décélération brutale[11].
Les lésions provoquées sont multiples : hématomes sous-duraux, contusion cérébrales, lésions axonales diffuses, œdème cérébral, hémorragies rétiniennes, lésions médullaires[18]...
Les hématomes sous-duraux seraient dus à une rupture ou déchirure des vaisseaux-ponts qui relient le cortex cérébral à la dure-mère. Le heurt violent du cerveau contre la paroi crânienne expliquerait les lésions neuronales, l'œdème et une anoxie cérébrale[17].
Plusieurs mécanismes ont été proposés pour expliquer les hémorragies rétiniennes : lien direct avec une hémorragie intracrânienne, pression intracrânienne, ou encore de type décollement de rétine[11].
Les lésions secondaires qui apparaissent après le traumatisme sont l'œdème cérébral, l'infarctus et l'infection cérébrales, l'engagement et l'hydrocéphalie. Tout ou partie de ces lésions peuvent conduire à une atrophie cérébrale progressive.
D'autres lésions associées sont possibles comme les lésions médullaires et celles du tronc cérébral (atteinte des centres nerveux respiratoires), avec hypoxie et lésions ischémiques pouvant apparaître secondairement[11].
Il existe d'autres mécanismes, susceptibles de se combiner ou pas avec le secouement, tels que les coups directs, la suffocation (main appliquée sur le visage du nourrisson, ou sa face maintenue appuyée contre une surface) ou encore la strangulation : d'où le cadre plus général des traumatismes crâniens dits non-accidentels, intentionnels ou par maltraitance.
Épidémiologie[modifier | modifier le code]
Le syndrome du bébé secoué (SBS) survient le plus souvent chez un nourrisson de moins de 1 an, et dans les deux tiers des cas, chez les moins de 6 mois.
En France en 2017, on estime que plusieurs centaines d'enfants chaque année sont victimes de cette forme de maltraitance[19] ; 100 à 200 en Allemagne en 2009[20].
Aux États-Unis, l'incidence est évaluée à 20 à 30 cas sur 100 000 enfants âgés de moins de un an, avec un taux de mortalité de 20 %, et des incapacités pour les deux tiers des survivants[14]. Le traumatisme crânien intentionnel Abusive Head Trauma (depuis 2009 aux États-Unis) compterait pour 80 % des 1 400 enfants qui décèdent chaque année de maltraitance en 2014[11] ; 45 % l'étant par secouement (SBS), le reste par coups directs, flagellations et autres mauvais traitements[13].
Facteurs de risques[modifier | modifier le code]
Lorsque l'auteur a pu être identifié, une étude de 2004, portant sur 171 cas, montre qu'il s'agit du père dans plus de la moitié des cas, et d'environ 15 % d'un ami de la mère, puis de la mère elle-même, ou d'une personne gardienne de l'enfant[17]. Les auteurs sont le plus souvent jeunes, peu informés des besoins d'un bébé et de son mode de développement normal.
Le risque est plus élevé avec les enfants nés prématurés ou atteints de pathologies multiples. Le pic de maltraitance survient à l'âge de 2 à 4 mois, période où les pleurs incessants peuvent faire partie du développement normal d'un enfant. Les pleurs peuvent apparaitre vers l'âge de 2 à 3 semaines, avec un pic vers 6 à 8 semaines. La plupart des bébés qui pleurent longtemps sont en bonne santé et s'arrêtent vers le 4e mois [16].
La maltraitance paraît un peu plus fréquente dans les familles dépourvues de soutien ou de lien dans leur environnement social immédiat. Les facteurs retrouvés sont une faible estime de soi, une dépression, un parent lui-même battu ou abandonné en tant qu'enfant, une grossesse non désirée ou des grossesses répétées à de courts intervalles, un dysfonctionnement familial avec problèmes d'alcool, de drogue et de violences, ainsi que les stress et drames de la vie courante[11].
Cependant la maltraitance existe aussi dans tous les milieux sociaux[11], y compris dans des familles ne présentant pas de risques particuliers[21]. C'est même dans les cas de bébés secoués que l'on trouve des parents-auteurs issus de classes sociales élevées avec bagage éducatif de niveau supérieur. Les facteurs psychoaffectifs seraient prédominants : l'isolement moral, plus que l'isolement social, jouerait un rôle dans le déclenchement de la violence. Cette maltraitance « soigneusement dissimulée » échapperait aux contrôles sociaux et aux systèmes institutionnels[22].
Selon Anne Tursz, ce serait le non-attachement à l'enfant qui produirait la maltraitance chez des parents déjà préalablement fragilisés dans leur histoire ou leur vécu ; ce qui expliquerait ainsi le risque accru des prématurés avec hospitalisation néonatale (rupture du lien physique entre un nouveau-né et ses parents) ou encore celui de l'enfant « peu gratifiant pour le narcissisme parental »[22].
La plupart des cas de bébés secoués sont des cas répétitifs, où l'on retrouve des précédents de maltraitance (y compris de secouement) qui n'avaient pas été diagnostiqués auparavant[16].
Aspects cliniques[modifier | modifier le code]
Signes évocateurs[modifier | modifier le code]
Cette maltraitance est de diagnostic difficile, donc de fréquence sous-estimée[18]. Les signes d'appel sont variés et le plus souvent peu significatifs. Ils peuvent avoir duré plusieurs jours avant que l'enfant soit amené en consultation.
Il peut s'agir de malaise, troubles de la vigilance, convulsions, pauses respiratoires (apnées) évoquant une atteinte neurologique, voire de coma dans les cas les plus graves. Mais aussi de signes plus légers : comportementaux (irritabilité douloureuse, trouble du sommeil), pâleur anormale (en lien avec une anémie), mauvaise prise du biberon, vomissements sans diarrhées... qui peuvent égarer le diagnostic[18].
Dans les cas où l'enfant est retrouvé mort, une autopsie s'impose (en France, selon la procédure concernant la mort subite du nourrisson).
L'examen clinique peut montrer des signes d'orientation : fontanelle bombante, augmentation du périmètre crânien. Des contusions et ecchymoses sont fréquentes, mais non obligatoires : cutanées, ou au niveau du nez, de l'oreille, ou à l'intérieur de la bouche. La présence de fractures chez un petit enfant qui ne marche pas encore est très suspecte[23].
Contexte[modifier | modifier le code]
Des éléments du contexte apparaissent inhabituels ou suspects, par exemple :
- adultes amenant leur enfant de façon retardée, ou en minimisant les symptômes ;
- morts inexpliquées dans la fratrie ;
- histoire incompatible avec le tableau clinique constaté ;
- explications changeantes selon le moment ou selon la personne interrogée.
En présence de plusieurs éléments associés (signes évocateurs et contexte douteux), le médecin doit envisager la possibilité d'un syndrome du bébé secoué. Faisant part aux parents de son inquiétude pour la santé de l'enfant, il doit le faire hospitaliser en urgence pour des soins et un bilan complet et lésionnel (fond d'œil, imagerie cérébrale…)[23].
Bilan lésionnel[modifier | modifier le code]
Le bilan hospitalier précise les lésions non crâniennes : lésions cutanées ou muqueuses, des parties molles de la nuque, fractures des membres ou du rachis, de la cage thoracique, en particulier des côtes.
Les lésions crâniennes sont évaluées par l'examen ophtalmologique (fond d'œil) et l'imagerie cérébrale qui peuvent montrer des lésions oculaires et périoculaires, et des lésions cérébrales et spinales. Parmi ces lésions, l'association d'un hématome sous-dural et d'hémorragies rétiniennes est très caractéristique, d'autant plus selon leur localisation, leur étendue et leur gravité[23].
Il existe des éléments qui permettent, dans certains cas, de dater des lésions (indiquant des traumatismes répétés). Cette interprétation ne relève pas du bilan hospitalier, mais d'un expert judiciaire mandaté par la Justice (en France).
Hémorragies rétiniennes[modifier | modifier le code]
Elles sont présentes dans 80 % des cas. Elles peuvent être uni- ou bilatérales, quand elles sont diffuses, atteignant la périphérie de la rétine, sur plusieurs couches, avec d'autres lésions rétiniennes associées (comme un décollement de rétine), elles sont, dans ce cas précis de gravité, quasi-pathognomoniques d'un SBS, car ce type de lésions ne peut se voir que dans les accidents à très grande vitesse ou chute de plusieurs étages et ne peuvent être expliquées par un traumatisme minime allégué[23].
D'autres types d'hémorragies rétiniennes peuvent se voir. Leur sévérité est corrélée à la gravité du traumatisme. Leur absence n'exclut pas le diagnostic (20 % des cas), mais leur présence est un argument en faveur du secouement.
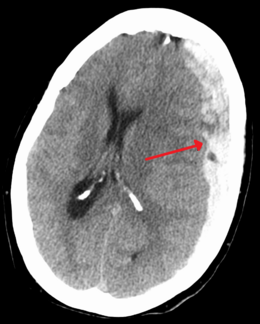
Hématome sous-dural[modifier | modifier le code]
Les hématomes sous-duraux sont répartis en plusieurs foyers. Uni- ou bilatéraux, ils se situent, dans la forme la plus caractéristique, dans la faux du cerveau et/ou la tente du cervelet. La prédominance de l'hématome associé à la présence de caillots au vertex est très évocatrice du diagnostic.
Ces hématomes ne sont pas toujours visibles initialement car ils peuvent être masqués au début par un œdème cérébral.
Diagnostics différentiels[modifier | modifier le code]
Le diagnostic différentiel principal est le traumatisme crânien accidentel, puis viennent des maladies, beaucoup plus rares, susceptibles d'expliquer les lésions constatées.
Traumatisme crânien accidentel[modifier | modifier le code]
Dans le cas du traumatisme accidentel, l'histoire clinique (explications des gardiens – parents ou adulte responsable de l'enfant –) doit être constante, et compatible avec les lésions constatées. Les explications traumatiques le plus souvent avancées par les gardiens sont la chute de faible hauteur (des bras de l'adulte, de la table à langer, du lit), chute dans l'escalier, secouement par jeux (sauts sur les genoux, faire l'avion, lâcher et rattraper dans l'air, secouement dans un siège de type transat...), traumatismes minimes (enfant se cognant de lui-même)[23],[17]. D'autres mécanismes traumatiques sont parfois allégués comme les suites d'un accouchement, des manœuvres de réanimation etc[23]...
En cas d'histoire clinique constante et concordante, le diagnostic de bébé secoué peut être écarté ; par exemple si on constate une contusion du cuir chevelu (avec éventuellement une fracture linéaire en regard), un hématome sous-dural unifocal avec traces d'impact, uni ou controlatérales, compatibles avec le mécanisme allégué (ici traumatisme accidentel violent)[23].
Les principales situations où les explications ne concordent guère avec les lésions constatées sont les suivantes :
Chute de faible hauteur[modifier | modifier le code]
Une chute de moins de 1,5 m (enfant de moins de 1 an) ne peut provoquer un hématome sous-dural plurifocal, ni une hémorragie rétinienne diffuse ou bilatérale. Elle n'entraîne jamais une association hématome sous-dural et hémorragie rétinienne[23].
Selon le consensus international en 2018, les lésions intracrâniennes graves dues à ces chutes sont rares : la mortalité est de 0,48 par million d'enfants de moins de 5 ans et par an, alors que les chutes de faible hauteur sont très fréquentes, ne donnant généralement lieu qu'à des lésions modérées, correspondant au point d'impact, et sans séquelles importantes[13].
Dans les cas très rares de décès (chute sur un angle dur par exemple), les lésions retrouvées sont un hématome étendu, une dissection artérielle pouvant provoquer un accident vasculaire cérébral secondaire[13].
Traumatismes mineurs[modifier | modifier le code]
En dehors des chutes, un nourrisson de trois mois ne peut être seul à l'origine d'un traumatisme assez violent pour provoquer les lésions constatées (par exemple se heurter aux barreaux du lit)[17] ; de même une fracture ne peut être liée à un accident de marche chez un enfant qui ne marche pas encore[24].
Les secouements par simple jeu ne sont pas suffisants pour provoquer des lésions caractéristiques, de même que les manœuvres de réanimation cardiopulmonaire[25].
Autres pathologies[modifier | modifier le code]
Des diagnostics médicaux, plus rares, sont à évoquer, ce qui n'exclut pas la possibilité de maltraitance surajoutée. En principe, ils sont éliminés par l'examen clinique et le bilan hospitalier systématique (bilan de la coagulation et imagerie).
- Troubles de l'hémostase : thrombopénie, hémophilie, maladie de Willebrand, déficit en facteurs de coagulation comme la vitamine K.
- Malformations artérioveineuses cérébrales. Les anévrismes cérébraux sont exceptionnels avant l'âge d'un an.
- Certaines maladies métaboliques très rares, comme l'acidurie glutarique type I, ou encore la maladie de Menkès ne sont à évoquer et à confirmer par des examens spécifiques que s'il existe des signes d'appel pour ces maladies.
- L'ostéogenèse imparfaite est un diagnostic différentiel uniquement pour les fractures et non pour des hématomes sous-duraux.
- L'hydrocéphalie externe, qui est reliée à un périmètre crânien élevé (macrocrânie) et à un élargissement des espaces sous-arachnoïdiens, est une affection rare du nourrisson (1 sur cent mille) dont 6 % peuvent présenter des hématomes sous-duraux spontanés ou à la suite de traumatisme mineur[13]. La rareté de cette affection fait que l'on doit abord envisager le diagnostic d'une maltraitance (traumatisme crânien non accidentel)[26].
Critères de diagnostic[modifier | modifier le code]
Principes[modifier | modifier le code]
Le diagnostic positif s'effectue dans le cadre d'une démarche pluridisciplinaire confrontant les données de l'histoire et du bilan clinique, des lésions constatées à l'imagerie, et après élimination des diagnostics différentiels.
« Il s’agit d’éviter de méconnaître une situation de maltraitance et de ne pas poser trop hâtivement ce diagnostic, ce qui peut avoir des conséquences importantes sur la vie familiale »[27]. Le rôle des médecins est d'éviter ces deux écueils[11] :
- Ils doivent toujours évoquer une maltraitance devant un traumatisme crânien du nourrisson, car c'est l'aspect habituel des victimes de moins de un an. Méconnaître une maltraitance, c'est aggraver les risques pour l'enfant, lequel est de nouveau exposé à des traumatismes intentionnels. Cette répétition entraîne une mortalité plus élevée (24,5 % contre 9,9 % lors d'un seul épisode).
- Inversement, une erreur dans le processus d'évaluation peut conduire aussi à de graves conséquences comme une hospitalisation prolongée, une aggravation du stress parental avec rupture de la relation médecin-patient, des coûts de santé accrus, et une exposition inutile de l'enfant à des traitements et examens.
Recommandations et consensus[modifier | modifier le code]
En France, selon les recommandations 2017, les critères diagnostiques ne tiennent plus compte des facteurs de risques, ils se basent exclusivement sur les lésions objectivées et l'histoire rapportée, après élimination des diagnostics différentiels[23] :
- Le diagnostic de SBS est probable en cas d'hématomes sous-duraux plurifocaux sans aucune autre lésion ; ou d'hématome sous-dural unilatéral avec hémorragies intrarétiniennes limitées au pole postérieur ; ou d'hémorragie rétinienne étendue et profonde (touchant la périphérie et plusieurs couches), qu'elle soit uni ou bilatérale.
- Le diagnostic de SBS est certain en cas d'associations suivantes : hématomes sous-duraux plurifocaux avec caillots au vertex signant la rupture de veines-ponts ; ou hématomes sous-duraux et hémorragies rétiniennes quelles qu'elles soient ; ou hématome sous-dural unifocal avec lésions cervicales ou médullaires.
- Dans tous les cas, la probabilité de maltraitance est augmentée en cas de lésions associées ou récentes comme des lésions cérébrales diffuses ou de lacération, lésions cervicales ou médullaires, fractures du squelette, ecchymoses, lésions traumatiques viscérales.
Ces recommandations s'appuient sur les données de la littérature indiquant que la sensibilité et la spécificité des hémorragies rétiniennes pour le diagnostic de maltraitance (traumatisme intentionnel du nourrisson) sont respectivement de 75 % et de 93 %, et que la spécificité des hémorragies rétiniennes étendues et profondes est de 100 %. De même l'association d'une apnée avec une hémorragie rétinienne, ou encore l'association d'une crise convulsive et d'une fracture de côtes, indiquent une probabilité de 90 %[11].
Dans les pays anglo-saxons, plusieurs équipes tentent de mettre au point des modèles de prédiction du traumatisme crânien par maltraitance. Par exemple, chez des enfants de moins de 3 ans, un modèle utilise 6 données : la présence d'une apnée, d'hémorragie rétinienne, de fracture de côte, de fracture d'os long, convulsions, contusions de la tête et du cou. La probabilité de maltraitance varie de 4 % (si aucun facteur n'est présent) à 97 % (si les 6 facteurs sont présents)[14].
Selon le consensus publié en 2018 par 15 sociétés savantes de pédiatrie nationales et internationales : « Il n'y a pas de controverses concernant la validité médicale de l'existence du traumatisme crânien intentionnel [abusive head trauma incluant le SBS] avec ses multiples composantes incluant l'hématome sous-dural, les lésions intracraniennes et médullaires, les hémorragies rétiniennes complexes, les fractures de côtes et autres qui sont non compatibles avec le mécanisme du trauma proposé »[13].
Pronostic et séquelles[modifier | modifier le code]
Aux États-Unis sur 1 200 à 1 400 bébés secoués par an, 25 à 30 % d'entre eux décèdent. Chez les deux tiers des survivants, on retrouve une incapacité permanente (cécité, convulsions, paralysie cérébrale...). Seulement un tiers récupèrent totalement, et 50 % gardent un déficit cognitif permanent[11].
Le handicap invisible est encore plus fréquent que chez l'adulte, les lésions cérébrales diffuses et le jeune âge (typique du SBS) étant des facteurs aggravants. Selon Chevignard, en sus de l'incidence sur la scolarité, sur l'emploi et la vie active, il existe même une sur-représentation des traumatisés crâniens en milieu carcéral[28]. Globalement : « Des troubles cognitifs multiples sont rapportés, ainsi que des troubles de la compétence sociale, et une immaturité affective »[29].
Aspects juridiques[modifier | modifier le code]
Signalement[modifier | modifier le code]
En France, c'est la notion de « danger », et non celle de « maltraitance » qui fonde la protection judiciaire des mineurs prévue à l'article 375 du code civil.
Dans la loi du réformant la protection de l'enfance, il n'y a pas de notion « d'enfant maltraité », mais « d'enfant en danger ». Cela concerne le danger couru par l'enfant qui fait l'objet de repérage ou de signalement, et non pas le ou les auteurs présumés d'une maltraitance[30].
Ce signalement (danger concernant un mineur de quinze ans[Note 1]) est un devoir pour le médecin. Ne pas le faire relèverait d'une infraction de non-assistance à personne en danger (article 223-6 du code pénal). Légalement, le médecin est délié du secret professionnel par l'article 226-14 du code pénal ; et l'article 44 du code de déontologie médicale lui impose de signaler des sévices[19].
Le diagnostic des cas de bébés secoués est généralement difficile à établir pour le médecin traitant. Dans les faits, le plus souvent, c'est le médecin hospitalier responsable qui établit le signalement sur la base d'un bilan complet et d'une réflexion pluridisciplinaire.
En cas de doute, il doit utiliser une voie administrative en saisissant le conseil départemental par la rédaction d'une « information préoccupante ». Ce conseil doit évaluer la situation et proposer, le cas échéant, des dispositifs adaptés d'aide aux familles. En cas d'échec, la situation est transmise aux autorités judiciaires.
En cas de faits avérés graves ou de situation d'urgence, le signalement se fait directement au Procureur de la République qui déclenche l'enquête pénale et la mise en sauvegarde de l'enfant.
Depuis la loi du , lorsque le signalement est fait dans les règles, la responsabilité de l'auteur du signalement ne peut être engagée. Le dernier alinéa de l’article 226-14 du Code pénal dispose que « le signalement aux autorités compétentes effectué dans les conditions prévues au présent article ne peut engager la responsabilité civile, pénale ou disciplinaire de son auteur, sauf s’il est établi qu’il n’a pas agi de bonne foi»[19].
Sanctions[modifier | modifier le code]
Toujours en France, en aucun cas, le signalement médical ne doit mentionner le nom d'auteurs présumés. Dans la mesure du possible, il est recommandé de prévenir la famille de la mise en œuvre d'une démarche de signalement[19].
En cas de poursuites, sur le plan civil, il peut y avoir retrait de l'enfant, déchéance de l'autorité parentale et placement de l'enfant en famille d'accueil.
Sur le plan pénal et judiciaire, sur mineur de 15 ans, des violences habituelles sont punies jusqu'à 5 ans de prison, et jusqu'à 7 ans en cas de violences volontaires avec ITT supérieure à 15 jours.
En cas de décès, ces violences volontaires peuvent être jugées comme un homicide involontaire[31], la loi distinguant entre la volonté d'un acte et les conséquences involontaires de ces actes. Sinon la peine encourue maximale peut aller jusqu'à 30 ans de réclusion criminelle[19] (homicide volontaire avec circonstances aggravantes).
Association[modifier | modifier le code]
Association de prévention[modifier | modifier le code]
L'association Stop Bébé Secoué vise à faire connaitre les risques du secouement d'un bébé[32].
Associations de parents déclarant être accusés à tort[modifier | modifier le code]
Des parents déclarant être accusés à tort de secouements sur leurs enfants atteints de maladies causant les mêmes signes que ceux du syndrome du bébé secoué (diagnostics différentiels) se sont regroupés au Canada[33], en France[34], au Royaume-Uni[35],[36], aux États-Unis[37], en Suède[38], et aux Pays-Bas[39].
Controverse[modifier | modifier le code]
Certains aspects du syndrome du bébé secoué font l'objet de controverses médico-légales, et des neurologues font des mises en garde contre des diagnostics hâtifs[40]. Ces limites sont pointées aussi par le neurochirurgien souvent crédité pour avoir « découvert » le diagnostic du syndrome du bébé secoué[41] : Norman Guthkelch.
En 2012 il a publié un article « après 40 ans de considérations » des limites sur les déductions possibles en cas de signe extérieur minime (minimal external injury)[42]. À nouveau, en 2012, le Dr Guthkelch a dit dans une interview : « Je pense que nous devons retourner à la case départ et faire une analyse beaucoup plus précise de ces cas, et je suis prêt à parier (...) que nous trouverions dans chaque cas, ou au moins dans la vaste majorité des cas, que l'enfant avait une maladie grave qui n'a pas été détectée à temps. »[43] Par ailleurs, en 2015, le Dr Guthkelch a dit : « Dès le départ, j'étais contre le fait de définir cette chose comme un syndrome. Aller jusqu'à dire qu'à chaque fois que vous voyez ces lésions, c'est un crime... C'est devenu une manière bien trop facile de finir en prison »[44].
La controverse médico-légale porte principalement sur les critères permettant de poser avec certitude le diagnostic de maltraitance sur un bébé. Historiquement, la seule découverte d'un hématome sous-dural et d'hémorragies rétiniennes, même en l'absence de traces de traumatisme, permettait de diagnostiquer le syndrome du bébé secoué de manière fiable[45]. La définition actuelle repose sur un triade typique en cas de secouement, en précisant bien qu'il faut un enquête pour déduire les causes[SOFMER 1].
Depuis plusieurs années cependant, le consensus scientifique est que ces signes ne suffisent plus au diagnostic. La présence de fractures, de bleus, ou de lésions cervicales sont des signes supplémentaires permettant le diagnostic. Pour des juges britanniques[46], « la seule présence de la triade ne permet pas de conclure automatiquement ou nécessairement à un diagnostic de bébé secoué et/ou à un infanticide. Tous les faits de chaque cas individuel doivent être pris en compte ». Selon des médecins canadiens[47], « l’avis généralement admis selon lequel la triade [hématome sous-dural, hémorragies rétiniennes, œdème cérébral] en soi est un diagnostic de syndrome du bébé secoué ne tient plus ». En 2017, des médecins suédois de l'Institut Karolinska et travaillant pour l'Agence suédoise pour l'évaluation des technologies de la santé et des services sociaux ont publié une revue systématique de la littérature sur le syndrome du bébé secoué[48]. Leur conclusion est « qu'il n'y a pas assez de preuves scientifiques établissant la validité diagnostique de la triade pour identifier le secouement traumatique ».
En 2011 et 2015, le New York Times et le Washington Post ont publié deux dossiers de réflexion sur ce sujet[49],[50]. En 2014, la professeure de droit américaine Deborah Tuerkheimer a publié un livre sur l'inertie de la justice face au syndrome du bébé secoué[51]. Le film The Syndrome, réalisé par Meryl Goldsmith, est sorti en 2016[52]. La thèse principale de ces travaux est que les connaissances scientifiques ont évolué, mais pas les connaissances des médecins et des juges.
Notes et références[modifier | modifier le code]
Notes[modifier | modifier le code]
- « Enlèvement d’un mineur de quinze ans » est un terme de droit pénal contenu dans l'article 227-25 du code pénal qui signifie dans le langage courant « enlèvement d'un mineur de quinze ans ou moins ».
Références[modifier | modifier le code]
- Bulletin épidémiologique hebdomadaire (BEH), sur Santé publique France., « Les enfants victimes de traumatismes crâniens infligés par secouement hospitalisés : analyse exploratoire des données du PMSI », sur santepubliquefrance.fr, (consulté le ).
- « Syndrome du bébé secoué », sur Ameli.fr.
- SOMFER, avec le soutien de la Haute Autorité de santé, « Syndrome du bébé secoué, Recommandations de la commission d'audition »
 [PDF], sur sofmer.com, (consulté le ).
[PDF], sur sofmer.com, (consulté le ).
- Ministère des solidarités (citant la HAS), « Syndrome du bébé secoué : une maltraitance qui peut être mortelle », (consulté le ).
- Bébé secoué : une forme mal connue de maltraitance aux conséquences irréparables
- Aude Lecrubier, rapportant une conférence de Mathilde Chevignard, « Le devenir des enfants traumatisés crâniens à long terme », Medscape, (lire en ligne).
- Documentaire diffusé sur public sénat : bébés secoués, la violence inavouable
- Dernière nouvelles d'Alsace, « Covid-19 et confinements : explosion du nombre de cas de bébés secoués », sur dna.fr, (consulté le ).
- Ambroise Tardieu, « Étude médico-légale sur les sévices et mauvais traitements exercés sur des enfants », Enfances & Psy, vol. no 39, no 2, (ISSN 1286-5559, lire en ligne, consulté le ).
- Zied Jlalia, Talel Znaigui et Mahmoud Smida, « Le syndrome des enfants battus: aspects cliniques et radiologiques », The Pan African Medical Journal, vol. 24, (ISSN 1937-8688, PMID 27642408, PMCID PMC5012761, DOI 10.11604/pamj.2016.24.68.8543, lire en ligne, consulté le ).
- Alexandra R. Paul et Matthew A. Adamo, « Non-accidental trauma in pediatric patients: a review of epidemiology, pathophysiology, diagnosis and treatment », Translational Pediatrics, vol. 3, no 3, , p. 195–207 (ISSN 2224-4344, PMID 26835337, PMCID PMC4729847, DOI 10.3978/j.issn.2224-4336.2014.06.01, lire en ligne, consulté le ).
- I Blumenthal, « Shaken baby syndrome », Postgraduate Medical Journal, vol. 78, no 926, , p. 732–735 (ISSN 0032-5473, PMID 12509690, PMCID PMC1757926, DOI 10.1136/pmj.78.926.732, lire en ligne, consulté le ).
- Arabinda Kumar Choudhary, Sabah Servaes, Thomas L. Slovis et Vincent J. Palusci, « Consensus statement on abusive head trauma in infants and young children », Pediatric Radiology, (ISSN 1432-1998, PMID 29796797, DOI 10.1007/s00247-018-4149-1, lire en ligne, consulté le ).
- (en) Carol D. Berkowitz, « Physical Abuse of Children », New England Journal of Medicine, vol. 376, no 17, , p. 1659–1666 (ISSN 0028-4793 et 1533-4406, DOI 10.1056/nejmcp1701446, lire en ligne, consulté le ).
- Tina Joyce et Martin R. Huecker, « Pediatric Abusive Head Trauma (Shaken Baby Syndrome) », dans StatPearls, StatPearls Publishing, (PMID 29763011, lire en ligne).
- « prévention SBS », sur cdc.gov (consulté le ).
- Mireille Nathanson, « Syndrome des enfants secoués », La Revue du Praticien - médecine générale, vol. 20, nos 740-741, , p. 879-881.
- Elisabeth Briand-Huchet, « Le syndrome du bébé secoué », La Revue du Praticien, vol. 61, , p. 655.
- « bébé secoué, aspects juridiques », sur has-sante.fr, .
- Jakob Matschke, Bernd Herrmann, Jan Sperhake et Friederike Körber, « Shaken Baby Syndrome », Deutsches Ärzteblatt International, vol. 106, no 13, , p. 211–217 (ISSN 1866-0452, PMID 19471629, PMCID PMC2680569, DOI 10.3238/arztebl.2009.0211, lire en ligne, consulté le ).
- Tessa Sieswerda-Hoogendoorn, Stephen Boos, Betty Spivack et Rob A. C. Bilo, « Educational paper », European Journal of Pediatrics, vol. 171, no 3, , p. 415–423 (ISSN 0340-6199, PMID 22033697, PMCID PMC3284669, DOI 10.1007/s00431-011-1598-z, lire en ligne, consulté le ).
- Anne Tursz, « Facteurs de risque de la maltraitance dans l'enfance », La Revue du Praticien, vol. 61, , p. 658-659.
- « Has bébé secoué démarche diagnostique », sur has-sante.fr, (consulté le ).
- Nathalie Vabres, « Repérage des signes cliniques évocateurs de maltraitance chez le petit enfant », La Revue du Praticien, vol. 61, , p. 653-656.
- HAS 2017, p. 14-15.
- (en) Matthieu Vinchon, Isabelle Delestret, Sabine DeFoort-Dhellemmes et Marie Desurmont, « Subdural hematoma in infants: can it occur spontaneously? Data from a prospective series and critical review of the literature », Child's Nervous System, vol. 26, no 9, , p. 1195–1205 (ISSN 0256-7040 et 1433-0350, DOI 10.1007/s00381-010-1105-2, lire en ligne, consulté le ).
- A. Botte, A. Mars, B. Wibaut et S. De Foort-Dhellemmes, « Association hémorragies cérébrales et rétiniennes chez 2 enfants : ne pas conclure trop vite au diagnostic d’enfant secoué », Archives de Pédiatrie, vol. 19, no 1, , p. 42–46 (DOI 10.1016/j.arcped.2011.10.006, lire en ligne, consulté le ).
- D'après le Dr Mathilde Chevignard en 2010, cité ici
- http://www.medscape.fr/voirarticle/3391049 Le devenir des enfants traumatisés crâniens à long terme], Dr Mathilde Chevignard, Le devenir des enfants cérébrolésés, aux journées de Neurologie de Langue Française du 3 au 6 avril 2012 (rapporté par Aude Lecrubier le 30 avril 2012 sur medscape.fr).
- Anne Tursz, « Maltraitance à la petite enfance », La Revue du Praticien, vol. 61, , p. 652.
- Exemple de jugement rapporté par AFP : Mort d’un bébé secoué : du sursis pour le père.
- stop bébé secoué
- (en-CA) « EBMSI », sur ebmsigroup.weebly.com.
- « Association Adikia », sur Association Adikia.
- (en) « The Five Percenters - Shaken Baby Syndrome », sur sbs5.dircon.co.uk.
- (en) « Help and advice for parents accused of non-accidental injury | Parents Accused », sur parentsaccused.co.uk.
- (en-US) « Protecting Innocent Families », sur Protecting Innocent Families.
- (sv) « Riksförbundet För Familjers Rättigheter | Hemsida för Riksförbundet för Familjers Rättigheter, RFFR. », sur rffr.se.
- (nl) « Medische & juridische hulp bij onterechte beschuldiging », sur shakenbaby.nl.
- Pour la Science, « Mortelles secousses ? », CerveauetPsycho.fr, (lire en ligne, consulté le ).
- « Archived copy » [archive du ] (consulté le ).
- « Archived copy » [archive du ] (consulté le ).
- « Archived copy » [archive du ] (consulté le ).
- « The Nanny Murder Trial: Retro Report Voices: The Lawyer », New York Times, (lire en ligne [archive du ], consulté le ).
- (en) David L. Chadwick, Robert H. Kirschner, Robert M. Reece et Lawrence R. Ricci, « Shaken Baby Syndrome—A Forensic Pediatric Response », Pediatrics, vol. 101, no 2, , p. 321–323 (ISSN 0031-4005 et 1098-4275, PMID 9457163, DOI 10.1542/peds.101.2.321, lire en ligne, consulté le ).
- (en) M. Mackey, « After the Court of Appeal: R v Harris and others [2005] EWCA crim 1980 », Archives of Disease in Childhood, vol. 91, no 10, , p. 873–874 (ISSN 0003-9888 et 1468-2044, PMID 16990363, PMCID PMC2066025, DOI 10.1136/adc.2006.100719, lire en ligne, consulté le ).
- « RAPPORT DU COMITÉ AU PROCUREUR GÉNÉRAL : EXAMEN DES DÉCÈS DUS AU SYNDROME DU BÉBÉ SECOUÉ - Ministère du Procureur général », sur attorneygeneral.jus.gov.on.ca (consulté le ).
- (en) Statens beredning för medicinsk och social utvärdering (SBU); Swedish Agency for Health Technology Assessment and Assessment of Social Services, « Traumatic shaking – The role of the triad in medical investigations of suspected traumatic shaking », sur sbu.se (consulté le ).
- Emily Bazelon, « Shaken-Baby Syndrome Faces New Questions in Court », The New York Times, (ISSN 0362-4331, lire en ligne, consulté le ).
- Debbie Cenziper Published: March 20 et 2015, « Prosecutors build murder cases on disputed Shaken Baby Syndrome diagnosis », sur Washington Post (consulté le ).
- Deborah Tuerkheimer, Flawed Convictions : Shaken Baby Syndrome and the Inertia of Injustice, Oxford University Press, , 298 p. (ISBN 978-0-19-991363-3, lire en ligne).
- Meryl Goldsmith, The Syndrome, (lire en ligne).
- Recommandations aux professionnels - Syndrome du bébé secoué - Audition publique Sofmer – HAS (Service des bonnes pratiques professionnelles) / mai 2011, p. 8
Bibliographie[modifier | modifier le code]
- HAS, Syndrome du bébé secoué, argumentaire scientifique, (lire en ligne).
Voir aussi[modifier | modifier le code]
Articles connexes[modifier | modifier le code]
- Hématome sous-dural
- Maltraitance sur mineur
- Syndrome de Silverman
- Syndrome de Münchhausen par procuration
- Châtiment corporel
Liens externes[modifier | modifier le code]
- Ressources relatives à la santé :