Spirométrie
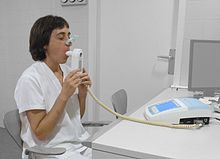
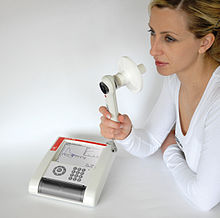

La spirométrie (du latin : spirare, « respirer » et du grec metron, « mesure ») est un test de mesure de la respiration.
La spirométrie (ou inspirométrie) est le plus fréquent des tests de contrôle de la fonction pulmonaire. Elle consiste en une série d'examens des fonctions respiratoires, selon des paramètres et dans des conditions précises. Le but d'une spirométrie est de contrôler la fonction ventilatoire en mesurant les volumes d’air mobilisés par les mouvements respiratoires et les débits ventilatoires.
Ces tests visent à déterminer, de manière relativement simple, les paramètres de différentes capacités pulmonaires, les volumes pulmonaires et les débits d'air (inspiration, expiration) d'un patient, dans le but de diagnostiquer certaines pathologies respiratoires (asthmes, BPCO, entre autres) ou de suivre leur évolution. La spirométrie apporte des informations très précises concernant les maladies respiratoires, et spécialement les maladies dites obstructives (broncho-pneumopathie chronique obstructive, BPCO) et restrictives. Il existe deux principaux types de spirométrie : simple et forcée.
Les résultats sont présentés sous forme de graphique représentant le volume en fonction du temps et le débit en fonction du volume.
Indications pour la prescription de tests de spirométrie[modifier | modifier le code]
La prescription d'un test de spirométrie peut être utile pour :
- le diagnostic d'une affection respiratoire ;
- l'évaluation du retentissement sur la ventilation d'une affection non respiratoire, par exemple une myopathie ;
- le dépistage de maladies au stade précoce ou avant l’apparition de signes cliniques ;
- la surveillance de travailleurs exposés à des éléments susceptibles de provoquer des variations de la fonction ventilatoire (poussière, fumée, gaz, etc) ;
- le diagnostic différentiel d’une maladie soupçonnée ;
- l'établissement de la condition générale d’un sujet ;
- l'examen préopératoire pour une chirurgie thoracique ou abdominale haute ;
- le diagnostic différentiel de la dysfonction des cordes vocales[1].
Réalisation[modifier | modifier le code]
Procédure[modifier | modifier le code]
Le test de spirométrie est réalisé en utilisant un appareil appelé spiromètre. La plupart des spiromètres affichent les résultats sous forme de graphiques, que l’on appelle « spirogrammes » :
- une courbe volume-temps, montrant le volume (en litres) le long de l'axe Y et le temps (en secondes) le long de l'axe X ;
- une boucle débit-volume, ce qui représente graphiquement le débit d'air sur l'axe Y et le volume total inspiré ou expiré sur l'axe X.
Le patient, relaxé, est installé confortablement près de l'appareil. Il se met à l'aise pour respirer aisément et place le transducteur spirométrique dans la bouche. Il effectue quelques cycles de respiration normale avant de commencer l'examen réel. Il doit ensuite inspirer profondément et lentement, puis enchainer par une expiration forcée et rapide, afin d'expulser l'air le plus possible des poumons. L'examen consiste en trois expirations forcées de ce type. Il est préférable que le patient ne mange pas « trop lourd » et ni ne fume les cinq heures précédant l'examen.
Limites du test[modifier | modifier le code]
La procédure dépend de la coopération du patient et de l'effort. Elle est normalement répétée au moins trois fois pour assurer la reproductibilité. Puisque les résultats dépendent de la coopération du patient, VEMS et CVF peuvent être sous-estimés, mais jamais surestimés.
En raison de l’importance de la coopération du patient, la spirométrie ne peut être pratiquée qu'avec les patients en mesure de comprendre et de suivre les instructions. Par conséquent, ce test n'est pas approprié pour les patients inconscients, sous sédatifs, ou avec des restrictions qui feraient obstacle à de vigoureux efforts respiratoires. De même, ce test ne peut être pratiqué que sur des enfants assez âgés pour comprendre et suivre les instructions données (à partir de l’âge de 4 ou 5 ans environ). Cela dit, il existe d'autres tests sur les fonctions pulmonaires adaptés aux nourrissons et aux personnes inconscientes[réf. souhaitée].
Ce test est utile comme outil de suivi : une baisse soudaine dans la mesure du VEMS chez le même patient peut être le signe d’une aggravation, même si la valeur brute est encore normale.
Volumes et capacités pulmonaires[modifier | modifier le code]
Volumes pulmonaires[modifier | modifier le code]
| Volume | Abréviation | Définition |
|---|---|---|
| Volume courant | VC (parfois Vt pour l'anglais tidal volume) | Volume mobilisé à chaque cycle respiratoire pendant une respiration normale (de repos). Elle est automatique et inconsciente. Valeur : 0,5 l d'air (500 ml) |
| Volume de réserve inspiratoire | VRI | Volume maximum pouvant être inspiré en plus du VC à l'occasion d'une inspiration forcée . Valeurs moyennes : chez l'homme, 3,1 l et chez la femme, 2 l |
| Volume de réserve expiratoire | VRE | Volume maximum pouvant être rejeté en plus du volume courant à l'occasion d'une expiration forcée. Valeur moyenne : 1,2 l |
| Volume résiduel | VR | Volume d'air se trouvant dans les poumons à la fin d'expiration forcée. Autrement dit qu'il est impossible d'expirer. Il est impossible de mesurer ce volume avec des tests de spirométrie. Pour mesurer le VR, des tests plus sophistiqués, comme la méthode dilution à l’hélium ou la pléthysmographie, sont nécessaires |
| Volume expiratoire maximal seconde | VEMS | Volume d’air expiré en une seconde au cours d’une expiration forcée effectuée après une inspiration maximale. Le sujet gonfle ses poumons au maximum puis expire aussi fort et aussi rapidement qu’il le peut. |

Capacités pulmonaires[modifier | modifier le code]
| Capacité | Abréviation | Définition |
|---|---|---|
| Capacité vitale | CV | VRI + VC + VRE |
| Capacité inspiratoire | CI | VC + VRI |
| Capacité résiduelle fonctionnelle | CRF | VRE + VR |
| Capacité pulmonaire totale | CPT | CV+VR |
Les résultats[modifier | modifier le code]
L’interprétation des résultats est relativement simple, il s’agit de la visualisation des volumes et des débits respiratoires sous forme de graphiques.
Spirométrie simple[modifier | modifier le code]
Avec la spirométrie simple on obtient :
- Volume courant (Vt ou VC)
- Volume d'air mobilisé à chaque cycle respiratoire, pendant une expiration ou une inspiration normale (non forcée).
- Volume de réserve inspiratoire (VRI)
- Volume d'air pouvant être inspiré au-delà du volume courant (Vt) pendant une inspiration profonde (forcée).
- Volume de réserve expiratoire (VRE)
- Volume d'air supplémentaire pouvant être expiré lors d'une expiration forcée.
- Capacité vitale (CV)
- Somme des trois volumes précédents, Vt + VRI + VRE. Représente le volume d’air maximal que les poumons peuvent mobiliser, lors d’une inspiration forcée à partir du volume résiduel (VR), ou d’une expiration forcée à partir de la capacité pulmonaire totale (CPT)
- Il est en revanche impossible de mesurer le volume résiduel (VR), car ce volume est, par définition, le volume impossible à expirer. Pour mesurer le VR, des tests plus sophistiqués sont nécessaires, comme la méthode de dilution à l’hélium ou la pléthysmographie.
Spirométrie forcée[modifier | modifier le code]
Avec la spirométrie forcée, on mesure également le débit d’air en fonction du volume pulmonaire, on obtient ainsi :
- Volume expiratoire maximal seconde (VEMS)
- Quantité d’air expulsée durant la première seconde d'une expiration rapide et forcée, réalisée après une inspiration maximale. Synonyme de « volume expiratoire forcé durant la première seconde » (VEF1), ou en anglais forced expiratory volume in one second (FEV1).
- Capacité vitale forcée (CVF)
- Volume d'air expulsé avec force jusqu'au volume résiduel (VR) à partir de la capacité pulmonaire totale (CPT). La CVF se mesure de la manière suivante : le patient est assis ou debout, il inspire à fond et souffle le plus rapidement possible tout l’air de ses poumons dans le spiromètre. CVF est synonyme de « volume expiratoire forcé » (VEF), en anglais forced expiratory volume (FEV).
- VEMS/CVF
- Il s'agit du rapport en pourcentage du volume expiratoire maximal seconde (VEMS) sur la capacité vitale forcée (CVF).Il s’agit du rapport, en pourcentage, de la capacité vitale forcée durant la première seconde, à la capacité vitale lente (totale). Sa valeur normale est supérieure à 80 %.: Le rapport de Tiffeneau-Pinelli [2], VEMS/CVF est un rapport obtenu par exploration fonctionnelle respiratoire. Il permet d'évaluer le degré d'obstruction bronchique dans le cadre de maladies respiratoires.
- Capacité vitale lente (CVL)
- La CVL est similaire à la CVF, mais réalisée lors d'une expiration lente, et donne souvent des valeurs supérieures à la manœuvre forcée.
- DEM 25-75
- Le débit expiratoire entre les valeurs de 25 % et 75 % de la capacité vitale forcée. C'est un très mauvais indice : Gelb et Coll ont démontré en 1983 dans la revue CHEST que le VEMS était toujours perturbé quand le DE 25-75 était abaissé « significativement ». D'autre part, il n'y a pas de véritables définitions d'un DEM 25-75 normal ou pathologique. Malheureusement ce critère est souvent retenu dans les interprétations comme prétendue atteinte des petites bronches. On ne devrait utiliser que le VR pour diagnostiquer une atteinte des petites bronches. Et oublier le DE 25-75. Ce critère est encore retenu dans certains articles médicaux, alors qu'il ne le devrait pas (Revue Française des Maladies Respiratoires, ).
Interprétation[modifier | modifier le code]
La capacité vitale (CV) est diminuée quand le volume expiré diminue, cela se retrouve dans différents cas :
(La CV seule n'est pas un bon indice : elle est totalement dépendante de l'effort donné par la personne qui souffle dans l'appareil. D'autre part, la CV peut simplement être abaissée parce que le VR augmente.) Le meilleur critère reste le VEMS. La CV ne doit être utilisée que de concert avec le VEMS et le VR (CPT).
Trouble ventilatoire restrictif (TVR)[modifier | modifier le code]
Il est défini par une baisse de la CPT en dessous de 80 % des valeurs théoriques. Deux méthodes de mesure sont couramment utilisées : la pléthysmographie, et la méthode par dilution (d'un gaz inerte, comme l'hélium).
- Maladies de la cage thoracique : cyphoscoliose, maladies neuromusculaires (comme la dystrophie musculaire, la poliomyélite) et traumatismes ;
- anomalies de la cavité pleurale : séquelles pleurales principalement comme la tuberculose ou certaines pleurésies purulentes. Les autres atteintes sont par définition provisoire : pleurésie, pneumothorax, etc. ;
- Pneumopathies interstitielles diffuses (fibrose pulmonaire idiopathique, asbestose, silicose, liée aux maladies de système comme la sclérodermie, le syndrome des anti-synthétases, etc.
Trouble ventilatoire obstructif (TVO)[modifier | modifier le code]
Le Trouble ventilatoire obstructif (TVO) est défini par : VEMS/CV < 0.7
CV étant la CVL ou la CVF (la plus grande valeur est retenue).
Étiologie, principales causes :
- asthme ;
- bronchite chronique et Broncho-pneumopathie chronique obstructive (BPCO) ;
- emphysème ;
- inhalations toxiques (comme la fumée de cigarette) ;
- excès de sécrétions muqueuses, comme dans la dilatations des bronches (la DDB ne fait pas à proprement parler des maladies obstructives ; souvent on assiste à la présence d'un trouble ventilatoire mixte), bronchites infectieuses…
- œdème pulmonaire.
Trouble ventilatoire mixte (TVM)[modifier | modifier le code]
C'est une association de TVO et de TVR, on aura donc une baisse de la CPT et une baisse du rapport de Tiffeneau. On peut le voir par exemple chez un patient obèse, BPCO.
Explication de la courbe débit/volume[modifier | modifier le code]

La représentation graphique de l'examen de la CVF est importante pour l'interprétation. La courbe débit-volume commence à zéro. La courbe du dessus (ayant pour ordonnées des valeurs positives) représente l'expiration et la courbe de dessous (ayant pour ordonnées des valeurs négatives) représente l'inspiration. Le débit augmente très vite pour atteindre son maximum dans les 100 millisecondes. Ce point est nommé le Débit Expiratoire de Pointe (DEP). Le DEP représente l’expiration maximale d'air expiré à un temps X, toujours très proche du début de l'expiration forcée. Par la suite le débit décline pour atteindre zéro à la fin du test. Le point ou la courbe touche l’axe X est la CVF : la totalité du volume pulmonaire mobilisable est expiré.
La morphologie de la courbe spirométrique est également importante car c'est une première indication de la qualité du test : en regardant la morphologie de la courbe, une personne entraînée peut immédiatement voir si le test de spirométrie a bien été exécuté par le ou la patient(e). Une courbe concave est un peu suggestive pour une obstruction bronchique mais est très souvent source d'erreur. Il ne faut jamais conclure sur l'aspect de la courbe.
Spiromètre / spiroscope[modifier | modifier le code]
Spiromètres[modifier | modifier le code]
Le spiromètre a été inventé en 1846 par le médecin anglais John Hutchinson (d) ![]() [3].
[3].
Il existe deux grandes catégories de spiromètres :
- les spiromètres mesurant un volume et fournissant le débit indirectement :
- « cloche à eau »,
- spiromètre à joint de déroulement,
- soufflet ;
- les spiromètres mesurant le débit et fournissant le volume indirectement :
- turbine avec mesure optique de la vitesse,
- spiromètre à fil chauffant,
- mesure de la pression de part et d'autre d'une résistance.
Spiroscopes[modifier | modifier le code]

- Capnographie
- Spiroscope du docteur Joseph Pescher, 1913
- Spiroscope à eau du docteur Henri Nouvion, 1927
- Spiroscope à eau du docteur Jos Jullien[4],[5],[6],[7], 1935, appareil médical simple et ingénieux « de contrôle, d'entraînement et de gymnastique respiratoires ».
Notes et références[modifier | modifier le code]
- Olivier CE, Argentão DGP, Lima RP, Silva MD, Santos RAPG. « The nasal provocation test combined with spirometry establishes paradoxical vocal fold motion in allergic subjects. » Allergy Asthma Proc 2013 ; 34:453-8. Pubmed
- R. Tiffeneau, A. Pinelli., Régulation bronchique de la ventilation pulmonaire, Paris, J. Fr. Méd. Chir. Thorac., vol. 2, , pp. 221-244.
- (en) « Spirometry: a historical gallery up to 1905 », IEEE Pulse, (DOI 10.1109/MPUL.2013.2289511, lire en ligne)
- Spiroscope. Brevet FR783105-A (8 juillet 1935)
- Laurent Jullien, Le spiroscope à eau du médecin-artiste Jos Jullien, de la médecine au bien-être, La nouvelle cigale Uzégeoise, n°12, p 11-16, décembre 2015
- Laurent Jullien, Le SPIRO du docteur Jos Jullien, Clystère, n° 51, p. 28-45, juin 2016
- Laurent Jullien, Le spiroscope du médecin ardéchois Jos Jullien, Editions Universitaires Européennes, janvier 2017

