Furoncle
| Spécialité | Dermatologie |
|---|
| CISP-2 | S10 |
|---|---|
| CIM-10 | L02 |
| CIM-9 | 680.9 |
| DiseasesDB | 29434 |
| MedlinePlus | 001474 |
| MeSH | D005667 |
Le furoncle est une infection bactérienne profonde d'un follicule pileux provoquant la nécrose périfolliculaire et la suppuration. Il en résulte une induration douloureuse du derme causée par une accumulation de pus et de tissus morts. Au terme de sa maturation, entre 5 et 10 jours, le furoncle s'ouvre et élimine le follicule pileux (bourbillon) formant une ulcération cratériforme. La guérison survient en quelques jours laissant une cicatrice atrophique.
La plupart des infections humaines sont causées par des souches de staphylocoque doré, favorisées par le portage manuel à partir des foyers staphylococciques (narinaire, interfessier, rétroauriculaire). L'irritation locale, le manque d'hygiène, l'occlusion et l'obésité favorisent la survenue des furoncles. Leur évolution est généralement bénigne et la guérison, spontanée : les complications sont rares et s'observent surtout chez les personnes à risque. Les furoncles récurrents sont appelés « furonculose chronique ».
Dans sa forme bénigne, un simple pansement antiseptique et une bonne hygiène suffisent à favoriser la maturation. L'antibiothérapie est recommandée pour les formes graves ou récurrentes ou celles qui apparaissent dans les zones sensibles.
Symptômes[modifier | modifier le code]

Dans la plupart des cas, le furoncle se manifeste par l'apparition progressive d'une tuméfaction chronique, rouge, chaude et très douloureuse, autour d'un follicule pileux[1]. Cet abcès, de petite taille d’abord, va peu à peu grossir et du pus se former à l’intérieur. Une zone rougeâtre peut apparaître autour de cet abcès. Les furoncles vont de la taille d'un pois à celle d'une balle de golf [2]. Une pustule jaune ou blanche apparaît au centre de la boule lorsque le furoncle est prêt à se vider de son pus, laissant un cratère rouge. Cette évolution prendra jusqu'à deux semaines, laissant une cicatrice atrophique[3],[4]. Les topographies préférentielles du furoncle sont les fesses, la nuque, les cuisses, les épaules, les aisselles, le visage et les parties génitales[3].
Parfois l'évolution est plus simple : il s'agit d'un furoncle abortif ne suppurant pas et se résorbant en quatre à cinq jours. Dans d'autres cas, elle est plus grave et s'accompagne de lymphangite, d'adénopathie et de fièvre[5],[6].
Diagnostic[modifier | modifier le code]
Le diagnostic est posé après un examen clinique et ne nécessite généralement aucun examen complémentaire. La mise en évidence du staphylocoque doré dans les foyers par un prélèvement local permet de prouver un portage chronique. La recherche d'un staphylococcus aureus résistant à la méticilline (SARM) peut être menée notamment dans les formes récidivantes[3].
Le diagnostic différentiel inclut :
- les autres types de folliculites, comme le sycosis, la folliculite candidosique, pityrosporique ou à bacilles Gram négatif. En cas de doute, un prélèvement bactériologique ou mycologique peut être effectué[7] ;
- la maladie de Verneuil provoque également un syndrome suppuratif chronique des plis et anopérinéal[8] ;
- les lésions papulo-pustuleuses d’acné, mais le polymorphisme des lésions permet de les identifier[7],[8] ;
- les myiases furonculoïdes, provoqués par des larves de mouches tropicales situés dans le derme et l’hypoderme, avec réaction inflammatoire furonculoïde[9].
Étiologie[modifier | modifier le code]
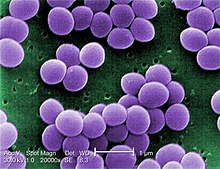
Le furoncle est une folliculite profonde, à ne pas confondre avec la folliculite superficielle (ostio-folliculite). Plus la cohésion entre le follicule et le poil est mauvaise, plus les germes en profitent pour migrer profondément dans l’épiderme[10]. Les germes en question sont des bactéries présentes sur la peau, notamment le staphylocoque doré. Celui-ci produit la coagulase, une enzyme qui coagule le sang. Plus rarement, des streptocoques ou des coliformes peuvent provoquer des furoncles[11]. Les facteurs de risque courants incluent la dissémination à partir des foyers staphylococciques (narinaire, interfessier, rétroauriculaire, cicatrices d’anciennes lésions), le manque d'hygiène ou l'irritation locale (notamment dans le dos, les épaules, les fesses, la nuque, les cuisses)[1],[8],[12]. Moins couramment, le diabète sucré, l'obésité, l'atopie, les tumeurs lymphoïdes, la malnutrition, l'anémie ferriprive, des facteurs génétiques mal connus et l'immunosuppression (médicaments immunosuppresseurs) peuvent favoriser la survenue de furoncles[3],[13],[14].
Les infections cutanées ont tendance à être récurrentes chez de nombreux patients et se propagent souvent aux autres membres de leur entourage familial. Les jeunes adultes sont plus susceptibles d'avoir des furoncles, notamment les hommes[11]. Les patients atteints de furoncles récurrents et multiples (furonculose) sont ainsi plus susceptibles d'en avoir dans leurs antécédents familiaux et d'avoir été hospitalisés, d'être anémiques ou diabétiques ; ils développent donc des maladies de la peau et des lésions associées multiples[7],[15],[16].
Complications[modifier | modifier le code]

Les formes sévères et les complications surviennent généralement chez les sujets souffrant d'un déficit immunitaire et chez les diabétiques. La complication du furoncle la plus fréquente est son passage à chronicité [5],[8]. S. aureus infecte la peau et ses structures (par exemple, les glandes sébacées, les follicules pileux) ou la peau endommagée (coupures, abrasions). Presque tous les organes peuvent être infectés par S. aureus ; certaines localisations (ailes du nez ou lèvre supérieure) peuvent « entraîner des complications redoutables »[17]. L'infection est généralement limitée (comme un orgelet, furoncle), mais elle peut se propager à d'autres zones de la peau (cellulite ou impétigo). L'anthrax staphylococcique, plus grave, est formé par l'évolution simultanée et la réunion de plusieurs furoncles[3]. Les formes exceptionnellement nécrosantes présentent un haut risque viscéral par la sécrétion de la leucocidine de Panton-Valentine.
La manipulation d'un furoncle sans la surveillance d'un médecin, peut provoquer la dissémination du germe dans les tissus sous-cutanés et causer un érysipèle (dermohypodermite aiguë). Dans le cas de la manipulation d’un furoncle sur le visage, une staphylococcie maligne du visage avec thrombophlébite du sinus caverneux peut se manifester[3].
Dans de très rares cas, ces bactéries peuvent atteindre la circulation sanguine (bactériémie à staphylocoque) et se retrouvent dans différents endroits du corps, causant des infections (infections de plaies, abcès, ostéomyélite, endocardite infectieuse, pneumonie) qui peuvent gravement invalider, voire tuer, la personne infectée[18]. Les souches de S. aureus produisent également des enzymes et des exotoxines qui peuvent aggraver la sévérité de certaines maladies. Ces maladies comprennent l'intoxication alimentaire, le choc septique, le syndrome de choc toxique et l'épidermolyse toxinique staphylococcique[19].
Traitements[modifier | modifier le code]

La prévention contre les furoncles consiste à adopter des mesures d’hygiène générale, ainsi que la recherche d’un terrain favorisant et d’un porteur dans l’entourage. S. aureus se transmet entre les individus notamment par le contact avec une lésion infectée. Le pouvoir contaminant d'un porteur de S. aureus nasal varie donc en fonction des pratiques d'hygiène courantes. Une infection récidivante à S. aureus peut résulter du contact avec des membres infectés de son entourage, d'objets contaminés ou d'autres foyers staphylococciques. En cas de récidive persistante (furonculose), il est indiqué de traiter l'entourage familial et les proches, la probabilité étant forte qu'un ou plusieurs membres de l'entourage soient porteurs asymptomatiques de S. aureus[8]. En plus de l'augmentation du coût des traitements dans les pays pauvres, la possibilité de développer une résistance aux médicaments doit être prise en considération[15],[17].
La furonculose est une dermatose fréquente, en particulier chez les individus et dans les lieux à l'hygiène insuffisante[12]. S. aureus est souvent présent sur les draps et les sous-vêtements des patients atteints de furonculose et peut causer leur réinfection[20]. Le rôle de l'anémie ferriprive dans la furonculose récidivante a été démontré, tous les patients étaient indemnes de récidive dans les six mois suivant la résolution de la carence en fer[15]. Une variété de facteurs dépendant de l'hôte, comme une chimiotaxie anormale des neutrophiles, une destruction intracellulaire déficiente ou l'immunodéficience est d'importance pour une minorité de patients atteints de furonculose récidivante[12],[21].
Un petit furoncle peut généralement éclater et se vider lui-même sans aucune aide[22]. Le traitement symptomatique consiste à l'hygiène à l'eau et au savon, appliquer un antiseptique local ou un pansement alcoolisé. Les antibiotiques locaux n'ont pas démontré leur intérêt. Une hygiène rigoureuse des mains après les soins est recommandée. Enfin, il peut être indiqué de traiter (d'éradiquer) le site d'infection primaire (ou la porte d'entrée de l'infection)[7]. La phytothérapie propose d'autres traitements, sous la forme de cataplasmes, mais leur efficacité n'est pas prouvée[23],[24],[25].
L'antibiothérapie n'est recommandée que pour les formes graves ou récurrentes ou celles qui se forment dans les zones sensibles (comme la face). Les principales molécules de traitement sont la pristinamycine, la cloxacilline ou l'amoxicilline + acide clavulanique per os pendant environ sept jours[26]. Staphylococcus aureus a la capacité d'acquérir facilement des résistances aux antibiotiques, rendant le traitement difficile. La connaissance de la résistance de S. aureus est importante pour choisir un traitement efficace[27].
Les furoncles risquant de conduire à des complications graves doivent être incisés et drainés par un médecin. Il s'agit notamment de furoncles anormalement grands et durant plus de deux semaines, ou se trouvant au milieu du visage ou près de la colonne vertébrale. La fièvre et les frissons sont des signes de sepsis (infection du sang) nécessitant un traitement urgent en milieu hospitalier[3].
Voir aussi[modifier | modifier le code]
Articles connexes[modifier | modifier le code]
Bibliographie[modifier | modifier le code]
- Jeffrey P. Callen, Amy S. Paller, Leonard J. Swinyer et Kenneth E. Greer, « Folliculites », dans Atlas diagnostique de dermatologie, Éditions Med'Com, , 390 p. (ISBN 2354030185).
- Didier Bessis, « Furoncles », dans La Pathologie dermatologique en médecine interne, Arnette, , 290 p. (ISBN 2354030185).
- Mark-G Lebwohl et Stéphane Barete, « Folliculites », dans Peau et maladies systémiques, Elsevier, , 244 p. (ISBN 2842996380).
- Dan Lipsker, « Furoncle », dans Guide l'examen clinique et du diagnostic en dermatologie, Elsevier Masson, , 304 p. (ISBN 2294710304).
Liens externes[modifier | modifier le code]
- Ressources relatives à la santé :
- Notices dans des dictionnaires ou encyclopédies généralistes :
- « Furoncles », Ameli santé
- « Furoncles », Docteurclic
Références[modifier | modifier le code]
- (en) Cet article est partiellement ou en totalité issu de l’article de Wikipédia en anglais intitulé « Boil » (voir la liste des auteurs).
- Maud Bergis, « Folliculite et furoncle », dans Dermatologie, Elsevier Masson, (ISBN 229471038X), p. 288
- (en) MedlinePlus, « Boils », MedlinePlus (consulté le ).
- « Impétigo, folliculite/furoncle, érysipèle », dans Laboratoire multimédia médical, Faculté de médecine Lyon Sud, Examen National Classant, université de Lyon, (lire en ligne [PDF]).
- Encyclopédie Vulgaris Médical : Furoncle
- (en) T. P. Habif, « Furuncles and carbuncles », dans Clinical Dermatology : A Color Guide to Diagnosis and Therapy, Philadelphie, Pennsylvanie, États-Unis, Mosby,
- Thomas P. Habif, James I. Campbell Jr., M. Shane Chapman et James G. H. Dinulos, « Folliculite », dans Maladies cutanées : diagnostic et traitement, Elsevier Masson, , 700 p. (ISBN 229472125X)
- CEDEF, « Infections cutanéo-muqueuses bactériennes », Annales de dermatologie de vénéréologie, Elsevier Masson SAS, vol. 135, no 118, (DOI 10.1016/j.annder.2008.07.014, présentation en ligne)
- « La flore cutanée normale - 2. Furoncle », université Paris Descartes (consulté le ).
- (en) J. Tamir, J. Haik et E. Schwartz, « Myiasis with Lund's fly (Cordylobia rodhaini) in travelers », J Travel Med, vol. 10, no 5, , p. 293–295 (PMID 14531984)
- Dr. Denise Cazivassilio, « Furoncle », Docteurclic (consulté le ).
- (en) Dirk M. Elston, « Furuncle/carbuncle », dans Infectious Disease of the skin, Manson Publishing Ltd, , 160 p. (ISBN 1840761075)
- (en) K. S. Shah et M. F. Hansotia, « Personal hygiene », dans M. Ilyas, Community medicine and public health, Karachi, Time Traders, , p. 557
- (en) R.W. Steele, S.A. Laner et M.H. Graves, « Recurrent staphylococcal infection in families », Arch Dermatol, vol. 116, no 2, , p. 189–190 (PMID 7356349, DOI 10.1001/archderm.116.2.189, lire en ligne)
- (en) N. S. Scheinfeld, « Furunculosis », Consultant, vol. 47, no 2, (lire en ligne)
- (en) A. H. El-Gilany et H. Fathy, « Risk factors of recurrent furunculosis », Dermatol Online J, vol. 15, no 1, , p. 16 (PMID 19281721, lire en ligne)
- (en) J. E. Blume, E.G. Levine et W. R. Heymann, « Bacterial diseases », dans Dermatology, Mosby, , 1126 p. (ISBN 0-323-02409-2)
- Jacques Bejot, « Furoncle », Encyclopædia Universalis (consulté le ).
- (en) G. Lina, Y Piémont, F. Godail-Gamot, M. Bes, M. O. Peter, V. Gauduchon, F. Vandenesch et J. Etienne, « Involvement of Panton-Valentine leukocidin-producing Staphylococcus aureus in primary skin infections and pneumonia », Clin Infect Dis, vol. 29, no 5, , p. 1128–1132 (PMID 10524952, DOI 10.1086/313461, lire en ligne)
- (en) « Staphylococcus (cont.) », Emedicinehealth (consulté le ).
- (en) Z. Demircay, E. Eksioglu-Demiralp et T. Ergun, « Phagocytosis and oxidative burst by neutrophils in patients with recurrent furunculosis », Br J Dermatol, vol. 138, no 6, , p. 1036–1038 (PMID 9747369, DOI 10.1046/j.1365-2133.1998.02274.x)
- (en) J. E. Fitzpatrick, « Bacterial infection », dans Dermatology secrets, Hanley and Belfus, , p. 174
- (en) « Boils and carbuncles », Mayo Clinic (consulté le ).
- (en) Mike Haddock, Kansas wildflowers & grasses, « Sweet sand verbena », sur kswildflower.org, Kansas State University Libraries, (consulté le ).
- Creapharma, « Furoncle », Creapharma (consulté le ).
- Dorothée Koechlin Schwartz, « La médecine naturelle de A à Z », dans Guide de l'anti consommateur, université de Lyon,
- « Antibiothérapie d'un furoncle chez l'adulte, synthèse des recommandations par Antibioclic », CNGE, (consulté le ).
- (en) U. Bhat, G. Kuruvila, M. Pai et G. S. Babu, « Methicillin-resistant Staphylococcus aureus in community-acquired pyoderma », Int J Dermatol, vol. 43, no 6, , p. 412–414 (PMID 15186220, DOI 10.1111/j.1365-4632.2004.02138.x)

