Garrot
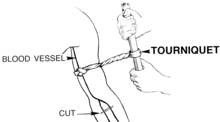
Le garrot est un dispositif destiné à interrompre la circulation du sang dans un membre — membre supérieur (bras, avant-bras, main) ou membre inférieur (cuisse, jambe, pied) — en comprimant les vaisseaux sanguins contre les os par un serrage périphérique.
Dans le cadre de l'urgence médicale, il est destiné à arrêter une hémorragie d'un membre lorsqu'aucune autre méthode n'est efficace. La technique consiste à comprimer l'artère du membre contre l'os en utilisant un lien de tissu large et non élastique. C'est une méthode dite de « compression à distance ».
Dans le cas de la maîtrise d'une hémorragie, le garrot se pose sur un membre, entre le siège du saignement (la blessure) et la racine du membre (épaule pour le membre supérieur, pli de l'aine pour le membre inférieur)[1]. Il est important de relever l'heure de pose du garrot pour pouvoir la transmettre à l'équipe médicale tout au long de la chaîne des secours ; cette information peut être simplement indiquée par téléphone lors du passage de l'alerte, mais dans un contexte d'isolement ou de nombreuses victimes, elle devra être si possible notée de manière visible sur la victime.
Historique[modifier | modifier le code]

Des auteurs ont rapporté que l'on utilisait des garrots pour arrêter les saignement de soldats blessés durant les campagnes militaires d'Alexandre le Grand au IVe siècle av. J.-C. [2]. Les Romains les utilisaient pour maîtriser les saignements, en particulier pour les amputations. Ces garrots étaient initialement fait de bandes de bronze, puis plus tard de lanières de cuir pour réduire la douleur[3].
En 1718, le chirurgien français Jean-Louis Petit développe un système à vis pour arrêter le flux de sang lors d'une intervention chirurgicale[4]. Avant cette invention, le garrot était une bande de tissus serré par torsion à l'aide d'un bâton ; le nom « garrot » désigne d'ailleurs un bâton, et le terme anglais tourniquet fait référence au mode de serrage.
En 1785, Sir Gilbert Blane (en) préconise que lors de chaque bataille, tous les marins de la Royal Navy soient munis d'un garrot :

« Il arrive fréquemment que des hommes meurent de saignements avant que l'on ait pu leur porter assistance ou bien perdent tant de sang qu'ils ne peuvent survivre à une opération. Afin d'éviter ceci, nous avons proposé, et à l'occasion appliqué, que chaque homme ait sur lui une jarretière ou un morceau de corde, ceci afin de lier un membre en cas de saignement intense. Si l'on objecte que cette recommandation, par sa solennité, est susceptible d'intimider le quidam, les officiers devraient au moins prendre quelques précautions, en particulier du fait que nombre d'entre eux, et notamment ceux de plus haut rang, sont positionnés sur la demi-dunette, qui est l'un des postes les plus exposés, et situé loin de la cabine où se trouvent le chirurgien et ses assistants. Ceci a causé la mort de mon ami le capitaine sur l'Alfred, dont le genou a été tant fracassé par un boulet de canon que l'on dû lui amputer le membre, qui expira durant l'opération en raison de la faiblesse causée par la perte de sang lors de son transport. Lorsque l'amiral me fit l'honneur d'être à ses côtés en de telles occasions, j'emportais dans mes poches plusieurs garrots de construction simple au cas où un accident sur une quelconque personne sur la demi-dunette nécessitait leur usage. »
— Gilbert Blane (en), Observations on the diseases incident to seamen[5]
On attribue à Joseph Lister l'utilisation du garrot pour supprimer le flux sanguin avant une intervention en 1864[6]. Il recommande également l'exsanguination du membre, c'est-à-dire de diminuer la quantité de sang présente dans le membre, en le surélevant avant de poser le garrot. En 1873, Friedrich von Esmarch développe une méthode consistant à comprimer le membre avec un bandage élastique pour en chasser le sang, méthode dite du « bandage Esmarch »[7] : afin de ne pas « gâcher » le sang présent dans le membre lors de l'amputation, il serre le membre dans le bandage avant d'appliquer un garrot élastique pour couper la circulation. En 1881, Richard von Volkmann montre que le bandage Esmarch peut créer une paralysie du membre.
En 1904, Harvey Cushing s'inspire du sphygmomanomètre de Riva-Rocci pour créer le garrot pneumatique[8]. Par rapport au bandage Esmarch, ce garrot est plus rapide à mettre en œuvre et à retirer et il ne provoque pas de paralysie nerveuse.
Quand pose-t-on un garrot ?[modifier | modifier le code]
En chirurgie, les garrots sont utilisés pour supprimer l'afflux de sang dans un membre pour intervenir sur celui-ci[9]. Ils sont utilisés en chirurgie orthopédique et en chirurgie esthétique. Ils peuvent aussi être utilisés lorsque l'on pratique une anesthésie locale afin d'empêcher l'anesthésiant de passer dans le système circulatoire général (anesthésie locale intraveineuse).
Le garrot est également utilisé en médecine pour faire gonfler une veine et permettre la pose d'une voie veineuse périphérique ou un prélèvement sanguin. Il s'agit alors d'un garrot élastique, qui ne comprime que la veine et n'arrête pas le flux sanguin artériel. C'est un geste infirmier.
En situation d'urgence, un garrot doit se poser sur un membre qui saigne abondamment, après la protection, lorsque l'on ne peut pas arrêter l'hémorragie d'une autre manière. Les cas typiques sont :
- l'appui manuel direct est inefficace ou impossible à réaliser, par exemple :
- hémorragie du membre inférieur sur une personne assise dans un véhicule,
- la compression directe n'est pas possible (la blessure est trop grande, inaccessible, un objet y est planté, l'os en ressort,...) ;
- le sauveteur doit quitter la victime pour s'occuper d'une autre victime présentant une détresse vitale ou aller alerter les secours et il n'est pas possible de poser un pansement compressif.
Alors que l'enseignement de la pose de garrot avait disparu des formations grand public, la Croix-Rouge Française le réenseigne, notamment après les attentats de Paris en 2015, afin de fournir une réponse à un sauveteur confronté à une situation à nombreuses victimes[10]. L'hémorragie est la seule raison pour laquelle une personne qui n'est pas médecin peut poser un garrot. Un médecin peut en poser un dans certains cas bien spécifiques, par exemple le syndrome d'écrasement (crush) qui survient lorsqu'une personne reste trop longtemps sous un objet lourd tel que les décombres d'un bâtiment qui s'est effondré.
Contrairement à une idée reçue, en cas de morsure par un serpent par exemple, il ne faut pas mettre de garrot. En effet, il n'empêche pas le venin de circuler dans l'organisme de la victime car il y est déjà. En revanche, il empêche le système immunitaire de la victime de lutter contre le venin[11].
Différents types de garrot[modifier | modifier le code]
Garrots médicaux[modifier | modifier le code]
Lorsque l'on utilise un garrot pneumatique, l'équipe médicale s'attache à utiliser la pression de serrage efficace minimale afin de réduire la douleur et le risque de traumatisme, en particulier la blessure de nerfs et de tissus mous. Pour un membre inférieur, la pression minimale permettant de couper la circulation est de l'ordre de 223 mmHg et l'utilisation d'un brassard large permet de diminuer la pression nécessaire jusqu'à 195 mmHg[12]., LOP (anglais : limb occlusion pressure, LOP) sur un patient avant l'opération permet d'ajuster cette valeur[13] , mais la compression totale dépend surtout de la largeur du garrot et du patient, et elle est augmentée si la largeur du garrot est augmentée, d'après la définition de la pression qui est pression = compression totale /sur la surface.
Donc si la surface est grande la force totale ou compression totale l'est aussi, surtout à considérer qu'entre 2 patients et/ou deux largeurs de garrot on peut comprimer avec 100 kg de plus même avec 50 mmhg de moins, ou inversement.
La linéarité de compression exercée n est pas possible lorsque la pression est le seul moyen de contrôler la compression totale d 'un garrot, dans le cas d un garrot pneumatique la compression sur un membre inférieur est de plusieurs fois plus grande que le propre poids du patient.
C'est parce que le garrot pneumatique est un tensiomètre détourné en garrot médical et son usage répandu tant à se réduire compte tenu de la persistance de fréquences de complications stables malgré l'évolution électronique de contrôle de la pression.
La pression et la compression totale sont nécessaires pour maitriser la compression d'un garrot médical qui peut être posé jusqu'à 2 h sur un patient. Mais par défaut de concept, un tensiomètre détourné en garrot, c'est la pression qui est traditionnellement de renfonce pour maitriser la compression du dispositif compressif garrot pneumatique. Donc il conviendra pour connaitre la compression totale appliquée à chaque patient connaitre la circonférence du membre et la largeur du garrot et multiplier tout ça par la pression et par 1,35 environ Dans une situation maîtrisée, le garrot est desserré par intermittence afin de limiter les conséquences de l'ischémie sur les nerfs et les muscles : permettre l'évacuation des déchets métaboliques et la reperfusion. Toutefois, aucune étude ne permet de déterminer la durée au bout de laquelle le garrot doit être desserré ni la durée de ce desserrage avant resserrage ; les valeurs couramment admises sont de l'ordre d'une à deux heures selon l'âge, la condition du patient et le membre concerné (inférieur ou supérieur) pour des durées de desserrage de dix à quinze minutes[14].
Pour un prélèvement sanguin ou la pose d'une voie veineuse périphérique, on utilise un lien élastique. Le lien est serré une première fois pour faire gonfler les veines et repérer le site où l'on va piquer. Le garrot est desserré pendant l'opération de nettoyage et d'antisepsie de la peau afin de réduire la gêne pour le patient, puis est resserré pour faire à nouveau gonfler la veine et permettre de piquer.
Garrots tactiques[modifier | modifier le code]



Les garrots dits «tactiques» sont utilisés en urgence sur le terrain (en extrahospitalier) par des soldats, des intervenants paramédicaux ou des secouristes. Ce sont des garrots «tout faits», comme le SOFTT (anglais : Special Operations Forces Tactical Tourniquet) ou le CAT (anglais : combat application tourniquet).
Il s'agit parfois de garrots pneumatiques : ce sont des brassards similaires à ceux utilisés pour la prise de tension. Dans le domaine militaire, on parle parfois d'EMT (emergency and military tourniquet).
En 2016, l'entreprise North American Rescue a créé un dispositif, le JETT (anglais : junctional emergency treatment tool)[15],[16] permettant d'effectuer un point de compression fémoral. L'objectif est de pouvoir stopper une hémorragie lorsque la blessure est située sur la cuisse, mais plus haut que le plancher pelvien ; il n'est alors pas possible de poser un garrot. L'efficacité de ce dispositif a été évaluée sur un cadavre perfusé et montre qu'il arrête efficacement la circulation dans le membre inférieur sans perturber la circulation aortique[17]. La mise en œuvre a également été évaluée sur des personnes saines, sur la base de l'absence de pouls pédieux, et le dispositif est jugé plus simple et plus rapide à mettre en œuvre qu'un garrot tactique standard[18].
Garrot improvisé[modifier | modifier le code]
Un garrot improvisé est de préférence un lien large — de 3 à 5 cm — de toile solide et non élastique. On entoure la racine du membre qui saigne, on serre le lien jusqu'à constater l'arrêt de l'hémorragie et on maintient le serrage, ce qui peut imposer de le nouer si le sauveteur doit s'éloigner de la victime. On relève ensuite l'heure de pose du garrot afin de la transmettre à l'équipe médicale (le cas échéant on la note).
Entre 1991 et 2007, les formations de secourisme en France enseignaient comment poser un garrot d'une seule main, une des mains étant occupée à effectuer un point de compression ; on réalise pour cela une ganse dissymétrique que l'on glisse sous le membre et dans laquelle l'on fait passer l'extrémité la plus longue du lien, à la manière d'un nœud de demi-cabestan. Puis les deux extrémités sont liées. Mais en 2007, les points de compression sont abandonnées au profit de techniques plus efficaces.
À partir de 2017, les recommandations en matière de formation indiquent qu'un garrot serré à l'aide d'une barre de 10 à 20 cm de bois solide, PVC dur ou métal rigide — méthode du tourniquet — est plus efficace qu'un garrot effectué uniquement avec un lien. Pour cela, on effectue avec le lien deux tours autour du membre et l'on noue les extrémités. On passe la barre au-dessus du nœud et on effectue deux nœuds par-dessus, puis on tourne la barre afin de serrer le garrot jusqu'à constater l'arrêt de l'hémorragie. Si l'on ne dispose pas de barre, les recommandations indiquent simplement de « Serrer le nœud du garrot le plus fortement possible en tirant sur chaque extrémité du lien et réaliser un double nœud de maintien. »

Le garrot doit rester visible. On ne desserre jamais un garrot une fois qu'il est posé. Seul un médecin est habilité à le faire. La notion de desserrer le garrot est parfois enseignée dans les pays où la structure des secours ne permet pas une prise en charge rapide de la victime. Ceci est totalement hors de propos dans un pays disposant d'infrastructures hospitalières accessibles rapidement ; les personnes voyageant dans des pays où les délais d'accès aux soins d'urgence sont déraisonnables sont invitées à demander conseil à un médecin avant d'entreprendre leur voyage.
Notons qu'un garrot mal posé, et en particulier un garrot élastique, peut entraîner une augmentation du saignement.
Pourquoi est-il indispensable de transmettre l'heure de pose d'un garrot à l'équipe médicale ?[modifier | modifier le code]
Le temps pendant lequel le garrot reste posé conditionne le protocole utilisé par l'équipe médicale pour le desserrer, afin d'éviter tout risque d'arrêt cardiaque.
Lors de la pose d'un garrot, on coupe la circulation sanguine pour arrêter l'hémorragie. Or la concentration d'ions K+ dans le liquide intracellulaire est plus importante que celle du milieu extracellulaire, ce qui provoque donc un gradient d'ions K+, qui sortent des cellules en grand nombre. Ceci s'explique de la manière suivante :
- le potentiel d'équilibre de l'ion K+ :
z étant le nombre de charges électriques (= étant la charge / 1 C), F la constante de Faraday, T la température, R une constante et [K+] la concentration de K+ ;
- le potentiel de membrane de la cellule :
g étant la conductance et la présence de Na s'expliquant par le fait que les deux cations s'échangeant dans la cellule sont Na et K, Na entrant et K sortant.
Dans le cas d'un garrot, la concentration de [K+] dans le milieu extracellulaire augmente, puisque cet ion ne peut plus circuler. Le danger apparaît si on enlève le garrot après 20 min, temps nécessaire pour que K+ s'accumule de manière très importante dans le liquide extracellulaire.
L'augmentation de la concentration de K+ à l'extérieur des cellules entraine une augmentation de E(K) (cf formule ci-dessus), entrainant elle-même une augmentation de Vm (cf formule). Cela a pour conséquence un équilibre de l'ion K+ de part et d'autre de la membrane cellulaire et donc une sortie de K+ moins importante. La sortie de ces ions joue un rôle important dans la repolarisation de la cellule cardiaque : si elle diminue du fait de l'équilibre de part et d'autre de la membrane, la repolarisation devient moins efficace, avec un risque de perte de potentiel d'action et donc d'arrêt cardiaque.
Si le garrot est indispensable pour l'arrêt du saignement, il doit être desserré doucement, et seulement par une équipe médicale, pour permettre une irrigation progressive du membre, tout en contrôlant le flux de K+ remontant au cœur afin de prévenir l'arrêt cardiaque.
Divergences sur l'utilisation du garrot improvisé[modifier | modifier le code]
L'opportunité de la pose du garrot est évaluée de manière différente selon les pays. Voici par exemple le cas de la France, des États-Unis et celui du Québec:
- en France, on considère que le principal est de sauver la victime ; le garrot a donc été enseigné au grand public de 1991 à 2007, puis à nouveau en 2015[10], et il est par ailleurs enseigné de manière continue depuis 1991 aux secouristes bénévoles et professionnels (AFCPSAM puis PSE1);
- aux États-Unis, le geste est réservé aux secouristes professionnels (paramedics), et uniquement dans les cas d'extrême urgence (nombreuses victimes ou hémorragie incontrôlable même avec un clamp); la perte du membre est considérée comme un risque majeur, et notamment juridique (risque d'être poursuivi par la victime ou sa famille);
- au Québec, la technique du garrot improvisé n'est plus enseignée dans les cours de secourisme, pour les mêmes raisons que celles évoquées ci-dessus. Ainsi, en cas d'hémorragie externe, la CSST recommande plutôt d'appliquer une pression sur la plaie pendant 10 minutes et de mettre des compresses de gaze propres en les fixant à l’aide d’un bandage, tout en évitant de trop serrer afin de ne pas gêner la circulation dans le membre[19].
Histoire du garrot en France[modifier | modifier le code]
Pendant de nombreuses années, on a dit « le garrot doit être absolument évité, il y a un risque de perdre le membre » et « le garrot doit être desserré toutes les demi-heures afin de continuer à irriguer le membre ». On trouvait par ailleurs des garrots élastiques dans les trousses de secours.
En 1991, une approche complètement différente est retenue. La pose du garrot devient une technique d'arrêt des hémorragies comme une autre, il se fait avec un lien non élastique, et il ne faut le desserrer sous aucun prétexte en raison du risque de perte du membre. Le garrot élastique, utilisé lors des prises de sang ou pour les injections, favorise l'écoulement du sang et n'est donc plus utilisé en secourisme.
En 2007, le garrot n'est plus enseigné au grand public. On considère qu'il est rare qu'une hémorragie ne puisse être arrêtée par une simple compression directe. D'autre part, la pose d'un garrot lorsqu'il n'est pas nécessaire représente un risque inutile pour la victime.
À la suite des attentats de 2015, le garrot a refait son apparition dans les initiations au grand public[20],[21]. Il a été réintroduit dans la formation PSC1 en [22].
Bibliographie[modifier | modifier le code]
- [Klenerman 1962] L. Klenerman, « The tourniquet in surgery », The journal of bone and joint surgery, vol. 44, no 4, , p. 937–943 (lire en ligne)
Notes et références[modifier | modifier le code]
- Jusqu'en 2016, on enseignait en France que la pose du garrot n'était possible qu'au bras (entre l'épaule et le coude) pour les hémorragies au membre supérieur, et sur la cuisse (entre la hanche et le genou) pour les hémorragies au membre inférieur. La justification était que sur les parties distales (entre le coude et le poignet ou entre le genou et la cheville), l'artère pouvait se glisser entre les deux os — respectivement humérus et ulna (cubitus), et tibia et fibula (péroné). Ceci a été changé par la publication des Recommandations de la DGSCGC relatives à l'unité d'enseignement « prévention et secours civiques de niveau 1 » (PSC1) version 2017 [PSC1 2017].
- (en) Michael S. Schmidt, « Reviving a Life Saver, the Tourniquet », New York Times, (lire en ligne)
- « Thigh tourniquet, Roman, 199 BCE–500 CE », sur sciencemuseum.org.uk, (consulté le ).
- Klenerman 1962, p. 937
- (en) Gilbert Blane, Observations on the diseases incident to seamen, Londres (1)/Édimbourg (2), Joseph Cooper (1)/William Creech (2), , p. 498–499 ; traduction par nos soins
- Klenerman 1962, p. 937–939
- Klenerman 1962, p. 939–940
- Klenerman 1962, p. 940
- Sandrine Estebe et Jean-Pierre Estebe, « Le garrot pneumatique », Le Praticien en Anesthésie Réanimation, vol. 20, no 1, , p. 6–13 (ISSN 1279-7960, DOI 10.1016/j.pratan.2016.01.001, lire en ligne, consulté le )
- « La Croix-Rouge forme désormais à la pause d'un garrot, en cas d'attentat », sur BFMTV (consulté le ).
- « Morsure de serpent », sur ameli.fr (consulté le ).
- (en) James A. McEwen, Deborah L. Kellyn, Theda Jardanowskin et Kevin Inkpen, « Tourniquet Safety in Lower Leg Applications », Orthopaedic Nursing, vol. 21, no 5, (lire en ligne)
- (en) A.S. Younger, J.A. McEwen et K. Inkpen, « Wide contoured thigh cuffs and automated limb occlusion measurement allow lower tourniquet pressures », Clin Orthop Relat Res, no 428, , p. 286–293.
- (en) « Evidence and recommendations for tourniquet re-inflation/deflation cycles », sur tourniquets.org, (consulté le ).
- « JETT, junctional emergency treatment tool », sur NARescue (consulté le ).
- (en) [vidéo] Jett™ Junctional Emergency Treatment Tool Overview/Instructions for Use sur YouTube
- (en) K.S. Gates, L. Baer et J.B. Holcomb, « Prehospital emergency care: evaluation of the junctional emergency tourniquet tool with a perfused cadaver model », J Spec Oper Med, vol. 14, no 1, (PMID 24604437, présentation en ligne)
- (en) C.A. Theodoridis, K.E. Kafka, A.M. Perez, J.B. Curlee, P.C. Yperman, N. Oppermann, E. Holmstroem, D.D. Niegsch, A. Mannino et N. Ramundo, « Evaluation and Testing of Junctional Tourniquets by Special Operation Forces Personnel: A Comparison of the Combat Ready Clamp and the Junctional Emergency Treatment Tool », J Spec Oper Med, vol. 16, no 1, (PMID 27045493, présentation en ligne)
- Commission de la santé et de la sécurité du travail du Québec, La formation des secouristes en milieu de travail, Montréal, Bibliothèque et archives nationales du Québec, , p.146. 9782550667865
- « Initiez-vous aux premiers secours », sur Croix-Rouge française (consulté le ).
- « Le programme de l'initiation aux gestes de premiers secours », sur interieur.gouv.fr (consulté le ).
- PSC1 2017
Voir aussi[modifier | modifier le code]
Articles connexes[modifier | modifier le code]
Liens externes[modifier | modifier le code]
- Ressource relative à la santé :
- Notices dans des dictionnaires ou encyclopédies généralistes :
- [PSC1 2017] Recommandations de la DGSCGC relatives à l'unité d'enseignement « prévention et secours civiques de niveau 1 » (PSC1), ministère de l'Intérieur, (lire en ligne)

![{\displaystyle \mathrm {E} (\mathrm {K} ^{+})={\frac {\mathrm {R} \times \mathrm {T} }{z\times \mathrm {F} }}\times \ln \left({\frac {[\mathrm {K} ^{+}]_{\mathrm {extracellulaire} }}{[\mathrm {K} ^{+}]_{\mathrm {intracellulaire} }}}\right)}](https://wikimedia.org/api/rest_v1/media/math/render/svg/43290285654b11b27b08ed9b64ad0f642fc0fc89)

