Fausse route

Une fausse route ou fausse-route est (dans le domaine médical et en particulier de l'ORL) un étouffement par l'inhalation involontaire de fragments d'aliments au cours de la déglutition[1],[2]. Ensuite, une partie du bol alimentaire (aliments liquides ou solides) est orientée vers le larynx puis les voies aériennes inférieures au lieu de passer vers l'œsophage puis l'estomac.
L'usage de premiers secours spécifiques peut résoudre l'étouffement (plus de détails ci-dessous).
Premiers secours[modifier | modifier le code]
Certaines techniques manuelles peuvent résoudre l'étouffement par fausse route. Et certains dispositifs anti-étouffement sont également disponibles sur le marché (LifeVac et Dechoker)[3],[4].
Premiers secours pour les victimes ordinaires[modifier | modifier le code]
La première chose est de tousser. Si la victime est incapable de tousser, on peut utiliser[5] deux techniques manuelles: des "coups dans le dos" et des "pressions abdominales". Pour de meilleurs résultats, elles peuvent être combinées à tour de rôle: chaque technique est répétée environ 5 fois, puis un changement est effectué en passant à l'autre technique. Les tours sont ensuite répétés en continu.
Les femmes enceintes et obèses ont besoin adaptations pour les techniques manuelles, et aussi les bébés de moins de 1 an (tous détaillés ci-dessous).
Si l'étouffement continue, il faut appeler les services d'aide médicale urgente (il y a une liste des numéros de téléphone d'urgence dans divers pays francophones ici). La victime peut perdre connaissance après un certain temps et avoir besoin d'une "réanimation cardio-pulmonaire anti-étouffement".


Premiers secours pour les femmes enceintes ou les personnes obèses[modifier | modifier le code]
La première chose est de tousser. Si la victime est incapable de tousser, il faut utiliser[6] deux techniques manuelles: des "coups dans le dos" et des "pressions thoraciques anti-étouffement" (représentés ci-dessous). Pour de meilleurs résultats, on peut les combiner à tour de rôle: chaque technique est répétée environ 5 fois, un changement est effectué en passant à l'autre technique. Les tours sont ensuite répétés en continu.
Si l'étouffement continue, il faut appeler les services d'aide médicale urgente (il y a une liste des numéros de téléphone d'urgence dans divers pays francophones ici). La victime peut perdre connaissance après un certain temps et avoir besoin d'une "réanimation cardio-pulmonaire anti-étouffement".


Premiers secours pour des bébés (de moins de 1 an)[modifier | modifier le code]
Il faut combiner[7] deux techniques manuelles modifiées pour des bébés: des "coups dans le dos" et des "pressions thoraciques anti-étouffement". Pour de meilleurs résultats, on peut les combiner à tour de rôle. Chaque technique est répétée environ 5 fois, puis un changement est effectué en passant à l'autre technique, et les tours sont répétés en continu.
Si l'étouffement continue, il faut appeler les services d'aide médicale urgente (il y a une liste des numéros de téléphone d'urgence dans divers pays francophones ici). Le bébé peut perdre connaissance après un certain temps et avoir besoin d'une "réanimation cardio-pulmonaire anti-étouffement pour des bébés".

Quand la victime est inconsciente[modifier | modifier le code]
Il faut[8] une "réanimation cardio-pulmonaire anti-étouffement" (commune) ou une "réanimation cardio-pulmonaire anti-étouffement pour des bébés" (de moins d'un an).
Réanimation cardio-pulmonaire anti-étouffement, commune[modifier | modifier le code]
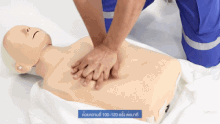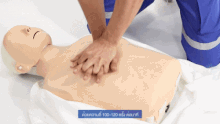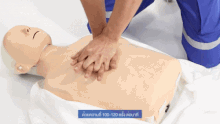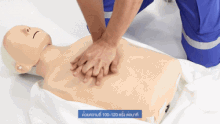

Il est nécessaire d'appeler les services d'aide médicale urgente (il y a une liste des numéros de téléphone d'urgence dans divers pays francophones ici).
La victime est allongée, face vers le haut. Il faut alors donner à la victime une "réanimation cardio-pulmonaire anti-étouffement" en continu:
- 30 pressions dans la moitié inférieure du centre de la poitrine.
- Si l'objet coincé apparaît et est visible, on peut essayer de le retirer. L'objet n'est pas l'épiglotte (un rabat cartilagineuse qui se démarque de la gorge). Si l'objet n’est pas visible, il est encore possible d’essayer de le retirer soigneusement: avec les doigts, ou en élevant le menton de la victime (pour former un chemin droit vers sa gorge) tandis que la victime est face vers le haut (ou, si sa langue obstrue trop, face vers le bas ou allongé sur un côté avec une base sous la tête) et ensuite en utilisant quelque ustensile adéquat: pincettes de cuisine étroites, ciseaux de cuisine (utilisés avec soin), cuillères ou fourchettes en arrière (introduisant sa poignée), spatules étroites, ou même un cure-dent si la victime est un petit enfant, mais la recommandation n'est pas d'extraire l’objet sans le voir, par le risque de le couler plus profondément par accident. L'objet peut être retiré ou non dans cette étape, mais le reste de la réanimation doit continuer jusqu'à ce que la victime respire normalement.
- Après la fermeture du nez de la victime, de l'air est introduit avec une ventilation bouche-à-bouche une première puis une seconde fois.
- Il faut alors déplacer la tête de la victime d'avant en arrière pour changer un peu sa position. De l'air est ensuite à nouveau introduit avec une ventilation bouche-à-bouche une première puis une deuxième fois.
Ces étapes doivent être répétées, en commençant par la première (les 30 compressions).
Réanimation cardio-pulmonaire anti-étouffement, pour des bébés (de moins de 1 an)[modifier | modifier le code]
Il est nécessaire d'appeler les services d'aide médicale urgente (il y a une liste des numéros de téléphone d'urgence dans divers pays francophones ici). Le bébé est allongé, face vers le haut. La tête du bébé doit rester vers l'avant. Il faut alors donner à le bébé une "réanimation cardio-pulmonaire anti-étouffement pour des bébés" en continu:
- Sur un côté du bébé: 30 compressions, réalisées avec deux doigts, dans la moitié inférieure du centre de la poitrine.
- Si l'objet coincé apparaît et est visible, on peut essayer de le retirer. L'objet n'est pas l'épiglotte (un rabat cartilagineuse qui se démarque de la gorge). Si l'objet n’est pas visible, il est encore possible d’essayer de le retirer soigneusement: avec les doigts, ou avec un cure-dent (parce que la petite taille d’un bébé empêche d'appliquer des outils plus grands), mais la recommandation n'est pas d’extraire l’objet sans le voir, par le risque de le couler plus profondément par accident. L'objet peut être retiré ou non dans cette étape, mais le reste de la réanimation doit continuer jusqu'à ce que le bébé respire normalement.
- La bouche est utilisée pour couvrir simultanément la bouche et le nez du bébé. De l'air de cette façon (ventilation) une première puis une deuxième fois.
- Il est recommandé que la tête du bébé sout toujours vers l'avant parce que ses inclinations peuvent rétrécir les voies respiratoires d'un bébé.
Toutes ces étapes sont répétées en continu, en commençant par la première (les 30 compressions).
Causes et facteurs de risque[modifier | modifier le code]
Une fausse route peut être d'origine accidentelle ou pathologique. Elle peut être associée à une dysphagie, une odynophagie ou une aphagie (qui sont respectivement une gêne, une douleur ou un blocage induit lors de la déglutition), mais ne doit pas être confondue avec ces trois symptômes.
Le risque est accru quand le réflexe tussigène est aboli ou retardé (phénomène retrouvé chez 40% des patients explorés pour troubles de la déglutition[9]).
Plusieurs maladies (neurologiques notamment) peuvent empêcher l'épiglotte (structure cartilagineuse) de fonctionner normalement au niveau du larynx (c'est-à-dire de se rabattre pour protéger le pharynx lors de l'ingestion d'aliments).
Un défaut de coordination réflexe de la succion, déglutition et respiration peut être présent dès la naissance, ou accidentellement survenir chez le nouveau-né[10], notamment prématuré[11] ou chez l'enfant IMC ou polyhandicapé[12]. La personne âgée est également vulnérable à ce risque[13],[14],[15] qui augmente lui-même le risque de pneumopathie[16].
Ce trouble peut faire suite à certaines opérations chirurgicales (ex : chirurgie du larynx[17] ou du pharynx, trachéotomie, thyroïdectomie[18]), une décanulation[19], une intubation[20] ou survenir lors de la réalimentation de cérébrolésés[21].
Conséquences potentielles et prévalence[modifier | modifier le code]
La fausse-route peut être très dangereuse, notamment pour les patients fragilisés.
Les voies respiratoires peuvent se boucher (risque d'asphyxie) ou être fortement irritées.
C'est un trouble très fréquent chez les personnes âgées (10 % à 30 % chez celles vivant à leur domicile[22] et plus de 50 % de celles qui sont institutionnalisées[22]. Chez ces personnes âgées, c'est l'une des causes fréquentes de broncho-pneumopathie, d'insuffisance respiratoire chronique, d'abcès du poumon, d'insuffisance respiratoire aigüe et parfois d'arrêt respiratoire[22].
Dépistage et traitements avancés[modifier | modifier le code]
Comme pour la dysphagie (problèmes neurologique courant source de gêne importante pour le patient), une neurostimulation laryngée et orofaciale par électrostimulation (éventuellement associée à une rééducation orthophonique classique) peut apporter une amélioration de la situation, voire parfois une guérison[23].
De nouvelles méthodes de dépistage (ex: pléthysmographie[24] et de prise en charge (ex: rééducation de la déglutition chez des patients victimes de reflux gastro-œsophagien[25]) ont été mises au point, notamment pour l'enfant[26].
De même pour les personnes âgées[27]. Chez ces dernières une très bonne hygiène buccale orale réduira fortement le risque de pneumopathies d'aspiration induite[22].
Le choix des aliments et d'une position de compensation peuvent limiter le risque de fausse-route[28].
Voir aussi[modifier | modifier le code]
Articles connexes[modifier | modifier le code]
Bibliographie[modifier | modifier le code]
- Abadie, V. (1999). Examen de l'enfant atteint de troubles de la déglutition. Journal de Pédiatrie et de Puériculture, 12(5), 269-276 (résumé).
- Guatterie, M., & Lozano, V. (1993) Classification des fausses routes. In Colloque déglutition et dysphagie. Bordeaux.
- Guinvarch, S., Preux, P. M., Salle, J. Y., Desport, J. C., Daviet, J. C., Lissandre, J. P., ... & Dudognon, P. (1998). Proposition d'une échelle clinique prédictive du risque de fausses-routes. Revue de laryngologie, d'otologie et de rhinologie, 119(4), 227-232 (résumé).
- St Guily, J. L., Périé, S., Bruel, M., Roubeau, B., Susini, B., & Gaillard, C. (2005) Troubles de la déglutition de l'adulte. Prise en charge diagnostique et thérapeutique. EMC-Oto-rhino-laryngologie, 2(1), 1-25 (résumé).
- Schmitt, M. F., & Hewer, W. (1993). Lebensbedrohliche Situationen durch Bolusaspiration bei stationär behandelten psychisch Kranken. Klinik, Risikofaktoren, Prophylaxe, Therapie. Fortschritte der Neurologie, Psychiatrie, 61(9), 313-318.
- Trivalle C (2007) Fausses-routes: que faire avant, pendant, après ? Fiche pratique NPG. Neurologie, Psychiatrie, Gériatrie ;39:24-6
- Woisard-Bassols, V., & Puech, M. (2011). La réhabilitation de la déglutition chez l'adulte: le point sur la prise en charge fonctionnelle. Groupe de Boeck (résumé).
Notes et références[modifier | modifier le code]
- Guatterie, M., & Tison, F. (2003). Les troubles de la déglutition : de l’hypersalivation à la fausse route. Neurologie, 6, 358-362.
- GUATTERIE, M., & LOZANO, V. (2005). Quelques éléments de physiologie de la déglutition. Kinéréa, (42), 2-9. (résumé)
- « Advocates say anti-choking device saved two lives in Idaho | Local | idahostatejournal.com », sur web.archive.org, (consulté le )
- (en) « Carers used suction device to save woman who choked on sausage », sur Kidderminster Shuttle (consulté le )
- American Red Cross, Conscious Choking
- National Safety Council and Oklahoma State University, Choking and CPR safety talk
- American Heart Association, Guidelines for First Aid
- American Red Cross, CPR/AED and First Aid, p. 22 ("Unconscious Choking")
- Guinvarch, S., Preux, P. M., Salle, J. Y., Desport, J. C., Daviet, J. C., Lissandre, J. P., ... & Dudognon, P. (1998). Proposition d'une échelle clinique prédictive du risque de fausses-routes. Revue de laryngologie, d'otologie et de rhinologie, 119(4), 227-232 (résumé)
- Leroy-Malherbe, V., Husson, B., Landrieu, P., & Tardieu, M. (1994). Syndrome de retard de maturation de la succion-déglutition. Archives de pédiatrie, 1(1), 20-25.
- Lau, C. (2007). Développement de l’oralité chez le nouveau-né prématuré Development of oral feeding skills in the preterm infant. Archives de pédiatrie, 14, S35-S41 (résumé)
- Lespargot, A. (1989). Les fausses routes trachéales chez l'enfant IMC ou poly-handicapé. Motricité cérébrale, 10(4), 141-160
- GREUILLET, F., & COUTURIER, P. (2005). Les troubles de déglutition chez le sujet âgé. La Revue de gériatrie, 30(1), 39-48.
- Allepaerts, S., Delcourt, S., & Petermans, J. (2008). Les troubles de la déglutition du sujet âgé: un problème trop souvent sous-estimé. RMLG. Revue médicale de Liège, 63(12), 715-721 (résumé).
- Rhalimi, M., Pharm, D., & Mangerel, K. (2013). Analyse du risque de fausses-routes en gériatrie : Méthode REMED. Pharmactuel, 46(1), 49.
- Guérin, J. M., & Verschoore, R. (1999). Pneumopathies du sujet âgé. La Semaine des hôpitaux de Paris, 75(11-12), 348-361 (résumé).
- Brihaye, S., Crevier-Buchman, L., & Tessier, C. (1998). La déglutition après la chirurgie partielle du larynx. Groupe de Boeck.
- Baujat, B., Delbove, H., Wagner, I., Fugain, C., de Corbière, S., & Chabolle, F. (2001, March). Immobilité laryngée post-thyroïdectomie. In Annales de chirurgie (Vol. 126, No. 2, pp. 104-110). Elsevier Masson.
- Beduneau, G., Bouchetemble, P., & Muller, A. (2007). De la trachéotomie à la décanulation : quels sont les problèmes dans une unité de sevrage ?. Réanimation, 16(1), 42-48.
- Robert, D. (2004). Les troubles de la déglutition postintubation et trachéotomie. Réanimation, 13(6), 417-430
- Desbordes, M. A., Hachet, C., Marlier, N., & Massari, A. (2001). Compétences transdisciplinaires. Réalimentation des cérébro-lésés. Nutrition clinique et métabolisme, 15(2), 97-100 (résumé).
- BODINEAU-MOBARAK, A., & FOLLIGUET, M. (2008). 6/6-Toilette buccale et troubles de la déglutition. Soins gérontologie, (74), 45-46. (résumé & notice Inist-CNRS)
- Courmont, M., & Testard, M. M. (2013) Rééducation des troubles de la déglutition par électrostimulation. Journal de Réadaptation Médicale: Pratique et Formation en Médecine Physique et de Réadaptation, 33(2), 46-50. (résumé)
- ex : Moreau-Gaudry, A. (2004). Apports de la pléthysmographie respiratoire par inductance à l'étude de la déglutition en gériatrie (Doctoral dissertation, Thèse de médecine, Faculté de Grenoble, 2004, 77p).
- Rofidal, T. (2011). Soins de la vie quotidienne dans le traitement du reflux gastro-œsophagien et prévention des fausses routes par régurgitation. Motricité Cérébrale: Réadaptation, Neurologie du Développement, 32(1), 21-24.
- ROBERT, D., & LAÏNES, G. (2004). L'examen instrumental de la déglutition chez l'enfant. Rééducation orthophonique, 42(220), 45-53 (résumé).
- Salle, J. Y., Lissandre, J. P., Morizio, A., Bouthier-Quintard, F., & Desport, J. C. (2009). Dépistage et prise en charge des troubles de la déglutition chez les personnes âgées. In Traité de nutrition de la personne âgée (pp. 221-227). Springer Paris
- Amberger, P., & Dulguerov, P. (1995) Troubles de la déglutition: choix des aliments et positions de compensation. Revue médicale de la Suisse romande, 115(10), 811-6
