Érythème noueux
| Médicament | Thalidomide |
|---|---|
| Spécialité | Dermatologie |
| CIM-10 | L52 |
|---|---|
| CIM-9 | 695.2, 017.1 |
| DiseasesDB | 4462 |
| MedlinePlus | 000881 |
| eMedicine | 1081633 |
| MeSH | D004893 |

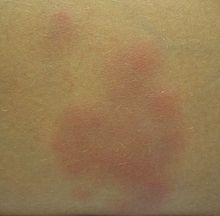
L'érythème noueux est une dermo-hypodermite septale. C'est la variante clinico-pathologique la plus fréquente des panniculites[1]. C'est une hypodermite nodulaire aiguë, considérée comme une réaction d'hypersensibilité non spécifique à divers allergènes.
La lésion élémentaire est une nouure : c'est-à-dire un nodule ferme enchâssé dans la peau, arrondi, sensible à la palpation, parfois rouge, et chaud. Ces lésions dermatologiques, qui évoluent rapidement, apparaissent au niveau des jambes en nombre variable.
Diagnostic[modifier | modifier le code]
L'Érythème noueux est souvent suivi de la sarcoïdose (maladie assez rare) .
Terrain[modifier | modifier le code]
Atteinte fréquente des femmes (25 à 70 ans).
Positif[modifier | modifier le code]
Le diagnostic est simplement clinique.
Phase pré-éruptive[modifier | modifier le code]
Elle peut associer une fièvre, une asthénie, des arthralgies.
Phase éruptive[modifier | modifier le code]
Elle est caractérisée par l'apparition de nodules arrondis dermo-hypodermiques (ou nouures), rouge vif ou violacés, bilatéraux, symétriques, localisés à la face d'extension des membres, adhérant au plan profond et à la peau.
Évolution en plusieurs poussées, disparition en 1 à 6 semaines sans séquelles.
Histologie[modifier | modifier le code]
La lésion biopsiée montre une infiltration inflammatoire du derme, avec accumulation de polynucléaires, de lymphocytes, et de macrophages. L'érythème noueux est cependant « la seule hypodermite qui ne requiert pas de biopsie dans sa forme clinique typique » selon Velter & Lipsker (2016)[2].
Biologie[modifier | modifier le code]
Syndrome inflammatoire non spécifique.
Étiologie[modifier | modifier le code]
Les formes dites idiopathiques sont assez fréquentes[3], sinon de nombreuses causes peuvent être évoquées :
Maladies inflammatoires[modifier | modifier le code]
- Sarcoïdose (Syndrome de Löfgren)
- Maladie de Behçet
- Maladie de Takayasu[4]
- Entéropathies inflammatoires (MICI): maladie de Crohn, rectocolite hémorragique
Infections[modifier | modifier le code]
- streptococcique
- Primo-infection de la tuberculose
- Infection digestive à "Yersinia enterocolitica"
- Infection digestive à "Yersinia pseudotuberculosis"
- Infection à "Chlamydia"
- Infection à "Salmonelle" (Salmonellose)
- Maladie des griffes du chat
- Hépatites (Virus A, B, C)
- Mycoses profondes, par exemple due à certains trichophytons (complication[5]).
- Brucellose
- Cytomégalovirus
- Herpès
- Mononucléose
- Maladie de Hansen (Lèpre)[6]
Médicaments[modifier | modifier le code]
Allergie à des Sulfamidés, des antalgiques et AINS, ou à dérivés iodés.
Autres[modifier | modifier le code]
- Lymphome hodgkinien, leucémies lymphoïdes
- Maladies inflammatoires chroniques de l'intestin (Maladie de Crohn)
- Au cours de la grossesse
- mutation génétique GATA2[7],[8]
Indiquons que dans 20 à 25 % des cas, aucune étiologie n'est retrouvée.[réf. nécessaire][3]
Traitement[modifier | modifier le code]
- Traitement de la cause (quand elle est connue)
- Antalgiques, anti-inflammatoire non stéroïdiens
- Repos
- Certains médecins préconisent la prise d'iodure de potassium
Notes et références[modifier | modifier le code]
- Piérard G.E & Piérard-Franchimont C (2017). Erythema nodosum: a panniculitis of diverse origins. Revue medicale de Liege, 72(1), 43.
- C. Velter et D. Lipsker, « Panniculites cutanées », La Revue de Médecine Interne, vol. 37, no 11, , p. 743-750 (ISSN 0248-8663, DOI 10.1016/j.revmed.2016.05.008).
- Bouissar, W., Echchilali, K., Moudatir, M. M., Alaoui, F., & Elkabli, H. (2016). Profil étiologique de l’érythème noueux dans un service de médecine interne: 70 cas. La Revue de Médecine Interne, 37, A147-A148.
- Mekinian, A., Soussan, M., Saadoun, D., Gomez, L., Comarmond, C., & Fain, O. (2017). Prise en charge de la maladie de Takayasu. Revue du rhumatisme monographies.
- Kelati, A., Meziane, M., Soughi, M., & Mernissi, F. (2016). L’érythème noueux, une complication des teignes à Trichophyton mentagrophytes. Archives de Pédiatrie, 23(7), 727-730
- Dicko, A., Faye, O., Berthé, S., Traoré, A., Tall, K., Guindo, B., ... & Keita, S. (2016, April). P 19: Erythème noueux révélant une lèpre lépromateuse. In Annales de Dermatologie et de Vénéréologie (Vol. 143, No. 4, p. S43). Elsevier Masson.
- Polat, A., Dinulescu, M., Droitcourt, C., Nimubona, S., Toutain, F., Jouneau, S., ... & Dupuy, A. (2016, December). Manifestations cutanées chez les patients ayant une mutation GATA2. In Annales de Dermatologie et de Vénéréologie (Vol. 143, No. 12, pp. S288-S289). Elsevier Masson.
- Méchineaud M, François S, Ingster O, Descamps P, Bellanné-Chantelot C & Martin L (2016). Condylomatose et myélodysplasie familiales associées à une mutation du gène GATA2. In Annales de Dermatologie et de Vénéréologie (Vol. 143, No. 12, p. S289). Elsevier Masson |résumé.

