Polychondrite atrophiante
| Médicament | Dapsone |
|---|---|
| Spécialité | Rhumatologie |
| CIM-10 | M94.1 |
|---|---|
| CIM-9 | 733.99 |
| DiseasesDB | 10248 |
| eMedicine |
331475 derm/375 |
| MeSH | D011081 |
| Patient UK | Relapsing-Polychondritis |
La polychondrite atrophiante, aussi désignée polychondrite chronique atrophiante ou polychondrite récidivante, est une connectivite rare, caractérisée par l'inflammation récidivante des cartilages (tels nez, oreilles, larynx, trachée) et évoluant par poussées entrecoupées d'accalmies.
Elle survient habituellement chez l'adulte d'âge moyen, mais peut survenir à tout âge (des formes pédiatriques sont rapportées)[2]. La prédominance féminine est peu marquée.
Signes cliniques[modifier | modifier le code]

Les signes généraux sont rarement absents lors des poussées : fièvre, anorexie, amaigrissement.
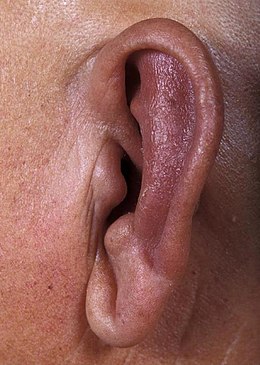
Le pavillon de l'oreille est le plus souvent atteint, de manière spécifique. Il existe lors des poussées une tuméfaction violacée, chaude et douloureuse, uni ou bilatérale. Le lobule, non cartilagineux, est indemne. La maladie peut évoluer vers le stade d'atrophie cartilagineuse, donnant un lobe lisse et flasque. Le nez est aussi souvent enflammé, tuméfié, et au stade d'atrophie déformé « en selle » ou en « pied de marmite »[3], déformation perceptible chez l'acteur Michel Serrault[4].
L'arbre respiratoire est moins souvent atteint, mais la trachéobronchite peut être sévère. L'atteinte du larynx donne une aphonie et une toux caractéristique. Il existe une dyspnée obstructive qui peut déboucher sur une insuffisance respiratoire aiguë sévère.
Les cartilages costaux enflammés donnent des douleurs pariétales responsables d'errances diagnostiques. Les articulations peuvent être touchées, indépendamment des poussées. Arthrites non destructrices, de topographie et d'évolution inhabituelles.
Le système audiovestibulaire peut être atteint sous forme d'une surdité de perception, uni- ou bilatérale, plus ou moins intense et généralement peu régressive. Les vertiges labyrinthiques sont de meilleur pronostic. Les yeux sont fréquemment atteints, mais pas toujours de manière sévère, sous forme de sclérite, épisclérite, conjonctivite ou uvéite.
Le système cardiovasculaire est susceptible de souffrir de valvulopathies, de troubles du rythme et de la conduction, d'anévrismes artériels et de sténoses des gros troncs cartilagineux.
La peau peut présenter des signes de vascularite (purpura, livedo), ou des aphtes muqueux.
Les reins sont rarement atteints par une glomérulonéphrite.
Signes biologiques[modifier | modifier le code]
Un grand syndrome inflammatoire accompagne habituellement les poussées. Il n'y a pas en général d'anticorps antinucléaires, mais il peut y avoir un facteur rhumatoïde, qui ne doit pas nous égarer vers une polyarthrite rhumatoïde. Des anticorps anti-collagène de type 2 peuvent être retrouvés[5].
À noter une association possible, non fortuite, à un tableau de dysmyélopoïèse avec anémie.
Difficultés diagnostiques[modifier | modifier le code]
La méconnaissance de la maladie et de sa symptomatologie est à l'origine de la plupart des retards de diagnostic de cette affection dont l'abord est essentiellement clinique. Le seul diagnostic différentiel à envisager en théorie est celui de la granulomatose de Wegener, mais il y a alors des ANCA positifs.
La tomographie par émission de positons au 18F-FDG (fluorodesoxyglucose marqué au fluor 18) permet de visualiser des hyperfixations au niveau des différents cartilages[6].
La biopsie n'apporte pas d'élément diagnostic décisionnel[3].
Pronostic et évolution[modifier | modifier le code]
La fréquence et la sévérité des poussées est extrêmement variable.
Malgré l'efficacité certaine du traitement, la maladie reste sévère sur le plan de la gêne fonctionnelle et de la mortalité.
Traitement[modifier | modifier le code]
En dehors des traitements symptomatiques, la thérapeutique de fond est basée sur la corticothérapie et l'utilisation des immunosuppresseurs[3]. À noter l'efficacité variable des perfusions d'immunoglobulines et des plasmaphérèses.
Notes et références[modifier | modifier le code]
- JC Starr, N Taneja et GW Brasher, « Relapsing polychondritis following alopecia areata. », Case Reports in Medicine, vol. 2010, , p. 623158 (PMID 20672055, PMCID 2905706, DOI 10.1155/2010/623158)
- « polychondrite chronique atrophiante PCA CRMR de Strasbourg » (consulté le )
- Sharma A, Gnanapandithan K, Sharma K, Sharma S, Relapsing polychondritis: a review, Clin Rheumatol, 2013;32:1575–1583
- Laurent Delahousse, « Michel Serrault, la fureur de rire », émission Un jour, un destin sur France 2, 26 octobre 2013, 1 h 05 min 10 s.
- Suzuki S, Ikegami A, Hirota Y, Ikusaka M, Fever and cough without pulmonary abnormalities on CT: relapsing polychondritis restricted to the airways, Lancet, 2015;385:88
- Yamashita H, Takahashi H, Kubota K et al. Utility of fluorodeoxyglucose positron emission tomography/computed tomography for early diagnosis and evaluation of disease activity of relapsing polychondritis: a case series and literature review, Rheumatology (Oxford), 2014;53:1482–1490
Voir aussi[modifier | modifier le code]
Liens externes[modifier | modifier le code]
- « Polychondrite atrophiante » sur Orpha.net
- Association des malades