Pénicilline
Les pénicillines sont des antibiotiques bêta-lactamines[1]. La pénicilline est une toxine synthétisée par certaines espèces de moisissures du genre Penicillium et qui est inoffensive pour l'humain.
Les pénicillines sont utilisées dans le traitement d'infections bactériennes, principalement contre des bactéries à Gram positif.
La pénicilline (pénicilline G) fut découverte le , par le Britannique Alexander Fleming. Elle a été introduite pour des thérapies à partir de 1941.
Chimie
[modifier | modifier le code]
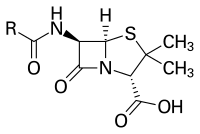
Les pénicillines dérivent de l'acide 6-aminopénicillanique (6-APA)[2].
Celui-ci est constitué d'un noyau 7-oxo-4-thia-1-azabicyclo[3.2.0]heptane, c'est-à-dire un cycle à 4 atomes bêta-lactame fusionné avec un hétérocyclique à cinq atomes (thiazolidine). Sur ce cycle à 5 sont liés deux groupes méthyles et un groupe carboxyle. Quant au cycle à 4, il est porteur d'une fonction amine.
C'est sur cette fonction amine que se lient les diverses chaînes latérales des pénicillines (par une liaison amide).
Historique
[modifier | modifier le code]
Un médecin français, Ernest Duchesne, a publié en 1897 une thèse de médecine intitulée Contribution à l’étude de la concurrence vitale chez les micro-organismes : antagonisme entre les moisissures et les microbes où il étudie en particulier l'interaction entre Escherichia coli et Penicillium glaucum. Bien qu'il soit le précurseur de la thérapie au moyen des antibiotiques, et, en particulier, de la pénicilline, ses travaux sombrent dans l'oubli[3].
La pénicilline a été redécouverte accidentellement le [4] par Alexander Fleming. Le chercheur écossais travailla ensuite plusieurs années à essayer de purifier cet antibiotique.
Ce n'est qu'en 1940 qu'une équipe de recherche britannique, composée notamment du médecin et pharmacologue australien Howard Florey, du chimiste né allemand Ernst Chain et du biologiste britannique Norman Heatley (en), a découvert comment produire suffisamment de pénicilline pour tuer les bactéries qui infectent un organisme vivant[5],[6].
L'industrialisation à grande échelle a été menée à bien pendant la Seconde Guerre mondiale, sous la direction du comité de recherche médical de l'Office of Scientific Research and Development. Dès 1942, l'usine Eli Lilly and Company de Terre Haute (Indiana) pouvait produire 40 milliards d'unités de pénicilline (UI) par mois dans des réservoirs de 50 000 litres[7].
En 1996, les pénicillines étaient encore un traitement efficace contre le pneumocoque, bactérie provoquant principalement des pneumonies, des otites et des méningites. En 2001, la communauté scientifique constata que le pneumocoque présentait une résistance importante envers ces antibiotiques. Ce phénomène est cependant réversible ; la proportion de pneumocoques résistants à la pénicilline est ainsi passée de 47 % en 2001 à 22,3 % en 2014[8]. Cette augmentation récente du taux de sensibilité à la pénicilline est à mettre en relation avec les campagnes incitant à réduire la consommation d'antibiotique depuis 2002 (« Les antibiotiques, c'est pas automatique »)[réf. souhaitée].
L'allergie à la pénicilline en limite ou en interdit l'utilisation chez certaines personnes.
Mode d'action
[modifier | modifier le code]Les pénicillines et les autres antibiotiques β-lactames agissent par inhibition de la formation des liens inter-peptidoglycanes dans la paroi cellulaire bactérienne. La copule bêta-lactame des pénicillines se lie à (et ce faisant inactive) une transpeptidase, laquelle enzyme devrait lier entre elles des molécules de peptidoglycane de la paroi bactérienne : ainsi, la pénicilline inhibe la synthèse de la paroi, ce qui empêche la multiplication des bactéries.
Les pénicillines tuent les bactéries contre lesquelles elles sont actives (les Gram +, et quelques Gram -). Du fait de l'inhibition de la synthèse de la paroi pendant la division cellulaire des bactéries (scissiparité), les cellules ne sont pas complètement formées en fin de division, et donc la bactérie « s'autodétruit ». Les pénicillines sont donc actives sur des bactéries en multiplication et non en phase de repos.
Cependant, certaines souches ou espèces bactériennes développent une résistance à la pénicilline en hydrolysant le noyau β-lactame (au niveau de la liaison amide) grâce à une β-lactamase, ce qui cause l'inactivation de l'antibiotique. Pour contrer cela, on utilise un inhibiteur de cette enzyme, l'acide clavulanique. Ainsi, une pénicilline associée à l'acide clavulanique peut voir son spectre d'activité antibactérienne restauré, voire élargi (Cf. Co-amoxiclav, Co-ticarclav).
Variantes
[modifier | modifier le code]La benzylpénicilline
[modifier | modifier le code]
La pénicilline G est la forme parentérale (intraveineuse ou intramusculaire) de la pénicilline. On l'utilise pour des infections plus sévères où on ne peut s'en remettre à la pénicilline sous forme orale. Elle a exactement le même spectre d'action que la pénicilline V, son parfait équivalent sous forme orale. La lettre « G » suivant le terme « pénicilline » signifie « Gold Standard ».
La benzathine benzylpénicilline
[modifier | modifier le code]La benzathine benzylpénicilline est un mélange de benzylpénicilline (pénicilline G) et de benzathine. Elle sert exclusivement contre le Treponema pallidum, la bactérie de la syphilis. Elle est aussi utilisée dans le traitement de l'érysipèle. Cette forme de pénicilline à libération lente se donne en une seule injection intramusculaire ; la dose diffuse ensuite lentement dans l'organisme pendant une longue période, à la fin de laquelle une syphilis primaire sera normalement guérie.
Nom commercial : Extencilline.
La phénoxyméthylpénicilline (pénicilline V)
[modifier | modifier le code]La pénicilline V est la forme orale de la pénicilline. Sa molécule diffère de celle de la pénicilline G par le remplacement du groupe benzyle par un groupe phénoxyméthyle. Elle se fixe sur les PLP1 (protéines de liaisons aux pénicillines).
Son élimination est urinaire.
Elle n'est plus le traitement de référence de l'angine à streptocoque bêta-hémolytique du groupe A selon certaines recommandations de 2005[9], la pénicilline A lui étant désormais préférée en raison d'une plus grande fréquence de pénicillinases bactériennes rendant la pénicilline V inefficace dans cette indication. Néanmoins, la pénicilline V reste l'antibioprophylaxie de référence en cas de splénectomie, que ce soit chez l'adulte (pendant 2 ans), ou chez l'enfant (pendant 5 ans).
Nom commercial : Oracilline.
Les aminopénicillines (pénicilline A)
[modifier | modifier le code]Les pénicillines A sont des aminopénicillines, à spectre élargi. L'ampicilline et surtout l'amoxicilline sont ses deux principaux représentants.
La bacampicilline est un ester d'ampicilline, mieux absorbé.
L'ampicilline a une excrétion urinaire sous forme inchangée de 80 %, biliaire sous forme inchangée de 20 %.
L'amoxicilline est excrétée sous forme inchangée à 80 % dans les urines, à 5-10 % dans la bile, le reste est métabolisé en acide pénicilloïque inactif, et excrété dans les urines.
- ampicilline, nom commercial : Totapen ;
- ampicilline + sulbactam, nom commercial : Unacim ;
- amoxicilline, nom commercial : Clamoxyl ;
- amoxicilline + acide clavulanique, nom commercial : Augmentin ;
- bacampicilline, nom commercial : Penglobe (n'est plus commercialisé en France).
Les pénicillines résistantes aux pénicillinases ou pénicillines M
[modifier | modifier le code]Plusieurs espèces résistantes aux pénicillines conventionnelles détiennent cette résistance grâce à une famille d'enzymes, les pénicillinases (= β lactamases), qui les protègent en détruisant les molécules de pénicilline. C'est le cas notamment du Staphylocoque doré. Pour surmonter cet obstacle, des pénicillines spéciales ont été mises au point, qui résistent à ces enzymes défensives.
Ces pénicillines sont la méticilline, l'oxacilline et la cloxacilline ; elles ont toutes le même spectre d'action, soit celui des pénicillines conventionnelles plus les bactéries protégées par des pénicillinases, comme la majorité des souches de Staphylococcus aureus. Elles n'ont cependant aucune action contre le Staphylocoque aureus résistant à la méticilline (SARM). La méticilline, prototype de la famille, ne sert plus guère qu'à effectuer des tests de sensibilité. L'oxacilline est utilisée cliniquement aux États-Unis. Au Canada, on emploie la cloxacilline, qui existe sous forme pour administration intraveineuse et orale.
La cloxacilline intraveineuse a malheureusement le défaut d'être très irritante pour les veines, entraînant souvent des thromboses veineuses (phlébite) au site d'injection. De plus, sa demi-vie courte oblige à l'administrer toutes les quatre heures. On lui préfère donc, souvent, une céphalosporine, plus facile d'emploi.
Les carboxypénicillines
[modifier | modifier le code]Ce sont des antibiotiques utilisés surtout en milieu hospitalier :
Les uréidopénicillines
[modifier | modifier le code]Les amidinopénicillines
[modifier | modifier le code]Résistance
[modifier | modifier le code]Essentiellement causée par la production de bêta-lactamases, dont les pénicillinases. Chez les bactéries à Gram négatif, ces bêta-lactamases agissent dans l'espace périplasmique (entre les deux membranes). Chez les Gram positif, les bêta-lactamases agissent entre la membrane plasmique et la paroi. Quand une bactérie est résistante à la méticilline, alors elle est résistante à toutes les pénicillines.
Développements au départ des pénicillines
[modifier | modifier le code]Il s'agit de l'introduction des pénicillines d'hémisynthèse, qui a été rendue possible grâce à la préparation d'un précurseur, le noyau 6-APA[10]. Le spectre étroit des premières pénicillines, comme la faible activité de la phénoxyméthylpénicilline (active per os), ont conduit à la recherche de pénicillines d'hémisynthèse capables de traiter un plus grand éventail d'infections.
Un des premiers progrès intéressants fut l'ampicilline, permettant de traiter un spectre plus large de germes, tant Gram-positifs (streptocoque, staphylocoque) que Gram-negatifs (Escherichia coli, Hæmophilus influenzæ, etc.)[11]. Plus tard, on en vint à l'amoxicilline, mieux absorbée.
La flucloxacilline, non commercialisée en France, est réputée active sur le Staphylococcus aureus résistant à la méticilline.
Les plus récentes des pénicillines sont les pénicillines dites anti-Pseudomonas æruginosa (ticarcilline, pipéracilline). Leurs actions contre ce germe Gram-negatifs, résistant habituellement à de nombreux antibiotiques, pousse à ne les utiliser qu'avec parcimonie, afin de limiter le risque de diffusion de résistance aux antibiotiques.
Biosynthèse
[modifier | modifier le code]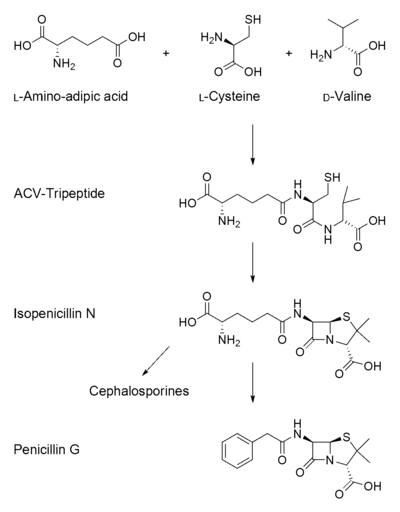
Notes et références
[modifier | modifier le code]- « Bêta-lactamines (pénicillines - céphalosporines) », sur pharmacomedicale.org (consulté le ).
- F.P. Doyle, J.H.C. Nayler, G.N. Rolinson - Brevet US 2,941,995 déposé le 22 juillet 1958, délivré le 21 juin 1960 : Recovery of solid 6-aminopenicillanic acid.
- Jean Pouillard, « Une découverte oubliée : la thèse de médecine du docteur Ernest Duchesne (1874-1912) », Histoire des sciences médicales, t. XXXVI, no 1, (lire en ligne).
- Article de la revue Hérodote sur la découverte par A. Fleming de l'action bactéricide de Penicillium [lire en ligne].
- Ce n'est qu'en 1943 que le premier antibiotique est créé, soit 15 ans après sa découverte [lire en ligne].
- « Pourquoi Fleming n'a pas inventé la pénicilline », sur Les Echos, (consulté le )
- Bernard Crochet, L'effort de guerre américain : 1941-1945, Strasbourg/Paris, Éditions Hirle, , 179 p. (ISBN 978-2-914729-73-4), p. 176.
- Santé publique France : « Résistance aux anti-infectieux » (données du centre national de référence du pneumocoque) [lire en ligne].
- « Antibiothérapie par voie générale en pratique courante dans les infections respiratoires hautes », Afssaps, octobre 2005.
- F. R. Batchelor, F. P. Doyle, J. H. C. Nayler & G. N. Rolinson, « Synthesis of Penicillin: 6-Aminopenicillanic Acid in Penicillin Fermentations », Nature no 183, p. 257-258 (24 January 1959) DOI 10.1038/183257b0.
- Base de données Vidal [lire en ligne].
Voir aussi
[modifier | modifier le code]- Le roquefort qui a été utilisé, naguère, pour ses effets antibactériens contenus dans son champignon bleu, le Penicillium roqueforti.
Bien que ce champignon soit de la même famille que Penicillium notatum (aussi appelé Penicillium chrysogenum), il n'est pas capable de réaliser la synthèse de pénicilline, par absence de la séquence nécessaire dans son génome.
Bibliographie
[modifier | modifier le code]- (en) Lennard Bickel, Florey, the man who made penicillin, Melbourne, Melbourne University Press, coll. « Melbourne University Press Australian lives », , 352 p. (ISBN 978-0-522-84712-3).
- (en) Robert Bud, Penicillin: triumph and tragedy, Oxford, Oxford University Press, , 330 p. (ISBN 978-0-19-954161-4 et 978-0-19-925406-4).
- J. Fromols, Pénicilline. Précis de posologie américaine, Lille, Yves Demailly, 1947. 205 notices posologiques, avec un historique pour les plus détaillées. Index de 1800 renvois bibliographiques.
- Guillaume Lachenal, « La pénicilline », dans Pierre Singaravélou et Sylvain Venayre (dir.), Le magasin du monde : La mondialisation par les objets du XVIIIe siècle à nos jours, Paris, Fayard, coll. « Pluriel », , 2e éd. (1re éd. 2020), 460 p. (ISBN 9782818506882, présentation en ligne), p. 346-349.
- T. I. Williams, De l'opium à la pénicilline. Les plantes qui guérissent, traduit de l'anglais par Jean Le Pas, Collection Pointes de la science, no 4, Paris, Eyrolles, 1948.
Article connexe
[modifier | modifier le code]Liens externes
[modifier | modifier le code]
- Ressource relative à la santé :
- Notices dans des dictionnaires ou encyclopédies généralistes :
- L'histoire « officielle » de la pénicilline : http://www.herodote.net/histoire09031.htm.
- La découverte de la pénicilline sur le site CultureSciences-Chimie de l'École normale supérieure.
- Détermination de la structure et synthèse de la pénicilline sur le site CultureSciences-Chimie de l'École normale supérieure.
