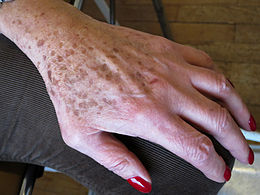
Lentigo
| Spécialité | Médecine générale |
|---|
| CISP-2 | S99 |
|---|---|
| CIM-10 | L81.4 |
| CIM-9 | 709.09 |
| OMIM | 150900 |
| DiseasesDB | 34325 |
| eMedicine | derm/221 |
| MeSH | D007911 |
| Patient UK | Lentigo |
Le lentigo (ou lentigine ou taches de vieillesse, lentigo sénile, lentigo solaris) est une macule hyperpigmentée, plane ou légèrement surélevée qui peut siéger n'importe où sur la peau exposée au soleil et plus rarement ailleurs, voire sur les ongles ou les muqueuses (labiales[1], buccales, conjonctivales, vulvaires, vaginales ou péniennes), avec cependant une préférence pour les zones photo-exposées.
Ces lésions sont souvent de petite taille (1 à 5 mm), mais peuvent mesurer jusqu'à 3 cm pour celles induites ou co-induites par les UV[2]. Elles sont rondes ou ovalaires, de teinte homogène. Leurs limites sont nettes, sauf lorsqu’elles sont situées sur les muqueuses. Leur couleur varie du jaune chamois au brun très foncé et n’est pas modifiée par l’exposition solaire. Elles peuvent être isolées (lentigo simplex) ou multiples, entrant alors dans le cadre d'une « lentiginose ».
Elles sont très fréquentes chez les personnes âgées de type caucasien ou asiatique[3],[4] qui se sont beaucoup exposées au soleil. Dans tous les cas elles se développent avec l'âge (presque toujours après 50/60 ans).
Étymologie
Le terme « lentigo » vient du latin lentigo, lentiginis, qui signifie « tache de rousseur » ou « tache de la peau »[5]. Ce terme latin dérive d'un autre mot latin, lens, lentis, qui signifie « lentille »[5], du fait de l'apparence clinique que prend ce type de lésion cutanée.
Historiquement le terme « lentigo » avait donc le sens de « tache de rousseur »[6]. On peut d'ailleurs encore trouver ce sens dans certains dictionnaires médicaux anciens[7]. Mais actuellement ce sens est réservé au terme « éphélide », tandis que le lentigo désigne une lésion cliniquement et histologiquement bien différente.
Histologie

L’examen histologique montre une hyperpigmentation localisée de l’épiderme consécutive à une importante augmentation du nombre de mélanocytes de la couche basale, sans regroupement en thèques. Les crêtes épidermiques sont allongées[2].
Contrairement aux nævi mélanotiques et aux nævi verruqueux de la peau, les taches de vieillesse changent en évoluant dans le temps (couleur et forme). Une hypothèse est que cela pourrait être lié à un vieillissement par accumulation d'erreurs de réparation des certaines cellules de la peau[8],[9],[10].
Causes
Le développement d'un point coloré plat résulterait de l'accumulation de cellules basales vieillies. Plus la peau vieillit, moins certaines cellules âgées contenant des lipofuscines peuvent être éliminées. Une cellule âgée affecte alors la fonctionnalité du tissu local et favorise le vieillissement de ses cellules voisines, et ainsi de suite, formant une tache de plus en plus grande de cellules riches en lipofuscine formant ensemble une tache de forme irrégulière). Ensuite la saillie d'une tache plate résulte de la mort de cellules âgées dans la tache et de la libération de lipofuscine. L'isolation des lipofuscines (non dégradées par le système immunitaire) dans une capsule fibrotique est essentielle au maintien de l'intégrité structurelle du tissu. L'encapsulation successive de cellules mortes et de corps lipofuscineux denses entraîne la croissance d'une tache saillante, de couleur douce et sombre.[réf. nécessaire]
Depuis les années 2000 des co-facteurs environnementaux autres que le soleil sont mis en cause (pollutions routières et industrielles)[11],[12]. Ainsi selon une étude épidémiologique allemande (qui suit une cohorte épidémiologique[13] de plus de 800 femmes allemandes et asiatiques au total), les lentigines sont dues à la combinaison de deux facteurs : l'exposition (conjointe) aux UV solaires et à certaines pollutions (pollution automobile notamment, et peut-être aussi le tabac et la pollution intérieure dans les régions ou habitats pauvres sans évacuation des fumées de cuisson et de chauffage[14],[15]. Une étude épidémiologique chinoise portant sur 400 personnes montre en 2017 une corrélation avec l'exposition aux particules fines (PM 2.5)[16]. Le changement climatique et le trou de la couche d'ozone exacerberaient conjointement le risque de développer des lentigines, ainsi que le risque de leur évolution en cancers de la peau[17].
En 2017, des chercheurs de l'European Synchrotron Radiation Facility déchiffrent la structure d'une enzyme humaine restée mystérieuse jusqu'alors. L'étude du dysfonctionnement de cette enzyme générant la mélanine tend à mieux comprendre la formation de la mélanine et à supprimer les taches de vieillesse sur la peau humaine, éventuellement avec de nouveaux produits cosmétiques[18].
Selon Nakamura & al. (2015), le récepteur des hydrocarbures aromatiques (aryl-hydrocarbone - AhR) jouerait un rôle actif dans la formation des taches en contexte de pollution de l'air ou de l'environnement[4].
Formes particulières
Pusieurs formes cliniques particulières de lentigos existent, parmi lesquelles :
- les lentigos actiniques (encore appelés lentigos solaires, ou plus communément « taches solaires »). Ces lésions peuvent apparaître dès l'enfance ou l’adolescence, après un coup de soleil important. Elles sont souvent situées sur le haut du dos, le décolleté, ou les avant-bras. Bien qu’elles soient bénignes, elles traduisent une exposition solaire excessive avec une fragilisation du capital solaire[19] ;
- les lentigos séniles ou solaires (Lentigo solaris communément appelés « taches de vieillesse » ou « fleurs de cimetière »). Ils apparaissent généralement après 60 ans sur les zones exposées au soleil (dos des mains, décolleté, visage, avant-bras). Ils se présentent plutôt sous la forme de taches beiges, pâles, qui ont tendance à brunir avec les années, et qui parfois s’accompagnent de taches blanches[20]. Ils sont dus au photovieillissement (en) et aux expositions solaires répétées[21]. Ils se traitent par cryothérapie (neige carbonique ou azote liquide), peeling ou encore par le laser pigmentaire (laser Fraxel (en) ou à commutation-Q) ;
- le lentigo malin, ou mélanose circonscrite précancéreuse de Dubreuilh, qui est une affection de la personne âgée, siégeant électivement sur les joues, les paupières, le front, débutant par une ou plusieurs petites taches lentigineuses qui s'accroissent d'abord rapidement, puis se stabilisent. Leur transformation maligne en nævocarcinome est fréquente et justifie une exérèse chirurgicale[22] ;
- la lentiginose centro-faciale neurodysraphique de Touraine. Il s’agit d'un semis de lentigines disposées horizontalement sur le nez, les régions sous-orbitaires et les tempes ; il est souvent associé à des troubles neuro-psychiques (épilepsie, oligophrénie, perversité) réalisant alors une neuro-ectodermose congénitale[2] ;
- la lentiginose péri-orificielle avec polypose viscérale, ou syndrome de Peutz-Touraine-Jeghers. Cette lentiginose siège à la face, surtout autour de la bouche, parfois sur la muqueuse buccale et sur les mains. Elle s'associe à une polypose digestive disséminée de l'estomac au rectum, subissant souvent la dégénérescence maligne. C'est une affection héréditaire transmise selon le mode autosomique dominant[22] ;
- le syndrome LEOPARD ;
- le xeroderma pigmentosum.
Lentigos et autres taches pigmentaires
Un lentigo peut être difficile à distinguer cliniquement d'autres types de taches pigmentaires. Parfois, seul l'examen au microscope permet de trancher. Parmi les lésions au diagnostic différentiel délicat, on peut citer :
- les éphélides (ou taches de rousseur), dont la couleur est plus claire et les contours moins nets. Celles-ci ne touchent pas les muqueuses et leur pigmentation s’accentue avec le soleil ;
- les nævus nævocellulaires (en), qui ont pour la plupart un aspect initial lentigineux cliniquement et histologiquement[2].
- formes de mélanomes hypomélanotiques (peu colorées, c'est-à-dire non-noire)[23].
Traitements
Le lentigo simplex et les lentigines solaires, comme d'autres dyschromies sont plus fréquentes au moins parce que l'âge moyen de la population générale augmente[24] (la pollution de l'air pouvant aussi y contribuer), et alors que beaucoup de gens restent socialement actifs beaucoup plus longtemps. Certaines personnes jugent la lentigose inesthétique et cherchent à supprimer leurs lentigo et lentigines sur la peau ou parfois les muqueuses (des gencives par exemple[25]).
Plusieurs traitements dermatologiques dépigmentant le permettent[26] :
- le laser, à utiliser avec précaution car il aggrave certaines pathologies de la peau ou a des effets secondaires[27],[28] ; à éviter dans les cas de macules "café au lait", de mélasma ou d'hyperpigmentation post-inflammatoire[27].
- la Lumière Pulsée Intense (LPI ou IPL pour les anglophones) également à utiliser avec précaution car aggravant aussi certaines pathologies de la peau ou ayant des effets secondaires[27];
- la cryochirurgie, en utilisant de plus en plus l'oxyde nitreux comme fluide cryogène moins froid (point d'ébullition −89,5 °C) plutôt que l'azote liquide (−196 °C) plus agressif pour la peau et moins douloureux pour le patient[29].
Certains systèmes utilisant la lumière pulsée, le laser fractionné ou la technologie ND: Yag fonctionnent avec des impulsions de moins d'une milliseconde. Ils traitent toutes les lésions vasculaires et pigmentaires, dont le lentigo, en quelques séances indolores et sans indisponibilité sociale.[30]
Notes et références
- Un lentigo sur une lèvre
- Anabible - Lésions bénignes mélanocytaires
- hung JH (2003) Photoaging in Asians. Photodermatol Photoimmunol Photomed 2003| 19: 109–121
- Nakamura M et al. (2015) Environment-induced lentigines : formation of solar lentigines beyond ultraviolet radiation | Exp Dermatol ;24:407–411 |résumé.
- Dictionnaire Gaffiot
- Terminologie médicale - L
- Dictionnaire des termes de médecine Garnier-Delamare, 24e édition
- (en) Jicun Wang, Thomas Michelitsch, Arne Wunderlin et Ravi Mahadeva, « Aging as a consequence of Misrepair – a novel theory of aging » [« Le vieillissement, conséquence de mauvaises réparations - une nouvelle théorie du vieillissement »], Astrophysics Data System, vol. 0904, , p. 9 (Bibcode 2009arXiv0904.0575W, arXiv 0904.0575)
- (en) Jicun Wang-Michelitsch et Thomas Michelitsch, « Aging as a process of accumulation of Misrepairs » [« Le vieillissement comme processus d'accumulation des erreurs »], Astrophysics Data System, vol. 1503, , p. 13 (Bibcode 2015arXiv150307163W, arXiv 1503.07163)
- (en) Jicun Wang-Michelitsch et Thomas Michelitsch, « Development of age spots as a result of accumulation of aged cells in aged skin » [« Développement des taches de vieillesse ; une suite de l'accumulation de cellules âgées dans une peau âgée »], Astrophysics Data System, vol. 1505, , p. 9 (Bibcode 2015arXiv150507012W, arXiv 1505.07012)
- Burke KE, Wei H. (2009) Synergistic damage by UVA radiation and pollutants. Toxicol Ind Healt ;25: 219–224.
- ux B, Kadow S, Luecke S et al. (2011) The aryl hydrocarbon receptor mediates UVB radiation – induced skin tanning. J Invest Dermatol ;131: 203–210
- CORDIS Final Report Summary - European study of cohorts for air pollution effects ESCAPE (1er juin 2008-30 novembre 2012)
- Li M, Vierk & otter A, Schikowski T et al. (2015) Epidemiological evidence that indoor air pollution from cooking with solid fuels accelerates skin aging in Chinese women. J Dermatol Sci ; 79 : 148–154.
- Hüls A & al; (2016) Traffic-Related Air Pollution Contributes to Development of Facial Lentigines: Further Epidemiological Evidence from Caucasians and Asians |J Invest Dermatol. 2016 May;136(5):1053-1056. doi: 10.1016/j.jid.2015.12.045. Epub 2016 Feb 8. | J Invest Dermatol | DOI:10.1016/j.jid.2015.12.045
- Peng, F., Xue, C. H., Hwang, S. K., Li, W. H., Chen, Z., & Zhang, J. Z. (2017). Exposure to fine particulate matter associated with senile lentigo in Chinese women: a cross‐sectional study, Journal of the European Academy of Dermatology and Venereology, 31(2), 355-360.
- Koenig J.Q (2000), Interactions Between Climate Change and Air Pollution, in Health Effects of Ambient Air Pollution (pp. 213-223). Springer, Boston, MA.
- « Grâce au Synchrotron de Grenoble, bientôt adieu aux taches de vieillesse dues au soleil ! », sur france3-regions.francetvinfo.fr, (consulté le )
- CLDE Taches brunes
- (en) N. Lawrence, « New and emerging treatments for photoaging », Dermatol Clin, vol. 18, no 1, , p. 99–112.
- (en) Tsatsou F, Trakatelli M, Patsatsi A, Kalokasidis K, Sotiriadis D, « Extrinsic aging: UV-mediated skin carcinogenesis », Dermatoendocrinol, vol. 4, no 3, , p. 285-97. (PMID 23467430, PMCID PMC3583890, DOI 10.4161/derm.22519, lire en ligne [html])
- Dictionnaire des termes de médecine Garnier-Delamare, 24e édition
- de Giorgi V, Sestini S, Massi D, Maio V & Giannotti B (2006) Dermoscopy for “true” amelanotic melanoma: a clinical dermoscopic-pathologic case study. Journal of the American Academy of Dermatology, 54(2), 341-344.
- Taylor SC. Photoaging and pigmentary changes of the skin. In: Burgess CM, editor. Cosmetic dermatology. Berlin: Springer; 2005. p. 29–50.
- Ahmed SK, et al. Cryosurgical treatment of gingival melanin pigmentation. A 30 month followed up. Case Rep Clin Adv Periodontics. 2012;2(2):73–8.
- Ortonne JP, et al. (2006) Treatment of solar lentigines. Suppl JAAD. ;54(5):S262–71.
- Bonan, P., & Bruscino, N. (2018). Laser and light-based treatments for pigmented lesions. PMFA J, 5(2), 1-4..
- Passeron, T., Genedy, R., Salah, L., Fusade, T., Kositratna, G., Laubach, H. J., ... & Badawi, A. (2019). Laser treatment of hyperpigmented lesions: position statement of the European Society of Laser in Dermatology. Journal of the European Academy of Dermatology and Venereology, 33(6), 987-1005.
- Neumann, L. (2016) Lentigo and Solar Lentigines. In Dermatological Cryosurgery and Cryotherapy (pp. 491-501). Springer, London (résumé).
- « Laser Nordlys Ellipse - CSHP », sur CSHP Paris (consulté le )
Voir aussi
Liens externes
- Lentigo Simplex sur www.dermis.net
- Taches de vieillesse sur www.docteurclic.com