Poliuria
| Poliuria | |
|---|---|
 | |
| Specialità | endocrinologia e nefrologia |
| Classificazione e risorse esterne (EN) | |
| ICD-9-CM | 788.42 |
| ICD-10 | R35 |
| MeSH | D011141 |
| MedlinePlus | 003146 |
La poliuria (pronuncia corretta: /poliˈurja/; pronuncia accettabile: /poliuˈria/[1]) è un'eccessiva o anormale produzione o escrezione di urina (per definizione un'escrezione maggiore di 2,5-3 litri nell'arco di 24 ore in un soggetto adulto o un'escrezione superiore a 40 mL/kg/die)[2][3]. La minzione frequente (o pollachiuria) è di solito un sintomo di accompagnamento. La produzione di urine nel corso della giornata viene meglio definita con il nome di diuresi giornaliera. La poliuria appare spesso associata alla polidipsia (un marcato aumento del senso di sete che porta il paziente a ingerire considerevoli quantità di liquidi: più precisamente un'assunzione di acqua maggiore di 6 L/die o di 100 mL/kg/die), sebbene sia possibile avere poliuria senza polidipsia e viceversa, con la polidipsia che può essere sia una causa della poliuria che un suo effetto. La nicturia, cioè la frequente necessità di eliminare urina durante la notte, può talvolta associarsi alla poliuria.
La polidipsia psicogena, un disturbo psichiatrico, può portare alla poliuria.[4] La poliuria è solitamente vista come un sintomo o segno di un altro disturbo, quindi non una malattia di per sé, anche se in diversi casi può risultare complicato individuare una causa chiara.
Cause[modifica | modifica wikitesto]
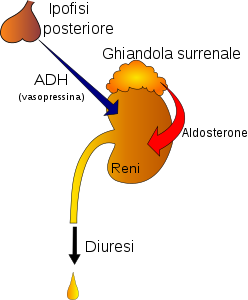
La causa più comune di poliuria negli adulti e nei bambini è il diabete mellito in scarso controllo metabolico: questa situazione comporta una diuresi osmotica, quando i livelli di glucosio (glicemia) sono così alti che il glucosio viene escreto nelle urine in quanto viene superata la cosiddetta “soglia renale di riassorbimento”. L'acqua segue passivamente la concentrazione di glucosio, portando alla escrezione di un volume di urina anormalmente elevato. Nei soggetti non affetti da diabete mellito, le cause più comuni di poliuria sono una ridotta secrezione di aldosterone (in genere causata da un tumore della corticale surrenale, la polidipsia primaria (un’eccessiva assunzione di liquidi), il diabete insipido centrale e il diabete insipido nefrogeno. La poliuria può anche essere dovuta alla assunzione di diverse sostanze chimiche, come i diuretici, la caffeina e l’etanolo. Può verificarsi anche dopo tachicardie sopraventricolari, durante l'insorgenza di fibrillazione atriale , il parto e dopo la rimozione di una causa ostruente all'interno del tratto urinario (ad esempio un calcolo renale). La diuresi è controllata da diversi ormoni ad azione antidiuretica come la vasopressina, dall'angiotensina II e dall'aldosterone. Con il termine poliuria (diuresi) da freddo ci si riferisce all’aumentata produzione di urina a seguito di esposizione a bassa temperatura: questo fenomeno spiega anche in parte la ben nota diuresi da immersione. La diuresi da altitudine è un tipo di poliuria che si verifica ad altitudini superiori a 3.000 metri, ed è un indicatore auspicabile di adattamento dell'organismo alle alte quote. Gli alpinisti che si adattano bene alle alte quote sperimentano questo tipo di diuresi. Attraverso meccanismi che non sono stati ancora pienamente compresi, il centro osmotico dell’organismo per via ormonale stimola i reni ad espellere una maggior quantità di liquidi (e in misura minore spinge verso una natriuresi), così da determinare un innalzamento dell'ematocrito (la concentrazione dei globuli rossi nel sangue) al fine di migliorare la capacità di trasporto dell'ossigeno e opporsi alla nota tendenza alla formazione dell'edema da alta quota.[5]
Lista delle possibili cause[modifica | modifica wikitesto]
Generale
Sistema urinario
- Cistite interstiziale[9]
- Infezione delle vie urinarie[10]
- Acidosi tubulare renale[11]
- Sindrome di Fanconi[12]
- Nefronoftisi (malattia genetica)[13]
Ormonali
Circolazione
- Insufficienza cardiaca congestizia[27]
- Malattie cardiorespiratorie[28]
- Sindrome da Tachicardia Posturale (POTS)[29]
Neurologiche
- Sindrome da perdita di sali cerebrale[30]
- Danno neurologico[31]
- Emicrania[32]
Altre
- Alte dosi di riboflavina (vitamin B2)[33]
- Alte dosi di vitamina D[34]
- Diuresi da altitudine[35]
- Effetti collaterali da Litio carbonato[36]
- Emocromatosi[37]
- Ocratossicosi[38]
Meccanismi[modifica | modifica wikitesto]
Possiamo distinguere 4 principali processi che causano poliuria; in genere sono in gioco uno o più di uno dei seguenti meccanismi:
- Aumentata ingestione di liquidi: principalmente nelle cause psicogene, nello stress e nell'ansia.
- Aumentata velocità di filtrazione glomerulare (GFR): in caso di febbre, ipertiroidismo e altri stati ipermetabolici
- Aumentata escrezione di soluti:ad esempio nel caso del diabete mellito, ipertiroidismo, iperparatiroidismo, uso di diuretici (che fanno sì vi sia un aumento di soluti nel tubulo contorto distale)
- Impossibilità da parte del rene di riassorbire acqua nel tubulo contorto distale, come nel caso di diabete insipido centrale, oppure diabete insipido nefrogeno, farmaci e malattia renale cronica.
Diagnosi[modifica | modifica wikitesto]
La poliuria è solo un segno clinico che può sottintendere numerose e diverse patologie. Per la diagnosi di queste ultime è necessario eseguire un’attenta valutazione anamnestica del paziente indagando in particolare le quantità di liquidi assunti ed eliminati con le urine, le modalità di esordio della poliuria, la concomitanza di alcune condizioni note per associarsi con questo disturbo (ad esempio trauma cranico, ictus, diabete mellito, un recente episodio di ostruzione delle vie urinarie, interventi chirurgici ecc.). Va attentamente valutata anche la concomitante assunzione di farmaci volta ad identificare eventuali medicinali che possono essere associati a diabete insipido nefrogeno oppure che tendano ad aumentare la diuresi (ad esempio i diuretici, l’alcol, bevande contenenti caffeina).
Anche se anamnesi e valutazione clinica possono suggerire alcune cause di poliuria, è generalmente necessario eseguire alcuni test ematici e strumentali. Una glicemia a digiuno è utile e sufficiente per escludere un diabete mellito non compensato. La valutazione della natriemia, kaliemia e calcemia forniscono informazioni su un eventuale uso occulto di diuretici. Gli stessi ioni (calcio, sodio e potassio) spesso opportuno vengano misurati anche sulle urine. A completamento è utile eseguire il dosaggio dell’osmolarità di siero e urine cui talvolta è opportuno associare il dosaggio del livello plasmatico dell’ormone antidiuretico (ADH). Le prove di privazione di acqua con contestuale misurazione del sodio sierico e urinario, nonché dell'osmolarità sierica e urinaria sono riservate al sospetto di diabete insipido centrale/nefrogeno o alla polidipsia psicogena.
Trattamento[modifica | modifica wikitesto]
Il trattamento varia a seconda della causa della poliuria. Secondo il NICE, se altri trattamenti medici hanno fallito, si può ricorrere alla desmopressina, specialmente in caso di poliuria notturna (che può anche essere causata dal diabete mellito).[39]
Note[modifica | modifica wikitesto]
- ^ Luciano Canepari, poliuria, in Il DiPI: dizionario di pronuncia italiana, Bologna, Zanichelli, 2009, ISBN 978-88-08-10511-0.
- ^ Urination – excessive amount, su Medline Plus, United States National Library of Medicine, 27 dicembre 2013. URL consultato il 30 dicembre 2014.
- ^ Poliuria - Disturbi genitourinari - Manuali MSD Edizione Professionisti, su msdmanuals.com. URL consultato il 13 aprile 2018 (archiviato dall'url originale il 19 gennaio 2018).
- ^ de Leon J, Verghese C, Tracy JI, Josiassen RC, Simpson GM, Polydipsia and water intoxication in psychiatric patients: a review of the epidemiological literature, in Biol. Psychiatry, vol. 35, n. 6, marzo 1994, pp. 408–19, DOI:10.1016/0006-3223(94)90008-6, PMID 8018788. URL consultato il 13 aprile 2018.
- ^ Woods DR, Stacey M, Hill N, de Alwis N, Endocrine aspects of high altitude acclimatization and acute mountain sickness, in J R Army Med Corps, vol. 157, n. 1, marzo 2011, pp. 33–7, PMID 21465908. URL consultato il 13 aprile 2018.
- ^ Rippe editors, Richard S. Irwin, James M., Irwin and Rippe's intensive care medicine, 6ª edizione, Philadelphia, Wolters Kluwer Health/Lippincott Williams & Wilkins, 2008, pp. 909, ISBN 978-0-7817-9153-3. URL consultato il 13 aprile 2018.
- ^ Rudolf Mary, Paediatrics and Child Health, 2ª edizione, Wiley, 2006, pp. 142. URL consultato il 13 aprile 2018.
- ^ Ronco Claudio, Critical Care Nephrology, 2ª edizione, Saunders, 2009, pp. 475. URL consultato il 13 aprile 2018.
- ^ Paul M. Paulman, Audrey Paulman, Jeffrey D. Harrison, Laeth S. Nasir, Sarah K. Bryan, Signs and Symptoms in Family Medicine: A Literature-Based Approach, Elsevier, 2012, pp. 432. URL consultato il 13 aprile 2018.
- ^ edito da Michael Glynn, William Drake, Hutchison's clinical methods : an integrated approach to clinical practice., 23ª edizione, Edinburgh, Elsevier, 2012, pp. 378, ISBN 978-0-7020-4091-7. URL consultato il 13 aprile 2018.
- ^ edito da Mary Lee, Basic skills in interpreting laboratory data, 5ª edizione, Bethesda, Md., American Society of Health-System Pharmacists, 2013, pp. 132, ISBN 978-1-58528-343-9. URL consultato il 13 aprile 2018.
- ^ Barbara N. W. Weissman [edito da)], Imaging of arthritis and metabolic bone disease, Philadelphia, PA, Mosby/Elsevier, 2009, pp. 679, ISBN 978-0-323-04177-5. URL consultato il 13 aprile 2018.
- ^ Radiology illustrated : pediatric radiology, 1ª edizione, 2013, [S.l.], Springer, 2013, pp. 761, ISBN 978-3-642-35572-1. URL consultato il 13 aprile 2018.
- ^ Chihan Nina, Nursing Interpreting Signs and Symptoms, Lippincott Williams & Wilkins, 2007, pp. 481. URL consultato il 13 aprile 2018.
- ^ Wendy L Arneson, Jean M Brickel (edito da), Clinical chemistry: a laboratory perspective, Philadelphia, F.A. Davis Co., 2007, pp. 411, ISBN= 978-0-8036-1498-7. URL consultato il 13 aprile 2018.
- ^ Andrew D Bersten, Jonathan Handy, Oh's Intensive Care Manual., 7ª edizione, London, Elsevier Health Sciences, 2013, pp. 643, ISBN 978-0-7020-4762-6. URL consultato il 13 aprile 2018.
- ^ Gujja KR, Aslam AF, Privman V, Tejani F, Vasavada B, Initial presentation of pheochromocytoma with Takotsubo cardiomyopathy: a brief review of literature, in J Cardiovasc Med (Hagerstown), vol. 11, n. 1, gennaio 2010, pp. 49–52, DOI:10.2459/JCM.0b013e32832d862f, PMID 19797977. URL consultato il 13 aprile 2018.
- ^ Pediatric Pheochromocytoma Clinical Presentation, su Medscape.com, eMedicine. URL consultato il 13 aprile 2018.
- ^ Nestler JE, McClanahan MA, Diabetes and adrenal disease, in Baillieres Clin. Endocrinol. Metab., vol. 6, n. 4, ottobre 1992, pp. 829–47, PMID 1445172.
- ^ Ghosh Srinanda, MCQ's in medical surgical nursing : (with explanatory answers)[collegamento interrotto], 1ª edizione, New Delhi, India, Jaypee Bros. Medical Publishers (P) Ltd., 2007, pp. 150, ISBN 81-8448-104-7. URL consultato il 13 aprile 2018.
- ^ Ajay K. Singh, Joseph Loscalzo (edizione a cura di), The Brigham intensive review of internal medicine, 2ª edizione, 2014, p. 551, ISBN 978-0-19-935828-1. URL consultato il 13 aprile 2018.
- ^ Acute medicine 2015., [S.l.], Scion, 2014, p. 312, ISBN= 978-1-907904-25-7. URL consultato il 13 aprile 2018.
- ^ Mariani LH, Berns JS, The renal manifestations of thyroid disease, in J. Am. Soc. Nephrol., vol. 23, n. 1, gennaio 2012, pp. 22–6, DOI:10.1681/ASN.2010070766, PMID 22021708. URL consultato il 13 aprile 2018.
- ^ Panhypopituitarism Clinical Presentation, su Medscape.com, eMedicine. URL consultato il 13 aprile 2018.
- ^ Kost Michael, Moderate sedation/analgesia: core competencies for practice, 2ª edizione, St. Louis, Missouri, Saunders, 2004, p. 43, ISBN 0-7216-0324-6. URL consultato il 13 aprile 2018.
- ^ M. William Schwartz (edito a cura di), editori associati: Louis M. Bell Jr; Peter M Bingham; Esther K. Chung; David F. Friedman; Kathleen M. Loomes; Petar Mamula; Maria R. Mascarenhas; Ronn E. Tanel, The 5-minute pediatric consult, 6ª edizione, Philadelphia, Wolters Kluwer Health/Lippincott Williams & Wilkins, 2012, p. 270, ISBN 978-1-4511-1656-4. URL consultato il 13 aprile 2018.
- ^ Abrams Paul, Urodynamics, 3ª edizione, London, Springer, 2006, p. 120, ISBN 978-1-85233-924-1. URL consultato il 13 aprile 2018.
- ^ Shern L. Chew, David Leslie, R. D. G. Leslie, Clinical endocrinology and diabetes, Edinburgh, Churchill Livingstone/Elsevier, 2006, p. 21, ISBN 0-443-07303-1. URL consultato il 13 aprile 2018.
- ^ Sherif Gonem - prefazione di Ian Pavord, Diagnosis in acute medicine, Oxford, Radcliffe Pub., 2010, p. 44, ISBN 978-1-84619-433-7. URL consultato il 13 aprile 2018.
- ^ edizione a cura di Derek S. Wheeler, Hector R. Wong, Thomas P. Shanley, A Systems Approach., 2ª edizione, Springer Verlag, 2014, p. 635, ISBN 978-1-4471-6355-8. URL consultato il 13 aprile 2018.
- ^ Parker Rolland S., Concussive brain trauma neurobehavioral impairment and maladaptation, 2ª edizione, Boca Raton, FL, CRC Press, 2012, p. 322, ISBN 978-1-4200-0798-5. URL consultato il 13 aprile 2018.
- ^ Migraine Headache Clinical Presentation, su Medscape.com, eMedicine. URL consultato il 13 aprile 2018.
- ^ McKee Mitchell Bebel Stargrove, Jonathan Treasure, Dwight L., Herb, nutrient, and drug interactions : clinical implications and therapeutic strategies, St. Louis, Mo., Mosby/Elsevier, 2008, p. 267, ISBN 978-0-323-02964-3. URL consultato il 13 aprile 2018.
- ^ Christopher Duggan, John B. Watkins, W. Allan Walker (edizione a cura di), Nutrition in pediatrics : basic science and clinical application, 2ª edizione, Hamilton, Ont., B.C. Decker, 1997, p. 205, ISBN 1-55009-026-7. URL consultato il 13 aprile 2018.
- ^ edizione a cura di Richard B. Schwartz, John G. McManus, Raymond E. Swienton, Tactical emergency medicine, Philadelphia, Wolters Kluwer/Lippincott Williams & Wilkins, 2008, p. 75, ISBN 978-0-7817-7332-4. URL consultato il 13 aprile 2018.
- ^ Vyas JN, Textbook of Postgraduate Psychiatry (2 Volumi)[collegamento interrotto], Jaypee Brothers Publishing, 2008, p. 761, ISBN 81-7179-648-6. URL consultato il 13 aprile 2018.
- ^ Hemochromatosis Clinical Presentation, su Medscape.com, eMedicine. URL consultato il 13 aprile 2018.
- ^ Bennett JW, Klich M, Mycotoxins, in Clin. Microbiol. Rev., vol. 16, n. 3, luglio 2003, pp. 497–516, PMC 164220, PMID 12857779. URL consultato il 13 aprile 2018.
- ^ Nocturia and nocturnal polyuria in men with lower urinary tract symptoms: oral desmopressin | key-points-from-the-evidence | Advice | NICE, su nice.org.uk. URL consultato il 14 aprile 2018.
Voci correlate[modifica | modifica wikitesto]
Altri progetti[modifica | modifica wikitesto]
 Wikizionario contiene il lemma di dizionario «poliuria»
Wikizionario contiene il lemma di dizionario «poliuria»
Collegamenti esterni[modifica | modifica wikitesto]
- (EN) polyuria, su Enciclopedia Britannica, Encyclopædia Britannica, Inc.
| Controllo di autorità | Thesaurus BNCF 24139 |
|---|

