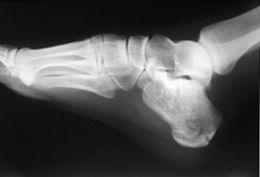
Fracture du calcanéum
| Spécialité | Médecine d'urgence |
|---|
| CIM-10 | S92.0 |
|---|---|
| CIM-9 | 825.0-825.2 |
| eMedicine | 388031 |
La fracture du calcanéus, aussi connue sous le nom de fracture des amoureux et fracture de Don Juan, est une fracture de l'os calcanéus. Elle est généralement causée par une chute de hauteur quand on atterrit sur ses pieds. Elles représentent environ 2 % de l'ensemble des fractures, mais 60 % des fractures du tarse[1]. Le nom fracture des amoureux dérive du fait qu'un amant, surpris, peut sauter d'une grande hauteur pour tenter d'échapper au conjoint de sa maîtresse[2].
Anatomie et classification[modifier | modifier le code]

Le calcanéus, ou os du talon, est le plus grand des os du tarse et s'articule avec l'os cuboïde en avant, et le talus en haut. Il est responsable de la transmission de la majorité du poids du corps, du talus vers le sol.
Les fractures du calcanéus sont classifiés selon deux types : thalamiques, et extra-thalamiques, selon qu'elle touche ou non l'articulation subtalienne. Les fractures thalamiques sont les plus fréquentes, et impliquent la facette postérieure articulaire du calcanéus, ou facette thalamique. La classification de Sanders se compose de quatre catégories, différenciées par la localisation de la fracture sur la facette articulaire. Les fractures extra-articulaires sont moins fréquentes, et sont donc situées à n'importe quel autre endroit de l'os. Elles sont classées selon leur localisation antérieure (type A), moyenne (type B) ou postérieure (type C).
L'angle de Gissane, ou angle critique, est l'angle formé par les parties descendante et montante de la face supérieure du calcanéus. Sur une radiographie de profil, un angle de Gissane supérieur à 130° suggère une fracture de la surface postérieure du ligament talo-calcanéen. L'angle de Böhler, quant à lui, est l'angle ouvert vers l'arrière et constitué par le croisement d'une ligne qui longe la face supérieure de la grande tubérosité du calcanéus et d'une autre ligne qui joint le point le plus haut du calcanéus et le point le plus haut de la grande apophyse du calcanéus. Un angle inférieur à 20° suggère un enfoncement de la facette postérieure et une possible fracture de l'os.
Présentation clinique[modifier | modifier le code]
Le symptôme le plus fréquent est une douleur du talon, et plus particulièrement à la palpation. Les patients ont généralement un antécédent d'un traumatisme récent ou d'une chute de hauteur. On peut également retrouver l'impossibilité de se maintenir uniquement sur le pied touché, une mobilité du pied diminuée, et une claudication. À l'inspection, l'examinateur peut retrouver un gonflement, une rougeur, et un hématome. Un hématome s'étendant à la plante du pied est appelé Signe de Mondor, et est pathognomonique d'une fracture du calcanéus[3],[4]. Le talon peut aussi devenir élargi avec un œdème associé en raison d'un déplacement latéral du calcanéus. Le retentissement sur les tissus mous doit être évalué car une lésion de ceux-ci peut être associée à des complications graves (voir ci-dessous)[5],[6].
Prévention[modifier | modifier le code]
Les fractures du calcanéus sont souvent attribuées à un stress par cisaillement, accompagnées de forces compressives de rotation (Sœur, 1975[7]). Ces forces sont généralement liées à des blessures comme une chute de hauteur, un accident de voiture, ou un stress musculaire conduisant à la fracture. Des causes sur-évaluées sont l'ostéoporose et le diabète.
Les fractures de fatigue d'origine musculaire peuvent être prévenues avec des exercices de musculation (par exemple avec des poids) et d'étirement. De plus, les chaussures peuvent avoir un impact sur les forces à l'origine des fractures du calcanéus ; des modèles adaptés peuvent donc les prévenir. Une étude menée par Salzler (2012[8]), a montré que la mode grandissante des chaussures minimalistes et de courir pieds nus peut conduire à de nombreuses fractures de fatigues, dont des fractures du calcanéus.
Ostéoporose[modifier | modifier le code]
La densité minérale osseuse diminue avec l'âge. Ce processus de déminéralisation, dans l'ostéoporose, peut être prévenu grâce à un apport adéquat de vitamines C et D accompagné d'exercice et de sevrage tabagique si nécessaire. Une étude de Cheng et al. en 1997[9], a montré qu'une densité minérale osseuse plus importante était liée à un risque moins important de fracture du calcanéus.
Diabète[modifier | modifier le code]
En 1991, Kathol[10] a mené une étude montrant la corrélation entre les fractures d'avulsion du calcanéus et le diabète de type 2. Les diabétiques ont un risque plus important de cette fracture, des complications possibles telles que l'infection, qui peut conduire à l'amputation. Le diabète peut être stabilisé et prévenu par un régime adapté et de l'exercice.
Diagnostic[modifier | modifier le code]

La radiographie standard est l'examen de première intention utilisé lorsqu'une fracture du calcanéus est suspectée. Les incidences recommandées sont : face, profil, dorsiflexion et rotation interne. Cependant, la visualisation de l'anatomie calcanéenne est limitée, notamment au niveau du ligament talo-calcanéen. Le scanner est actuellement la modalité d'imagerie de référence pour l'évaluation des lésions calcanéennes et a remplacé la radiographie standard dans la classification des fractures du calcanéus[11]. Les coupes axiales et frontales sont utilisées pour une bonne visualisation des ligaments de la base du pied.
La classification de Sanders est le système de référence pour caractériser les fractures thalamiques. Il y en a quatre types :
- type I : fracture non déplacée (déplacement < 2 mm) ;
- type II : fracture thalamique simple divisant le calcanéus en deux fragments :
- type IIA: fracture au niveau de la partie latérale du calcanéus,
- type IIB: fracture au niveau de la partie centrale du calcanéus,
- type IIC: fracture au niveau de la partie médiale du calcanéus,
- type III : deux fractures thalamiques divisant le calcanéus en trois fragments :
- type IIIAB: deux traits de fracture, un latéral et un central,
- type IIIAC: deux traits de fracture, un latéral et un médial,
- type IIIBC: deux traits de fracture, un central et un médial,
- type IV : trois fractures thalamiques ou plus.
Les fractures extra-thalamiques sont toutes les fractures ne touchant pas la facette articulaire postérieure :
- type A : fracture du calcanéus antérieur ;
- type B : fracture du calcanéus moyen comme le sustentaculum tali, le processus trochléaire et le processus latéral ;
- type C : fracture du calcanéus postérieur, tubérosité postérieure et tubercule médial inclus.
Traitement[modifier | modifier le code]
Le traitement des fractures extrathalamiques et Sanders I est non chirurgical, s'il n'y a pas d'atteinte fonctionnelle de l'os. Les médecins peuvent choisir de faire une réduction fermée avec ou sans fixation ou seulement une fixation, selon le cas. Les recommandations indiquent aucune mise en charge pour quelques semaines suivi d'exercices et mise en charge progressive sur une période de 2-3 mois.
Les fractures thalamiques déplacées nécessitent une intervention chirurgicale dans les trois semaines suivant la fracture, avant que la consolidation osseuse n'ait commencé. La chirurgie conservatrice consiste en une réduction fermée avec fixation percutanée. Cette technique est associée à moins de complications, une meilleure réparation des tissus mous (car moins de manipulation) et un temps d'opération diminué. Cependant, cette procédure a un risque plus important de fixation inadaptée de l'os, comparées aux techniques ouvertes[12]. Actuellement, la réduction ouverte avec fixation interne est la méthode chirurgicale préférée pour les fractures thalamiques déplacées.
Complications[modifier | modifier le code]
L'évaluation de l'atteinte des tissus mous est l'aspect le plus important de l'examen clinique à cause de son association avec l'évolution du patient.[réf. nécessaire] Les ampoules peuvent s'infecter si les soins médicaux sont retardés, et cela peut conduire à la fasciite nécrosante ou l'ostéomyélite, causant des lésions musculaires ou osseuses irréparables. L'atteinte des ligaments et tendons doit également être recherchée. Une lésion du tendon d'Achille peut accompagner une fracture du calcanéus postérieur (type C). Puisque les fractures du calcanéus sont liées aux chutes de hauteur, il faut rechercher les autres fractures apparaissant avec ce type de traumatisme. Ainsi, des fractures vertébrales existent chez 10 % de ces patients[1]. Des atteintes de la tête, de la hanche, du fémur, du genou et du tibia doivent être recherchées.
Récupération d'une fracture du calcanéus[modifier | modifier le code]
La rééducation des fractures du calcanéus dépend de la présence ou non d'une intervention chirurgicale. Les deux types de rééducation sont composées de trois phases, seule la première diffère selon le type.
Phases[modifier | modifier le code]
La première phase de rééducation, après une opération, consiste à garder le pied surélevé, avec glace, pendant deux jours[13]. Après ceux-ci, la mobilisation est possible avec une chaise roulante ou des béquilles évitant la mise en charge du pied concerné. S'il n'y a pas eu d'intervention chirurgicale, le pied doit subir de nombreux exercices de mobilisation[14]. La deuxième phase, se déroule 6 semaines après et consiste à maintenir le pied surélevé et avec glace, en restant reposé tandis qu'un poids léger est appliqué sur la zone concernée. Cette phase dure deux ou six semaines selon les recommandations[15]. Dans cette phase, des exercices de mobilisation sont introduits s'il y a eu opération. La troisième et dernière phase de rééducation permet le support du poids du corps entier, avec béquille ou canne si besoin. Le patient peut reprendre une activité normale entre 13 semaines et un an[16].
Exercices de rééducation[modifier | modifier le code]


Les exercices utilisés pour la mobilisation peuvent inclure : éversion/inversion ou flexion/extension de la cheville, ainsi qu'une combinaison de ces deux mouvements pour créer un mouvement circulaire. Les exercices de mise en charge utilisés en phase finale incluent les déplacements d'un pas en avant puis en arrière, le déplacement latéral, et l'appui unipodal.
Bibliographie[modifier | modifier le code]
- (en) W. Brant et C Helms, Fundamentals of Diagnostic Radiology, Lippincott Williams & Wilkins, , 3rd éd., 1559 p. (ISBN 978-0-7817-6135-2 et 0-7817-6135-2, lire en ligne)
Article connexe[modifier | modifier le code]
Notes et références[modifier | modifier le code]
- Stoller DW, Tirman PFJ, Bredella M, et al.
- Lee P, Hunter T, Taljanovic M, « Musculoskeletal colloquialisms: how did we come up with these names? », Radiographics, vol. 24, no 4, , p. 1009–27 (PMID 15256625, DOI 10.1148/rg.244045015, lire en ligne)
- Nicklebur S, Dixon T, Probe R.
- Richman JD, Barre PS.
- Berry GK, Stevens DG, Kreder HJ, McKee M, Schemitsch E, Stephen DJ.
- Heier KA, Infante AF, Walling AK, Sanders RW.
- R. Sœur et R. Remy, « Fractures of the calcaneus with displacement of the thalamic portion. », J Bone Joint Surg Br, vol. 57, no 4, , p. 413–21 (PMID 1194308)
- MJ. Salzler, EM. Bluman, S. Noonan, CP. Chiodo et RJ. de Asla, « Injuries observed in minimalist runners. », Foot Ankle Int, vol. 33, no 4, , p. 262–6 (PMID 22735197, DOI 10.3113/FAI.2012.0262)
- S. Cheng, H. Suominen, R. Sakari-Rantala, P. Laukkanen, V. Avikainen et E. Heikkinen, « Calcaneal bone mineral density predicts fracture occurrence: a five-year follow-up study in elderly people. », J Bone Miner Res, vol. 12, no 7, , p. 1075–82 (PMID 9200007, DOI 10.1359/jbmr.1997.12.7.1075)
- MH. Kathol, GY. el-Khoury, TE. Moore et JL. Marsh, « Calcaneal insufficiency avulsion fractures in patients with diabetes mellitus. », Radiology, vol. 180, no 3, , p. 725–9 (PMID 1871285, DOI 10.1148/radiology.180.3.1871285)
- K. Badillo
- (en) « Calcaneus Fractures Treatment & Management », sur medscape.com (consulté le ).
- Calcaneus Fracture - Heel Fracture - PhysioAdvisor
- Joe Godges, Robert Klingman
- I. Hatzokos, D Karataglis, P. Papadopoulos, C. Dimitriou, A. Christodoulou, J. Pournaras.
- Scott Nicklebur, Jason Calhoun.