Anastomose de Blalock-Taussig
L’anastomose ou shunt de Blalock-Taussig est une intervention chirurgicale palliative (c’est-à-dire visant à atténuer les conséquences d’une malformation mais sans intervenir directement sur celle-ci) pouvant être proposée dans certaines malformations cardiaques dites cyanogènes (responsable d'une cyanose) car s'accompagnant d’une diminution du flux sanguin destiné aux poumons.
Dans son principe, cette opération vise à créer un shunt circulatoire permanent en dérivant une partie du flux sanguin aortique vers la circulation pulmonaire. En créant l’équivalent d’un canal artériel permanent (structure fœtale disparaissant habituellement dans les jours suivant la naissance), elle permet d’améliorer l’oxygénation sanguine et de diminuer la cyanose (couleur bleutée de la peau et des muqueuses).
Actuellement, elle est le plus souvent réalisée de façon transitoire, dans l’attente d'une intervention chirurgicale correctrice de la malformation causale.
Historique[modifier | modifier le code]
Cette intervention doit son nom au chirurgien Alfred Blalock (1899-1964) et à Helen Taussig (1898-1986), cardiologue[1]. Le nom de Blalock est également attaché à d'autres procédures chirurgicales, dont l'anastomose de Blalock-Hanlon.
Cette appellation passe sous silence Vivien Thomas (1910-1985), homme de couleur et technicien dans le laboratoire de Blalock. Son rôle fut pourtant prédominant dans la mise au point de la technique et des instruments nécessaires à cette opération. La petite histoire dit même que lors de la première intervention[2], pratiquée le au Johns Hopkins Hospital (Baltimore, Maryland, USA), Vivien Thomas se tenait dans le dos d'Alfred Blalock et guidait ses gestes. Cet « oubli » était-il dû à la couleur de peau de V. Thomas ou au fait qu’il n’était pas médecin? Plusieurs émissions de télévision et divers sites internet[3] contribuent depuis quelques années à réparer cette injustice.
Technique[modifier | modifier le code]
Cette intervention porte sur des structures vasculaires extra-cardiaques situées au-dessus de cet organe (médiastin supérieur). À ce titre, elle ne nécessite pas de toucher au cœur ni d'installer une circulation extra-corporelle. Elle peut être pratiquée à tout âge, même chez des nouveau-nés de faible poids.
L’incision se fait entre deux côtes (le plus souvent à droite) et laissera donc une cicatrice latéro-thoracique, courant sous le bras et une partie du dos.
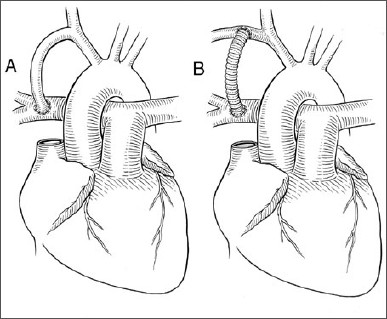
Initialement, l’intervention comportait la section d’une branche de l’aorte, l’artère subclavière (Arteria subclavia) et son branchement (anastomose termino-latérale) sur l’artère pulmonaire (Arteria Pulmonalis) située du même côté. Une circulation de suppléance établie spontanément au niveau du cercle péri-scapulaire permettait de maintenir une vascularisation suffisante du bras du même côté (Figure A).
La technique a été modifiée vers la fin des années 1970, sous l’impulsion de Marc de Leval, chirurgien cardiaque exerçant à Londres. Le chirurgien ne sectionne plus l’artère sous-clavière mais interpose un tube fait d'un matériel prothétique (tube de Gore-Tex) entre cette artère (ou une branche de la carotide) et l’artère pulmonaire (anastomose latéro-latérale)(Figure B). Ce procédé est moins délabrant, permet de mieux calibrer le débit de l’anastomose par le choix du diamètre du tube. Elle est également plus aisée à démonter lors de l’intervention correctrice ultérieure, au cours de laquelle l’anastomose doit être impérativement supprimée sous peine de provoquer une hypervascularisation pulmonaire.
Avantages de la méthode[modifier | modifier le code]
Bien que divers autres procédés aient été proposés par la suite, l’anastomose de Blalock-Taussig reste l'intervention de choix pour suppléer une circulation pulmonaire insuffisante. Elle présente en effet à son actif :
- une technique chirurgicale bien codifiée et “simple” (dans des mains entraînées). Ne nécessitant pas de circulation extra-corporelle ni de réanimation sophistiquée, elle est particulièrement bien adaptée aux pays en voie de développement ;
- un résultat très souvent parfaitement équilibré. L’anastomose atteint son but en corrigeant suffisamment le défaut d'oxygénation sanguine mais sans créer une hypervascularisation pulmonaire à l’origine d’une insuffisance cardiaque et/ou d’hypertension pulmonaire ;
- un démontage aisé lors de l’intervention définitive.
Limites de la méthode[modifier | modifier le code]
L’anastomose « qui ne débite pas suffisamment » est plus en rapport avec une petite taille des artères natives (en particulier pulmonaires) que du tube utilisé. L’enfant reste alors trop cyanosé et il existe un risque d'occlusion du tube par la formation d'un caillot (thrombus), nécessitant de créer une nouvelle anastomose. On peut essayer de prévenir cette thrombose par l’administration d’aspirine à faible dose, à visée anti-aggrégante plaquettaire. Il semble cependant que la création d’une anastomose puisse souvent aider au développement des artères pulmonaires par l’augmentation de flux sanguin qu’elle entraîne. Il arrive donc qu’une anastomose qui, initialement, ne débite pas suffisamment, voie son fonctionnement s’améliorer au cours du temps.
L’anastomose « qui débite trop » constitue un défaut plus rare. La symptomatologie et les conséquences sont celles d’un canal artériel à gros débit, parfois aggravées par une susceptibilité particulière de l’arbre artériel pulmonaire malformé.
L’anastomose « qui devient insuffisante » est le sort de toute anastomose faite tôt dans la vie puisque, bien sûr, le diamètre du tube ne suit pas la croissance de l’enfant.
L’infection, improprement appelée “endocardite” (il s’agit en fait d’une endartérite), est favorisée par la présence de matériel prothétique. L’existence d’une anastomose de Blalock-Taussig apporte une motivation supplémentaire (la première étant la cardiopathie causale) à une prévention soigneuse de l'endocardite.
La déformation de l’artère pulmonaire au niveau de l’anastomose par traction au cours de la croissance, pouvant nécessiter un geste de plastie ultérieur.
En fait, de par son principe et même lorsque cette anastomose fonctionne parfaitement bien, elle présente l'inconvénient d'imposer une surcharge de travail permanente au ventricule situé sous l'aorte. Celui-ci doit en effet assurer le débit aortique normal plus le débit sanguin passant par l'anastomose. Il est donc soumis à une « surcharge de volume » qui peut être délétère à long terme. Cet inconvénient est également partagé par les autres procédés décrits ci-dessous, à l'exception de la technique de Sano.
Les autres techniques d’anastomoses palliatives[modifier | modifier le code]
- L’anastomose de Potts, faite entre l’aorte descendante et l’artère pulmonaire gauche ;
- L’anastomose de Waterston-Cooley, faite entre la face postérieure de l’aorte ascendante et l’artère pulmonaire droite ;
Ces anastomoses ne sont plus ou très rarement pratiquées. Leur confection est malaisée en l’absence de circulation extra-corporelle. Elles sont difficiles à calibrer, avec un débit souvent excessif, et peuvent devenir un cauchemar pour le chirurgien devant les démonter au cours de l’intervention définitive (ceci étant particulièrement vrai pour l’anastomose de Potts).
- L’anastomose de Blalock modifiée, ou “shunt central”, ou anastomose de Davidson dans laquelle le tube est interposé directement entre l’aorte et l’artère pulmonaire ;
- Le shunt de Sano a été décrit en 2003 dans le cadre spécifique du traitement chirurgical initial de l’hypoplasie du ventricule gauche[4], ce shunt est réalisé en interposant directement un tube (de 4 ou 5 mm de diamètre) entre l’artère pulmonaire et le ventricule droit. Ce shunt présente plusieurs intérêts :
- Il s’adapte mieux aux variations hémodynamiques de la circulation pulmonaire en période néo-natale que ne le fait l’anastomose de Blalock-Taussig, ce qui est particulièrement intéressant en cas d’hypoplasie du ventricule gauche, cette malformation devant être opérée dès la naissance.
- Il n’a pas d’effet défavorable sur la circulation coronaire car, à l’opposé de l’anastomose de Blalock-Taussig, il ne modifie ni les débits ni les pressions régnant dans l’aorte au cours de la diastole, moment préférentiel d’alimentation des artères coronaires. La critique principale qui lui est faite est de nécessiter une incision au niveau du ventricule droit (ventriculotomie droite) et donc de fragiliser ce dernier.
- La mise en place d'un stent du canal artériel[5].
Voir aussi[modifier | modifier le code]
- La Création de Dieu, téléfilm américain racontant la première intervention
Références[modifier | modifier le code]
- Taussig HB, The surgery of congenital heart disease, Br Heart J. 1948;10:65-79
- description et compte-rendu opératoire de la première intervention (en Anglais)
- article consacré à Vivien Thomas (en Anglais)
- Sano S, Ishino K, Kawada M, Arai S, Kasahara S, Asai T, Masuda Z, Takeuchi M, Ohtsuki S. Right ventricle-pulmonary artery shunt in first-stage palliation of hypoplastic left heart syndrome. J Thorac Cardiovasc Surg, 2003;126:504-9
- Glatz AC, Petit CJ, Goldstein BH et al. Comparison between patent ductus arteriosus stent and modified Blalock-Taussig shunt as palliation for infants with ductal-dependent pulmonary blood flow: insights from the Congenital Catheterization Research Collaborative, Circulation, 2018;137:589–601
